Книга: Сердце. Справочник кардиопациента
Назад: Глава 14 Пульс есть: держите ритм
Дальше: Глава 16 Витамины и пищевые добавки: обман или лечение?
Глава 15
Жизнь с сердечной недостаточностью
Общая картина
«У вас сердечная недостаточность».
Это звучит как приговор. Каждый год более 500 тысяч американцев с изумлением слышат эти слова от своих врачей. Эти новые пациенты вступают в ряды нации, состоящей из 5 миллионов человек с сердечной недостаточностью. Наш план состоит в том, чтобы помочь как пациентам с недавно диагностированной сердечной недостаточностью, так и тем, которые получили свой диагноз раньше, объясняя, что такое сердечная недостаточность, и подробно описывая множество эффективных доступных вариантов лечения.
Наиболее важной концепцией понимания сердечной недостаточности (также называемой застойной сердечной недостаточностью) является то, что такой диагноз не означает, что конец близок. Проще говоря, застойная сердечная недостаточность означает, что сердце не в состоянии полностью удовлетворять жизненные потребности организма. Мы не будем вставать перед вами, как врач из телешоу «Анатомия страсти», и торжественно заявлять: «Вам жить осталось шесть месяцев». (Мы, должно быть, прогуляли тот самый день в медицинской школе, когда профессор объяснял, как именно определять продолжительность жизни человека.) Однако мы знаем одно: при правильном лечении большинство пациентов с сердечной недостаточностью могут поддерживать хорошее качество жизни в течение долгих лет.
Сердечная недостаточность после инфаркта: Карл Брюс вне опасности
Карл Брюс и его жена пришли к нам в поисках способа вылечить сердечную недостаточность и вернутся к полноценной жизни. Топменеджер в сфере недвижимости пятидесятичетырехлетний Карл перенес, по-видимому, неосложненный инфаркт три года назад. Все началось однажды вечером, вскоре после обеда, когда Карл заметил слабую тяжесть в груди и легкую одышку. Приписывая эти симптомы несварению желудка, он принял средство от изжоги и рано лег спать.
После беспокойной ночи Карл утром почувствовал себя разбитым, ему было очень тяжело дышать. Он позвонил своему семейному врачу, который направил его в отделение неотложной помощи. Карл спросил, не может ли он подождать до окончания рабочего дня, так как завершал очень важные переговоры по приобретению торгового центра, но врач посоветовал ему немедленно отправляться в больницу. Предвидя краткий перерыв в тот день, Карл надел костюм и схватил портфель, приготовившись к своему послеполуденному списку встреч.
В течение нескольких минут после прибытия в больницу Карлу сделали ЭКГ и поставили диагноз. Его ЭКГ показала ясные признаки свежего инфаркта, который, вероятно, произошел во время его приступа «несварения» прошлым вечером. Врачи определили, что сердечный приступ Карла уже закончился, так как прошло более двенадцати часов со времени блокировки сердечной артерии, так что не было никаких причин спешить в лабораторию катетеризации сердца и ставить стент, чтобы открыть просвет заблокированной артерии. Врачи, конечно, вместо этого сосредоточились на наблюдении за состоянием Карла и разработке плана будущей кардиологической помощи.
Карлу так и не удалось поработать в тот день. Сменив свой костюм на больничный халат специального покроя с открытой спиной, Карл обосновался в палате на четырехдневное пребывание в стационаре. Ночь в отделении коронарной терапии подтвердила стабильность его сердечного ритма, так что Карл провел оставшиеся три дня на этаже общей терапии. До выписки его кардиолог выполнил катетеризацию сердца, чтобы определить масштабы и серьезность закупорки коронарной артерии Карла. Коронарная ангиография показала полную блокаду левой передней нисходящей коронарной артерии, крупнейшей и важнейшей артерии сердца. Две другие крупные коронарные артерии Карла были лишь незначительно сужены. ЭхоКГ показала повреждения сердца Карла. Передняя стенка левого желудочка больше не сокращалась энергично с каждым ударом сердца, и фракция выброса (мера функции сердца) у Карла составила 45 %, что несколько ниже нормы в 50–60 %. Ущерб был не слишком велик, и врачи дали отличный прогноз. Через несколько недель Карл сможет вернуться на работу и возобновить предшествующую деятельность.
Хотя врачи были настроены оптимистично, Карлу не понравилась мысль о жизни с поврежденным сердцем. Он хотел знать, почему врачи не могут «починить» ему сердце. В конце концов, он был уверен, что кардиологи и хирурги должны знать все виды процедур для лечения проблем с сердцем. Врачи объяснили, что у них нет волшебного лекарства, чтобы устранить полностью ущерб, причиненный в результате инфаркта. Заглядывая вперед, они поставили Карлу две цели: предотвращение у следующего инфаркта и развития сердечной недостаточности.
Кардиокоманда Карла отлично справилась с предотвращением следующего инфаркта, но упустила крайне необходимые возможности избежать сердечной недостаточности. Его инфаркт заставил перейти к активным действиям, Карл бросил курить, стал придерживаться средиземноморской диеты и ежедневно принимал прописанные ему дозы симвастатина (препарат статина) и аспирина. Шесть месяцев спустя его липидная панель показывала отличный уровень холестерина, а ЭКГ не выявила никаких новых проблем. Кардиолог еще раз сказал Карлу, что прогноз отличный, порекомендовал добавить программу физических упражнений и посоветовал вернуться к ежегодным осмотрам.
Карл решил, что ему стало легче. Ближайшие два года он чувствовал себя хорошо. У него не было ни боли в груди, ни одышки, и воспоминания об инфаркте померкли. Он был физически активен, хотя так и не приступил к осуществлению программы физических упражнений из-за занятости на работе. Его следующие два ежегодных визита к кардиологу прошли благополучно, каждый заканчивался советом: «Продолжайте делать то, что делаете». Но Карл скоро узнал, что этих рекомендаций оказалось недостаточно.
Приблизительно три года спустя после инфаркта у Карла развились новые симптомы. Он все время чувствовал усталость, и у него стала возникать одышка при подъеме по лестнице или ходьбе в гору. Боли в груди не было, и он решил, что просто стареет. Но когда подъем на один лестничный марш стал казаться ему подъемом на гору Эверест, Карл наконец позвонил своему кардиологу. Доктор выслушал его рассказ и сделал Карлу ЭхоКГ, первый раз после инфаркта. ЭхоКГ обнаружила увеличение размеров левого желудочка, фракция выброса была только 25 %, что означает, что функция сердца наполовину меньше нормы. Кардиолог назначил повторить катетеризацию сердца, чтобы определить, произошло ли у Карла ухудшение симптомов и сокращение сердечной функции из-за новых блокировок коронарных артерий. Катетеризация не показала никаких изменений в артериях Карла.
Тогда кардиолог сбросил бомбу: у Карла застойная сердечная недостаточность (ХСН), и его сердце не может перекачивать достаточно крови, чтобы удовлетворять потребности организма. Для Карла и его жены этот диагноз был самым ужасным и ошеломляющим диагнозом, какой только они могли себе вообразить. Кардиолог прописал новые лекарства, в том числе и мочегонное средство для уменьшения одышки и небольшую дозу блокатора рецепторов ангиотензина II (БРА) для улучшения функции сердца. С приемом этих лекарств одышка у него уменьшилась, но Карл по-прежнему легко утомлялся и чувствовал, что обречен. Он впал в депрессию. В конце концов он записался на прием в Кливлендскую клинику, чтобы узнать, нельзя ли сделать что-то еще.
Мы легко подтвердили диагноз Карла: ХСН средней тяжести. Выглядел он неплохо, хотя он и его жена были очень встревожены. Его кровяное давление было 140/85, пульс 86 ударов в минуту. Мы хотели бы видеть более низкие значения для того и другого. Лечение Карла было недостаточным. Ему нужен пересмотр лекарственных назначений, или, как мы говорим, «тюнинг». Мы отменили его мочегонное и БРА и установили ему более подходящую сердечной недостаточности лекарственную схему, включающую ингибитор АПФ.
За месяц давление у Карла стало 120/75, а пульс упал до 78 ударов в минуту. Карл почувствовал себя лучше. Его усталость исчезла, и он мог подниматься на два марша по лестнице без одышки, хотя попрежнему немного задыхался при ходьбе, когда быстро взбирался на высокий холм возле своего дома. Мы перешли к следующему этапу в его плане борьбы с сердечной недостаточностью, назначив ему бетаблокатор. Сочетание бета-блокатора с ингибитором АПФ – двух обязательных лекарств для пациентов с сердечной недостаточностью – играет важную роль в улучшении прогноза таких больных. Самое главное, Карл сказал, что чувствует себя хорошо.
В течение следующих восьми месяцев Карл принимал свои лекарства. Мы повторили его ЭхоКГ спустя год и обнаружили, что фракция выброса увеличилась у него до 40 %, – конечно, это не норма, но гораздо лучше, чем 25 %, которые были, когда мы впервые с ним встретились. Мы помогли ему построить программу аэробных упражнений для дальнейшего повышения его выносливости; скоро он уже ходил быстрым шагом по 30–40 минут пять дней в неделю и играл в теннис в выходные. Его депрессия исчезла. Через четыре года после инфаркта Карл вернулся к своей прежней жизни, благодаря правильному лечению сердечной недостаточности.
История Карла Брюса иллюстрирует многие ключевые вопросы в области лечения застойной сердечной недостаточности. Чрезвычайно важно помнить, что ХСН часто можно предотвратить. Как и Карл, многие пациенты, перенесшие инфаркт, сначала поправляются с нормальной функцией сердца и лишь небольшим снижением фракции выброса (ФВ). Но даже в этом случае многие пациенты, перенесшие инфаркт, нуждаются в ингибиторе АПФ, и все они поголовно нуждаются в бета-блокаторе. Без соответствующих лекарственных средств в последующие месяцы и годы сердце претерпевает структурные изменения (расширение) и его функция часто снижается. У пациентов, которые считали, что они в прекрасном состоянии после перенесенного инфаркта, может постепенно развиться застойная сердечная недостаточность.
К сожалению, Карл Брюс не получал правильного профилактического лечения, и, как следствие, через три года после инсульта у него развилась ХСН. Даже после того, как у него определили застойную сердечную недостаточность, он получил неадекватную медикаментозную терапию, которая только частично облегчала его симптомы. К счастью, для него было не слишком поздно. Сегодня, спустя более двух лет после его первоначального диагноза сердечной недостаточности, у Карла почти нет никаких симптомов, и он положительно смотрит на жизнь. В то время как Карл думал, что улучшение его здоровья было не чем иным, как чудом, мы знаем, что это был простой и предсказуемый результат правильного лечения. Если у вас или члена вашей семьи есть застойная сердечная недостаточность, мы поможем вам улучшить ваши симптомы и прогноз, чтобы вы, как и Карл, смогли жить полной жизнью.
Застойная сердечная недостаточность: что это такое и чем это вызвано
Как мы уже подчеркивали, застойная сердечная недостаточность не означает, что ваше сердце вот-вот перестанет биться и что скорая смерть неизбежна. Это просто означает, что сердце не может перекачивать полный объем крови, в которой нуждается организм.
Прогноз и лечение ХСН в определенной степени зависят от той болезни, которая первоначально вызвала повреждение сердца. Многие заболевания приводят к сердечной недостаточности, в том числе ишемическая болезнь сердца, проблемы с клапанами сердца, повышенное давление и кардиомиопатия (заболевание сердечной мышцы).
Ишемическая болезнь сердца с инфарктом
Ишемическая болезнь сердца является наиболее распространенной причиной сердечной недостаточности. Сегодня эпидемия сердечной недостаточности на самом деле обусловлена главным образом большими улучшениями в методах лечения инфарктов. Несколько десятилетий назад до 25 % пациентов умирали от инфаркта в течение нескольких дней. Сегодня более 90 % выживают, создавая увеличивающееся население людей, живущих с поврежденным сердцем. У многих из этих людей в конечном счете развивается сердечная недостаточность.
Типичный пациент с ХСН перенес один или несколько инфарктов, которые вызывают серьезные повреждения сердечной мышцы. Поскольку клетки сердечной мышцы не могут регенерировать, повреждение остается навсегда.
ПОКАЗАТЕЛИ ФУНКЦИИ СЕРДЦА: ПОНИМАНИЕ ВЕЛИЧИНЫ ФРАКЦИИ ВЫБРОСА (ФВ)Если у вас застойная сердечная недостаточность или почти любое другое серьезное заболевание сердца, вам, наверное, делали ЭхоКГ. Один из ключевых результатов ЭхоКГ – это измерение фракции выброса (ФВ) левого желудочка. Фракция выброса отражает функцию левого желудочка вашего сердца – основной насосной камеры – и представляет собой процент крови в левом желудочке, который выбрасывается с каждым ударом сердца. Нормальная величина ФВ – 50 % или более; ваше сердце не выкачивает всю кровь до капли каждый раз, когда оно бьется.Хотя фракция выброса и является одним из важнейших показателей функции сердца, она не рассказывает всю историю, когда дело доходит до состояния сердца человека и его прогноза. Пациенты часто сильно беспокоятся по поводу низкой фракции выброса, но мы напоминаем им не слишком сосредоточиваться на этой единственной мере функции сердца. Каждый опытный кардиолог встречал пациентов с фракцией выброса 10 %, организмы которых хорошо функционируют, выполняя практически все аспекты повседневной жизни безо всякого труда. Кроме того, люди часто путаются из-за разницы в цифрах ФВ, измеряемых в различных визуализирующих исследованиях; в то время как мы обычно полагаемся на эхокардиографию, врачи могут также оценить эту величину по МРТ-сканограмме, с помощью ядерной медицины и катетеризации сердца. Пусть незначительные различия в измерениях с помощью разных методов вас не волнуют.Каждый раз, когда вам делают ЭхоКГ, запоминайте свою фракцию выброса. Если она падает, особенно в условиях ухудшения симптомов, возьмите инициативу на себя и спросите, существуют ли способы улучшить показания ФВ. Но если вы принимаете правильные лекарства и ваши симптомы стабильны и хорошо контролируются, не позволяйте падению ФВ отправить вас в психологический штопор. То, как вы себя чувствуете и функционируете, более важно, чем этот показатель.
Потеря массы сердечной мышцы из-за множественных инфарктов является кумулятивной. То есть второй или третий инфаркт вносит свой вклад в дальнейшие повреждения сердечной мышцы, в конце концов подвергая риску способность сердца энергично сжиматься, что приводит к сердечной недостаточности.
Для большинства больных с ХСН общее развитие событий включает ряд инфарктов, которые наносят совокупный ущерб, хронически нарушая сердечную функцию. Но, как и в случае Карла Брюса, даже единственный сердечный приступ может иногда вызывать достаточное повреждение сердечной мышцы, которое приводит к развитию ХСН. Любой инфаркт должен автоматически запускать разработанный вами и вашим врачом план предотвращения будущих инфарктов и развития ХСН. Отказ от курения, контроль уровня холестерина и высокого давления, правильное питание и ежедневные физические упражнения являются решающе важными. Кроме того, правильное медикаментозное лечение, как правило включающее ингибиторы АПФ и бета-блокаторы, очень важно как часть постинфарктного лечения; такая программа могла бы предотвратить сердечную недостаточность Карла.
Ишемическая болезнь сердца без инфаркта
У некоторых больных ишемическая болезнь сердца вызывает сердечную недостаточность без перманентного повреждения сердечной мышцы. Вот как может возникнуть это заболевание. У пациента может постепенно развиваться закупорка коронарной артерии, что снижает приток крови к сердечной мышце, но не вызывает инфаркта. Если блокирование артерии становится очень серьезным, приток крови может стать недостаточным для удовлетворения потребностей сердечной мышцы. Сердце реагирует на этот дефицит, снижая силу сокращений в области с недостаточным кровоснабжением. Этот адаптивный механизм позволяет сердечной мышце продолжать выживать, хотя и с более низким уровнем производительности. Если неповрежденная сердечная мышца сокращается плохо из-за хронически недостаточного кровоснабжения, у больного развивается ХСН. Медицинский термин для этой живой, но дремлющей сердечной мышцы – «гибернирующий (спящий) миокард».
Важно идентифицировать пациентов с такой ситуацией, потому что их сердечная недостаточность потенциально обратима. Выявление гибернирующей, но жизнеспособной сердечной мышцы является чрезвычайно важным при оценке сердечной недостаточности у пациентов с ишемической болезнью сердца. Мы часто осматриваем пациентов, которые говорят, что их сердечная недостаточность необратима и прогноз неблагоприятный. Однако у некоторых пациентов коррекция заблокированных коронарных артерий с помощью стентирования или шунтирования может сделать ХСН обратимой. Когда мы приводим кровоснабжение в норму и кровоподача к гибернирующей мышце становится нормальной, она сокращается лучше, ХСН улучшается или даже исчезает совсем.
Если у вас ХСН и ишемическая болезнь сердца, ваш врач должен определить недостаточность доставки крови к сердечной мышце. У нас есть несколько методов визуализации для выявления такого рода жизнеспособной, но «спящей» сердечной мышцы, включая позитронную эмиссионную томографию (ПЭТ) и МРТ. Идентификация «гибернирующего миокарда» является особенно важной, если степень ХСН кажется чрезмерной для степени повреждения сердечной мышцы при предыдущем инфаркте.
Заболевания клапанов сердца
Заболевания клапанов сердца – важная, но часто упускаемая из виду причина ХСН. В первой половине ХХ в. повреждение клапана сердца из-за ревматической атаки было самой распространенной причиной сердечной недостаточности, которая часто заканчивалась смертельным исходом. Ревматическая лихорадка, вызываемая стрептококковой инфекцией, часто связана с безобидным на первый взгляд острым фарингитом. Две кардинальные инновации в медицине уменьшили сердечную дань ревматической лихорадки: разработка пенициллина в 1940-х и появление операций по восстановлению и замене сердечных клапанов в 1950-х гг. Пенициллин, если его принимать с самого начала стрептококковой инфекции и продолжать по крайней мере десять дней, эффективно предотвращает развитие ревматической атаки и повреждение клапанов сердца. Не игнорируйте постоянную боль в горле у ваших детей.
Когда ревматическая атака все-таки вызывает повреждение сердечного клапана, мы либо восстанавливаем клапан, либо меняем его на искусственный. (См. в главе 13 более подробную информацию об операциях по замене клапана.) Сегодня ревматические болезни сердца идут на спад, но другие проблемы клапанов сердца занимают их место, в том числе спонтанная дегенерация и бактериальные инфекции сердечных клапанов.
Для предотвращения сердечной недостаточности из-за заболевания сердечных клапанов нам нужно восстановить клапан, когда у пациента развивается необратимое повреждение сердца. Хотя многие пациенты и врачи воздерживаются от операции, пока не разовьются тяжелые симптомы, такая стратегия может дорого вам обойтись. Мы часто встречаем бессимптомных пациентов с необратимым повреждением сердца. Они упустили лучшее время для безопасной и эффективной операции. У пациентов с заболеваниями сердечных клапанов обычная ЭхоКГ, как правило проводящаяся ежегодно, часто обнаруживает изменения функции сердца еще до появления симптомов. Эти изменения представляют собой первые признаки повреждения сердца и должны повлечь за собой хирургическую операцию, чтобы предотвратить развитие более серьезных повреждений. Если вы знаете о своей проблеме с сердечными клапанами, не пропускайте свою ежегодную ЭхоКГ только потому, что вы чувствуете себя прекрасно.
Мы признаем, что многие пациенты хотят отложить операцию на сердечном клапане как можно дольше. Хорошая новость заключается в том, что наши технологии восстановления клапанов сердца становятся все менее и менее инвазивными. Теперь мы можем заменить аортальный клапан через катетер в ноге, вместо того чтобы делать традиционную операцию со вскрытием грудной клетки. Мы можем выполнить операцию на митральном клапане через крошечные разрезы. Такие методы становятся все более распространенными. Не избегайте своего доктора, откладывание операции на сердечном клапане может повлечь за собой поражение сердца и сердечную недостаточность.
СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ С «НОРМАЛЬНОЙ» ФУНКЦИЕЙ СЕРДЦАБольшинство пациентов с сердечной недостаточностью имеют повреждение сердца, которое отрицательно влияет на способность сердца перекачивать кровь. Мы называем это систолической сердечной недостаточностью, поскольку систола является частью сердечного цикла, или сердцебиения, которая включает в себя выброс крови. Другие пациенты, особенно пожилые больные с высоким кровяным давлением, страдают от диастолической сердечной недостаточности – состояния, при котором сердце действительно перекачивает кровь хорошо, но у него возникают проблемы с достаточным расслаблением, чтобы наполниться кровью до следующего сжатия. Больные с таким типом сердечной недостаточности часто имеют совершенно нормальную систолическую функцию левого желудочка и нормальную фракцию выброса.Мысль, что человек может иметь нормальную насосную функцию сердца и одновременно сердечную недостаточность, изначально не имела особого смысла для врачей, пока мы не выяснили, что вполне нормальная функция сердца требует, чтобы сердце с силой сжималось для выброса крови и расслаблялось, чтобы наполниться кровью перед каждым сокращением. У пациентов с диастолической сердечной недостаточностью жесткая, аномально утолщенная сердечная мышца не может полностью расслабиться, и кровь задерживается в легких, что приводит к застою и одышке. Если у вас есть такие симптомы, высокое кровяное давление и нормальная насосная функция, проницательный доктор проследит за вашей фракцией выброса (ФВ) и назначит соответствующее лечение, чтобы контролировать ваше давление и помочь вам и вашему сердцу расслабиться и чувствовать себя лучше.
Высокое кровяное давление
Гипертония остается важной причиной развития сердечной недостаточности. Удивительно, но многие пациенты с хронической сердечной недостаточностью, возникшей из-за гипертонии, имеют лишь умеренное повышение артериального давления, хотя у них, как правило, было повышенное кровяное давление в течение многих лет. Когда сердце вынуждено перекачивать кровь при повышенном кровяном давлении, мышца левого желудочка постепенно утолщается. Этот процесс похож на увеличение мышечной массы при тренировках с отягощением (поднятием веса). Толстый левый желудочек становится жестким и трудно заполняется кровью, что вызывает подъем давления в сердце и приводит к застою в легких. В результате формируется диастолическая сердечная недостаточность. В конце концов, после многих лет перекачивания крови на фоне повышенного давления, утолщенный левый желудочек расширяется и начинает давать сбои, что приводит к снижению насосной функции и развитию систолической сердечной недостаточности.
Мы можем предотвратить развитие сердечной недостаточности у людей, страдающих гипертонией, если повышенное кровяное давление регистрируется и лечится на ранних стадиях. Если у гипертоника развивается сердечная недостаточность, соответствующее лечение по-прежнему может быть очень полезным. ХСН имеет тенденцию к стабилизации, если кровяное давление понижается до нормы на ранних стадиях заболевания, и толщина сердечной мышцы может тоже вернуться к норме.
Кардиомиопатии
Как ишемическая, так и гипертоническая болезнь сердца – это болезни, которые косвенно наносят повреждения сердечной мышце, в конечном счете вызывая сердечную недостаточность. У других пациентов сердце отказывает из-за расстройств, которые непосредственно влияют на сердечную мышцу. Термин «кардиомиопатия» относится к спектру заболеваний, которые атакуют сердечную мышцу и ухудшают ее структуру и функции. Существует несколько видов этого заболевания, в том числе дилатационная кардиомиопатия, при которой все сердечные камеры увеличены, а также гипертрофическая кардиомиопатия, при которой сердечная мышца чрезмерно утолщена. Некоторые из них имеют генетическую основу, в то время как в других случаях причина неизвестна.
Вирусная кардиомиопатия, когда вирусная инфекция непосредственно повреждает сердечную мышцу, вызывая либо временную, либо постоянную сердечную недостаточность, особенно коварна. Иногда после, казалось бы, безобидной инфекции верхних дыхательных путей вирусные повреждения сердечной мышцы приводят к быстрому развитию ХСН. Другой более распространенной причиной кардиомиопатии является химиотерапия при раке, которая может непосредственно нанести повреждения сердечной мышце. Каждое из этих нарушений работы сердечной мышцы имеет разный прогноз и разное лечение. Если у вас развилась сердечная недостаточность, вызванная кардиомиопатией, вы должны пойти на прием к специалисту по сердечной недостаточности, чтобы убедиться, что получаете медикаментозное лечение с учетом конкретного состоянии вашего сердца.
Лечение ХСН
Хотя ХСН является серьезным нарушением работы сердца, прогноз для больных с сердечной недостаточностью никогда не был лучше, чем теперь. В нашем распоряжении широкий и постоянно растущий спектр вариантов, которые дают нам возможность повлиять и на качество, и на продолжительность жизни большинства пациентов.
Лечение сердечной недостаточности
Образ жизни:
• рацион с низким содержанием соли;
• занятия аэробикой;
• прекращение курения;
• сокращение факторов риска в целом.
Лекарства:
• ингибитор АПФ;
• бета-блокатор;
• БРА, блокатор рецепторов ангиотензина II;
• мочегонное;
• антагонист рецепторов альдостерона.
Электротерапия:
• специальный кардиостимулятор;
• имплантируемый дефибриллятор.
Хирургическое лечение:
• желудочковый аппарат вспомогательного кровообращения;
• пересадка сердца.
Лекарства от сердечной недостаточности
Ингибиторы АПФ и БРА
Соответствующая медикаментозная терапия представляет собой краеугольный камень лечения ХСН. Как только мы назначили Карлу Брюсу правильные препараты, его состояние резко улучшилось. Каким же образом эти лекарства усилили функцию его сердца и уменьшили его симптомы?
Главная насосная камера сердца, левый желудочек, выбрасывает кровь в аорту, которая затем несет кровь к тканям всех органов. Когда левый желудочек сжимается, он должен преодолеть давление крови в аорте, силу, которая называется постнагрузкой мышцы желудочка. С помощью снижения артериального давления мы можем снизить силу, против которой должно работать сердце, облегчая ему задачу. Именно такова задача ингибиторов АПФ, которые снижают артериальное давление, заставляя кровеносные сосуды расслабляться и расширяться.
УПРАЖНЕНИЯ ДЛЯ ЛЕЧЕНИЯ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИК сожалению, миф о том, что физические нагрузки опасны для пациента с больным сердцем, является распространенным заблуждением. Почти всем пациентам физические упражнения полезны, и это справедливо также для больных с сердечной недостаточностью и повреждениями сердца.Пациенты с застойной сердечной недостаточностью, как правило, имеют сниженную толерантность к физической нагрузке, и это явно затрудняет занятия физическими упражнениями. Наш совет – делайте все, что возможно, чтобы найти мотивацию для физических упражнений. Включите музыку из «Роки». Смотрите «Огненные колесницы». Включите телепрограмму The Biggest Loser. Или обдумайте такое предложение: аэробные упражнения значительно улучшают качество жизни у пациентов с сердечной недостаточностью.Ключ к безопасности и успеху – начать аэробные упражнения медленно и постепенно увеличивать нагрузку. Ходьба является идеальной формой аэробных упражнений для пациентов с больным сердцем. Упражнения на сопротивление дают мало пользы, а подъем тяжестей даже может навредить этой группе кардиологических больных.Преимущества аэробных упражнений на самом деле не связаны с прямым воздействием на сердце. Аэробные упражнения работают путем увеличения мышечной работоспособности, улучшая способность мышц организма извлекать кислород из крови. У больных ХСН с нарушением функции сердца такое увеличение мышечной работоспособности повышает способность переносить физическую нагрузку, хотя фракция выброса по-прежнему остается низкой. С помощью физических упражнений вы сможете делать больше с меньшими затратами.
Такое падение артериального давления снижает нагрузку левого желудочка и повышает его способность выбрасывать кровь. В результате фракция выброса идет вверх, и увеличенное сердце может даже возвращаться к нормальному размеру. Ингибиторы АПФ, подробно обсуждаемые в главе 11, представляют терапию первой линии для пациентов с ХСН; если пациент не переносит эти лекарства, мы переключаемся на тесно связанные с ними блокаторы рецепторов ангиотензина (БРА), которые действуют по такому же механизму.
Почему блокаторы АПФ и БРА так хорошо работают в лечении ХСН? Чтобы ответить на этот вопрос, обратимся к эволюции человека. На протяжении тысяч лет в наших организмах развивались системы, предназначенные для защиты нас от повреждений. Наши древние предки редко страдали от ишемической болезни сердца и атеросклероза из-за своего образа жизни, который включал свежие, низкокалорийные продукты питания и высокий уровень физической активности. Но их мир был полон опасностей, и самой большой опасностью для их здоровья была травма. Тигр в джунглях был гораздо большей угрозой, чем сердечный приступ. Поэтому у людей развивались рефлексы и механизмы защиты от потери крови при травме, механизмы, которые сегодня часто имеют обратный эффект и способствуют развитию ХСН.
У пациента с сердечной недостаточностью поврежденное сердце не перекачивает нормальный объем крови. Организм фиксирует уменьшение притока крови и «думает», что у человека началось кровотечение. Серия автоматических рефлексов заставляет мозг и почки выделять гормоны, которые сужают кровеносные сосуды, пытаясь восстановить привычное кровяное давление. Наиболее мощным химическим веществом, выделяемым этим рефлексом, является ангиотензин, то самое вещество, которое блокируется ингибиторами АПФ и БРА. В то время как такая адаптация помогает выжить травмированным, больным с ХСН этот каскад событий приносит вред, а не пользу.
Хотя мощность сердца уменьшается, у пациента с ХСН нет кровотечения. Автоматическое и неуместное сужение кровеносных сосудов заставляет сердце перекачивать кровь на фоне высокого давления, по сути заставляя сердце работать с большей нагрузкой. Это в дальнейшем снижает ФВ, что ведет к выделению еще большего количества ангиотензина и увеличивает нагрузку на сердце. Ингибиторы АПФ разрывают этот порочный круг.
Когда дело доходит до сердечной недостаточности, ингибиторы АПФ играют двоякую роль: предотвращение развития ХСН у перенесших инфаркт и лечение сердечной недостаточности у лиц с диагностированной ХСН. Если ингибитор АПФ дается профилактически после обширного инфаркта, нагрузка на сердце уменьшается, и левый желудочек избегает постепенного износа, в результате чего и развивается ХСН. Врач Карла Брюса упустил такую возможность. Когда мы встретились с пациентом, у него уже была сердечная недостаточность. Но ингибиторы АПФ все же помогали, облегчая работу сердца и улучшая его функцию. По мере увеличения фракции выброса произошло снижение симптомов, и его левый желудочек постепенно вернулся к нормальному размеру.
Применение ингибиторов АПФ пациентами с сердечной недостаточностью требует опыта и наблюдения. Ингибиторы АПФ снижают кровяное давление, что может представлять собой дилемму, поскольку у некоторых больных ХСН и так уже достаточно низкое кровяное давление. Как следствие, после начала приема ингибитора АПФ вы можете почувствовать головокружение, особенно когда резко встаете (это состояние называется ортостатическая артериальная гипотензия, или постуральная гипотензия). Не отказывайтесь от лекарства, если с вами это происходит. У пациентов с низким кровяным давлением мы, возможно, должны начать прием ингибиторов АПФ с самой низкой дозы и постепенно увеличивать дозу в период от нескольких недель до нескольких месяцев. Терпение и настойчивость могут многое сделать. При начале приема ингибитора АПФ позаботьтесь о том, чтобы вставать медленно и выбираться из постели в несколько этапов, сначала посидите минуту или две, а затем уже вставайте. У большинства пациентов организм со временем приспосабливается и головокружение проходит.
Ингибиторы АПФ предлагают огромные преимущества в длительном лечении ХСН. Высококачественные рандомизированные клинические испытания показывают, что эти лекарства продлевают жизнь и уменьшают необходимость в госпитализации. Дополнительные исследования подтверждают, что ингибиторы АПФ улучшают симптомы и качество жизни больных ХСН. Тем не менее многие пациенты, которые могли бы извлечь выгоду из ингибиторов АПФ, не принимают этих препаратов. Одна из проблем заключается в том, что ингибиторы АПФ могут сильно ухудшать функцию почек. Почечная недостаточность является обычной у пациентов с ХСН, часто в результате снижения притока крови к почкам, и многие врачи неохотно используют ингибиторы АПФ у больных, даже с легкой степенью уже существующей дисфункции почек. Но такой подход недальновиден. Поскольку ингибиторы АПФ улучшают работу сердца, у многих пациентов с легким и умеренным повреждением почек в конечном итоге возникает улучшение функции почек, если их долгое время лечили этими препаратами. У большинства пациентов с легкими и умеренными нарушениями функции почек попытка приема ингибиторов АПФ является оправданной (с контролем функции почек). Если функция почек ухудшается, она почти всегда возвращается к норме при отмене приема ингибитора АПФ.
Примерно у 5—10 % пациентов после начала приема ингибитора АПФ возникает раздражающий кашель. Если этот симптом мягкий, из-за существенной пользы от лекарства, возможно, и стоит мириться с побочным эффектом. Однако у некоторых пациентов кашель бывает непереносимым. К счастью, у нас есть очень неплохая альтернатива, которая не вызывает кашель: блокаторы рецепторов ангиотензина. Многие врачи считают БРА несколько менее эффективными, чем ингибиторы АПФ у больных с застойной сердечной недостаточностью, и данные, показывающие преимущества БРА, являются менее робастными по сравнению с исследованиями ингибиторов АПФ. Таким образом, ингибиторы АПФ, если пациент их переносит, всегда предпочтительнее. Еще одной причиной, по которой мы предпочитаем ингибиторы АПФ, является стоимость; большинство БРА по-прежнему доступны только как патентованные препараты и относительно дороги, хотя многие из них станут дженериками в ближайшие несколько лет.
Признавая, что и ингибиторы АПФ и БРА помогают пациентам с сердечной недостаточностью, врачи, естественно, задумались, нельзя ли удвоить преимущество, давая пациентам сразу оба типа лекарств. Рандомизированные клинические испытания, изучавшие эту стратегию, дали неоднозначные результаты: некоторые показывали дополнительный положительный эффект, а другие выявили потенциально опасные побочные эффекты от такого сочетания, в том числе повышение уровня калия в крови и более серьезные нарушения функции почек у восприимчивых пациентов. Мы сочетаем ингибиторы АПФ с БРА только у отдельных пациентов с тяжелой сердечной недостаточностью. Мы не добавляем БРА, пока не достигнем максимальной дозы ингибитора АПФ, и тщательно контролируем уровень калия и функцию почек. Ингибиторы АПФ и БРА можно объединять только под руководством специалиста по застойной сердечной недостаточности.
СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ В ПОЖИЛОМ ВОЗРАСТЕ: ЧТО МЫ В ДЕЙСТВИТЕЛЬНОСТИ ЗНАЕМ?Хотя мы в лечении застойной сердечной недостаточности полагаемся на результаты крупных рандомизированных клинических исследований, европейские исследователи недавно предупредили кардиологическое сообщество о серьезных недостатках этих данных. В то время как 85 % пациентов, госпитализированных с ХСН, имеют возраст 65 лет или старше, почти в половине больших клинических испытаний методов лечения сердечной недостаточности пожилые пациенты конкретно исключались из испытаний. Это означает, что некоторые лекарственные средства, разработанные для лечения ХСН, не были полностью изучены на пациентах, которые фактически и принимают эти лекарства.Во многих испытаниях существуют произвольные ограничения возраста без медицинского обоснования. В других исключаются пациенты, которые принимали другие препараты, а также пациенты с распространенными заболеваниями, такими как диабет. Фактически таким образом исключаются престарелые больные, которые, как правило, имеют дополнительные проблемы здоровья, требующие медикаментозного лечения.Не является ли такая неполная информация причиной для беспокойства? Мы думаем, что является. Мы уверены в положительном эффекте как ингибиторов АПФ, так и бета-блокаторов у пожилых пациентов с сердечной недостаточностью. Но в будущем мы хотели бы, чтобы современные методы лечения были надлежащим образом опробованы на пожилых пациентах. Нам нужно удостовериться, что, когда 80 миллионов беби-бумеров достигнут возраста выхода на пенсию, мы сможем предоставить им соответствующую возрасту эффективную медицинскую помощь.
Бета-блокаторы
Бета-блокаторы являются чрезвычайно важными в терапии застойной сердечной недостаточности. Как и у ингибиторов АПФ, эффективность бета-блокаторов может быть прослежена до нашего эволюционного развития рефлекса сохранения жизни. Как отмечалось ранее, когда сердце отказывает, организм интерпретирует уменьшение сердечного выброса как кровопотерю. Мозг на это реагирует срабатыванием критического рефлекса, который повышает в крови уровень адреналина (эпинефрина), гормона, отвечающего за реакцию «бей или беги», в том числе и за учащенное сердцебиение, которое все мы испытываем при страхе или стрессе. К несчастью, у пациента с сердечной недостаточностью быстро растущий уровень адреналина фактически повреждает сердце и вызывает смерть клеток сердечной мышцы. Это усугубляет сердечную недостаточность.
Правильно проведенные исследования показали, что использование бета-блокаторов у пациентов с сердечной недостаточностью блокирует эффект адреналина и предотвращает дальнейшее повреждение сердца, позволяя сердцу восстановиться и в конечном счете повышая способность сердечной мышцы к сокращению. Это помогает продлить жизнь, значительно сократить число госпитализаций, улучшить переносимость физических нагрузок и качество жизни. Сейчас бета-блокаторы стали стандартом лечения большинства пациентов с ХСН.
Хотя больные с сердечной недостаточностью получают огромную пользу от приема бета-блокаторов, начало приема этих препаратов может быть непростым. Как мы отмечали в главе 11, бета-адреноблокаторы могут сильно ухудшить симптомы ХСН. Ключ к успешному применению этих препаратов при ХСН – начинать с самых низких доз и увеличивать их медленно с тщательным мониторингом пациента на ухудшение симптомов. Если вам становится хуже, когда вы начнете принимать бета-блокатор, не унывайте. Большинство пациентов хорошо переносят постепенное увеличение дозы. Слишком поспешный отказ от бета-блокаторов – неправильный ход.
Не волнуйтесь, если врач не назначает вам бета-блокатор сразу же после диагностирования у вас сердечной недостаточности. Бетаблокаторы предназначаются для длительного лечения ХСН. Когда пациенты госпитализируются с ХСН, мы вначале сосредотачиваемся на лечении наиболее тяжелых симптомов, а затем добавляем низкую дозу бета-блокаторов, как часть долгосрочного плана лечения.
ЛЕКАРСТВА, КОТОРЫХ СЛЕДУЕТ ИЗБЕГАТЬ ПРИ ЗАСТОЙНОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИПомимо рассказа о том, какие препараты должны принимать пациенты с сердечной недостаточностью, мы также должны осветить те, которые им следует избегать. Некоторые обычные препараты могут спровоцировать или усугубить симптомы сердечной недостаточности у восприимчивых пациентов. Среди них общеизвестны нестероидные противовоспалительные препараты (НПВП). Эти лекарства включают рецептурные и безрецептурные обезболивающие средства, такие как ибупрофен (мотрин и адвил), напроксен (алив), целекоксиб (целебрекс) и десятки других. Эти препараты уменьшают способность почек выводить соли и воду, что приводит к накоплению жидкости, а это может вызывать симптомы сердечной недостаточности. Ацетаминофен (тайленол) не обладает таким свойством и, следовательно, не ухудшает симптомов сердечной недостаточности.Блокаторы кальциевых каналов, класс препаратов, используемых для лечения высокого кровяного давления, также могут ухудшать ХСН. Два блокатора кальциевых каналов, дилтиазем (кардизем и другие бренды) и верапамил (калан и другие бренды), особенно проблематичны. Эти агенты уменьшают сократительную силу левого желудочка, что может привести к ухудшению сердечной недостаточности.Медикаментозное лечение сердечной недостаточности сложно и рискованно. Перед началом приема нового препарата, снятого с аптечной полки, например, для облегчения ломоты в спине, даже при наличии рецепта врача справьтесь у своего кардиолога, не подвергаете ли вы опасности свое сердце.
Диуретики (мочегонные)
Когда сердце отказывает, оно перекачивает меньше крови ко всем органам, в том числе почкам, что приводит к уменьшению способности почек выполнять одну из своих ключевых задач – выведение солей и жидкостей из организма. Далее проблема осложняется тем, что почки при сердечной недостаточности у пациентов на самом деле выделяют гормоны, которые вызывают задержку солей и жидкостей. В итоге увеличение циркулирующей жидкости приводит к застою в легких. Когда это происходит, пациент испытывает одышку, особенно при физических нагрузках или лежа ночью в постели. Если накапливается достаточное количество жидкости, лодыжки раздуваются, и такое состояние называется отеком.
Чтобы помочь убрать эту лишнюю жидкость, которая скапливается в легких и лодыжках, многим больным ХСН требуются мочегонные препараты – лекарственные средства, которые стимулируют почки выводить соли и жидкости. С помощью подходящих диуретиков больной ХСН с застоем жидкости в организме может потерять 5 или более килограммов жидкости за несколько дней. С потерей этой жидкости уменьшается одышка, отек лодыжек, часто побуждая пациентов к высказыванию: «Я чувствую себя словно родился заново».
Наиболее часто используемое больным ХСН мочегонное – фуросемид (лазикс), сильное лекарство, которое можно принимать перорально или в виде инъекций. В течение нескольких минут после его приема выход мочи резко возрастает. Действительно, пациенты, принимающие фуросемид, быстро понимают, что разумно иметь доступ в ванную комнату в первый час или два после приема этого препарата. Как и с ингибиторами АПФ и бета-блокаторами, важен тщательный подбор дозы. Если вы примете слишком мало мочегонного, у вас в легких будет застой, а лодыжки отекут; если примете слишком большую дозу, у вас может возникнуть обезвоживание. Слишком большой диурез также может нарушить функцию почек (обычно временно) и лишить ваш организм натрия, калия и других электролитов, таких как магний.
Антагонисты альдостерона
Антагонисты альдостерона работают, воздействуя на ту же гормональную систему, которую блокируют ингибиторы АПФ и БРА. Высококачественные рандомизированные контролируемые испытания свидетельствуют, что два самых распространенных из этих препаратов, спиронолактон и его химический родственник эплеренон, уменьшают риск смерти, частоту госпитализаций и ухудшают ваши симптомы при совместном приеме с ингибитором АПФ у пациентов с тяжелой застойной сердечной недостаточностью.
Несмотря на эти преимущества, антагонисты альдостерона являются лекарствами второй линии. Их польза не так велика, как ингибиторов АПФ или бета-блокаторов, а побочные эффекты могут быть беспокоящими.
ДИЕТА И СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ: ОГРАНИЧЬТЕ ПОТРЕБЛЕНИЕ СОЛИЕсли у вас сердечная недостаточность и вы можете запомнить только один совет относительно вашего рациона, чтобы держаться подальше от больницы, – ограничьте потребление соли. Всем известно, что диета с высоким содержанием соли на протяжении многих лет может вызывать повышенное кровяное давление. У пациента с сердечной недостаточностью эта проблема является наиболее безотлагательной. Всего за несколько часов пересоленный обед может привести к одышке, поездке на «скорой» в отделение неотложной помощи и нескольким дням пребывания в больнице.Неспособность адекватно выводить соли и жидкости является ключевым признаком сердечной недостаточности. Пищевая соль увеличивает задержку жидкости в организме, вызывая в результате застой в легких и одышку. Для больных с тяжелой формой ХСН одна порция выпивки – все равно как съеденный пакет чипсов или мягких крендельков, посыпанных солью, – может привести к госпитализации.Отказ от соли требует бдительности и планирования. Соль используется повсеместно и часто скрыта в консервированных продуктах, полуфабрикатах или ресторанных обедах. Больные ХСН должны быть нацелены на ограничение потребления соли до 1500 миллиграммов в день. Это не так легко сделать, когда подумаешь, что одна порция готовой куриной лапши может содержать более 1000 миллиграммов натрия!Читайте внимательно этикетки. Избегайте продуктов, приготовленных другими. Следите за своим ежедневным потреблением натрия. Выбирайте блюда с низким содержанием соли: малосоленый куриный суп вместо обычного супа. Следуйте этим правилам, и вы не попадете в больницу.
Они стремятся повысить уровень калия в организме, что усложняет лечение ХСН у пациента. Кроме того, спиронолактон, но не эплеренон, может вызвать гинекомастию (увеличение груди и гипертрофию желез) у мужчин. Тем не менее, если симптомы ХСН не ослабевают от обычного медикаментозного лечения, мы иногда добавляем антагонист альдостерона.
Лекарства при сердечной недостаточности: задание на дом
Почти все больные ХСН должны получать как ингибитор АПФ, так и бета-блокатор. Данные показывают, что, принимаемые вместе, эти два класса препаратов снижают смертность, улучшают симптомы, увеличивают фракцию выброса и помогают пациентам избегать госпитализации. Но сегодня в США многие пациенты с сердечной недостаточностью не принимают ингибитор АПФ (или БРА) и бетаблокатор, не получая, таким образом, лучшей медицинской помощи.
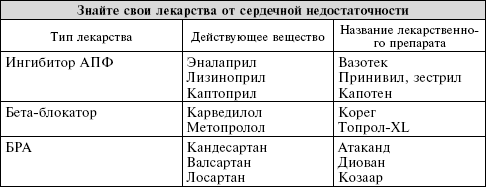

Если вы пациент с сердечной недостаточностью, проверьте свои лекарства и обсудите их с врачом. Принимайте участие в своей медицинской помощи. Ключом к успеху в лечении ХСН является партнерство между вами и вашим кардиологом, чтобы определить оптимальные препараты и дозировки и чтобы польза для вас была максимальной. Ожидайте частых визитов в кабинет врача: ХСН – это хроническое состояние, которое требует гибких стратегий лечения и периодической корректировки для получения наилучшего результата.
Электротерапия ХСН
Хотя наше внимание по большей части сосредоточено на способности сердца перекачивать кровь, иногда нарушения проводящей системы сердца (или электросистемы) также вносят вклад в развитие и риск ХСН. Растущее понимание врачами роли проводящей системы при ХСН открыло целый мир новых методов лечения.
Специализированные кардиостимуляторы: ресинхронизирующая сердечная терапия
В норме обе насосные камеры сердца (желудочки) одновременно сжимаются скоординированным и ритмичным образом. У пациентов с сердечной недостаточностью расширение сердца, а также повреждения от инфарктов часто блокируют или замедляют электросистему сердца, нарушая это синхронное сокращение. Результатом является менее эффективная сердечная функция у человека с уже ослабленной сердечной мышцей.
Признавая, что несогласованная электрическая система способствует сердечной недостаточности, кардиологи решили разработать специальные кардиостимуляторы, которые могли бы исправить сердечный ритм. Создав собственными руками величайшее достижение современной кардиологии, они сделали бивентрикулярный (двужелудочковый) электрокардиостимулятор, который передает электрические импульсы одновременно в правый и левый желудочки и координирует их насосную функцию. Имплантация таких устройств называется ресинхронизирующей кардиотерапией. Высококачественные клинические испытания показали, что ресинхронизирующая кардиотерапия обеспечивает важные преимущества для многих пациентов с ХСН, в том числе улучшение функции сердца, сокращение времени, проведенного в стационаре, уменьшение симптомов и большую продолжительность жизни.
В настоящее время около двух третей пациентов с сердечной недостаточностью, которые лечились с помощью таких специализированных кардиостимуляторов, демонстрируют измеримую полезность этих устройств. Одной из целей наших текущих исследований является выявление тех пациентов, которые получают пользу от ресинхронизирующей кардиотерапии. Если у вас есть ХСН и вы лечитесь с максимальным использованием медикаментозной терапии, но основные симптомы не снижаются, вы можете быть кандидатом на один из этих специальных кардиостимуляторов.
Имплантируемые дефибрилляторы
Несмотря на широкий спектр современной медикаментозной терапии ХСН, смертность остается высокой. Около половины смертей от сердечной недостаточности вызывается внезапной остановкой сердца, и большинство из них – из-за нарушения сердечного ритма, которое происходит в левом желудочке.
Как отмечалось ранее, поврежденная сердечная мышца не может нормально проводить электрические импульсы; это предрасполагает возникновение у пациентов с сердечной недостаточностью хаотичного ритма, называемого фибрилляцией (или мерцанием) желудочков. У пациентов с фибрилляцией желудочков сердце не может достаточно сжиматься, чтобы перекачивать кровь, и потеря сознания происходит в течение нескольких секунд. Немедленные первичные реанимационные действия спасают некоторых больных, так как предоставляют время для приезда скорой помощи, медперсонал которой производит электрический разряд. Но если дефибрилляция не выполняется в течение 4–8 минут, фибрилляция желудочков всегда заканчивается смертельным исходом.
Признавая угрозу, которую несет фибрилляция желудочков, кардиологи-новаторы разработали удивительное устройство – имплантируемый кардиовертер-дефибриллятор (ИКД). Как мы обсуждали в главе 14, ИКД – это специального типа кардиостимулятор, который постоянно отслеживает электросистему сердца. ИКД может исправлять несколько типов нарушений сердечного ритма и при необходимости предоставить мощный электрический разряд, чтобы вывести сердце из состояния угрожающей жизни желудочковой фибрилляции. Электрический разряд бывает неприятным для пациентов, но лучше, чем его альтернатива – смерть. Эти устройства сохраняют запись событий, позволяя кардиоэлектрофизиологу посмотреть, что произошло, и скорректировать медикаментозное лечение для предотвращения повторения этих событий в будущем. На сегодняшний день ИКД спасли многие тысячи жизней.
Кто нуждается в имплантируемом кардиовертер-дефибрилляторе (ИКД):
• выжившие после внезапной сердечной смерти;
• пациенты с диагностированным опасным сердечным ритмом – желудочковой тахикардией, фибрилляцией желудочков;
• люди с тяжелыми повреждениями сердца, причиненными инфарктом;
• все, у кого есть тяжелые повреждения сердца по иным причинам, а не от инфаркта.
Возникают споры по поводу того, каким пациентам необходим ИКД.
Возможно, в результате этой путаницы лишь около 40 % людей, которые должны получить ИКД, действительно его получают. Если у вас был инфаркт, узнайте, как функционирует ваше сердце; эта информация вам понадобится, чтобы вместе с вашим врачом определить, подходит вам ИКД или нет. Помните, что мы измеряем способность левого желудочка перекачивать кровь с помощью ФВ. Нормальная фракция выброса должна быть от 50 до 60 %. Если ваша ЭхоКГ показывает фракцию выброса 35 % или менее, вы можете быть кандидатом на ИКД. Хотя основания не столь вески, пациенты с сердечной недостаточностью, вызванной иными причинами, чем ишемическая болезнь сердца (в том числе и кардиомиопатия), и фракция выброса у которых менее 35 %, также нуждаются в получении дефибриллятора. Если у вас сердечная недостаточность или был инфаркт, спросите своего врача, нужен ли вам ИКД.
Как и кардиостимуляторы, ИКД должны устанавливать кардиоэлектрофизиологи, специалисты по сердечному ритму. Эти врачи обеспечивают правильное программирование ИКД. Неточная настройка может вызывать неправильный электрический разряд, и это очень неприятно для пациента. В самом деле, от 10 до 25 % пациентов испытали ненужный разряд тока в течение года или двух после получения ИКД. Эти разряды дают такое ощущение, словно вас лягнул задними ногами мул; это приемлемый компромисс, если он спасет вам жизнь, но не тогда, когда является результатом неправильного программирования. Всегда ставьте в известность своего кардиоэлектрофизиолога, если вы получили электрический разряд от вашего ИКД.
Лучшее от обоих миров
Как вы узнали, специальные кардиостимуляторы для ресинхронизации ритма сердца помогают людям с хронической сердечной недостаточностью чувствовать себя лучше и жить дольше, а ИКД оберегает их от внезапной смерти. Теперь пациенты с сердечной недостаточностью могут получить лучшее от обоих миров. По примеру многофункциональных сотовых телефонов теперь у нас есть специализированные устройства, которые сочетают функции ИКД со специальной ресинхронизирующей электрокардиостимуляцией.
Трансплантация и вспомогательное механическое сердце
Несмотря на внушительный арсенал современных лекарств и технологий, состояние некоторых пациентов с ХСН не улучшается, достигая в конечном счете точки, когда качество их жизни становится неприемлемым. Для тщательно отобранных пациентов трансплантация сердца или вспомогательное механическое устройство, помогающее плохо работающему сердцу, может быть самым оптимальным вариантом.
Пересадка сердца
Впервые предпринятая в 1967 г. южноафриканским кардиохирургом Кристианом Барнардом, пересадка сердца подверглась значительным изменениям к лучшему за последние пять десятилетий. Для кардиокоманды по пересадке сердца сама процедура и последующий уход за больным уже стали привычными. В лучших центрах около 90 % реципиентов живут по крайней мере год, более 80 % живут по крайней мере три года после трансплантации, а 75 % – пять и более лет. Если операция проходит успешно и пациент строго соблюдает медицинский режим, качество жизни после трансплантации сердца может быть превосходным. Некоторые реципиенты с пересаженным сердцем могут пробежать марафонскую дистанцию!
Реципиенту с пересаженным сердцем требуется частый и тщательный врачебный осмотр. Использование подавляющих иммунитет препаратов для предотвращения отторжения нового сердца делает реципиентов более уязвимыми для определенных раковых заболеваний и инфекций, и то и другое может быть опасно для жизни.
ОСТРАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ: «Я НЕ МОГУ ДЫШАТЬ!»Вам нужно больше воздуха. Вы стараетесь дышать как можно глубже, наползает паника, и нехватка воздуха опять усиливается. Вам не хватает воздуха, и ничего не помогает. Ситуация ухудшается с каждой минутой.Любой пациент с ХСН, который испытывал острую сердечную недостаточность в фазе обострения, пережил этот пугающее, но часто встречающееся состояние. Подобного рода обострение сердечной недостаточности является причиной номер один в Соединенных Штатах для госпитализации пациентов.Факторы, ведущие к таким эпизодам, иногда незаметны, но некоторые черты являются общими. Осложнения ХСН могут возникать после отступления от диеты с ограниченным содержанием соли, из-за пропущенных доз лекарств или неточного выполнения предписаний врача. Каждая из этих причин ведет к предсказуемому ряду событий.Легкая до умеренной перегрузка жидкостью вызывает одышку. Затрудненное дыхание пугает и вызывает всплеск адреналина и других гормонов, повышая кровяное давление. Повышенное кровяное давление означает, что сердце должно работать напряженнее, и это еще больше ухудшает застойную сердечную недостаточность. Тогда еще больше жидкости скапливается в легких, увеличивая одышку и даже вызывая отек легких (тяжелый застой). Нисходящая спираль дальнейших событий приводит пациента в отделение неотложной помощи.Профилактика и раннее вмешательство может спасти вас от этой ужасающей последовательности. Выполняйте предписания. Принимайте лекарства по назначению. Избегайте соли. Предпринимайте срочные меры, если в вашем организме начинает скапливаться жидкость. Если у вас в анамнезе сердечная недостаточность и вы замечаете увеличение веса (более чем на 1 килограмм за два дня), отек лодыжек или усиление одышки, сразу же обратитесь к врачу, чтобы не пришлось вызывать скорую помощь.
Особенно тревожным осложнением после трансплантации сердца является ускоренное развитие ишемической болезни в новом сердце. Это результат повреждения внутренней оболочки коронарных артерий из-за хронического низкого выброса крови, способствующего образованию бляшек. Поскольку нервы, ведущие к сердцу, отделены после трансплантации, пациенты, у которых развивается ишемическая болезнь сердца или инфаркт в пересаженном сердце, никогда не ощущают никакой боли в груди.
Несмотря на значительный прогресс в сердечной трансплантации и отличные результаты, эта операция проводится еще сравнительно редко. Ежегодно во всем мире осуществляется только около 3500 трансплантаций сердца, 2300 из них – в Соединенных Штатах. Основная проблема – наличие донорских сердец. Типичный донор – это несчастный молодой человек, попавший в дорожно-транспортное происшествие, который выжил после травмы, но имеет необратимые повреждения головного мозга. Критерии смерти мозга очень строги, и только небольшая часть жертв травм отвечает требованиям этих стандартов. Из них фактически жертвуется только несколько приемлемых сердец, потому что семье нелегко отдать орган родственника, пока она еще оплакивает потерю. В связи с нехваткой донорских сердец мы разработали сложную систему, чтобы обеспечить справедливое распределение немногих доступных органов самым нуждающимся реципиентам. Госпитализированный пациент с сердечной недостаточностью, требующей мощных лекарств или искусственного сердца, чтобы остаться в живых, получает наивысший приоритет. Менее тяжелобольным пациентам часто приходится ждать в течение многих месяцев или лет, и некоторые умирают, не дождавшись трансплантации.
Левожелудочковый аппарат вспомогательного кровообращения
Чтобы решить проблему ограниченного наличия донорских сердец, несколько компаний в сотрудничестве с врачами и хирургами разработали имплантируемый насос для поддержания кровообращения у пациентов с прогрессирующей сердечной недостаточностью. Наиболее распространенная категория такого насоса – это левожелудочковый аппарат вспомогательного кровообращения (ЛЖАВК), который делает именно то, что и предполагает его название: дополняет функцию перекачки поврежденного левого желудочка, принимая на себя большую часть его работы. ЛЖАВК пригоден только для больных с первичной недостаточностью левого желудочка; он не работает для правосторонней сердечной недостаточности. Для пациентов с недостаточностью как правого, так и левого желудочка в некоторых центрах доступно искусственное сердце, но оно редко используется из-за сложности конструкции и высокой частоты ос ложнений.
Хотя отказ ЛЖАВК не принимается во внимание, бывают другие значительные осложнения, в том числе возможность инсульта из-за образования тромба внутри насоса, который может оказаться снаружи и попасть в мозг. А поскольку существует связь между насосом и внешним источником питания, в организм человека могут проникнуть бактерии и вызвать серьезную инфекцию.
За последнее десятилетие инженерные достижения постепенно улучшили ЛЖАВК, что привело к повышению надежности насоса и снижению осложнений. Старым ЛЖАВК требовалась внешняя консоль размером с холодильник для питания устройства, что сильно ограничивало мобильность пациентов, и многие пациенты были вынуждены оставаться в больнице, словно в ловушке, до тех пор, пока не получат донорского сердца для пересадки. Недавние усовершенствования теперь позволяют пациентам действовать самостоятельно, нося пояс из батареек, которые заряжают ЛЖАВК. Следующее поколение устройств будет передавать энергию через неповрежденную кожу, частично устраняя риск инфекции.
Многие из самых последних устройств перекачивают кровь непрерывно, а не в пульсирующем режиме; как следствие, у этих пациентов с ЛЖАВК нет пульса!
ЛЖАВК были первоначально одобрены для ситуации, известной как «мост к трансплантации», то есть устройство используется для того, чтобы пациент жил, пока не появится подходящий ему донорский орган. Однако по мере усовершенствования этих устройств и увеличения их надежности специалисты по сердечной недостаточности расширили диапазон их применения. В настоящее время наиболее распространенная схема использования называется «целевой терапией», это означает, что ЛЖАВК предназначен в качестве долгосрочного лечения без ожидания трансплантации сердца в дальнейшем. Пациенты, отбираемые для целевой терапии, как правило, не соответствуют строгим критериям отбора для трансплантации, но имеют потенциал для улучшения качества жизни с постоянным ЛЖАВК. Поскольку эти устройства совершенствуются, многие авторитетные специалисты ожидают, что в ближайшие годы целевая терапия резко возрастет.
Последняя растущая категория использования ЛЖАВК называется «мостом к выздоровлению». У этих пациентов тяжелая сердечная недостаточность, но врачи считают, что причина ХСН может быть временной. ЛЖАВК используется, чтобы выиграть время, поддерживая жизнь, пока лечат сердце. После того как сердце восстанавливается, хирурги удаляют ЛЖАВК, и пациент живет со своим сердцем.
Сегодня мы имплантируем больше ЛЖАВК, чем когда-либо прежде. Недавнее исследование показало, что, вопреки советам врачей, многие пациенты с ЛЖАВК продолжают водить автомобиль после получения своего сердечного насоса. Эта информация широко освещалась в печати. Некоторые пациенты даже сообщали, что заменяли батарейки своего ЛЖАВК, сидя за рулем автомобиля. Мы признаем, что вождение автомобиля и поддержание определенного уровня независимости являются вопросами качества их жизни, но безопасность превыше всего. По крайней мере, сейчас мы советуем людям с ЛЖАВК сидеть на пассажирском сиденье.
ЖИЗНЬ С СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТЬЮ: ДИК ЧЕЙНИХотя он провел долгие трудные восемь лет в качестве сорок шестого вице-президента США, Дик Чейни свободно признает, что самой большой битвой его жизни была та, которую он вел против болезни сердца и сердечной недостаточности. Начиная с первого инфаркта в уик-энд на День отца в 1978 г., Чейни перенес пять инфарктов; по непонятным причинам каждый его инфаркт случался в год выборов. Совокупный ущерб его сердцу вызвал резкое снижение фракции выброса и сделал его пациентом с сердечной недостаточностью.Хотя некоторые могут не соглашаться с политикой Чейни, никто не может оспорить прекрасную кардиотерапию, которую он получил. Чейни испытал всю гамму терапии, призванную избавить его от сердечной недостаточности. Он принимал лекарства, ему имплантировали дефибриллятор и даже левожелудочковый аппарат вспомогательного кровообращения. Он и его врачи планируют сделать пересадку сердца в качестве следующего шага.Анамнез Чейни иллюстрирует успех нашего обширного арсенала помощи пациентам с сердечной недостаточностью. Кроме того, он демонстрирует, что пациент с сердечной недостаточностью может с воодушевлением воплощать свои мечты. Выступая перед группой врачей, Чейни подвел итог своего лечения следующим образом: «Многие из возможностей я никогда бы не имел, если бы не устойчивый прогресс в практике кардиологии… Думаю, те, кто хотел, чтобы Дик Чейни давным-давно отказался от всего этого, могут свалить всю вину на вас [кардиологов]».
RX: ЗАСТОЙНАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬСердечная недостаточность – это не приговор.Предотвращайте сердечную недостаточность – если у вас или члена вашей семьи был инфаркт, спросите у своего кардиолога о следующем:• степень повреждения сердца;• ваша фракция выброса;• будете вы или нет принимать ингибитор АПФ и бета-блокатор? Лечите диагностированную сердечную недостаточность:• ведите здоровый образ жизни;• делайте аэробные упражнения;• придерживайтесь диеты с низким содержанием соли;• бросьте курить. Проверьте список своих лекарств, чтобы убедиться, что в него включены ингибиторы АПФ и бета-адреноблокаторы. Спросите своего кардиолога, являетесь ли вы кандидатом на дефибриллятор.• Если ваша сердечная недостаточность не улучшается с помощью стандартного набора лекарств:• получите второе мнение, чтобы убедиться, что вы принимаете правильные дозы лекарств;• рассмотрите возможность специальной двужелудочковой стимуляции.Если вы не можете вести полноценную жизнь и остаетесь крайне ограниченным, узнайте о левожелудочковом аппарате вспомогательного кровообращения и трансплантации сердца.
Назад: Глава 14 Пульс есть: держите ритм
Дальше: Глава 16 Витамины и пищевые добавки: обман или лечение?

