Книга: Вальс гормонов 2. Девочка, девушка, женщина + «мужская партия». Танцуют все!
Назад: Глава 11 Его величество прогестерон: короля делает свита
Дальше: Глава 13 Гормон «про лактацию» – пролактин
Глава 12
Боже, храни королеву! Щитовидная железа. Аутоиммунный тиреоидит, гипотиреоз, гипертиреоз

Аутоиммунный тиреоидит (АИТ)
В первой книге мы уже говорили об этом заболевании, немного напомню, о чем речь, и перейдем к конкретным нутрицевтикам и рекомендациям по питанию.
Аутоиммунный тиреоидит, на мой взгляд, – одно из заболеваний, которые вызываются общей аутоиммунной настороженностью организма. Откуда растут ноги? Вспоминаем, где находится 90 % клеток иммунной системы организма. Правильно, в кишечнике. И, если наш «второй мозг» вместе со всем ЖКТ не функционирует как положено, организм попросту сходит с ума и начинает атаковать собственные же ткани и органы. Куда будут направлены удары? Да как всегда, где тонко, там и рвется, и в данном случае под раздачу попадает щитовидная железа. Ну а дальше запустится цепная реакция, и в скором времени аутоиммуннонастороженный организм обязательно сделает мишенью следующий орган, а за ним еще и еще.
О важнейшей роли ЖКТ в развитии аутоиммунных заболеваний детально поговорим в третьей книге, которая будет полностью посвящена «второму мозгу», а пока продолжим. Собственную ткань щитовидной железы организм начинает воспринимать как чужеродную, и иммунные клетки начинают вырабатывать против нее антитела. В результате получается АИТ, который может быть как с пониженной (гипотиреоз), так и с повышенной (гипертиреоз) функцией щитовидной железы или же с нормальной (эутиреоз). А есть еще такое понятие, как клеточный гипотиреоз.
Чтобы реально оценить функцию щитовидной железы, необходимо знать, что в организме человека существуют ферменты, называемые дейодиназами, которые являются главными «контролерами» клеточной активности гормонов щитовидной железы. Именно они определяют внутриклеточную активацию и дезактивацию гормонов.
Эта местная регуляция клеточных уровней гормонов щитовидной железы находится под контролем трех различных видов дейодиназ:
• дейодиназа типа 1 (D1) и дейодиназа типа 2 (D2) увеличивают клеточную активность гормонов щитовидной железы, преобразуя неактивный тироксин (T4) в активный трийодтиронин (Т3);
• дейодиназа типа 3 (D3), наоборот, уменьшает клеточную активность гормонов, преобразуя T4 в реверсивный, или обратный Т3.
Активность каждого типа этих ферментов изменяется в ответ на изменение физиологических условий в организме. Тиреотропный гормон может оставаться вполне нормальным, несмотря на вовсю свирепствующий клеточный гипотиреоз. Но вскоре уровень этого гормона обязательно начнет расти, потому что организм попросту устанет сопротивляться, обмен веществ сильно замедлится, а агрессивный иммунитет «выстрелит» и сделает свое черное дело.
Как проверить наличие АИТ? Сдать анализы на концентрацию в крови антител (АТ) к компонентам гормонов щитовидной железы:
• АТ к ТПО (тиреоидная пероксидаза);
• АТ к ТГ (тиреоглобулин);
• АТ к рецепторам ТТГ.
Если все три показателя в норме, значит, аутоиммунного процесса в щитовидной железе нет.
Идем исследовать непосредственно функцию щитовидной железы.
Ниже пойдут практически применимые значения гормонов, не имеющие ничего общего со стандартными референсами.
• ТТГ от 0,07 до 2,3 мЕд / л (беременные и кормящие – до 2,0 мЕд / л).
Да, уважаемые пациенты и коллеги! В классическом варианте в лабораторных референсах указано до 4 мЕд / л, но при наличии симптоматики гипотиреоза «нормальный» (2–4 мЕд / л) ТТГ не характеризует эутиреоидное состояние пациента.
И еще очень важная информация, особенно для коллег: нормальный уровень ТТГ не может использоваться в качестве надежного индикатора для выявления оптимальных Т3 в тканях организма.
ИСТОРИЯ ПАЦИЕНТА
Когда по результатам анализов вроде все хорошо, а на деле самочувствие не айс – шерше ля щитовидка! Ух, намешала вам тут три языка – специально, чтобы запомнили. Итак, пациентка с нежным цветочным именем Роза, 30 лет, по сути, жаловаться не на что, все анализы укладываются в референсные значения, но жалобы тем не менее есть: ветерок не так подул, птичка косо посмотрела, по телевизору показали мультик про мамонтенка – Роза в слезы. Активная по натуре девушка просыпалась с утра с мыслями: «Вот сейчас горы сверну», но стоило ей принять утренний душ и позавтракать, она чувствовала неимоверную усталость, будто ночью не спала, а на эти самые горы взбиралась, да еще и из-под палки. Хотелось тут же лечь обратно и жалеть себя несчастную. При этом последние пару лет она безрезультатно боролась с «волосопадом», чуть ли не пряди вычесывая после каждого мытья головы. Плюс проблемы с ЖКТ и сухая кожа. В сумме типичная картина гипотиреоза, хотя, повторюсь, анализы «в норме». Но только норма эта не совсем нормальной для Розы оказалась. Начали лечение пациентки по гипотиреозному протоколу, разумеется, без назначения гормональных препаратов, но со строгим соблюдением рекомендаций по питанию, образу жизни и приему добавок и нутрицевтиков. Вы можете подглядеть эти рекомендации в первой книге. И что думаете? Уже через месяц заметили явные улучшения самочувствия, через полгода получили замечательное значение ТТГ – 2,0 мЕд / л вместо первоначального 3,8.
• Т3 свободный (!) от 2,6 до 5,5 пмоль / л (лучше, если он будет 4–5 пмоль / л).
• Т4 свободный 9 – 19 пмоль / л (тут все стандартно).
• RТ3 (реверсивный) – 0,123 – 0,476 нмоль / л.
С гормонами и антителами все более или менее понятно, но как быть с тем, что все врачи вокруг твердят, что АИТ – не болезнь, контролировать антитела не нужно, живи себе и живи. Да, от высоких антител не умирают, да, до поры до времени они не дают клинической картины и проявлений, которые заставили бы беспокоиться. Но! Чувствуете мои оговорки по Фрейду? До поры до времени. До того самого времени, с ходом которого ткань щитовидной железы начнет разрушаться под агрессивным действием аутоиммунно настороженного организма, и это все равно в итоге приведет к нарушению функции щитовидной железы. Очень вас прошу, не пускайте на самотек АИТ, как и любой аутоиммунный процесс. В случае постановки такого диагноза пугаться не стоит, жизнь на этом не кончилась, но игнорировать кричащий о проблеме организм нельзя.
Усугубляет ситуацию и то, что мы с вами лезем своими грязными ручонками во все эти процессы. Каким образом? Все предельно просто и жизненно. Как попугай твержу об одном и том же, но повторюсь еще раз для вашего блага.
Факторы, провоцирующие и усугубляющие АИТ
• Длительный и сильный стресс и, как следствие, следующий пункт.
• Adrenal fatique (Адренал фатик) – синдром усталых надпочечников (читайте о нем в главе 19).
• Синдром дырявого кишечника (см. главу 8).
• Длительный прием КОК, цитостатиков, глюкокортикоидов, частый прием антибиотиков.
• Употребление заведомо «неправильной» еды: рафинированных продуктов, продуктов с красителями, ароматизаторами, ГМО и т. д.
• Перетренированность.
• Наличие хронического нелеченого воспаления в организме.
• Наличие кандидозной токсикации.
• Недостаток элементов: йод, селен, тирозин, хром, витамин D, железо.
• Недостаточная поджелудочная ферментация.
Гипотиреоз
По моему опыту, гипотиреоз – самое распространенное заболевание, с которым женщины обращаются к эндокринологу. Мужчины, конечно, тоже, но это один мужчина на 100 женщин. Сколько уже написано мною об этом недуге, ставшим таким обыденным, «попсовым». Спрашиваю на приеме: «Что вас беспокоит?» Дама начинает рассказывать о своих проблемах, и под конец беседы «совершенно случайно» выясняется, что она уже 10 лет принимает тироксин, небрежно комментируя: «Ой, ну забыла я, ну это ж пожизненно, сказали пить всегда, вот я и не парюсь». Мои глаза «выпадают» на стол, как у кота Тома из знаменитого мультика, пытаюсь объяснить, что как раз ее состояние пожизненной «истерички в ПМС» связано с этим недугом и что с наличия гипотиреоза надо было начинать.
А чаще бывает так, что женщина четко описывает состояние «унылой какашечки» с выпавшими волосами и даже бровями (да-да), когда, набравши 15 кг на ровном месте, она уже успела обойти всех врачей в городе, и ей сказали, глядя на ее анализы, что все ОК. А чувствует-то она себя совсем не ОК! Что-то тут не сходится, вам не кажется? Поэтому предлагаю вернуться чуть выше и еще раз прочитать про интерпретацию анализов. Коллеги, мы с вами лечим человека, а не данные лабораторных исследований, давайте прислушиваться к тому, что рассказывает пациент, это архиважно!
Целая глава первого «Вальса гормонов» посвящена гипотиреозу, но из уважения к моим читателям, которые не знакомы с этим материалом, я очень вкратце напомню, о чем речь и что это за зверь такой.
Что должно натолкнуть вас на мысли о гипотиреозе и вызвать настоятельное желание все же проверить щитовидку?
Когда нужно проверить щитовидную железу
• Перманентное состояние истерички-ПМСницы, постоянное раздражение.
• Не успела проснуться, уже устала, состояние «сопельки» и «унылой какашечки».
• Слабость, усталость, апатия, депрессивное настроение. Если только это не накопившаяся усталость из-за отсутствия отпуска в последние несколько лет.
• Ваш вес стоит как вкопанный, вы отечны, утром похожи на Фиону из «Шрека», вечером не можете снять кольца с пальцев и видите следы от резинок колготок или носков. При этом вы не «закидываетесь» каждый вечер соленым огурцом и селедкой, отекать вам вроде бы не с чего, и вообще вы стремитесь держать себя в тонусе. Как вариант, вес может колебаться в пределах пяти кило «туда-сюда».
• Мои мысли, мои скакуны. Перепады настроения, потеря памяти и снижение концентрации и внимания. Вы не то что работать и учиться нормально не можете, даже хобби дается вам с трудом – все время куда-то «улетаете».
• Выпадение волос, бровей, ломкость ногтей, сухая кожа, нарушение менструального цикла, бесплодие.
• Ощущение тошноты, вздутия живота, запоры.
• Может нарушаться слух и меняется голос.
• Озноб, снижение температуры тела.
Причины нарушений функции щитовидной железы, в частности гипотиреоза
В основе функциональных расстройств щитовидной железы всегда лежит первопричина. Крайне редко тот же самый гипотиреоз является отдельным заболеванием или единственным диагнозом.
Щитовидка и йододефицит
Недостаток йода часто ведет к снижению функции щитовидной железы. Учитывая, что организм не умеет вырабатывать йод самостоятельно, он получает его в основном с пищей. Но, если это вещество не поступает в достаточном количестве, ткани щитовидной железы постепенно разрастаются, что тянет за собой рост тиреоидных клеток. А поступление йода-то не увеличивается! Получаем классический йододефицит. Но только не нужно бездумно, не считая, этот самый йод в организм запихивать всеми доступными методами, включая употребление препаратов йода, йодированной соли и т. д. При наличии «благоприятных» факторов избыток йода точно так же может спровоцировать развитие АИТ.
Хотите, угадаю, что большинство из вас сделает через пару минут? Вы отложите книгу, достанете домашнюю аптечку (кстати, все лекарства там с должным сроком годности?), найдете йод и ватные палочки и нарисуете «сеточку» на запястье. Это такой домашний способ определить, есть ли в вашем организме дефицит йода. Если рисунок продержится более 20 часов, все в порядке, никакого йододефицита у вас нет. В противном случае… Ну, вы поняли. Восполняя недостаток этого вещества, следите за уровнем железа, а также дополняйте свою кладовую элементов цинком, магнием и хромом.
Кстати, йод из организма самым наглым образом вытесняют бром, фтор и хлор. Еще одна причина перестать трескать разнообразные плюшки (мука частенько содержит «улучшатель теста», именуемый бромид калия), выбирать зубную пасту без фтора, а также отказаться от посещения бассейна, где главный способ дезинфекции – хлорка.
Щитовидка и половые гормоны
Щитовидная железа имеет общую нейроэндокринную ось с надпочечниками и с яичниками, об этом я писала в первой книге. Кроме основного обмена, одна из главных ее функций – влияние на репродукцию. Дамы, которые годами не могут забеременеть, судорожно проверяя трубы и тщетно ловя овуляцию, обратите внимание на функцию щитовидной железы (гормоны). Щитовидка регулирует синтез прогестерона, гормона второй фазы цикла, гормона беременности, одного из регуляторов функции яичников. Беременность просто невозможна, если уровень прогестерона слишком низок, чтобы обеспечить благоприятные условия в матке для яйцеклетки. Также «королева метаболизма» влияет на выработку тестостерон-эстрадиолсвязывающего глобулина (ТЭСГ) – уже по названию понятна его функция в организме. А если копнуть глубже, то выяснится следующее: гормоны щитовидной железы схожи с некоторыми продуктами соединений эстрогена и прогестерона. Поэтому внутриклеточные рецепторы, локализованные в этом органе, могут быть заблокированы своими «двойниками» – эстрогеном и прогестероном. Таким образом, по всем гормональным фронтам в этой области мы получаем дисбаланс, который проявляется депрессией, истеричностью, апатией, проблемами со сном, отеками и даже, если дело зайдет слишком далеко, может «прикинуться» менопаузой со всеми ее спецэффектами.
Щитовидка, стресс и надпочечники
Работа щитовидной железы тесно взаимосвязана с работой надпочечников, поэтому, если у вас снижена функция одного, то практически всегда будет снижена функция и другого органа. Проще говоря, нарушение функции надпочечников является одной из причин гипотиреоза и наоборот. Для полноценной работы гормонов щитовидной железы необходим адекватный уровень кортизола. Если он стремится к нулю, то по факту имеем гипотиреоз, и не важно, что анализы пока что говорят нам: «Нормально все, девчонки, не парьтесь!»
Если заглянем вглубь организма и понаблюдаем за процессами, которые в нем происходят, то увидим, каков механизм создания замкнутого круга: именно гипотиреоз провоцирует мощный синтез кортикостероид-связывающего глобулина (КСГ, транскортина), который снижает уровень кортизола до недопустимых значений. А дефицит этого гормона в свою очередь еще больше снижает функцию щитовидки. И попробуй, разорви эту связь! Опасной и сложно прогнозируемой ситуацию делает еще и влияние гипотиреоза на печень, состояние которой не менее важно для здоровья щитовидной железы, чем состояние щитовидной железы самой по себе. Например, как вам тот факт, что большинство продуцируемых щитовидной железой гормонов (тироксин) неактивны и конвертируются в активную форму (трийодтиронин) именно в печени? И это еще не все ее функции в данном аспекте! А «утомленная» гипотиреозом, «ленивая» от этого печень не работает как надо, в ней задерживается много чего, что должно бы скоренько вымываться, в том числе и кортизол. Но этого не происходит, и мы можем получить и очень парадоксальную картину: по анализам уровень кортизола завышенный, но это ложное впечатление, и на самом деле он низкий. Поэтому не пренебрегайте многоплановым исследованием, сдавайте не только кровь. Если есть повод искать гипотиреоз, лучше дополнительно посмотреть свободный кортизол в моче и отследить динамику выработки данного гормона по его содержанию в слюне.
Знаете, как часто бывает? Приходит пациент, ТТГ выше нормы, тиреоидные гормоны в дисбалансе, чувствует себя плохо. Был у своего эндокринолога, тот предложил увеличить дозировку тироксина. Увеличили, стало легче (или не легче), но через какое-то время стало опять плохо (или ничего не изменилось)… Пациент в шоке, не понимает, что происходит, в его представлении увеличение дозировки должно было принести положительный результат, но этого не произошло, либо эффекта хватило ненадолго. И в его голове возникает вполне логичный вопрос: «А сколько еще я буду увеличивать дозу? Врач же сказал, что этот препарат мне пить пожизненно». Поскольку симптомы гипотиреоза не исчезают, больной начинает менять один препарат на другой. Для организма это большущий стресс, больной орган, в данном случае щитовидная железа, уже «еле дышит», механизмы приспособления к патологическим изменениям, вызванным заболеванием, вот-вот откажут, поскольку новые препараты становятся все сильнее и сильнее, а доза выше. Так не может продолжаться бесконечно, и в конечном счете этот лечебный «передоз» вызывает свои побочные эффекты. Вдобавок ко всем неприятностям со здоровьем, будто их и так мало, пациент с дисфункцией щитовидной железы получает тахикардию и тремор тела, при этом продолжая чувствовать себя, с одной стороны, на взводе, с другой стороны, бесконечно усталым.
Данное состояние в итоге может развиться в гипертиреоз. Знаете случаи, когда у пациентов гипо- сменяется гипер- несколько раз в год? А я знаю, много.
За нарушением функции щитовидной железы нередко скрываются проблемы с надпочечниками. И добиться улучшения состояния при гипотиреозе невозможно, не восстановив их функцию.
ИСТОРИЯ ПАЦИЕНТА
Частенько пациентки попадают ко мне, когда после лечения по вышеописанной схеме в их голове возникает ощущение замкнутого круга и они начинают искать альтернативные методы. Так у меня появилась Алла. Она успела сменить пять или шесть эндокринологов. Корректировкам подвергались только наименования препаратов и их дозировки в сторону увеличения, гормоны, судя по анализам, играли в чехарду, а самочувствие становилось все хуже и хуже. В один «прекрасный» момент, когда всегда покладистая дочь в ответ на очередную вспышку гнева в свой адрес обозвала Аллу истеричкой, а муж, к которому она обратилась за поддержкой, пряча глаза, сказал, что ребенок-то прав, женщина испугалась. И не только реакции родных, но и своих мыслей: хотелось надавать пощечин мужу, швырнуть о стену дочку и самой прыгнуть в окно. Но сил на это не было вообще, как и ни на что другое. Алла растерянно посмотрела на гору таблеток и… поняла, что такое лечение не подходит ей, причем совершенно. Ведь если и без того немалая «рабочая» доза не работает, что будет с ее организмом, если количество гормона увеличить? Правильный вопрос, всегда себе его задавайте, когда лечение не помогает.
Приходит пациент, жалуется на плохое самочувствие, на большие дозы принимаемых гормонов (к слову, для меня назначенные 100–125 – 150 мг тироксина – это лошадиные дозы, дозы для человека с удаленной щитовидной железой). Заглядываю в надпочечные (стрессовые) гормоны – а там полный швах. Если больному гипотиреозом никак не становится легче от традиционной терапии, нужно смотреть дефициты элементов и гормоны стресса.
Нормализация функции надпочечников в таких случаях является ключевой и часто приводит к спонтанному разрешению симптомов гипотиреоза.
По моему опыту больные, получающие заместительную гормональную терапию, после нормализации функции надпочечников нуждаются в меньших дозировках тироксина. Это важный критерий и хороший показатель улучшения работы надпочечников. И если в начале терапии состояние пациента характеризуется одновременным ощущением себя висящим на сцене ружьем, которое вот-вот выстрелит, и размазанной в тарелке манной кашей – по факту надпочечники продолжают слабеть, работая на пределе, чтобы нивелировать стимулирующее действие гормонов щитовидной железы, – то потом, когда нормализуется их функция, им проще справляться со своими задачами и не нужно привлекать столько искусственных «помощников».
Надеюсь, вы теперь понимаете, как все сложно устроено в организме и что нарушения функции щитовидной железы не ограничиваются высоким ТТГ и не лечатся просто дозой гормонозаместительной терапии.
Щитовидка и другие органы
Нужно отметить, что гормоны щитовидки способны влиять на различные структурные элементы молочных желез. Слышали ведь такие названия: фиброзно-кистозная мастопатия, фиброма молочной железы и т. д.? Известно, что снижение уровня тироксина и трийодтиронина в свободных и связанных фракциях увеличивает риск возникновения мастопатий практически втрое. Таким же образом часто наблюдается сочетание синдрома доминирования эстрогенов (миомы, эндометриоза или мастопатий) с различными поражениями щитовидной железы, поскольку они характеризуются тесной взаимосвязью.
Щитовидка и дефицит элементов
К сожалению, длительный дефицит некоторых элементов помимо йода (например, железа, витамина D) рано или поздно приведет к истощению щитовидной железы. Причем этот механизм работает в обе стороны. Научно доказано, что гормоны щитовидной железы могут влиять на синтез эритроцитов, процессы усвоения фолиевой кислоты и витамина B12, а также на степень всасывания железа стенками желудка.
Естественно, нехватка этих гормонов приводит к торможению процесса обновления эритроцитов (красных кровяных телец, жизненный цикл которых составляет 120 дней). Возникает ситуация, при которой старые эритроциты умирают, а новые на замену им не вырабатываются, в результате чего развивается железодефицит и анемия.
Здесь важно напомнить, что наш организм – не месторождение железной руды и на все сто процентов этот важный элемент поступает к нам извне, с добавками и пищей. Спросите, при чем тут щитовидная железа и ее гормоны, ведь попадает-то железо, так или иначе, в желудок и кишечник? Да, с них и спрос, однако железо содержится в пище в трехвалентном состоянии или же в составе солей органических кислот и белков и в таком виде не может усваиваться. Чтобы заполучить его к себе в «кладовую», организму нужно окислить его желудочным соком и витамином С. Пониженная секреция гормона щитовидной железы ведет к снижению кислотности желудка, и, как следствие, получаем проблемы с всасыванием железа и анемию. Попутно может ухудшиться усвоение B12 и фолиевой кислоты, ведь они тоже начинают свой путь в организме, всасываясь в кишечнике.
Гипертиреоз
Очень часто пациенты путают термины «гипертиреоз» и «тиреотоксикоз», используя их как синонимы. Не надо так! Тиреотоксикоз – состояние, которое возникает в организме в результате стойкого повышения уровня гормонов щитовидной железы. Гипертиреоз – избыток гормонов вследствие их перепроизводства собственно щитовидной железой, а не, например, от приема слишком большого количества препаратов, содержащих тиреоидные гормоны. То есть при гипертиреозе щитовидка сходит с ума, и избыток тиреоидных гормонов происходит непосредственно из-за повышенной активности щитовидной железы, в быстром темпе.
Гипертиреоз является причиной тиреотоксикоза (он вызывает 85–90 % процентов всех случаев тиреотоксикоза), но не единственной.
Тиреотоксикоз может встречаться без гипертиреоза.
Причины снижения уровня ТТГ и повышения Т3 и Т4 (гиперфункция ЩЖ)
• Гипертиреоз (90 % от всех случаев тиреотоксикоза).
• Послеродовой тиреоидит.
• Тиреоидит Хашимото.
• Диффузный токсический зоб.
• Токсический многоузловой зоб.
• Токсическая аденома.
• Подострый тиреоидит.
• Лимфоцитарный тиреоидит.
• Временный тиреотоксикоз беременных.
• Передозировка L-тироксина.
• Тиреотоксикоз, вызванный передозировкой йода и другими препаратами (например, антиаритмические препараты).
• Аденома гипофиза.
• Онкология щитовидной железы.
• Опухоли яичников.
• Неясные причины. Да-да, меня этот пункт тоже «радует». Я бы назвала эти причины – причины, спровоцированные игнорированием аутоиммунных процессов.
Медицинский справочник говорит нам, что гипертиреоз (тиреотоксикоз) – клинический синдром, вызванный повышением гормональной активности щитовидной железы и характеризующийся избыточной продукцией тиреоидных гормонов – трийодтиронина и тироксина. Перенасыщение крови гормонами щитовидной железы вызывает ускорение в организме всех обменных процессов (так называемый пожар обмена веществ). Это состояние противоположно гипотиреозу, при котором из-за снижения уровня тиреоидных гормонов процессы метаболизма замедляются. При подозрении на гипертиреоз проводится исследование уровня гормонов щитовидной железы и ТТГ, УЗИ, сцинтиграфия, при необходимости – биопсия. Преимущественно диагностируется среди женщин молодого возраста. Предрасположены к развитию гипертиреоза женщины, лица с отягощенным наследственным анамнезом, наличием аутоиммунной патологии.
Причины гипертиреоза
Гипертиреоз в большинстве случаев развивается не сам по себе, а является следствием других дисфункций щитовидной железы, вызванных как нарушениями в самой железе, так и в ее регуляции: до 80 % случаев имеют в качестве причины диффузный токсический зоб (болезнь Грейвса, Базедова болезнь) – равномерное увеличение щитовидной железы. Это аутоиммунное нарушение, при котором вырабатываются антитела против рецепторов ТТГ гипофиза, что приводит к постоянной стимуляции щитовидной железы, ее увеличению и стойкой избыточной продукции тиреоидных гормонов.
Если воспаление щитовидки обусловлено вирусом, так бывает при подостром тиреоидите или, например, аутоиммунном тиреоидите Хашимото, развивается деструкция фолликулярных клеток щитовидной железы и в кровь начинает поступать слишком много тиреоидных гормонов. В этом случае течение болезни обладает незатяжным и нетяжелым характером, гипертиреоз длится несколько недель или месяцев. При узловом зобе локальные уплотнения в щитовидной железе еще более увеличивают функциональную активность ее клеток и секрецию тиреоидных гормонов.
Также развитие гипертиреоза вызывают ТТГ-секретирующие опухоли гипофиза, токсическая аденома щитовидной железы (эта опухоль синтезирует тиреоидные гормоны сама по себе, без участия гипофиза) или струма яичника (опухоль, состоящая из клеток щитовидной железы и секретирующая тиреоидиные гормоны). Также состояние гипертиреоза может развиваться при бесконтрольном приеме большого количества синтетических тиреоидных гормонов или тканевой невосприимчивости гипофиза к тиреоидным гормонам.
Классификация гипертиреоза
В зависимости от уровня нарушения различают гипертиреоз первичный (вызванный патологией щитовидной железы), вторичный (вызванный патологией гипофиза), третичный (вызванный патологией гипоталамуса).
Выделяют несколько форм первичного гипертиреоза:
• субклиническая (уровень Т4 в норме, ТТГ понижен, течение бессимптомное);
• манифестная, или явная (уровень Т4 повышен, ТТГ значительно снижен, наблюдается характерная симптоматика);
• осложненная (мерцательной аритмией, сердечной или надпочечниковой недостаточностью, дистрофией паренхиматозных органов, психозами, выраженным дефицитом массы тела и т. д.).
Гипертиреозных пациентов сразу видно, чаще всего они имеют следующие симптомы:
• тремор рук;
• нарушения сна;
• резкие перепады настроения;
• трепетание предсердий, синусовая тахикардия;
• раздражительность, чрезмерная возбудимость;
• расстройства памяти и концентрации внимания;
• экзофтальм (выпячивание глазных яблок);
• снижение массы тела (не в коня корм) за счет ускорения метаболизма;
• тонкие волосы и ногти.
Для дифференциальной диагностики и постановки правильного диагноза могут понадобиться следующие исследования:
• ТТГ, Т4 и Т3 свободные (при гипертиреозе будет снижение ТТГ и повышение тиреоидных гормонов);
• АТ к ТПО;
• АТ к рецепторам ТТГ;
• УЗИ щитовидной железы и, возможно, сцинтиграфия щитовидной железы (исследование, которое покажет, что именно происходит с органом и откуда столько гормонов в крови).
Как я говорила выше, рассказывая про АИТ, у некоторых пациентов может быть кидающее из стороны в сторону состояние от гипо- в гипер-.
Как узнать, что это не гиперпродукция гормонов? Мы уже говорили, что антитела к рецептору ТТГ будут отрицательные, а вот остальные (АТ к ТПО, АТ к рецепторам ТТГ) с большой долей вероятности – положительные.
Как избежать передозировки при гормонозаместительной терапии L-тироксином
Когда щитовидной железы нет, то все достаточно просто: рассчитал дозу тироксина по формуле, один-два раза откорректировал и вуаля – дальше контроль редко, сюрпризов мало, ТТГ стабилен. А вот когда своя железа на месте, пусть и не выполняющая до конца свою функцию, то тут все намного разнообразнее. Рассчитал дозу по формуле, назначил, человек ее принимает с соблюдением всех правил, а тут ТТГ то к нулю стремится, то к десятке.
Не делайте резких движений!
Прочитав у меня в блоге правила питания или увидев, что соседка бросила терапию, и решив, что так больше не может продолжаться, пациент рвет рубаху на груди и резко бросает пить свои лекарства. Вот этого нельзя допускать! Качели ТТГ – это плохо. Если этот гормон в норме либо повышен, вы увеличили дозу, пересдали, а он упал, не нужно пугаться и бросать прием тироксина или полностью его отменять (если доза выше 50 мкг). Особенно это правило касается пациентов, которым ну никак нельзя рисковать, тех, кто попутно имеет сердечно-сосудистые заболевания, например. И к будущим мамам тоже относится. Да вообще ко всем – риск, когда дело касается здоровья, вовсе не такое благородное дело. Не надо резко вмешиваться в отлаженный механизм. Это как менять иглу в швейной машинке, не прекращая при этом строчить. Вот бывает ТТГ ниже нормы, пациент годами на тироксине в дозе 75 – 100 мкг, и тут решил: доколе? Отменил, часто сам себе, проходит месяц-два-три, и бац – а ТТГ уже зашкаливает, и все симптомы эндокринных нарушений налицо. Двигайтесь в сторону отмены постепенно, ни один гормон нельзя бросать сразу в ноль. Оптимальный шаг коррекции дозы – 25 мкг.
Беременность и ТТГ
Отдельная тема – беременные, у которых впервые в жизни именно в этот прекрасный период выявили снижение ТТГ и тут же кинулись лечить от гестационного тиреотоксикоза. Я всегда говорю, что планировать беременность все-таки нужно и приходить к этому решению желательно с нормальным гормональным фоном и устраненными дефицитами / избытками (о чем как раз книга). Ведь именно в период беременности обостряются все хронические проблемы, которые могли бы никогда и не проявиться. Причин этому много, и главное – сама беременность, нехилый стресс для организма, зачатие новой жизни – тоже своеобразный иммунный, гормональный всплеск.
Вообще, мне кажется не очень нормальным, когда к беременным женщинам подходят с общепринятыми нормами. Ох и любят у нас лечить, профилактировать и еще что-нибудь назначать «на всякий случай». По статистике эндокринологов, чуть ли не у каждой третьей будущей мамы на ранних сроках беременности отмечается снижение ТТГ, иногда ниже нижней границы нормы. Но это не значит, что развился диффузный токсический зоб.
Как правило, без всякого вмешательства извне гестационный тиреотоксикоз проходит к третьему месяцу беременности, не требуя лечения тиреостатиками. Он никак не сказывается на развитии малыша и последующем ходе беременности, а также не развивается вновь после родов. Но наблюдение специалиста все равно нужно, пока вы ждете аиста.
Тест на наличие гипертиреоза
Прекрасный тест на наличие гипертиреоза подсказала мне эндокринолог нашей онлайн-школы Наталья Домбровская. Он поможет вам и вашему врачу точнее диагностировать это состояние.
Ответьте ДА или НЕТ на утверждения ниже.
Если вы согласитесь с пятью и более утверждениями, сообщите вашему врачу об имеющихся симптомах. Вполне возможно, у вас есть гипертиреоз. Но помните, что жалобы неспецифичны!
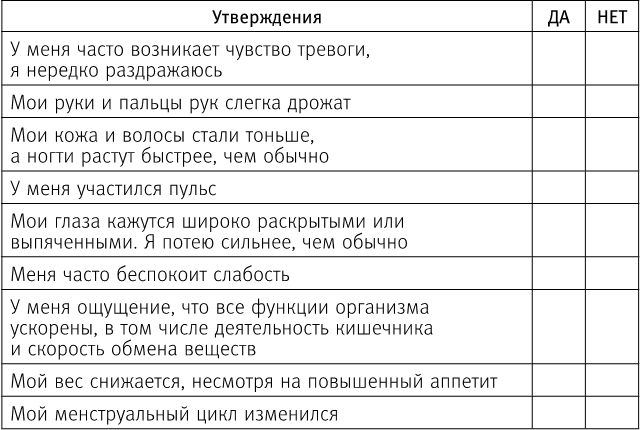
Ну что, сколько ДА?
Лечение гипертиреоза
Лечение деструктивного тиреотоксикоза, как правило, не требует применения тиреостатиков (препаратов, которые блокируют выработку гормонов щитовидной железы), так как нет гиперпродукции гормонов. Для устранения симптомов можно назначить бета-адреноблокаторы, которые снижают пульс и превращение Т4 в Т3.
Гипертиреоз, как правило, лечится антитиреоидными препаратами, чтобы уменьшить способность щитовидной железы производить гормоны, радиоактивным йодом, чтобы химически дезактивировать щитовидную железу, или хирургией.
Тиреотоксикоз и гипертиреоз я вам не рекомендую лечить с помощью добавок и коррекции питания. Потому как чаще всего такие состояния при отсутствии надлежащего лечения могут привести к серьезным ухудшениям, вплоть до срочной госпитализации. Существуют добавки для снижения функции щитовидки, но, честно сказать, это уж слишком большая ответственность – рекомендовать самостоятельное лечение в данном случае. Советы по набору веса (гиперкалорийное питание) тоже не всегда уместны, потому что из-за повышенного метаболизма все будет гореть как в топке.
ИСТОРИЯ ПАЦИЕНТА
Гипертиреозных больных видно буквально с порога, и Елена не стала исключением – я только увидела ее фото на аватарке, когда проводила онлайн-консультацию, и все стало понятно. Нет, я не участник «Битвы экстрасенсов», просто эти широко раскрытые глаза говорят о многом. Оказалось, фото старое, а Лена уже пять лет живет без щитовидки, на L-тироксине, с которым решила в один прекрасный день попрощаться. Потому что вроде и чувствовала себя нормально, но стали беспокоить расстройства желудочно-кишечного тракта, высыпали прыщи, как у школьницы, сам прием таблеток начал просто бесить. Первое время все было отлично: на фоне синдрома отмены моя пациентка развеселилась, а психологическое состояние не могло не сказаться на состоянии здоровья, она стала меньше заедать свои гормональные печали шоколадками и булками (а вот тут и кожа улучшилась) – но через полгода наступил ужас. Все стало как перед операцией, только щитовидки уже не было – что теперь удалять-то, чтобы снова почувствовать себя хорошо? Сдала анализы: ТТГ – 22! Ну как так? А попутно выяснилось, что то там, то сям недостаток или переизбыток, ведь эндокринная система не «обходится» сбоем функции одного только гормона. Не будьте как Лена; как надо, я написала выше.
На самом деле отсутствие щитовидной железы – далеко не самый серьезный повод переживать о своем здоровье, бывают состояния намного хуже. Отсутствие этого органа означает, что не вырабатывается такой нужный нам гормон тироксин. Но точно в такой же ситуации находится пациент с гипотиреозом. И в обоих случаях путь к успеху один – прием синтезированного, биоидентичного L-тироксина. Правильная дозировка – всего одна таблетка в день, за 30–40 минут до завтрака – и вот оно счастье. А чтобы счастье это длилось и не заканчивалось, нужно дополнительно контролировать работу ЖКТ, профилактировать старение клеток, не игнорировать аутоиммунные состояния, следить за дефицитами и избытками элементов и гормонов.
Назад: Глава 11 Его величество прогестерон: короля делает свита
Дальше: Глава 13 Гормон «про лактацию» – пролактин

