Книга: Пять литров красного. Что необходимо знать о крови, ее болезнях и лечении
Назад: Глава 8 Клинический анализ крови: как «счесть жемчужины в море полуденном»?
Дальше: Глава 10 Как заглянуть внутрь организма?
Глава 9
Как оценить функцию костного мозга? Биопсия: что это такое и для чего ее выполняют?
Следующим по значимости анализом для гематологов будет оценка работы костного мозга.
Как мы помним из главы 1, все клетки крови образуются в костном мозге, и, соответственно, чтобы понять, почему возникли изменения в тех или иных клетках крови, нам необходимо оценить, как функционирует орган, их производящий.
Любая процедура получения ткани из организма для прижизненного изучения называется биопсия. В случае с костным мозгом существует два принципиально разных способа его получения и исследования: первый – аспирационная биопсия, второй – трепанобиопсия.
В первом случае производится забор жидкой части костного мозга: изучается, сколько клеток разного вида содержится в костном мозге (количественный состав), и выявляется наличие патологических клеток. Результат такого анализа называется миелограмма.
С помощью трепанобиопсии берется полноценный фрагмент костного мозга (а не только его жидкая часть), и мы выполняем комплексное обследование – гистологическое исследование. Оценивается не только количественный состав клеток, но и многие другие факторы, например расположение разных клеток относительно друг друга.
Изначально для того, чтобы получить образец костного мозга, использовали метод трепанобиопсии (и в этом слове есть пугающая многих пациентов первая часть – образованная от слова «трепанация»).
Трепанация – это хирургическая операция просверливания кости для получения доступа к подлежащим тканям. Вообще трепанация самая древняя известная хирургическая процедура, выполняемая человеком.
Наиболее известная манипуляция подобного типа – трепанация черепа при нейрохирургическом доступе. До изобретения анестезии и полного понимания физиологии человека трепанация проводилась только с лечебной целью, например для уменьшения внутричерепного давления, лечения психических заболеваний и головных болей.
По мере развития медицины хирургические инструменты совершенствовались, что значительно повышало эффективность проводимых процедур.
Многие пациенты, которые слышали слово «трепанация» в кино или встречали его в книгах, прочно ассоциируют его с операцией на черепе. Однако в современной медицине проводят трепанацию не только черепа, но и других костных структур. Один пациент, придя ко мне на трепанобиопсию костного мозга, при которой иглой проникают в кость таза, спросил, не придется ли ему брить голову. Я очень удивился такому вопросу и только потом понял, что он, оказывается, услышав приставку «трепано-» перед биопсией, представил себе трепанацию черепа. С тех пор я на всякий случай объясняю особо волнующимся пациентам, что в рамках трепанобиопсии мы с черепом ничего делать не будем.
Первые попытки прижизненного получения костного мозга были в начале XX века, когда врачи стали изучать его поражение при инфекционном заболевании – лейшманиозе.
Но оригинальный, простой, а главное – безопасный метод прижизненного исследования костного мозга предложил завкафедрой частной патологии и терапии Военно-медицинской академии Михаил Иннокентьевич Аринкин (1876‒1948) в 1927 году. В 1928 году он опубликовал результаты 103 исследований костного мозга, полученного из грудины с помощью иглы для люмбальной пункции, и дал имя этому методу – стернальная пункция.
Именно этот метод сейчас называется аспирационной биопсией костного мозга.
В 1930 году Иосиф Абрамович Кассирский (1898‒1971) улучшил иглу: он добавил гайку для ограничения глубины прокола, благодаря чему пункция стала более безопасной процедурой (до этого был риск попасть в сердце).

Рис. 12. Многоразовая игла для аспирационной биопсии костного мозга
Такая многоразовая игла использовалась в медицинской практике до изобретения одноразовых инструментов.
Сейчас иглы для аспирационной биопсии делаются из твердого пластика разных цветов и медицинской стали.
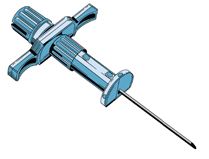
Рис. 13. Современная одноразовая игла для аспирационной биопсии
Вплоть до 1950 года аспирационная биопсия выполнялась только из грудины. Но так как костный мозг находится и в других костях, врачи внедрили практику его получения из тазовой кости, доказав его пригодность для исследования и безопасность процедуры,.
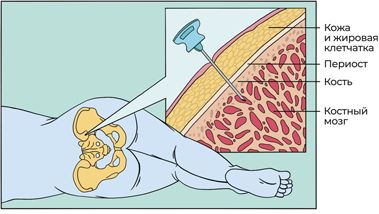
Рис. 14. Схематическое изображение аспирационной биопсии из тазовой кости
Аспирационная биопсия костного мозга выполняется под местной анестезией, и в качестве обезболивающего применяются хорошо известные препараты: новокаин, лидокаин или ультракаин. Сначала врач при помощи шприца проводит послойную анестезию над будущим местом прокола и после паузы от 1 до 3 минут выполняет пункцию грудины или заднего гребня тазовой кости иглой для аспирации. Затем из иглы вынимается мандрен (внутренний стержень, выполняющий роль затычки) и подсоединяется шприц, в который набирается костный мозг. Полученный жидкий материал называется аспират – его разделяют в пробирки с разными реагентами, которые не допускают, чтобы костный мозг свернулся в сгустки, и направляют на необходимые исследования.
Аспирационная биопсия – это амбулаторная и безопасная процедура, которая занимает в среднем 15‒20 минут; крайне редко могут быть неприятные болевые ощущения и кровотечение из места прокола.
Иногда пациенты интересуются, а как же будет заживать кость после процедуры. Прокалывание мягких структур (кожи, мышцы) для нас стало нормой. Но кость! Вдруг она сломается, не затянется, дыра останется навсегда? Хочу вас успокоить: игла очень острая, она аккуратно проникает вглубь кости. Наши кости – упругие, а не хрупкие, как стекло или мрамор, поэтому при проколе они не трескаются и уж тем более не ломаются. Единственная проблема, которая возникала у меня во время биопсии, связана c тем, что у пациента слишком твердые кости таза. Обычно такие проблемы возникают со спортсменами, которые занимаются тяжелой атлетикой: по ряду причин у них специфическое телосложение и их кости очень сложно просверлить.
После биопсии кость заживает быстро: отверстие затягивается фиброзной тканью. Как правило, не бывает никаких воспалительных осложнений. Да, конечно, на уровне ощущений это не массаж: дискомфорт будет и во время операции, и пару дней после. Но, к сожалению, эта процедура жизненно важна для постановки диагноза, поэтому мы ее и делаем. Если бы я мог не делать биопсию, поверьте, я бы не стал – никому не нравится колоть людей иголками. Поэтому, как только ученые придумают другой, менее инвазивный способ диагностики, мы сразу же начнем его применять. Пока же я и мои коллеги стараемся проводить процедуру как можно аккуратнее, быстрее и безболезненнее для пациента. И, к счастью, у нас получается.
Вот как описывает процедуру один из моих пациентов:
«Помню, когда сидел в очереди на пункцию, думал: “Интересно – пункция, что же это такое?” Залезаю с телефона в Google. Вижу иглу Кассирского. И у меня в этот момент – “Ё-моё, куда я пришел вообще?” Тут появляется Михаил Сергеевич и говорит: “Да там вообще не больно. Вот сейчас будет немножко неприятно”. В принципе, было действительно не больно совсем, просто неприятно. Я все время это сравнивал с тем, как Шан Цзун забирает душу из тебя. Такое ощущение тянущее, и всё. Первый раз страшно, а потом привыкаешь и уже не обращаешь на это внимания совсем».
Полученный костный мозг в дальнейшем исследуют. Его так же, как и кровь, наносят мазком на стекло, красят и помещают под микроскоп – это называется цитологическое исследование, которое выполняет врач-морфолог. Оно проводится только опытным врачом лабораторной диагностики и только вручную, аппаратный метод пока не позволяет сделать его безошибочно. Полученное в ходе такого цитологического исследования заключение называется миелограмма. При его анализе гематологи судят о работе костного мозга, соотношении ростков кроветворения по отношению друг к другу, сужении или, наоборот, расширении отделов гемопоэза, а также наличии или отсутствии патологических клеток. Для диагностики и мониторинга некоторых заболеваний можно ограничиться только этим видом исследования.
Но чаще всего случается так, что требуются дополнительные методы диагностики, поэтому аспират костного мозга направляется на цитогенетическое, иммунологическое и другие исследования. Об этих методах мы поговорим немного позже.
Показания для проведения биопсии может определить только гематолог.
Трепанобиопсия – простая процедура с пугающим названием
Иногда для уточнения диагноза необходимо оценить не только клеточный состав костного мозга, но и другие моменты. Например, увидеть, как расположены сосуды, изучить расположение клеток относительно друг друга, понять соотношение красного и желтого костного мозга. Такие данные становятся доступны только при изучении небольшого фрагмента, то есть при гистологическом исследовании костного мозга.
Гистология – наука о строении тканей у человека и животных. И в принципе, в медицине гистологическое исследование всегда стоит во главе диагноза, потому что специфичность метода приближается к 100 %. Изучая ткани под микроскопом, врачи получают полноценную картину о состоянии того или иного органа, его функционировании и возможных поломках. Извлекая только кусочек ткани или патологического образования, а не орган целиком, для изучения при жизни, врачи могут определить, что не так именно в этот момент именно в этом органе.
Если бы у меня в детстве была игла для биопсии, можно было бы обойтись небольшим отверстием в плюшевом медвежонке и сохранить жизнь несчастной игрушке. Вы представляете, сколько плюшевых мишек ежегодно понапрасну погибает в руках любопытных детишек?
Я полагаю, что, руководствуясь примерно такими же мыслями, в 1971 году иранский врач Хосров Джамшиди (род. 1928) запатентовал свою иглу для трепанобиопсии костного мозга и тем самым спас жизни миллионов пациентов. Игла была полностью металлической, многоразовой и после дезинфекции и стерилизации использовалась повторно.

Рис. 15. Многоразовая игла для трепанобиопсии костного мозга
Современные иглы одноразовые, рукоятка выполнена из пластика, а сам стилет из медицинской стали.

Рис. 16. Современная одноразовая игла для трепанобиопсии костного мозга
Иглы для трепанобиопсии отличаются от своих «малых собратьев» для аспирационной биопсии, во-первых, гораздо большей длиной и диаметром и, во-вторых, конструкцией. Внутри этих игл также находится острозаточенный мандрен пирамидальной формы, который вынимается после проникновения в кость. Особенность же их в том, что на конце они имеют сужающуюся заточку в виде короны, которая иногда называется «рыбий рот». Эта особенность позволяет легче «врезаться» в ткань костного мозга и оставаться вырезанному фрагменту внутри полой иглы при вынимании.
Трепанобиопсия проводится только из задне-верхних отделов тазовой кости, так как это самый толстый массив костной ткани в организме.
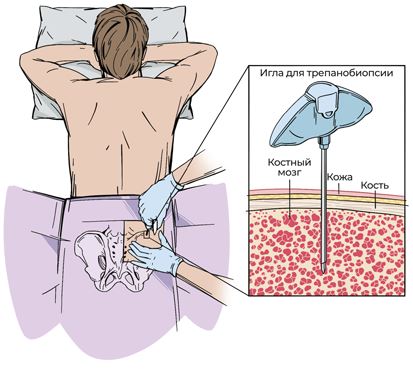
Рис. 17. Схематическое изображение трепанобиопсии из тазовой кости
Последовательность действий при трепанобиопсии такая же, как при аспирационной биопсии, только после проникновения вглубь кости и изъятия мандрена шприц не присоединяется, а врач проходит дальше «пустой» иглой. Таким образом внутрь иглы нарезается твердый фрагмент костного мозга, который затем извлекается для последующего исследования.
При необходимости выполнения двух процедур (аспирационной биопсии и трепанобиопсии) их, как правило, совмещают, выполняя только один прокол.
Трепанобиопсия не требует от пациента специальной подготовки и, как правило, выполняется амбулаторно, весь процесс без осложнений также в среднем занимает 15‒20 минут. Из наиболее частых осложнений стоит отметить возможные болевые ощущения во время процедуры и после и кровотечение из места прокола. Поэтому, если вы принимаете препараты для разжижения крови, для профилактики кровотечения их необходимо отменить за несколько дней до процедуры – об этом вас при ее назначении обязательно предупредит лечащий врач.
По окончании манипуляции наклеивается асептический пластырь, который при нормальном заживлении можно снять через 2–3 дня. При необходимости к месту трепанобиопсии можно приложить пузырь со льдом.
Показания для трепанобиопсии также определяет только лечащий врач, она не является рутинной процедурой и требует особых навыков от специалиста.
К трепанобиопсии и гистологическому исследованию прибегают, когда требуется оценить соотношение красного и желтого костного мозга, то, как клетки располагаются по отношению друг к другу, и по ряду других причин.
Сроки выполнения анализов
Анализ миелограммы в среднем занимает от одного до двух дней, а в случае с гистологическим исследованием анализ может занимать семь дней и более. Это связано с его техническими особенностями. Сразу после процедуры фрагмент костного мозга помещается в фиксирующий раствор, который помогает сохранить строение клеток в неизменном виде. Затем препарат подвергается вымыванию кальция, обезвоживанию и заливке парафином, потом его нарезают на тонкие срезы и только после этого окрашивают для изучения под микроскопом. Весь этот процесс занимает от пяти до семи дней, поэтому результатов гистологического исследования придется ждать дольше, и ни ваш лечащий врач, ни лаборант не могут повлиять на скорость его проведения.
Биопсия лимфатических узлов
Иногда для определения диагноза требуется исследование ткани лимфатических узлов и других органов. И естественно, что перед тем, как поместить срезы лимфатического узла под микроскоп, его необходимо добыть. Как и в случае с биопсией костного мозга, есть несколько вариантов «добычи» материалов для такого анализа.
Если от органа, например лимфатического узла или новообразования, отрезается только кусочек, это называется инцизионная биопсия (от слова intisio – надрез, разрез). Если орган полностью вырезается для последующего исследования, такой вид биопсии называется эксцизионная (от слова excisio – вырезание, иссечение). Также может применяться кор-биопсия (от слова core – сердцевина), это биопсия по аналогии с трепанобиопсией, когда «пистолетом» с толстой иглой, часто под УЗИ-навигацией, забирается фрагмент ткани.
Наиболее информативная из этих видов – эксцизионная биопсия, потому что на исследование направляется узел целиком. Но часто случается так, что лимфатический узел расположен глубоко в организме и вырезать его бывает опасно для окружающих органов.
И здесь на помощь приходят визуализационные методы диагностики и обследования, то есть способы «заглянуть» внутрь организма, не разрезая его.
Назад: Глава 8 Клинический анализ крови: как «счесть жемчужины в море полуденном»?
Дальше: Глава 10 Как заглянуть внутрь организма?

