Книга: Пять литров красного. Что необходимо знать о крови, ее болезнях и лечении
Назад: Глава 9 Как оценить функцию костного мозга? Биопсия: что это такое и для чего ее выполняют?
Дальше: Часть III Что-то тут не так! Как сообщают о себе анемия, опухоли крови или дефицит тромбоцитов
Глава 10
Как заглянуть внутрь организма?
Очень часто случается так, что для того, чтобы разобраться, где в организме произошли изменения, врачи прибегают к так называемым методам визуализации – получению снимков внутренних органов в режиме реального времени. Например, это помогает обнаружить, где находится увеличенный лимфатический узел и как он расположен по отношению к внутренним органам или каких размеров печень и селезенка. Еще врачи прибегают к таким видам исследования, когда нужно проконтролировать движение иглы для биопсии внутри организма, чтобы не повредить сосуды и другие важные органы и точно попасть в пунктируемое образование.
Многим уже хорошо знакомы такие методы: рентгенография, ультразвуковое исследование (УЗИ), спиральная компьютерная томография (СКТ), магнитно-резонансная томография (МРТ) и позитронно-эмиссионная томография (ПЭТ, она часто совмещается с КТ и называется ПЭТ-КТ). Итак, начнем по порядку.
УЗИ – художник, что рисует эхо
Начнем с широко распространенного на сегодня УЗИ. Как работает ультразвуковой сканер? Снаружи все выглядит очень просто: вы ложитесь на кушетку, врач смазывает вам кожу гелем и затем водит датчиком над исследуемым органом. Чаще всего по размеру датчик напоминает небольшой пульт от телевизора, но возможны варианты. Например, сейчас есть ультразвуковые датчики размером с мобильник, которые легко помещаются в кармане. Мало того, применяются датчики величиной всего несколько миллиметров: их можно присоединить к катетеру, ввести в кровеносные сосуды под рентгеноскопическим контролем и провести внутрисосудистое ультразвуковое исследование, например оценку стенозов коронарных артерий и т. д.
Датчик, одновременно являющийся излучателем и приемником, испускает ультразвуковые волны – их частота выше частоты звуков, которые способно уловить человеческое ухо. Волны проникают в организм, и их распространение внутри зависит от плотности тканей, в которых они движутся, по-разному реагируя на жир, жидкость, мышцы и костную ткань. Часть волн отражается и возвращается назад, а часть поглощается. Отраженные волны (эхосигналы) улавливаются детекторами в датчике. После этого аппарат анализирует характер эхосигналов и формирует на экране двумерное изображение.
Датчик можно перемещать и по-разному поворачивать, чтобы увидеть внутренние органы с разных сторон. С помощью ультразвука возможно определить размеры внутренних органов и даже обнаружить изменения внутри них, возникающие при болезнях. И врачи часто прибегают к этому удобному виду исследования.
Сегодня методам проведения ультразвуковых исследований, значимость которых во всех сферах медицины все возрастает, обучают в медицинских вузах, а УЗИ-сканеры стоят в кабинетах практически всех поликлиник. Такая популярность легко объяснима. УЗИ позволяет нам многое узнать о состоянии внутренних органов, но при этом без рисков для здоровья, которые несет облучение, и необходимости использовать контрастную жидкость, которая негативно влияет на почки и иногда вызывает аллергические реакции.
В гематологии мы используем УЗИ, чтобы оценить размеры печени, селезенки и иногда – лимфатических узлов (костный мозг, к сожалению, на УЗИ не виден). Плюс к этому УЗИ необходимо в практике гематолога, чтобы, например, изучить состояние сердца и подстраховаться во время лечения кардиотоксичными препаратами.
Для ряда болезней можно ограничиться проведением обычного рентгенологического исследования и УЗИ, но в отдельных случаях для более точной диагностики и последующего наблюдения необходимы (СКТ или МСКТ) МРТ и ПЭТ/КТ.
Томография – от мира теней до 3D-моделей
Для начала давайте разберемся, что такое компьютерная томография? В основе названия лежит греческое слово τόμος, что означает «сечение, срез». «Посрезовое» исследование человека при помощи рентгеновских лучей называется компьютерной томографией, она позволяет визуализировать разнообразные патологические изменения на самой ранней стадии.
Такие «посрезовые» изображения имеют свои аналоги в истории анатомии, но там фигурируют срезы уже без всяких кавычек. Знаменитый русский хирург Николай Иванович Пирогов (1810‒1881) в 1849 году разработал оригинальный метод изучения точного взаимного расположения органов, получивший название топографическая анатомия.
Пирогов стремился добиться того, чтобы каждый хирург, проводя операцию, мог точно представлять расположение частей человеческого тела в разрезе, проведенном в любом месте. Ведь в ходе исследований анатомы вскрывали полости, разрушали соединительную ткань. Мышцы, кровеносные сосуды, нервы, внутренние органы грудной и брюшной полости подвергались значительному смещению, и взаимное расположение органов искажалось.
И вот однажды зимой Пирогов увидел на Сенной площади, которую называли чревом Петербурга, продававшиеся замороженные и разрубленные поперек свиные туши, и его осенило. Он на свои средства заказал у механика Профета огромную механическую фурнирную пилу, занимавшую целую комнату, и с ее помощью начал проводить распилы замороженных трупов с последующей зарисовкой срезов.
Труп замораживался три дня, чтобы взаимное расположение тканей оставалось неизмененным. В неотапливаемой комнате Пирогов и его ассистент Егор Шульц (1808‒1875) распиливали трупы на тонкие параллельные пластинки, проводя распилы через каждые 5‒7 мм в трех направлениях – поперечном, продольном и передне-заднем. Получавшиеся наборы пластинок накрывали расчерченным на квадраты стеклом и перерисовывали в натуральную величину на бумагу. Сопоставляя эти срезы, можно получить точное и четкое представление о строении тела. Результатом этой титанической работы, занявшей около 10 лет, стали четыре тома (о происхождении слова «том» читатель легко может догадаться) атласа «Топографическая анатомия, иллюстрированная разрезами, проведенными через замороженное тело человека в трех направлениях» (Anatomia topographica sectionibus, per corpus humanum congelatum triplice directione ductis, illustrata), вышедшие в свет в 1854‒1859 годах и содержавшие изображения 970 распилов. Обошлось все это в приличную сумму – 35 тысяч рублей серебром, собранных большей частью через подписку (моя альма-матер тоже внесла свою лепту – 6 тысяч рублей).
Сейчас с таким «нарезанием» и созданием картинок прекрасно справляется компьютерный томограф. Возможность заглянуть внутрь человека (без всякой пилы) появилась в 1895 году, когда немецкий физик Вильгельм Рентген (1845‒1923) случайно открыл «всепроникающие» лучи, которые во всем мире вслед за ним теперь называют Х-лучами («икс-лучами»), а в России – рентгеновскими. Сегодня мы знаем, что это электромагнитные волны с длиной волны от 0,005 до 100 нм. Благодаря своему открытию Рентген в 1901 году стал первым в истории нобелевским лауреатом по физике.
Каждый из нас хоть раз в жизни подвергался этому виду исследования, и всем знаком простой принцип его работы: рентгеновские лучи проходят сквозь тело, различные ткани которого по-разному их поглощают, и попадают на пленку или сенсор (в случае цифрового рентгена), формируя теневое изображение.
Рентген дал в руки медиков волшебный инструмент: теперь можно было «увидеть» внутренние органы, оценить их состояние. Однако этот метод имеет ряд ограничений: мы видим двумерное суммационное изображение трехмерных объектов, во многом проекционно перекрывающих друг друга, так что для анализа снимка во многих случаях требуется основанный на пространственном представлении опыт. В старых руководствах по рентгенологии можно встретить выспренние наставления на сей счет: «Рентгенологическое познание само по себе ограниченно: это мир теней. Лишь тогда, когда оно освещается огнем общемедицинского познания, оно делается жизненным и значительным». Другим недостатком является то, что на рентгенограмме нельзя или трудно увидеть ряд образований, например небольшие кальцификаты, деструкции и опухоли. Все это подвигло исследователей к разработке новых видов диагностики, среди которых особое место занимают КТ и МРТ.
Появлением томографа мы обязаны Годфри Хаунсфилду (1919‒2004), работавшему в конце 1960-х в британском конгломерате EMI, помимо электроники, занимавшемся и бизнесом в области звукозаписи. Он в 1971 году сконструировал сканер головного мозга, использовавший компьютер для обработки данных. Забавно, что EMI смог выделить средства на разработку во многом благодаря доходам от прибыльного контракта с группой The Beatles. Поэтому в следующий раз, когда будете слушать их музыку, вспомните, что и шоу-бизнес был причастен к революционному изобретению, за которое Хаунсфилду и Алану Кормаку (1924‒1998), придумавшему алгоритмы обработки данных, была присуждена Нобелевская премия по физиологии и медицине за 1979 год.
Компьютерная томография (КТ) – это обследование, которое проводится с помощью тех же самых рентгеновских лучей. Но если при обычном рентгене мы видим двумерную проекцию, то при выполнении КТ изображение получается объемным. Все дело в огромном количестве данных, получаемых с самых разных ракурсов аппаратом КТ. Главной частью устройства является портал (гентри), центральная часть которого смахивает на бублик. Внутри этого бубликообразного кожуха находится подвижная кольцеобразная рама, на которой размещены рентгеновская трубка, формирующая веерообразный пучок излучения, и несколько рядов детекторов с противоположной стороны, расположенных дугой. Для проведения исследования пациента укладывают на стол-транспортер и прокатывают в отверстии (апертуре) «бублика», в то время как внутри корпуса «бублика» вращается рама с трубкой и детекторами.
Таким образом выполняется целая серия рентгеновских проекций органов. С помощью компьютера все эти сырые данные, полученные с разных точек и под разным углом, обрабатываются, и в итоге воссоздается изображение изучаемого среза или трехмерное изображение органа.
Врач имеет возможность посмотреть «срезы» органа: в зависимости от настроек аппарата толщина «среза» может доходить до 0,5 мм, что увеличивает точность диагностики. Кстати, чтобы не путать читателя: количество срезов, которое обычно указывается в качестве характеристики томографа (32-срезовый, 64-срезовый и т. д.), – это количество рядов детекторов (влияющее в основном на скорость сканирования), а не количество «срезов», которые можно воссоздать при обследовании. В традиционных томографах осуществляется цикл «вращение – шаг стола – вращение», так что какие-то образования из-за небольшого размера и дыхательных артефактов (погрешностей, допущенных в процессе исследования) можно пропустить. В современных мультиспиральных компьютерных томографах (МСКТ) непрерывное вращение рентгеновской трубки совмещается с непрерывной подачей стола, то есть съемка проводится по спирали, а изображение получается неразрывным, с возможностью трехмерного моделирования.
Томографы последнего поколения имеют две рентгеновские трубки, расположенные под углом 90° друг к другу, и большее количество рядов детекторов, к тому же расположенных по всему периметру апертуры гентри, так что вращается только излучающая часть. Особенностью этих продвинутых аппаратов является возможность сканирования таких сложных для обычного КТ объектов, как, например, костные структуры вблизи штифтов, и получение благодаря скорости сканирования качественных изображений движущихся структур, например работающего сердца человека с тахикардией.
Магнитно-резонансная томография (МРТ) также основана на принципе воссоздания трехмерного изображения органа на основе данных, обработанных с помощью изощренных алгоритмов. Но тут измеряется электромагнитный отклик атомных ядер, чаще всего ядер атомов водорода, при возбуждении их радиочастотными импульсами в магнитном поле высокой напряженности, имеющем сложную конфигурацию. Подобная конфигурация, образуемая наложением нескольких магнитных полей, постоянного и меняющихся во времени, обеспечивает то, что в каждой точке исследуемого вещества у атомов водорода своя частота резонанса. Поэтому, когда мы облучаем радиочастотными импульсами какой-то объем ткани, в данный конкретный момент времени срезонируют атомы водорода только в строго определенном микрообъеме (вокселе). Интенсивность отклика, который улавливается приемным устройством аппарата, зависит от насыщенности атомами водорода локализованного микрообъема. При следующем замере, поскольку конфигурация магнитного поля изменится, уже «ответит» другой воксел. Поток получаемых сигналов обрабатывается компьютером и преобразовывается в изображение.
Первооткрыватели ядерного магнитного резонанса в жидкостях и твердых телах – физического явления, лежащего в основе работы МРТ, Феликс Блох (1905‒1983) и Эдвард Парселл (1912‒1997) удостоились Нобелевской премии по физике в 1952 году. За изобретение МРТ также была присуждена Нобелевская премия, но уже по физиологии и медицине: в 2003 году ее получили Пол Лотербур (1929‒2007) и Питер Мэнсфилд (1933‒2017).
Есть ли разница между КТ и МРТ?
Как мы видим, в обоих случаях получается объемное изображение, есть возможность увидеть послойные срезы органа, получить изображение в нужной врачу проекции или приблизить интересующий участок.
Различия в КТ и МРТ заключаются в основном в том, какие патологии лучше выявляются с помощью каждого метода, а также в характере тканей, исследуемых с их помощью. При КТ проводится замер ослабления интенсивности рентгеновского излучения при прохождении через ткани тела: чем больше атомный номер элемента, тем сильнее он поглощает излучение. Плотная костная ткань, содержащая соли кальция, хорошо видна при КТ. МРТ лучше подходит для диагностики в насыщенных водородом тканях: головном и спинном мозге, мышцах, связках, сухожилиях, хрящах.
КТ назначают при травмах, особенно сложных (например, повреждения костей основания черепа, лицевых и височных костей, кисти, стопы), для выявления кровотечений, исследования органов грудной клетки, брюшной полости, малого таза, а также забрюшинного пространства, шеи, головного мозга и позвоночника. На томограмме хорошо видны опухоли, кисты, камни, воспалительные заболевания. КТ является универсальным методом диагностики, позволяющим врачу получить максимально информативную картину состояния организма. В гематологии часто прибегают к контрастированию (использованию контрастного вещества), особенно при таких заболеваниях, как лимфомы, также с помощью КТ гематологи определяют поражение костей при множественной миеломе. В настоящее время КТ является «золотым стандартом» для диагностики и оценки эффективности терапии при некоторых гематологических заболеваниях.
МРТ обычно назначают для исследования мягких тканей, связок, суставов и сосудов. С помощью этого исследования проводится диагностика центральной нервной системы, а также выявляются воспаления, абсцессы и грыжи.
Однако оба метода имеют свои ограничения, что объясняется особенностями физических принципов, лежащих в их основе, или конструкцией аппаратов.
КТ нельзя делать беременным женщинам, так как рентгеновские лучи могут негативно сказаться на организме плода. Если же женщина кормит грудью, то после процедуры рекомендуется сделать 24-часовой перерыв в кормлении малыша (при применении контраста перерыв удлиняется до 48 часов). Что касается детей до 14 лет, то КТ им назначается лишь в случае, если другими методами невозможно выявить причины патологического состояния.
Если пациент имеет излишний вес или нестандартную комплекцию, есть риск, что КТ и МРТ не удастся провести: стол, на котором лежит пациент, имеет ограничения по массе (130‒200 кг), а диаметр тоннеля МРТ или апертуры гентри КТ составляет от 70 до 80 см.
Кроме того, МРТ имеет ряд ограничений, связанных с наличием в организме металлических конструктивных элементов. Зубные протезы на металлических штифтах, импланты, содержащие металл, зажимы сосудов – все это может стать причиной искажений результатов, так как во время обследования на организм воздействуют магнитные поля. Нельзя делать МРТ и людям, у которых установлен кардиостимулятор, импланты среднего и внутреннего уха, инсулиновые помпы: магнитное поле может вывести из строя эти устройства.
В кино часто обыгрывается неправдоподобная ситуация, когда аппарат МРТ буквально вырывает из тела различные металлические конструкции типа пластин, устанавливающихся на кости при сложных переломах, или суставных протезов. К счастью, это не так. Во-первых, большинство протезов, пластин и прочих имплантов изготавливаются из биоинертных металлов, которые не намагничиваются. А во-вторых, надо установить себе целую железную кость, чтобы она смогла так сильно намагнититься, вылететь из тела и притянуться к аппарату. Запрет на металлические элементы в основном обусловлен помехами (артефактами магнитной восприимчивости), которые они создают во время процедуры, а вовсе не риском примагничивания.
В ходе МРТ-исследования необходимо соблюдать неподвижность в течение достаточно длительного времени: порядка 30‒40 минут, так что пациентам с неврологическими заболеваниями, не позволяющими долго сохранять неподвижность, лучше выполнять МРТ с седацией. То же рекомендуется и в отношении маленьких детей, а также людей с клаустрофобией (при МРТ-исследовании стол, на котором лежит пациент, находится внутри тоннеля, хотя сейчас уже есть и открытые аппараты).
А вот беременным женщинам проходить МРТ-обследование можно, но врачи рекомендуют воздерживаться от него в первом триместре беременности.
Подготовка к КТ и МРТ. Как проводится процедура?
В большинстве случаев проведение КТ и МРТ не требует от пациента какой-то особой подготовки. Если КТ выполняется с использованием контраста, то врач попросит воздержаться от приема пищи на протяжении нескольких часов до обследования, а в случае применения йодсодержащего контраста назначит вам анализ крови на креатинин, чтобы исключить наличие острой или хронической почечной и печеночной недостаточности. Однако все же желательно воздержаться от приема пищи как минимум в течение четырех часов до начала процедуры, так как контраст может понадобиться и в тех случаях, когда изначально его не планировалось использовать.
На процедуру следует приходить, оставив дома украшения, и в одежде, которая позволит чувствовать себя комфортно лежа, а из карманов надо вытащить металлические предметы. Если вы пользуетесь очками, зубными протезами, слуховым аппаратом, то перед началом процедуры их следует снять.
КТ обычно занимает около 10‒15 минут. При проведении КТ с использованием контраста после обследования следует пить как можно больше жидкости, чтобы быстрее вывести контрастное вещество из организма.
КТ и МРТ требуют специальной подготовки, которая занимает 2‒3 дня, при обследовании органов брюшной полости и органов малого таза. Пациенту надо исключить из рациона продукты, вызывающие повышенное газообразование (овощи, фрукты, хлеб из муки грубого помола и т. д.). Для полного очищения кишечника от содержимого необходимо будет принимать растворы препаратов, например «Фортранса», по специальной схеме. Также по специальной схеме до начала КТ-обследования следует перорально принимать рентгеноконтрастные препараты. За несколько часов до процедуры нельзя есть и пить, однако перед обследованием органов малого таза мочевой пузырь должен быть умеренно наполнен.
Как говорилось выше, МРТ занимает в среднем 30‒40 минут. Во время процедуры внутри тоннеля пациент будет слышать достаточно громкие звуки – щелчки и свист. Чтобы пациент чувствовал себя более комфортно, врач обычно предлагает ему наушники или беруши. Также обследуемому вручают тревожную кнопку для экстренной ситуации. Во время обследования врач имеет возможность общаться с пациентом, уточнять его состояние.
ПЭТ – радиация внутри
Позитронно-эмиссионная томография (ПЭТ) – метод ядерной медицины, применяемый для исследования внутренних органов и тканей тела. С его помощью возможно оценить интенсивность обмена и транспорта веществ в различных областях организма.
Для проведения ПЭТ пациенту внутривенно вводят радиофармпрепарат (РФП) – биологически активное соединение, меченное испускающим позитроны (античастицы электронов) радиоактивным изотопом. В гематологии чаще всего используется фтордезоксиглюкоза, меченная радиоактивным изотопом 18F (F-ФДГ), но возможны и другие вещества.
После введения в организм РФП распределяется по всем тканям, и при его радиоактивном распаде позитрон, вылетающий из распадающегося атома, тут же аннигилирует с электроном, содержащимся в окружающем веществе, порождая либо два высокоэнергичных фотона (гамма-кванта), разлетающиеся в противоположные стороны, либо три, разлетающиеся из центра равностороннего треугольника в направлении его углов. Эти фотоны улавливаются детекторами, расположенными по периметру апертуры гентри ПЭТ-томографа, причем каждый детектор соединен со множеством других в так называемые цепи совпадений, благодаря которым определяется точка аннигиляции. Чем выше интенсивность обмена веществ в той или иной области, тем больше радиофармпрепарата будет там накапливаться – за счет этого орган или какая-то его часть активнее светится.
Один из примеров, что мы ищем с помощью ПЭТ, – это опухоли. Такие образования представляют собой быстро делящиеся клетки. Чтобы размножаться, им нужно больше питания, чем окружающим тканям. Опухоли поглощают больше глюкозы и других элементов, и если вместе с кровью к ним приходит РФП, то они и его «съедят» больше. А значит, будут светиться ярче. Есть шкала свечения, которая подскажет врачу, анализирующему результаты ПЭТ, насколько активна опухоль. В отличие от других аналогичных исследований ПЭТ позволяет получать подробные трехмерные изображения интересующих врача участков тела.
Один мой пациент из Москвы, после того как я направил его на ПЭТ-исследование, прислал фотографии отдельно стоящего за забором трейлера с наклейками «Радиация» и сказал, что он как будто побывал на съемках сериала «Секретные материалы»: «Трейлер, радиация, коллайдер (sic! На самом деле циклотрон для производства РФП, разумеется, а не коллайдер. – Прим. авт.), ощущения незабываемые».
Такие трейлеры действительно ставят рядом с городскими больницами: по требованиям СанПиН помещение, в котором находится аппарат ПЭТ/КТ, должно находиться в изолированной части медицинского учреждения или в отдельном здании. А в старинных больничных корпусах не всегда возможно создать изолированный блок помещений. Тогда рядом с больницей ставятся выносные блоки, которые выглядят как объекты из «Секретных материалов».
И все указанные на них предостережения действительно актуальны: пациенты, которым вводят РФП, должны некоторое время находиться отдельно от других. Но, несмотря на это, сам РФП не так опасен для организма, как кажется: спустя несколько часов он выводится из организма с мочой. Чтобы ускорить этот процесс, после исследования всем советуют пить больше негазированной воды.
Позитронно-эмиссионная томография играет большую роль в диагностике функциональной активности злокачественных опухолей, метастазов, определении стадии рака, а также для оценки ответа на лечение. Диагностическая ценность ПЭТ различна для разных опухолей. В современных приборах ПЭТ обычно проводится одновременно с компьютерной томографией (ПЭТ/КТ-исследования). При этом ПЭТ используется для выявления опухолевых процессов, а КТ дает детальную анатомическую картину исследуемой зоны, позволяя точно локализовать опухоли.
Применение ПЭТ связано с лучевой нагрузкой на организм, как и при КТ-исследовании, поэтому такой вид исследования противопоказан беременным и кормящим грудью, а у маленьких детей проводится только по строгим показаниям. Для других безопасны три процедуры в год.
И для наглядности я хочу привести картинки того, как наше тело выглядит при разных исследованиях.
Итак, в этой главе мы разобрали, что основными методами диагностики для гематологов являются данные истории болезни и жизни, полученные в ходе беседы с пациентом и анализа медицинской документации, внешнего осмотра систем организма, общеклинический анализ крови и исследования костного мозга.
Узнали, что для постановки окончательного диагноза, особенно в онкологии, требуется получить кусочек ткани того или иного органа для его микроскопического исследования и что в гематологии чаще всего для этого необходимо взять пробу из костного мозга и лимфатического узла.
Выяснили, что для того, чтобы узнать состояние внутренних органов, их взаимное расположение, размеры и форму, вовсе не требуется разрезать человека, а достаточно прибегнуть к различным методам лучевой диагностики.
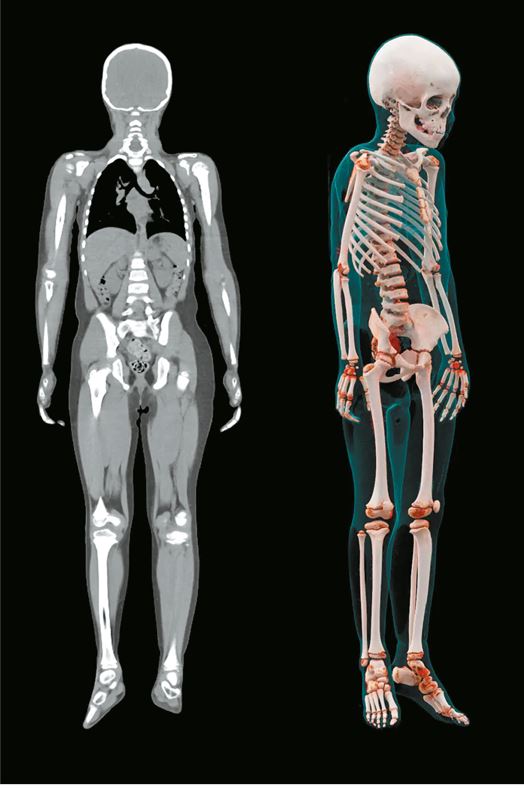
Рис. 18. Компьютерная томограмма семилетней девочки, выполненная без контраста на 128-срезовом МСКТ
Источник:
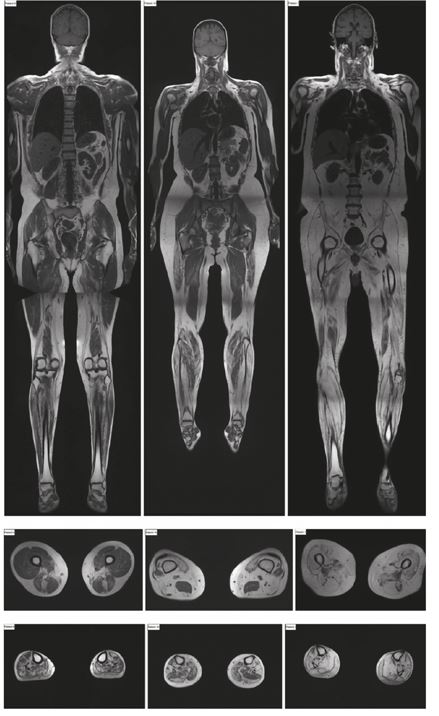
Рис. 19. Магнитно-резонансная томограмма всего тела
Источник: Walter, Maggie & Reilich, Peter & Hüebner, A. & Fischer, Dirk & Schröder, Rolf & Vorgerd, Matthias & Kress, Wolfram & Born, C. & Schoser, Benedikt & Krause, Klaus-Henning & Klutzny, U. & Bulst, Stefanie & Frey, J. & Lochmuller, Hanns. (2007). Scapuloperoneal syndrome type Kaeser and a wide phenotypic spectrum of adultonset, dominant myopathies are associated with the desmin mutation R350P. Brain: a journal of neurology. 130. 1485–96
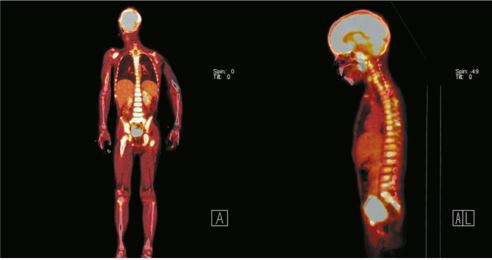
Рис. 20. Позитронно-эмиссионная томограмма всего тела с 18-ФДГ
Источник: Volejnikova, Jana & Bajciova, Viera & Sulovska, Lucie & Geierova, Marie & Buriánková, Eva & Jarosova, Marie & Hajduch, Marian & Sterba, Jaroslav & Mihal, Vladimir. (2016). Bone marrow metastasis of malignant melanoma in childhood arising within a congenital melanocytic nevus. Biomedical Papers. 160. 10.5507/bp.2016.018
Но диагностика гематологических болезней всем этим не ограничивается, и отдельные виды современных методов исследования мы разберем в соответствующих главах.
И теперь мы переходим к рассказу о патологических состояниях и болезнях крови, костного мозга и других кроветворных органов.
Назад: Глава 9 Как оценить функцию костного мозга? Биопсия: что это такое и для чего ее выполняют?
Дальше: Часть III Что-то тут не так! Как сообщают о себе анемия, опухоли крови или дефицит тромбоцитов

