Мои расходы
Но некогда спокойная жизнь в крепости здравоохранения, защищенной от безжалостности свободных цен и конкуренции, может скоро закончиться.
Уве Рейнхардт1
Как и на любом рынке, проигрывает та сторона, у которой нет информации.
Тина Розенберг. Лечение с зубной щеткой за $1000 (The Cure for the $1000 Toothbrush)2
Все сосредотачивают внимание на том, кто должен нести непомерные затраты здравоохранения. Я решил задать более фундаментальный вопрос: а почему здравоохранение стоит так дорого?
Стивен Брилл3
Вы сидите в удобном кресле, потягиваете вино маленькими глотками, слушаете любимую музыку, а датчик на вашем запястье сообщает, что пульс у вас 50 ударов в минуту, а давление 100/50. Трудно представить себе более расслабленное и приятное состояние.
Но затем вы начинаете читать журнальную статью под заголовком «Медицинский осмотр за $100 000» (The $100,000 Physical) и внезапно заводитесь, ваш пульс подскакивает до 120 ударов в минуту, а давление до 160/95. Да, вопрос стоимости американского здравоохранения способен вывести из себя кого угодно, и это, возможно, самый ужасающий компонент медицины сегодня, которая обходится в $2,8 трлн, или 18% ВВП. Тут есть от чего прийти в бешенство, но благодаря демократизации медицины в конце концов появится новая структура расходов, прозрачность и неуклонное снижение огромных потерь.
Трудно поверить, но затраты на здравоохранение стали одной из основных тем в СМИ только в 2013 г. «Горькая пилюля: почему счета за медицинское обслуживание убивают нас» (Bitter Pill: Why Medical Bills Are Killing Us) стала самой длинной статьей, опубликованной за всю 90-летнюю историю журнала Time. Опус на 36 страницах, состоящий из 24 105 слов, написал Стивен Брилл. Наконец этому вопросу было уделено внимание, которого он заслуживает3, 4. Подзаголовок статьи: «Как возмутительные цены и вопиющие прибыли разрушают наше здравоохранение»3. После семи месяцев глубокого изучения сотен счетов, выставленных больницами, врачами и компаниями — производителями медицинских устройств и лекарств, Брилл особенно тщательно разобрал семь случаев. Названия некоторых из них очень точно определяют тему: «Счет на $21 000 за лечение изжоги», «Поскользнулся, упал и получил счет на $9400», «Счет на $87 000 за один день амбулаторных услуг» и «$132 303: банкомат в лаборатории». В этой разоблачительной статье рассказывается о так называемом больничном прейскуранте, таинственном перечислении сумм, которые больница взимает за все — от использования товарно-материальных запасов или оборудования до услуг. Цены обычно завышены до абсурдного уровня в сравнении с оптовыми: например, за одну таблетку ацетаминофена берут $1,50, в то время как в интернет-магазине Amazon их продают по $1,49 за сотню. Некоторые больницы доходят до того, что на каждые $100 их издержек приходится $12005 выручки. В 100 самых дорогих больницах США платежи за услуги превышают затраты в 7,7 раз3, 5, 6. В 2013 г. правительство США выпустило прейскурант с расценками, установленными каждой больницей. Из этого списка мы узнали, что некоторые больницы устанавливают цены, в 10–20 раз превышающие тарифы Medicare. В статье Брилла представлены веские доказательства систематического завышения расценок и отсутствия рациональной или справедливой структуры издержек, что послужило сигналом тревоги для американской общественности. Вскоре после этой публикации The New York Times начала серию статей под рубрикой «Платить до изнеможения» (Paying Till It Hurts), по поводу которых было оставлено свыше 100 000 комментариев7–20. При общей тематике этих статей в каждой из них журналистка и врач Элизабет Розенталь углублялась в частности, включая поразительное разнообразие цен в разных больницах страны за такие обычные процедуры, как колоноскопия11. Кроме того, в серии сравнивалась стоимость этих процедур в США с их стоимостью в других странах (рис. 8.1)12, 14, или стоимость одной и той же процедуры в США, например связанной с раком кожи и известной как микрохирургическая операция по Мосу, сравнивалась в 100 различных медицинских учреждениях19.
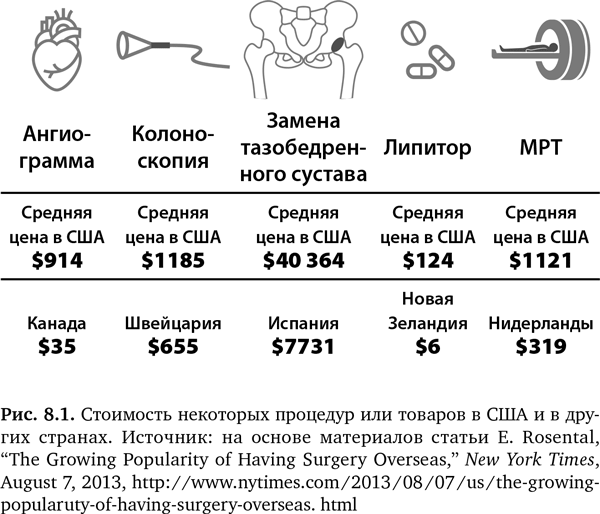
Как и в статье Брилла, в серии Розенталь много похожих примеров «шока от ценника»: например, беременность в США в среднем обходится в $37 3419, стентирование — в $117 00010; 15 минут в пункте оказания первой помощи — в $1772,4216; замена коленного сустава — в $125 00014; самый популярный ингалятор для астматиков стоит $300 (в то время как в Великобритании он стоит ~$20)15; в $100 000 обойдется антивенин (иммунная сыворотка) на случай укуса змеи16; три шва потребуют $2229,1110. Похожие статьи появлялись повсюду: «Лечение с зубной щеткой за $1000»2, «Медосмотр за $50 000»21, «Тысячедолларовый мазок Папаниколау»22, «Удаление аппендицита за $55 000»23, 24а, «Лекарство за $300 000»24b и «Липидный статус за $10 169»24с. Так что, хотя на разоблачения, которые наконец произошли, потребовалось несколько десятилетий, бесконтрольное ценообразование на услуги здравоохранения в США теперь является установленным фактом. Одного этого достаточно для расстройства, но все гораздо серьезнее.
Уникальный, непрозрачный, иррациональный рынок
Такого рынка, как американское здравоохранение, нет нигде25–30. Лишь иногда пациенты имеют представление, какой счет им выставили или сколько фактически заплатил их работодатель или страховщик. Но, оплатив услугу, потребитель ничем не владеет. Это «медицина, продаваемая оптом» — мы тратим деньги на услуги, а не на вознаграждение за сохранение здоровья. При системе, когда за большинство потребителей расходы несет работодатель, очевидно, что у пациентов отсутствует побудительный мотив бороться за снижение затрат. В результате больницы, врачи и лаборатории выставляют очень отличающиеся друг от друга счета за одну и ту же услугу незастрахованным гражданам и страховым компаниям. Все, что выдержит рынок, — вот превалирующая бизнес-модель. Почти во всех других развитых странах правительство ведет переговоры и регулирует ценообразование, но не здесь. Сильные группы лоббистов из всех областей здравоохранения определенно этого не потерпят!
Повсеместная секретность помогает замалчивать все эти проблемы в демократическом обществе. Подобно тому как прейскурант в больницах держится в тайне, покрыты мраком и цены на услуги здравоохранения в целом. Это все укладывается в модель медицинского патернализма — зачем потребителю знать эту информацию и зачем врачу утруждаться и обсуждать ее с пациентом? Уве Рейнхардт, ведущий экономист по вопросам здравоохранения, сравнил потребителей отрасли с «покупателями, входящими с завязанными глазами в универмаг в надежде, что они смогут легко найти и купить товар, который им требуется»1. Стивен Брилл пришел к выводу, что «полное отсутствие прозрачности опасно, когда речь идет о, вероятно, самой важной части нашей экономики, имеющей дело с вопросами жизни и смерти»3. Мы рассмотрели общее несоответствие информации, которая в настоящее время характеризует буквально все аспекты медицины, но эти проблемы меркнут в сравнении с ценами. Краткий обзор работ Брилла и Розенталь — это лишь начало нашего разговора о стоимости медицинских услуг. После того как мы разберемся с вопросами стоимости, мы вернемся к шагам, которые теперь делаются для усиления прозрачности.
Потери
В 2012 г. Институт медицины представил 450-страничный отчет под заголовком «Лучшее обслуживание по более низкой цене» (Best Care at Lower Cost), в котором говорилось об огромных потерях из тех почти $3 трлн, которые тратятся ежегодно на наше здравоохранение31. На круговой диаграмме (рис. 8.2) показаны различные составляющие потерь, которые в общей сложности доходят до трети ежегодного бюджета (т.е. более 6% ВВП США). И как мы увидим ниже, это наверняка еще и недооценка реального положения дел29, 31–33.
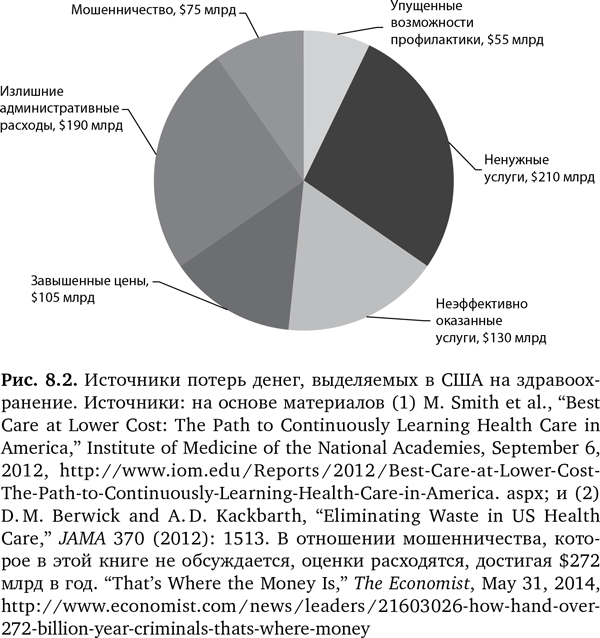
Мы уже затронули вопрос абсурдно высоких цен. Ненужные услуги превосходят $210 млрд и по большей части относятся к процедурам и операциям, в которых нет необходимости34. Это может быть коронарное стентирование пациента без стенокардии или операция на диске поясничного отдела у пациента, в случае которого консервативная терапия не была должным образом использована. Но такие расчеты не учитывают обычную хирургию, которую посчитали неэффективной. Ненужные или неэффективные медицинские процедуры называют модным словечком «малоценные»33,35–39. Примером может служить артроскопическая (проводимая с использованием эндоскопа для уменьшения размера разреза) хирургическая операция на колене, известная как «частичная менискэктомия», — самая распространенная операция в США; каждый год выполняется свыше 700 000 таких операций, прямые медицинские затраты составляют $4 млрд40. Во время рандомизированного испытания, проводившегося канадскими учеными, пациентов с разрывом мениска наугад отобрали либо для артроскопической частичной менискэктомии, либо для мнимой операции, причем ни пациенты, ни исследователи, собирающие данные о пациентах, не знали, какая именно процедура проведена40. Различий в результатах не было, что подчеркнуло огромный эффект плацебо самой хирургии. Этот эксперимент заслуживает внимания из-за редкости подобных случаев проверки эффективности оперативного вмешательства. Хотя использование мнимых процедур для сравнения с фактически проводимыми вмешательствами — лучший способ выявить эффект плацебо, обычно ни хирурги, ни пациенты не хотят участвовать в таких испытаниях. По этой причине может быть много неэффективных операций и процедур, но для их проверки не проводилось никаких серьезных исследований.
Хирургия создает еще одну возможность для потерь, если происходят осложнения, поскольку в американской медицинской системе осложнения ведут к более высокой компенсации. Осложнения включают инфекции, проблемы с заживлением раны, тромбы, сердечные приступы и пневмонию. В 2013 г. Атул Гаванде с коллегами опубликовал отчет о более чем 34 000 хирургических операций, из которых более чем в 5% случаев возникло по крайней мере одно осложнение41. Разница в затратах была поразительной. Если операция прошла без осложнений, то возмещение расходов в среднем составляло $16 936 в сравнении с $39 017 в случае осложнения41. Вознаграждение за осложнения нельзя считать рациональным подходом в медицине.
Это не просто расточительные хирургические операции. Есть много классов лекарственных препаратов, которые активно рекламируются, несмотря на ограниченные свидетельства их эффективности — и они могут быть даже опасны42. Свыше $2 млрд тратится на выписываемые тестостерон-гели для лечения синдрома «низкого уровня Т»8, 43, несмотря на то что в результате рандомизированных и широкомасштабных наблюдений и исследований был установлен риск развития коронарной болезни и сердечных приступов. В 2013 г. риталин и другие препараты для лечения синдрома дефицита внимания стали темой разоблачения в сенсационной статье в The New York Times под названием «Торговля синдромом дефицита внимания» (The Selling of Attention Deficit Disorder). В настоящее время расходы на них превышают $9 млрд в год, и в большинстве случаев использование этих препаратов нецелесообразно или вредно, а иногда и то и другое44, 45. Аналогичная ситуация и с использованием антидепрессантов. В 2013 г. самым продаваемым препаратом в США был абилифай, и продали его на $6 460 215 394. Не очень далеко от него отстал симбалта — $5 219 860 418. Каждый десятый американец принимает антидепрессанты, а среди женщин в возрасте от 40 до 60 лет — каждая четвертая. Но исследования показали, что более чем две трети пациентов, принимающих эти препараты, не соответствуют принятым критериям. В особенности это относится к людям в возрасте старше 65 лет, среди которых шесть из семи приемов антидепрессантов идет вразрез со стандартным лечением. Новое исследование в масштабах страны, в котором участвовали свыше 75 000 взрослых, показало, что только 38% тех, кто принимает эти препараты, они показаны46. Если смотреть с точки зрения потерь, этих данных достаточно, чтобы впасть в депрессию.
Но это лишь малая часть потерь, связанных с рецептурными препаратами. Из-за того, что мы еще даже не начали применять фармакогеномику, мы игнорируем самые большие возможности для достижения экономического соответствия требованиям использования медикаментов. Возьмите, например, три самых продаваемых в мире препарата для лечения ревматоидного артрита (и других аутоиммунных заболеваний): это хумира, энбрел и ремикейд. В общей сложности эти три препарата продаются на более чем $30 млрд в год. Но пользу они приносят максимум в 30% случаев, что означает ежегодные потери порядка $18 млрд. Не предпринималось никаких существенных усилий для выявления геномики или биомаркера для прогноза восприимчивости, хотя, несомненно, это актуально, как в случае практически всех лекарственных препаратов. Обратная сторона — предупреждение серьезных, часто угрожающих жизни побочных эффектов. Мы знаем геномные сигналы, свидетельствующие об опасности таких препаратов, как карбамазепин (вызывающий серьезное аутоиммунное заболевание, известное как синдром Стивенса — Джонсона) или флуклоксациллин, который может привести к поражению печени, но эти сигналы пока еще не используются в медицинской практике США. Как обсуждалось в главе 7, существует свыше 6000 рецептурных препаратов, но фармакогеномная информация есть чуть более чем по 100 из них (2%), и мы остаемся в удручающем положении невежд. Недавнее исследование, проведенное Университетом Вандербильта, показало, какая часть пациентов выиграет от скрининга генотипа по пяти наиболее часто принимаемым лекарствам47. Использование в будущем такой информации ГИС применительно к продаваемым препаратам и тем, которые находятся в стадии разработки, может привести к серьезным изменениям.
Следующими по своей необузданной расточительности идут лучевые исследования47, 48. В 2014 г. в мире было продано устройств медицинской визуализации на $32 млрд49. Использование в США всех типов сканографии — компьютерная томография, ядерное сканирование, МРТ, ультразвуковые исследования и маммография — значительно превосходит их применение в любой другой стране мира. И МРТ, и компьютерная томография в США делаются более 250 раз на 1000 человек50. Свыше 500 млн медицинских сканограмм были сделаны в США в 2014 г.; если предположить, что обычно исследование стоит $500, то получается порядка $250 млрд49. Сколько из этих сканограмм были необходимы?38 Более того, по некоторым оценкам, от 3% до 5% людей, которым было сделано сканирование, заболеют раком из-за полученной совокупной дозы ионизирующего излучения, как указывается в статье The New York Times «Мы сами обеспечиваем себе рак» (We Are Giving Ourselves Cancer)51. Эти вызванные облучением случаи заболевания раком не включены в издержки лучевых исследований. Не включены и все те снимки, которые не следует делать в соответствии с инициативой «Разумный выбор»52, обсуждавшейся в главе 6, и это лишний раз подтверждает, что рекомендации не были настойчивыми, а выводы — далекоидущими.
Бездоказательная, высокотехнологичная терапия представляет еще одну статью лишних расходов. Возглавляют список роботизированная хирургия и протонная лучевая терапия — по этим двум технологиям нет данных, подтверждающих преимущества их использования в сравнении со стандартными методами лечения. Возьмем роботизированную хирургию53, 54. Единственный поставщик аппаратуры для выполнения хирургических операций с использованием роботов в США, Intuitive Surgical, берет от $1,5 млн до $2,2 млн за робот da Vinci (цена не включает одноразовые принадлежности, которые используются в каждом случае). Количество хирургических вмешательств с помощью роботов растет в Америке в геометрической прогрессии, 1370 больниц (примерно 30%) купили по крайней мере по одному роботу da Vinci в 2013 г.53, 55 Они используются в таких разнообразных процедурах, как гистерэктомия, операции на открытом сердце и удаление простаты, по всему миру выполнено свыше 1,5 млн роботизированных хирургических операций. Еще один производитель, MAKO, изготавливает робота для ортопедических процедур. В отличие от производителей роботов, среди которых конкуренция отсутствует, больницы США отчаянно соревнуются друг с другом, рекламируя своих роботов. При этом они не ограничиваются телевидением, радио и рекламными щитами. Один хирург рассказывал: «Я видел, как больницы привозили своих роботов для шоу в перерывах между таймами во время спортивных соревнований»55.
Протонная лучевая терапия — последний пункт списка высокотехнологичных соблазнов и еще более дорогое удовольствие. Строительство центров с ускорителем протонов обходится в $200 млн56, а рост количества установок в США57 озадачивает, поскольку нет никаких данных, что эта форма лучевой терапии, которая предположительно обладает более точно направленным действием, имеет какие-либо преимущества в лечении рака над традиционной лучевой терапией. Очень дорого обходится не только строительство этих центров: каждая процедура стоит примерно в 2,5 раза больше, чем традиционная терапия. На конец 2013 г. в мире было построено 43 таких центра, и неудивительно, что большинство из них расположены в США — мировом центре технологий, независимо от того, есть ли данные, обосновывающие их необходимость.
Кроме всего прочего, задействовано неоправданно большое количество медицинского персонала, необязательно специалистов по высоким технологиям. Взять хотя бы ежегодные медосмотры. Каждый год примерно 255 млн американцев, или 81%, посещают своего врача45, 58, 59. Многие из этих визитов, как в случае маленьких детей и беременных женщин, безусловно важны. В США в 2007 г., когда в последний раз подсчитывали количество людей, которые ежегодно проходят медосмотр, оно составляло 44,4 млн. В Канаде уже в 1979 г. по результатам правительственного исследования была сделана рекомендация отказаться от ежегодных медосмотров, но в США говорить об этом и выступать за их отмену стали только в последние два года. Элизабет Розенталь написала в The New York Times: «Почему американцы, почти единственные на планете, хранят верность ритуальному медосмотру и всем этим анализам и почему такое количество врачей продолжают все это обеспечивать?»7 Ненужные ежегодные медосмотры обходятся более чем в $7 млн в год, к тому же они ведут ко всякого рода случайным находкам — и соответственно к дальнейшим анализам, сканированию, процедурам и операциям. В результате систематического изучения ежегодных медосмотров был сделан вывод, что они расточительны и от них следует отказаться60. Но, несмотря на это, по всей стране идет активная реклама дорогих медосмотров: например, в Центре долголетия Принстонского университета за $5300 обещают «гораздо более тщательное обследование, чем во время обычного ежегодного медосмотра»45.
Оборотная сторона потерь на медосмотрах, которые предположительно должны быть превентивными, но привели к обратным результатам, — это упущенные возможности профилактики, которые обходятся в $55 млрд (рис. 8.2). Из $3 трлн, которые каждый год тратятся на здравоохранение, 84% идет на лечение хронических заболеваний. Более того, на 5% пациентов, так называемые «горячие точки», приходится 50% того, что система здравоохранения тратит в год на хронические заболевания61. На 1% самых затратных уходит 21,4% расходов, в среднем это $87 850 на пациента62. И тем не менее мы не внедрили никакие инновационные цифровые технологии для того, чтобы решить проблему хронических заболеваний или тех пациентов, из-за которых растут издержки. Простое мобильное устройство, отслеживающее кровяное давление, сахар, сердечный ритм, функцию легких и многие другие показатели, привязанные к широко распространенным хроническим болезням, может оказаться полезным, и это будет не менее строгим наблюдением и руководством для «горячих точек».
Мы еще не упоминали уход за смертельно больными людьми, который является еще одной статьей чрезмерных расходов в США. Medicare тратит 28% своего бюджета, более $170 млрд, на последние шесть месяцев жизни пациентов63, 64. Лечение в конце жизни, в том числе пребывание в отделениях интенсивной терапии, активное использование процедур и операций, не входит в статьи ненужных трат (рис. 8.2). Но, учитывая отсутствие влияния на продолжительность или качество жизни, такое лечение часто бывает лишним.
В результате мои подсчеты показывают, что ненужные услуги или потери на самом деле значительно выше, чем данные, опубликованные Институтом медицины. Догадываюсь, что потери — как я их здесь определил — на самом деле могут равняться половине американских расходов на здравоохранение.
Аутсорсинг здравоохранения
В год на человека мы тратим по крайней мере в два раза больше, чем любая другая развитая страна — примерно $8500. Тем не менее в отчете фонда Содружества за 2014 г. США стоят последними в списке из 11 самых благополучных в отношении здравоохранения стран; в среднем расходы на душу населения в других 10 странах составляют $3100, или на 63% меньше65, 66. Один из результатов высокой стоимости здравоохранения в США — обращение пациентов за медицинской помощью за пределами США67, 68. В среднем день пребывания в больнице в США обходится в $4287, в сравнении с $853 во Франции и менее $500 в Нидерландах, но без всяких расчетов ясно, что качество медицинской помощи в больницах США отнюдь не лучше в пять–восемь раз, чем в других странах65, 69. Где-то еще цены и того ниже, и это определенно способствовало развитию медицинского туризма в такие страны, как Индия, Таиланд, Индонезия, Мексика, Дубай и Южная Корея, а также в Европу. Когда Майклу Шопенну потребовался новый тазобедренный сустав, ему дали предварительную смету на замену сустава почти в $100 000 в госпитале в Боулдере, Колорадо. Он обнаружил в Интернете, что под Брюсселем «полный пакет услуг» стоит $13 660, где ему и была сделана операция14. Цена включала билет на самолет, а также все медицинские и прочие расходы. Просто не укладывается в голове, что цена может настолько отличаться. Часть разницы составляет цена искусственного сустава. В Европе искусственный тазобедренный сустав можно купить за $4000, в то время как для американского госпиталя точно такая же модель стоит $8000. Но это только начало, так как в Европе торговая надбавка может достигать $200, а в США она может быть в 10 раз больше14. Неудивительно, что Европа быстро становится центром медицинского туризма из-за конкурентоспособности цен.
Точно так же, как и в случае рецептурных препаратов, правительство США ничего не делает для регулирования стоимости медицинской аппаратуры или использования ее потенциально огромных возможностей для снижения затрат (см. рис. 8.1, где показаны последствия этой политики). Таким образом, оно бездействует при повышении цен до того уровня, который способен выдержать американский рынок. Но в любой другой развитой стране наблюдается противоположная ситуация. Везде правительство имеет серьезное влияние на стоимость любого лекарственного препарата или медицинского оборудования и должным образом использует свою власть, чему не мешают ни группы лоббистов, ни чьи-то особые интересы. Именно поэтому мне нравится акроним NICE — так в Великобритании сокращенно именуется Национальный институт здоровья и качества медицинской помощи (National Institute for Health and Care Excellence). Институт отнюдь не «мил» по отношению к отрасли, он диктует цены, с которыми приходится соглашаться, и он отклонил несколько новых препаратов, когда компании не захотели договариваться о приемлемой цене. В отличие от Великобритании, в США нет такой сильной руки.
В серии статей «Платить до изнеможения» Элизабет Розенталь указала, что медицинский туризм не обязательно должен быть международным. Например, в Нью-Йорке действует программа медицинского обслуживания, согласно которой для снижения затрат пациентов транспортируют в Буффало12. Точно так же Premera Blue Cross Blue Shield, крупнейшая страхования компания на Аляске, снижает издержки, отправляя пациентов самолетом в Сиэтл для проведения некоторых процедур: например, операция на колене обходится в половину цены, включая транспортные расходы12. У Walmart есть программа предоставления высококачественных медицинских услуг, в соответствии с которой 1,1 млн сотрудников компании могут обращаться в шесть организаций здравоохранения США для определенных видов оперативного вмешательства. Сотрудникам это ничего не стоит и несомненно свидетельствует о том, что гигантская торговая сеть смогла заключить хорошую сделку.
Но не все можно передать на аутсорсинг: например, рождение ребенка. В среднем в США общая стоимость ведения беременности и ухода за новорожденным при естественных родах составляет $30 000; в случае кесарева сечения — $50 0009. В любом случае страховая компания выплачивает примерно половину указанных сумм. Но в Европе, в большинстве стран, стоимость составляет лишь малую часть — от 20% до 30% — в сравнении с тем, что обычно платят коммерческие страховые компании в США. Здесь межконтинентальная разница не объясняется ни стоимостью аппаратуры, ни стоимостью лекарства, дело только в расценках на больничные услуги и абсурдных наценках на каждую услугу, как это прекрасно показал в своей разоблачительной статье Стивен Брилл.
Кто знает стоимость?
Когда в начале 1980-х гг. я проходил курс внутренних болезней, один из моих наставников, доктор Стивен Шредер, постоянно говорил интернам и ординаторам о том, как важно знать стоимость всего, что назначается каждому пациенту, — анализов, лекарств, процедур, снимков и работы. Еще 35 лет назад он предсказывал, что это будет важной частью работы новых врачей, поскольку мы идем к финансовому краху системы здравоохранения. Конечно, он оказался прав; он значительно опередил свое время, и, как и многих пророков, его проигнорировали.
А теперь вернемся в настоящее. В 2014 г. в Health Affairs были опубликованы результаты очень интересного исследования, проведенного группой ортопедов, под названием «Опрос показывает, что очень немногие хирурги-ортопеды знают стоимость компонентов, которые они имплантируют»70. Более чем 500 ортопедам в семи научно-медицинских центрах предложили оценить стоимость обычно используемых имплантатов, и лишь около 20% из них смогли дать точные ответы. И это несмотря на то, что, по мнению 80% ортопедов, знать, что сколько стоит, важно. Ведущий автор, доктор Кану Окике, жаловался: «Мы никогда не видим, чтобы где-то была указана стоимость, и, даже если она вас интересует, выяснить ее непросто»71. В этом он прав: миром медицинского оборудования в США правят группы закупщиков, которые заключают частные сделки с больницами и требуют включения в договоры пункта о неразглашении. Как указывается в заключении статьи, «производители медицинского оборудования стараются держать свои цены в тайне, чтобы они могли продать такой же имплантат по другой цене в другие учреждения здравоохранения»70. Комментируя полученные ими результаты, Окике назвал отсутствие прозрачности цен самой большой проблемой в медицине. Однако есть и другие важные факторы, которые необходимо признать.
В конце 1990-х гг. я разработал программу отслеживания цен в режиме реального времени в кардиологической лаборатории, занимающейся катетеризацией сердца, в Кливлендской клинике. При проведении процедуры стентирования для деблокирования коронарной артерии используется много различных видов катетеров, включая катетеры с раздувающимся баллоном на кончике, а также провода и стенты. Все эти изделия дорогие, и наблюдается значительная разница в цене у различных производителей. Если брать все в совокупности, то при сложной процедуре затраты могут получиться в четыре−восемь раз выше, чем средняя стоимость оборудования при рядовых процедурах. Medicare и многие частные страховые компании осуществляют единовременный фиксированный платеж, установленный за процедуру, независимо от использовавшегося оборудования. Поэтому мы установили систему, позволяющую сканировать штрих-код каждой упаковки медтехники так, чтобы стоимость высвечивалась на экране там же, где указываются основные характеристики и выводятся на дисплей рентгеновские снимки. При открытии каждого катетера или другого оборудования цены появлялись точно так же, как в продовольственном магазине, когда вы расплачиваетесь за товар. Я думал, что это отличный способ отслеживания затрат для наших кардиологов — не только видеть цены в режиме реального времени, но и предпринимать шаги в целях экономии. Но вскоре от этой системы отказались — врачи не хотели, чтобы фактор цены влиял на их решение о проведении процедуры. Некоторые врачи считают, что это просто неэтично и нарушает взаимоотношения между врачом и пациентом. Кредо многих, если не большинства, — обеспечить лучшее медицинское обслуживание независимо от цены. Однако в итоге процедуры и оборудование обходятся в $150 млрд каждый год, когда безусловно могли бы стоить меньше.
Это несколько напоминает подход Управления по контролю за продуктами и лекарствами США, которое утверждает новые лекарственные препараты или аппараты, руководствуясь их безопасностью и эффективностью, невзирая на цены. Такое пренебрежение информацией о стоимости врачами и регулирующими инстанциями определенно внесло свой вклад в экономический кризис нашего здравоохранения — незнание или нежелание знать делу не способствуют. Отсутствие связки между медицинскими услугами и их стоимостью можно считать нездоровой практикой.
Электронные медицинские карты дают возможность выводить на дисплей цены на анализы (и на многое другое) в режиме реального времени для врачей в момент их назначения. Недавнее исследование, при котором был апробирован такой дисплей, показало лишь скромное улучшение при этой стратегии — «целых» $107 на тысячу посещений в месяц — в сравнении с отсутствием доступа к данным о стоимости72. Вероятно, это объясняется теми же причинами, что и в случае неудачи эксперимента в нашей кардиологической лаборатории: многие врачи рассматривают эту информацию как неуместное вторжение и помеху их работе, их решениям и их контролю над ситуацией. К сожалению, это отражает оторванность от жизни и высокомерие по отношению ко всему происходящему в мире. Резкий ответ колумниста Forbes Тима Уорсталла прозвучал в статье «Динамика кривой затрат здравоохранения: увольте врачей» (Bending the Health Care Cost Curve: Fire the Doctors)73. Он говорит в ней о принципе «болезни издержек» Баумоля, или, проще говоря, эмпирической идее о том, что услуги по найму персонала становятся все более дорогими. Уорсталл считает, что лучший способ решить проблему — заменить врачей машинами73. Я не считаю такой подход правильным или приемлемым решением проблемы нежелания врачей разобраться в вопросах стоимости и ее влияния на их практику.
Две другие стратегии могут в конечном счете оказаться более перспективными. В 2014 г. в Массачусетсе впервые представили на обсуждение закон о прозрачности, в соответствии с которым от поставщика медицинских услуг требуется раскрывать стоимость приема, процедуры или услуги в течение двух рабочих дней74. Два дня на получение данных совсем некстати, когда у вас сердечный приступ и вам нужно срочно ставить стент. Действительно, отсрочку до двух дней едва ли можно сравнивать с практикой приобретения других услуг или товаров, но зато можно рассматривать как первый шаг в законодательстве для предоставления информации о стоимости медицинских услуг потребителям.
Еще один подход к решению — образование, и медицинские школы типа Йельской сделали в своей программе упор на знания и обмен информацией обо всем, связанном с издержками75. Черил Беттигоул в статье «Тысячедолларовый мазок Папаниколау» (The Thousand-Dollar Pap Smear) начинает с классической пары «вопрос-ответ»: «Что больше всего влияет на стоимость медицинских услуг в больнице? Ответ: ручка врача» (или компьютерная мышка, или клавиатура)22. По ячейке «мазок Папаниколау» в электронной медицинской записи обычной кликают, не думая и не рассуждая. Это норма в медицинской практике. На самом деле кликнуть мышкой вместо того, чтобы заполнять бланки, как требовалось раньше, вероятно, еще проще. Безусловно, необходимо обучать студентов, врачей, проходящих ординатуру и уже имеющих свою практику, работать с программой и объяснять при этом, что бездумное назначение анализов — не лучший способ работать в медицине76. Трудно поверить, что потребовалось столько десятилетий, чтобы дело сдвинулось с мертвой точки. Но если вспомнить медицинский патернализм, то зачем врачу заниматься такой обыденной, недостойной его темой?
Питер Юбел из Университета Дьюка был ведущим автором группы, выступавшей за полное раскрытие стоимости пациентам, что нашло отражение в таких эссе, как «Доктор, вначале скажите мне, сколько это стоит» (Doctor, First Tell Me What It Costs)77 и «Вся правда о платежах наличными и побочных эффектах» (Full Disclosure — Out-of-Pocket Costs as Side Effects)78. Мориэйтс, Шах и Арора также выступали за это в статье под названием «Первая заповедь: не навреди (финансово)» (First, Do No (Financial) Harm)79. Их аргументация предельно проста. Учитывая высокую стоимость медицинских услуг, активный обмен этой информацией и отказ от ненужных анализов или видов лечения являются главными профессиональными обязанностями врача. Лечение не только становится разорительным для пациентов, но еще чаще они не могут выполнять план лечения, поскольку не могут его себе позволить18, 79–83. Теперь медицинские расходы усугубляют болезнь; стресс и беспокойство, связанные с высоким нестрахуемым минимумом и расходами, которые оплачиваются самим пациентом, а не страховой компанией, могут существенно повлиять на эмоциональное состояние. Однако, к сожалению, запутанная система страхования в здравоохранении США не позволяет врачу знать, какую цену конкретному пациенту придется заплатить фактически, «из собственного кармана». Нам нужно видеть в режиме реального времени, что происходит за кулисами, точные затраты, которые лягут на плечи пациентов за любой товар или услугу. Теперь страховщики медицины не могут позволить себе затуманивать картину84–87.
Стремление к прозрачности
На протяжении более пяти лет Оклахомский хирургический центр служит примером своим коллегам. В Оклахома-Сити трудятся 40 хирургов и анестезиологов, они разместили цены на все операции и услуги на своем сайте в Интернете, указывая при этом сумму, включающую всё. Вам нужен электрокардиостимулятор — он обойдется вам в $7600. Разрыв ахиллова сухожилия? Приготовьте $5730. В силу своей непривычности это привлекло огромное внимание. Как метко выразилась Тина Розенберг, «удивительно то, что это удивительно»88. Представьте, что вы имеете такие же прозрачные цены на медицинские процедуры, как и на все остальное, что покупаете в жизни!
Последствия очень важны. Подобно тому как сеть магазинов Best Buy гарантирует, что, если вы где-то найдете лучшую цену, они установят такую же, сайт в Интернете Оклахомского хирургического центра позволил пациентам находить лучшие для себя варианты по всей стране. Очень заметно влияние на местном уровне, так как другие вынуждены следовать их примеру, чтобы оставаться конкурентоспособными. Многие другие медицинские учреждения Оклахомы теперь стали размещать свои цены на сайтах. Это не единственный пример прозрачных цен в стране, поскольку аптеки типа CVS Minute Clinics и местные клиники, оказывающие неотложную помощь, размещают свои цены в Интернете. Но это еще только начало процесса перехода к прозрачным ценам, который предприняли провайдеры медицинских услуг.
Это всего лишь одна из сил, задающих мощный импульс. В 2014 г. Medicare опубликовала детали платежей по 880 000 врачам и провайдерам медицинских услуг89, 90. Более 30 штатов в США или рассматривают, или уже принимают законы об увеличении прозрачности цен. Через положение Закона о защите пациентов и доступном медицинском обслуживании 2014 г. федеральное правительство требует от всех организаций здравоохранения размещать на своих сайтах в Интернете стоимость многочисленных медицинских услуг, которую пациент покрывает из своего кармана, по всем сделкам, связанным с предоставлением медицинской помощи. Некоторые организации здравоохранения, например, Intermountain Healthcare в Солт-Лейк-Сити с сетью из 22 больниц и 185 клиник, обязались размещать на своем интернет-сайте все цены по 25 000 пунктам, включенным в перечень услуг и товаров организации. Крупные страховые компании, включая United, Aetna и Blue Cross Blue Shield, разработали калькуляторы затрат, которые выдают примерные данные об общей стоимости и о том, сколько пациенту придется платить из своего кармана за сотни разных услуг. В последние несколько лет появились стартапы, готовые предоставлять потребителям прозрачные данные о затратах6, 91–101. Венчурные фонды вложили в них более $500 млн, и некоторые из этих компаний доросли до первичного размещения акций на бирже92. Список включает Castlight Health, pokitdok, Doctible, GoodRx, Health in Reach, еLuminateHealth, Change Healthcare, HealthSparq, SnapHealth, ClearHealthCosts, Healthcare Bluebook и пр. Brighter и еще некоторые успешные новички уже приоткрывают картину цен на рынке стоматологических услуг. Каждая из этих компаний во многих отношениях отличается от других: в том, как они оценивают ценовую информацию, как представляют данные, кто может получить доступ к сайту и что именно предлагается102а. «Синяя книга здравоохранения» (The Healthcare Bluebook), которая бесплатно доступна для потребителей, предоставляет «справедливую цену» по почтовому индексу врача или больницы, выводя среднюю стоимость в определенной местности. Doctible передает на краудсорсинг медицинские счета пациента и то, что не покрывается страховкой, чтобы люди могли все это видеть. Используя собственное программное обеспечение, которое анализирует данные по искам и претензиям, Castlight Health обеспечивает руководителей и их сотрудников (не население в целом) данными по ценам на услуги отдельных врачей и организаций здравоохранения и начинает добавлять показатели качества. Она также начинает вводить базовые цены, и это фактически максимальные цены, которые покрывает страховая компания. Теоретически любую разницу придется оплачивать потребителю. Эта дополнительная стратегия может оказывать ценовое давление за рамками прозрачности как таковой. И в самом деле, Калифорнийская система пенсионного обеспечения государственных служащих (California Public Employees Retirement System — CalPERS), вторая по величине пенсионная программа в США, успешно использовала инициативу по предоставлению базовых цен, чтобы снизить затраты. Пациенты, которые выбирают больницы, не соответствующие ценовому порогу CalPERS, берут на себя обязательство по частичному покрытию издержек.
В Интернете есть много сайтов, ориентированных на потребителя, как, например, New Choice Health, при их помощи можно найти все данные по стоимости для сравнения в любом городе или регионе; данные Medibid предназначены для пациентов, которые хотят устроить тендер102b. Он работает по типу Priceline. В качестве примера приведем пациента из Сиэтла, который использовал этот сайт. Ему требовалась операция на колене, и он отправился в Вирджинию, чтобы снизить свои расходы с $15 000 до $7500. Как много лет назад Kayak, Travelocity и Expedia вывели на чистую воду туристические компании, как Zillow и Trulia рассекретили деятельность агентов по недвижимости, а Edmunds и Autotrader раскрыли цены на автомобили, так и мы теперь наконец увидели то, что раньше тщательно скрывалось в медицине.
Взяв на вооружение опыт сайтов, сравнивающих цены на путешествия и недвижимость и открывающих доступ к данным с мобильных устройств, компании, срывающие покров тайны со стоимости медицинских услуг, делают то же самое с помощью приложений к смартфонам и планшетам (рис. 8.3). В результате этого масштабного процесса, как считает Рейнхардт, мы теперь переходим на новый этап борьбы за прозрачность ценообразования. Вот что он сказал в одном интервью: «Вы жили в надежно защищенном замке с абсолютно непрозрачными ценами, никто не знал, что сколько стоит, и это отлично работало на вас. Но теперь у ваших ворот оказались эти бунтовщики, они стучат в дверь и даже получают помощь от обладателей конфиденциальной информации. Очень скоро вы станете полностью прозрачными»103, 104.
Все это выглядит многообещающе, но пока еще остается много проблем, которые ждут нас впереди. Из-за исторически сложившейся традиции не расспрашивать врачей только 32% пациентов задают какие-либо вопросы о том, сколько будут стоить медицинские услуги104. Остается понять, что даст немедленный доступ через беспроводные устройства к информации о стоимости (в отличие от прямых вопросов докторам и другим работникам сферы здравоохранения); особенно это касается пожилых людей, которым медицинские услуги потребуются с наибольшей вероятностью. Похоже, что уже их дети и те, кто родился в цифровом обществе, будут способствовать использованию ценовых данных там, где они требуются, и обеспечивать доступные для понимания возможности для тех, кому нужны серьезные медицинские исследования или вмешательства.

Интересно, что большинство потребителей будут изучать стоимость назначенных препаратов, но не других медицинских услуг. Объяснений тому множество, включая то, что лекарственные препараты полностью или частично оплачиваются из своего кармана, что цены в аптеках диктуются конкуренцией на рынке, информация легко доступна в Интернете и потребителям легче обсуждать цены с фармацевтом, чем с врачом. Похоже, что все эти факторы будут влиять и на стоимость других медицинских услуг, поскольку прозрачность подстегнет конкуренцию, вопросы, как обычно, обойдут врачей стороной, а заметное увеличение части суммы, которую пациенту придется платить из своего кармана, наверняка вызовет у него желание знать. За последние пять лет средний нестрахуемый минимум на каждого работника увеличился более чем вдвое; этот большой сдвиг финансовой ответственности от работодателя к работнику, несомненно, будет способствовать доступу к информации о стоимости и ее использованию.
Предположим, что пациенты привыкнут изучать цены. Следующий вопрос состоит в том, снизит ли это издержки105. Опыт других инициатив по прозрачности показывает, что снижение расходов происходит необязательно. Миллионы были вложены в кампанию с целью обязать рестораны указывать калории у всех пунктов меню, но нет доказательств того, что это изменило выбор блюд, количество съедаемой пищи или вес потребителей. Когда штат Нью-Йорк представил общественности данные о результатах шунтирования во всех больницах штата еще в 1996 г., мы с коллегами опубликовали анализ, который преподнес нам сюрприз: пациентов с высокой степенью риска направляли делать операцию за пределы штата106. В дальнейшем New York Magazine опубликовал скандальный материал о побочных эффектах такой прозрачности107а. Четверо из пяти кардиологов считали, что подотчетность влияла на их решение о проведении ангиопластики у пациентов. По иронии судьбы, отмечалось в статье, «система, нацеленная на то, чтобы операции на сердце стали безопасными, может склонять хирургов отказывать пациентам»107а. Так что важно установить, будут ли доступ к данным и их использование действительно благотворно влиять на стоимость здравоохранения в будущем. Одно недавнее исследование, включающее в том числе медицинскую визуализацию, свидетельствует о положительном влиянии доступа, что обнадеживает. Когда цены на МРТ стали прозрачными для пациентов, началась серьезная конкуренция среди провайдеров, и это привело к заметному снижению стоимости107b, 107c, 107d.
Однако есть и другая трудность: хотя не одно исследование показывает, что нет связи между стоимостью и качеством медицинского обслуживания, люди считают, что она есть. Интересный эксперимент Хиббарда и его коллег, опубликованный в Health Affairs, продемонстрировал, что существенная часть из 1432 человек «сторонились провайдеров с низкой стоимостью услуг и рассматривали более высокие цены как показатель более высокого качества»108. Точно так же многие выбирают вино! Более позднее исследование больниц с высокими и низкими ценами также показало, что, с точки зрения потребителя, репутация организации здравоохранения с высокими ценами может заслонить отклоняющиеся от стандартов объективные показатели качества. Потенциальные пациенты склонны считать: «вы получаете то, за что платите», даже если данные в целом совсем не поддерживают этот принцип в здравоохранении.
Особенную досаду вызывает то, что в здравоохранении крайне сложно судить о качестве. Что касается какой-то специфической операции, при которой нередки фатальные исходы, например операции на открытом сердце, если пациент выживает, оценить качество может быть легко. Действительно, хирургическая операция на открытом сердце — показательный случай, так как данные по миллионам пациентов доступны через базу данных общества торакальной хирургии, можно настроить поиск по возрасту и 44 другим факторам риска и сопутствующим болезням. В то же время при большинстве состояний результаты плохо поддаются количественным оценкам, а делать оценки, основываясь на различных других факторах, намного сложнее. Используются альтернативные показатели, например опросы по выяснению удовлетворенности пациента, и, хотя они важны, их нельзя приравнять к фактическим последствиям хирургической операции или процедуры. Мои пациенты после операции на открытом сердце обычно оценивают прошедшую операцию по внешнему виду шрама, но это не отражает того, что происходит внутри грудной клетки. При всем стремлении к прозрачности очень мало внимания уделяется доступности данных о качестве медицинских услуг, и вдобавок их вообще очень сложно найти. Именно поэтому призыв Геста и Квинси из Consumer Reports к тому, чтобы «потребители имели больше информации о работе больницы и врача, чем могут получить из отзывов пользователей на Yelp, Zagat's, Angie's List или других подобных источников», так трудно осуществить109, 110.
Тем не менее впервые в истории медицины есть очевидные приметы того, что стоимостные данные будут широко доступны. Этот оптимистический призрак демократизации финансовой информации о здравоохранении является одним из многих, свидетельствующих о том, что предстоит настоящая встряска. Даже не имеет значения, снизит ли это стоимость в конечном счете, хотя, вероятно, снизит. Просто будет здорово, когда каждый человек получит долгожданный доступ к необходимым данным, на которые имеет право.

