Глава 6
Аллергический ринит и бронхиальная астма. Что такое атопический марш и кому он грозит
Аллергический ринит – это заболевание, при котором из-за контакта с аллергеном возникает аллергическое воспаление в полости носа. Чаще всего его вызывают аллергены, находящиеся в воздухе, или аэроаллергены: клещи домашней пыли, шерсть животных, пыльца растений, споры плесневых грибов. Пищевая аллергия может проявляться в виде насморка, заложенности носа, чихания, но это редко происходит изолированно, без кожных симптомов. Обычно насморк и заложенность носа возникают вместе с крапивницей или отеками в течение нескольких минут (не позднее двух часов) после употребления пищевых продуктов и являются частью генерализованной аллергической реакции, или анафилаксии. [118]
Чаще всего аллергический ринит возникает у детей старше 1–2 лет и взрослых. Возникновение аллергического ринита у младенцев возможно, но случается это очень редко. [162, 146]
Каковы симптомы аллергического ринита?
• Насморк с обильным водянистым слизистым отделяемым
• Заложенность носа
• Зуд в полости носа
• Чихание
Эти симптомы возникают в присутствии аллергена. В случае аллергии на пыльцу, например, появление симптомов совпадает с сезоном цветения соответствующих растений. Например, в случае аллергии на пыльцу березы у жителей центрального региона симптомы возникают во второй половине апреля и в течение мая. Если аллерген находится рядом с человеком длительное время, например, в случае аллергии на клещей домашней пыли или шерсть животных, симптомы могут проявляться круглый год.
Когда подозревать аллергический ринит?
• При четком совпадении возникновения симптомов и контакта с аллергеном и исчезновении их вне контакта. Например, если насморк, чихание и зуд глаз возникают в квартире, в которой находятся животные, и отсутствуют в других местах.
• При сезонности симптомов. Например, если насморк, чихание, кашель возникают каждую весну в одни и те же месяцы.
• При длительности симптомов. Например, если зуд в полости носа и насморк или заложенность носа возникают двенадцать месяцев в году. [146, 162, 180]
Кто находится в группе риска?
• Люди с атопическим дерматитом и/или пищевой аллергией в прошлом.
• Люди с семейной историей аллергических заболеваний (в первую очередь среди родителей и родных братьев или сестер).
Можно ли с уверенностью предполагать аллергическое заболевание, если улучшение возникло на фоне приема «противоаллергических» лекарств?
Далеко не всегда. Некоторые препараты являются универсальными противовоспалительными средствами и могут помочь справиться с ринитом независимо от его причины. Кроме того, прием лекарства может совпасть с улучшением и не обязательно быть его причиной.
Как отличить аллергический насморк от ОРВИ?
У детей, в отличие от взрослых, эта задача становится непростой. Связано это с тем, что у детей инфекции возникают значительно чаще, чем у взрослых, маскируя аллергический насморк. Кроме того, аллергия у детей может иметь инфекционно-зависимый характер и более ярко проявляться на фоне инфекции.
Существует несколько отличительных признаков аллергии:
• насморк с обильным водянистым отделяемым из носа
• чихание (особенно сериями)
• заложенность носа
• зуд в носу
• наличие покраснения и зуда обоих глаз, слезотечения
Если присутствуют два и более симптома из списка, длятся более одного часа и отмечаются в течение большинства дней недели, это подтверждает диагноз аллергии. [146, 180]
Важно:
• Если отмечается только обильное водянистое отделяемое или только заложенность носа – аллергический ринит возможен, но нужно подтверждение лабораторными методами.
• Если единственный симптом – обильное слизистое отделяемое из носа, нужно искать неаллергические причины.
Специфический признак аллергического ринита – аллергический салют (или аллергическое «приветствие»): вытирание носа ладошкой снизу вверх, чтобы одновременно убрать слизь и почесать нос (рис. 21).

Рис. 21. Аллергический салют
Проверьте себя:
Есть ли у вас (у вашего ребенка) во время насморка:
• заложенность только с одной стороны
• отделяемое из носа только с одной стороны
• густое зеленое или желтое отделяемое
• боль в области лица
• повторяющиеся кровотечения
• потеря обоняния
Если вы ответили «да» хотя бы на один из этих вопросов, нужно исключить неаллергические причины насморка.
Важно помнить, что аллергический и неаллергический насморк могут сочетаться.
Аллергический ринит и астма
Аллергический ринит – фактор риска развития бронхиальной астмы. Весь дыхательный тракт от самого носа до конечных отделов легких – единая система, или единый дыхательный путь (рис. 22).
Рис. 22. Единый дыхательный путь
Аллергическое воспаление с течением времени может нарастать и распространяться по дыхательному пути. Вот почему при естественном развитии аллергического процесса аллергический ринит – фактор риска развития бронхиальной астмы. [63]
Бронхиальная астма – это заболевание, сопровождающееся избыточной чувствительностью (гиперчувствительностью) бронхов.
Бронхи – это дыхательные трубочки, через которые воздух поступает в альвеолы – дыхательные пузырьки, где происходит газообмен – собственно, дыхание. В стенке бронхов есть мышечный слой, с помощью которого регулируется их просвет, и слизистая оболочка. При бронхиальной астме мышечный слой бронхов сокращается в ответ на разные стимулы, происходит бронхоспазм. Например, в случае аллергии на пыльцу березы, при ее вдыхании вследствие цепочки реакций могут сжиматься бронхи и возникают затруднение дыхания, свистящее дыхание, одышка, приступообразный кашель – симптомы бронхиальной астмы (рис. 23). При длительном хроническом воспалении бронхи могут начать реагировать спазмом (сокращением мышечной оболочки) в ответ на неспецифические раздражители: физическую нагрузку, резкие запахи, холодный воздух, смех и плач. Особенность бронхоспазма – его обратимость на фоне лекарственной терапии (при вдыхании бронхорасширяющих препаратов), иногда он может проходить самостоятельно. При длительном течении воспалительного процесса может произойти ремоделирование бронхов – перестройка их стенки, из-за которой изменения в работе бронхов становятся более стойкими, а лекарственная терапия – менее эффективной. [131]
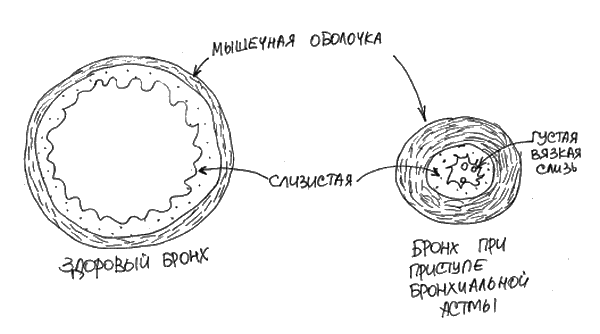
Рис. 23. Бронхи при бронхиальной астме
Всегда ли бронхоспазм имеет аллергическое происхождение?
В детском возрасте из-за особенности строения бронхов бронхоспазм может быть частью нормального течения ОРВИ, в особенности у детей до двух лет. Как определить, насколько вероятен риск развития бронхиальной астмы у ребенка, если у него возникают бронхоспазмы?
Если бронхоспазмы возникают только на фоне ОРВИ, у ребенка нет сопутствующей аллергии, в прошлом не отмечалось атопического дерматита, в семье нет атопиков, риск развития бронхиальной астмы у такого ребенка низкий.
Если бронхоспазмы возникают не только на фоне ОРВИ, но и вне инфекции, есть четкая связь между действием аллергена и развитием симптомов, это возможные проявления атопической бронхиальной астмы.
Если бронхоспазмы возникают только на фоне ОРВИ, но у ребенка в прошлом был атопический дерматит или в семье у него есть аллергики, очень важно провести обследование на дыхательные аллергены и наблюдать за развитием симптомов: такой ребенок в группе риска. [17, 29]
Что предрасполагает к бронхиальной астме? [65]
• семейная история аллергии/астмы (у 90 % астматиков один или оба родителя имеют аллергические заболевания)
• мужской пол ребенка
• искусственное вскармливание или грудное вскармливание менее трех месяцев
• курение во время беременности и прямой контакт ребенка с табачным дымом
• наличие атопического дерматита, аллергического ринита у ребенка
• ранний контакт с неблагоприятными факторами среды
• перенесенные коклюш или пневмония
Каковы проявления астмы у детей? [65]
• свистящее дыхание
• приступообразный кашель
• беспокойный сон, апноэ (остановка дыхания во сне)
• длительный кашель после перенесенной инфекции
• утомляемость
• снижение физической активности
Важно: симптомы должны повторяться.
Как подтвердить диагноз при бронхиальной астме? [65]
Бронхиальная астма – клинический диагноз. Это означает, что врач основывается на том, какие симптомы возникают у человека и при каких обстоятельствах это происходит. У взрослых пациентов и детей старше пяти лет дополнительным инструментом диагностики является специальный тест – оценка функции внешнего дыхания, или спирометрия. С помощью этого теста врач определяет скорость прохождения воздуха по бронхам во время выдоха дважды: в исходном состоянии и после вдыхания бронхорасширяющего препарата. Если у человека есть обратимая бронхообструкция (специфический признак астмы), то есть бронхи сужены за счет сокращения их мышечной оболочки, спирометрия покажет, что после вдыхания бронхорасширяющего лекарства скорость прохождения воздуха по бронхам значительно увеличится. В этом случае проба с лекарством считается положительной, что подтверждает диагноз бронхиальной астмы. Важно: положительная проба подтверждает, но отрицательная – не исключает бронхиальную астму. У детей младше пяти лет специфического функционального теста нет, поэтому диагноз ставят по совокупности клинических признаков.
Почему важно установить диагноз?
Для бронхиальной астмы разработано эффективное лечение, позволяющее достичь контроля и даже ремиссии. Чем раньше выявлено заболевание, чем раньше начато лечение, тем оно будет более эффективным и тем меньший объем терапии потребуется.
Спазм бронхов, нарушение дыхания – опасное для здоровья состояние, поэтому важно не допускать его возникновения. Вот почему врачи всего мира уделяют столько внимания ранней диагностике бронхиальной астмы.
При трех эпизодах бронхообструкции в течение двенадцати месяцев врач подозревает бронхиальную астму и подбирает специальное лечение, для того чтобы они не повторялись. Даже если бронхообструкции возникают только на фоне ОРВИ, рекомендовано провести базисную терапию не менее трех месяцев. Исследования показывают, что даже при вирусных обструкциях может развиваться ремоделирование бронхов, поэтому крайне важно начинать противовоспалительное лечение вовремя.
Как лечить аллергический ринит и бронхиальную астму?
Заподозрив у себя или ребенка эти заболевания, вы обратились к аллергологу, подтвердили диагноз и теперь планируете лечение. Что именно мы можем ожидать от терапии?
Лечение дыхательной аллергии происходит в трех направлениях:
• исключение контакта с аллергеном (самый эффективный способ),
• подбор лекарственной терапии для борьбы с симптомами и их профилактики (такое лечение нужно для того, чтобы в период контакта с аллергеном не возникали неприятные симптомы),
• аллерген-специфическая терапия (лечение, направленное на «приучивание» организма к аллергену).
Исключение контакта с аллергеном остается самым эффективным способом избавиться от симптомов аллергии. В случае невозможности избежать контакта (при поллинозе, при аллергии на пыль) эффективными мероприятиями является ирригация носа (промывание носа изотоническим раствором морской соли или хлорида натрия) и применение барьерных спреев. Прикрепление аллергенов к слизистой оболочке носа – необходимое условие для запуска аллергической реакции. Если молекуле аллергена не удастся прилипнуть к слизистой оболочке, реакция не запустится, аллергическое воспаление не возникнет, симптомы аллергии уменьшатся. [136, 162]
Лекарственная терапия в аллергологии в большинстве случаев носит ступенчатый характер. Врач подбирает лечение в зависимости от тяжести состояния, а затем по потребности может усиливать терапию. После достижения стабильного состояния в некоторых случаях врач может постепенно снижать интенсивность лечения, например, когда речь идет о лечении бронхиальной астмы.
Естественное развитие аллергического заболевания может приводить к нарастанию симптомов и потребности в лекарствах. В этом случае ранее подобранное лечение может оказаться недостаточным, и человек может сделать ошибочный вывод о том, что он привык к лекарству. Однако если привычные препараты перестали работать, это может означать, что проявления аллергического ринита или бронхиальной астмы усилились и нужно наращивать терапию.
Аллерген-специфическая иммунотерапия (АСИТ)
Что делать, если контакт с аллергеном продолжается, проявления усиливаются и лечение приходится наращивать? Как избежать прогрессирования заболевания, если от аллергена никуда не деться, например, в случае с аллергией на клещей домашней пыли? Можно ли «привыкнуть» к аллергену и перестать на него реагировать?
Иммунная система умеет адаптироваться к аллергену, образуя регуляторные клетки и регуляторные антитела, умеющие выключать аллергический иммунный ответ. Об этом могут рассказать люди, проживающие с животными, на которых они вначале реагировали, а затем перестали, или пасечники, у которых со временем перестала возникать аллергия на ужаление пчел.
Часто ли такое встречается? Можем ли мы рассчитывать на такое развитие событий естественным путем? К сожалению, лишь небольшая часть людей со временем отмечает уменьшение симптомов аллергии. [70, 173]
У 80 % аллергиков при продолжении контакта с аллергеном симптомы могут усиливаться, болезнь может развиваться, аллергический ринит может привести к развитию астмы. [65]
От чего зависит стратегия развития событий? Почему у одних людей толерантность развивается сама собой, а у других угрожающие симптомы интенсивно нарастают? Пока ученые только ищут ответ на этот вопрос. Тем не менее им удалось создать метод лечения, с помощью которого мы можем имитировать контакт с аллергеном таким образом, чтобы к нему адаптироваться. Этот метод носит название «Аллергенспецифическая иммунотерапия», или АСИТ. [47, 48, 173]
Сегодня иммунотерапия существует в двух вариантах: подкожная (ПКИТ) и сублингвальная, или подъязычная (СЛИТ).
ПКИТ известна более 100 лет, ей посвящено большое количество исследований, она показала себя как высокоэффективный метод лечения. Однако уже несколько десятилетий набирает обороты альтернативный вариант терапии – СЛИТ. Он нередко является более удобным (нет нужды приезжать к аллергологу на каждый прием), более комфортным (нет инъекций) и более безопасным (редко возникают системные аллергические реакции, угрожающие здоровью).
Появление этого метода вызвало вопросы: является ли этот метод таким же эффективным, как подкожный? Можем ли мы рассчитывать на такую же высокую эффективность СЛИТ, как и ПКИТ? Как оказалось, да.
Независимое исследование, сравнивавшее подъязычный метод лечения с инъекционным, показало, что эти методы не только сопоставимы по эффективности, но и в ряде случаев СЛИТ может показать более высокие результаты. [161]
Итак, когда показана АСИТ:
• при аллергическом рините средней степени тяжести и тяжелом рините,
• при легкой контролируемой атопической бронхиальной астме,
• при среднетяжелой контролируемой атопической бронхиальной астме.
Важное условие для проведения АСИТ:
• нужно выявить аллерген с помощью кожных проб и/или анализа крови на специфический IgE,
• при этом сенсибилизация к аллергену (положительные тесты) должна обязательно сопровождаться симптомами при его контакте.
Цель АСИТ: для чего она нужна?
• для того чтобы остановить атопический марш, прогрессирование аллергического заболевания,
• для улучшения контроля заболевания (повышения эффективности лекарственной терапии, чтобы при том же лечении симптомы аллергии возникали реже),
• для уменьшения объема лекарственной терапии (чтобы для контроля заболевания требовалось меньше лекарств). Контроль аллергического заболевания – это комплекс мер для того, чтобы при контакте с аллергеном не возникали симптомы аллергии,
• для достижения ремиссии аллергического заболевания (когда без применения лекарств контакт с аллергеном не вызывает симптомов). Имеющиеся научные данные говорят о том, что АСИТ часто позволяет достичь многолетней ремиссии.
Когда АСИТ противопоказана?
• при тяжелой неконтролируемой астме (для начала терапии нужно достичь контроля заболевания),
• при психических заболеваниях (сложно достичь сотрудничества с пациентом, АСИТ – длительная терапия, требующая приверженности к лечению),
• при декомпенсированных аутоиммунных заболеваниях (есть риск низкой эффективности АСИТ на фоне иммуносупрессивной терапии; некоторые компоненты – адьюванты – в составе инъекционных препаратов могут вызвать обострение),
• при декомпенсированных хронических заболеваниях, особенно в случае сердечно-сосудистых заболеваний (АСИТ может вызвать аллергическую реакцию, для лечения которой могут требоваться препараты, противопоказанные при фоновом заболевании),
• при некоторых иммунодефицитах (есть риск низкой эффективности АСИТ),
• нельзя начинать АСИТ во время беременности и грудного вскармливания (АСИТ может вызвать аллергическую реакцию, для лечения которой могут требоваться препараты, противопоказанные при этих состояниях).
Когда АСИТ стоит отложить на время?
• при отсутствии контроля аллергического заболевания (нужно подобрать лечение, на фоне которого симптомы аллергии не будут беспокоить),
• АСИТ на пыльцу растений не начинают в сезон цветения, начало откладывают на зиму,
• при любом остром заболевании – АСИТ начинают на фоне максимально здорового состояния,
• во время беременности и ГВ,
• если симптомы поллиноза случились впервые – нужно понаблюдать хотя бы 2 сезона цветения, чтобы убедиться, что симптомы сохраняются,
• в случае возраста ребенка до 5 лет (наибольшее количество информации о безопасности и эффективности АСИТ – для детей 5 лет и старше).
При каких заболеваниях АСИТ не всегда показана?
• при атопическом дерматите. В случае, если поллиноз проявляется не только аллергическим ринитом/астмой, но и обострением атопического дерматита, АСИТ с пыльцой способна уменьшить проявления обоих заболеваний, но основная цель – терапия ринита/астмы. В случае, если атопический дерматит сопровождается сенсибилизацией к клещам домашней пыли, но у пациента нет аллергического ринита, нет убедительных научных данных и клинических критериев, позволяющих говорить об эффективности АСИТ,
• при легких проявлениях аллергического ринита. В случае, если проявления ринита минимальны, беспокоят несколько дней в году, необходимость АСИТ очень спорна,
• при оральном аллергическом синдроме. Если у пациента с поллинозом есть перекрестная аллергия на фрукты и овощи, проявляющаяся зудом, дискомфортом во рту, на фоне АСИТ эти симптомы способны исчезнуть, но происходит это не всегда. Поэтому основной целью АСИТ является улучшение течения ринита и астмы,
• при аллергическом конъюнктивите без ринита. Недостаточно данных об эффективности АСИТ при такой форме аллергии.
Почему АСИТ не всегда успешна? Как повысить шансы, чтобы лечение было более эффективным? Прежде чем обсудить неудачи АСИТ, напомню о принципе этого метода.
Человек получает лекарство, содержащее строго определенное безопасное количество аллергена. Постепенно иммунная система заново знакомится с аллергеном и учится на него реагировать «правильно» – как на безопасный раздражитель. Удивительным образом эта правильная реакция способна подавлять аллергическую. На этом феномене основано, вероятно, формирование естественной толерантности (когда человек привыкает к своему котику, ранее вызывавшему аллергические реакции). К сожалению, в естественных условиях так случается только у 20 % людей, и АСИТ – способ помочь оставшимся 80 % примкнуть к счастливцам, развившим толерантность. Для того чтобы это произошло, нужно время – требуется не менее 3–5 лет. Большое значение имеет суммарная доза препарата – количество аллергена, с которым организм проконтактировал за курс терапии. И конечно, вполне очевидно, что для формирования толерантности к определенной молекуле аллергена нужно знакомить организм именно с этой молекулой или сильно на нее похожей.
Каковы самые частые причины неудачи АСИТ?
Первая причина: прошло слишком мало времени. Нередко первый год не показывает значимых результатов. Если говорить о поллинозе, важно понимать, что выраженность симптомов может зависеть не только от состояния организма, но и от концентрации пыльцы. Коротко говоря, если вы получаете терапию аллергеном березы первый год и в этом году с АСИТ как будто нет изменений, возможно, без АСИТ могло бы быть и хуже – год тяжелый.
Что делать? Продолжать терапию, вместе с врачом зафиксировать, как протекал сезон в этом году, сколько потребовалось лекарств, оценить следующий год цветения.
Вторая причина: вы приняли слишком мало препарата. Частые пропуски в приеме препарата, забывчивость, слишком длительные перерывы могут привести к недостаточному эффекту. Иммунная система выработала мало регулирующих клеток и антител, ей не хватило сил заблокировать аллергический иммунный ответ.
Что делать? Соблюдать назначения, обсудить с врачом причины пропуска препарата и план действий на следующий год.
Третья причина: был неправильно определен аллерген. Неверный диагноз может привести к неправильному подбору препарата. Напомню: диагноз мы ставим на основании симптомов и результатов обследования. Например, у человека ринит проявляется 12 месяцев в году, а терапия проведена только аллергенами березы. Вероятно, у человека есть аллергия на пыль или неаллергический ринит, симптомы которого сохранятся независимо от АСИТ.
Что делать? Обсудить с врачом необходимость дополнительной диагностики. В таких случаях хорошим помощником может стать Аллергочип.
Как видите, для успеха в проведении этой терапии очень важно сотрудничество врача и пациента. Важно не пропускать терапию и оценивать результаты вместе с вашим врачом.
Атопический марш: реальная угроза?
Атопический марш – это последовательно сменяющие друг друга заболевания: атопический дерматит, аллергический ринит, бронхиальная астма. Причина атопического марша – все три заболевания объединены общей особенностью: преобладанием особого типа иммунного ответа со склонностью к образованию иммуноглобулина Е IgE. Эта склонность называется атопией.
Каждый ли атопический дерматит со временем сменит бронхиальная астма?
Несмотря на то что наличие атопического дерматита повышает риски развития бронхиальной астмы, сегодня известно, что атопический дерматит – это группа заболеваний с разными генетическими причинами и разным прогнозом. Риск развития астмы выше у детей, атопический дерматит которых имеет раннее начало (до 2 лет), длительное течение (симптомы сохраняются после 4 лет), сопутствующую пищевую аллергию, сенсибилизацию к клещам домашней пыли. [8]
Что можно сделать:
1). Сенсибилизация (образование IgE к аллергенам, способное привести к аллергии) при атопическом дерматите, как мы уже обсуждали, может осуществляться через кожу, особенно через поврежденную. [46]
Выводы:
• не нужно пренебрегать уходом за кожей [103, 104]
• важно как можно раньше снимать обострения [103, 104]
2). Регулярный уход за кожей (увлажнение, ограничение механического раздражения, применения эмолентов) способен снижать уровень IgE к аллергенам. [103]
3). Не стерилизовать избыточно пространство вокруг ребенка, не ограничивать безосновательно рацион, употреблять фрукты, богатые витаминами С, Е, молочные продукты, продукты, содержащие витамин D. Знакомство иммунной системы с многообразием молекул окружающей среды, формирование правильной микрофлоры – профилактика развития аллергии. [14, 46, 69, 101]
4). Не злоупотреблять антибиотиками (см. п. 3). В исследованиях показано, что применение антибиотиков широкого спектра может повышать риск развития атопии из-за ограничения контактов иммунной системы с непатогенными микробами и развития неправильного иммунного ответа. [58, 101]
5). Избегать курения, ограничивать контакт с дымом, пылью. [14, 25, 49]
6). При наличии аллергического ринита АСИТ – способ затормозить развитие астмы, при наличии астмы – снизить риски ухудшения, а в идеальном случае – выйти в стойкую ремиссию. [14, 24]
АСИТ является болезнь-модифицирующим лечением, которое способно остановить атопический марш. Это связано с тем, что АСИТ, в отличие от других видов лечения, снимающих симптомы, влияет на механизм аллергии.
В каком направлении движутся исследования, или Немного аллергологии будущего
В настоящее время разрабатываются разные стратегии терапии, для того чтобы эффективнее лечить дыхательную аллергию и предотвращать развитие атопического марша.
АСИТ – один из наиболее бурно развивающихся методов лечения. Разрабатываются все новые и новые препараты, исследуется безопасность и эффективность лечения у детей младшего возраста. Ученые с интересом изучают возможности рекомбинантных аллергенов для этого лечения, то есть отдельных молекул аллергенов (например, BetV1 – мажорного аллергена березы). [49]
Плюсы такого вида лечения – оно сможет стать более точечным и, возможно, более эффективным.
Возможные минусы: иммунный ответ – сложный процесс, и нельзя исключить, что для развития толерантности к тому или иному аллергену нужен контакт с группой молекул, то есть привыкание к коту в естественной среде может происходить благодаря сложному взаимодействию со всеми его аллергенными молекулами, а не только с мажорными.
Другое направление аллергологии будущего – таргетированная (от слова «таргет» – цель) терапия, или лечение биологическими препаратами. Биологические препараты – это синтезированные белки-антитела, блокирующие те или иные молекулы, участвующие в иммунных реакциях. Они помогают точечно выключить того или иного участника аллергического иммунного ответа и остановить каскад аллергических реакций. [49]
Плюсы такого лечения – в индивидуальном подборе терапии. Бронхиальная астма, как и атопический дерматит, – гетерогенное заболевание. Возможно, правильнее говорить о группе разных заболеваний со схожими проявлениями (эксперты называют такие заболевания «диагноз-зонтик», или umbrella diagnosis). Это означает, что при схожести внешних проявлений, у разных людей с бронхиальной астмой могут отличаться генетические и химические основы этих проявлений а значит, и лечение может требоваться разное. Биологические препараты – выход из положения, так как они смогут точно и точечно повлиять на нужный процесс при каждом подтипе астмы.
Минусы этого лечения – высокая стоимость и сложность подбора препарата, но с высокой вероятностью со временем мы получим и эффективные методы диагностики подтипа аллергического заболевания и доступные лекарства для его эффективного лечения.

