Стесненные обстоятельства: астма
Астму знают все. У каждого хоть кто-то да есть среди родственников, или какая-то подруга, или знакомый. В Германии от астмы страдает каждый десятый ребенок и каждый пятнадцатый взрослый – в общей сложности около шести миллионов человек, а во всем мире таких больных почти 300 миллионов. Германия не лидер в этой печальной статистике: в Австралии, Новой Зеландии и Великобритании почти каждый третий ребенок – астматик. Астма стала «народной» болезнью, но так было не всегда. Рост заболеваемости пришелся на начало 1960-х годов. До этого астма была хоть и известным, но относительно малозначимым заболеванием дыхательных путей. До середины XX века большинство специалистов по астме сходились во мнении, что от нее не умирают. Они ошибались.
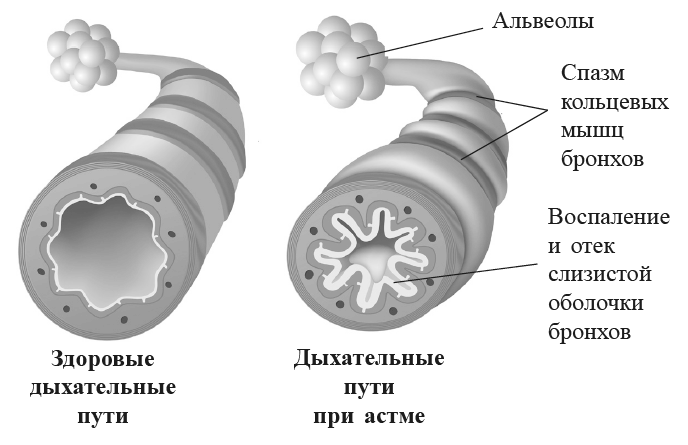
Рис. 6. Бронхиальная астма. Слизистая оболочка бронхов воспалена и отечна. Во время астматического приступа происходит спазм мышц, окружающих бронхи. Следствием становится нехватка воздуха и характерное астматическое (свистящее) дыхание
Что такое астма? Это заболевание дыхательных путей, при котором бронхи кратковременно и порой очень резко сужаются. Сужение объясняется двумя факторами: воспалением бронхов и их чрезмерной чувствительностью. Хроническое воспаление, обычно возникающее на фоне аллергии, вызывает отечность слизистой оболочки. Повышенная чувствительность проявляется в том, что мышцы бронхов приобретают тенденцию к спазматическому сокращению под воздействием внешних раздражителей.
В роли раздражителей могут выступать вещества, загрязняющие воздух, аллергены или вирусы. Причиной появления симптомов также может быть физическая нагрузка и повышенная активность парасимпатической нервной системы по ночам. Сужение бронхов в экстремальных случаях бывает настолько сильным, что поступление воздуха почти полностью перекрывается и возникает нехватка кислорода. Но такое происходит редко. Типичными симптомами астмы являются свистящее дыхание, удушье, давящее чувство в груди и иногда сухой рефлекторный кашель. В наше время лечение данного заболевания сводится к двум важнейшим аспектам: снятию воспаления и избавлению от бронхиальных спазмов. И удается это достаточно успешно. Восемь из десяти астматиков могут сегодня с помощью простых ингаляторов вести нормальную жизнь и испытывать минимум ограничений. Но дорога к такому успеху не всегда была прямой.
Астма известна еще с древних времен. Греческий врач Гиппократ был первым, кто употребил это название. Слово «астма» происходит от греческого ἆσθμα, что означает «тяжелое дыхание». Гиппократ полагал, что причиной астмы является вязкая слизь, поступающая в дыхательные пути из мозга. Забавная мысль! Вплоть до XIX века не существовало общепризнанной теории возникновения данного заболевания. В соответствии с веяниями тогдашней моды во всем были виноваты нервы в самом широком смысле, но доказательств этому не было. Затем немецкий врач Франц Даниэль Райссайзен открыл бронхиальные мышцы, а несколько позже шотландец Чарльз Уильямс доказал, что эти мышцы реагируют спазматическим сокращением на электрическое возбуждение нервов. Ученый мир был доволен: никто ведь и не сомневался, что астма – нервное заболевание и проявление сверхчувствительной конституции, подобно истерии у женщин или общей неврастении (нервной слабости).
Положение не изменилось и после того, как в начале XX века была открыта аллергия и обнаружена ее тесная связь с такими распространенными заболеваниями, как сенная лихорадка и та же астма, – пациентам по-прежнему приписывались идиосинкратические наклонности. В этой связи чрезмерная аллергическая реакция рассматривалась как выражение повышенной нервозности на фоне склонности к бронхиальным спазмам. И хотя впоследствии было доказано, что это заблуждение, уже сформировалась концепция «сверхчувствительности бронхов», которая и сегодня еще является краеугольным камнем в понимании астмы. Вплоть до 1970-х годов бытовало представление об астме как о болезни исключительно бронхиальных мышц. Их спазм лечили адреналиноподобными веществами – симпатомиметиками или химическими родственниками алкалоидов белладонны – антихолинергетиками (см. «Тихий Дон», главу 2).
Гормон стресса адреналин был открыт в 1900 году, и уже в скором времени его начали использовать как бронхорасширяющее средство при астме: сначала в виде инъекций, затем в виде ингаляций. После Второй мировой войны в продаже появились первые портативные ингаляторы с синтетическими симпатомиметиками. Для астматиков они были одновременно благословением и проклятием: с одной стороны, действовали эффективно и быстро – астматический приступ снимался в течение нескольких минут, но с другой – становились причиной беспечности больных, так как всегда были под рукой. Кроме того, некоторые пациенты использовали их слишком часто – чуть ли не каждый час, что приводило к опасному привыканию. Для достижения того же эффекта больным приходилось все время повышать дозу и частоту применения ингаляторов. Неконтролируемое использование вызывало побочные эффекты, сказываясь прежде всего на сердце и системе кровообращения. Среди астматиков все чаще начали происходить смертельные случаи: бронхи вдруг переставали реагировать на ингаляции, пациенты задыхались. Врачи оказались в тупике: неужели астма – это не только спазм бронхов?
Уже с 1950 года при острых приступах астмы начали применять кортизон, обладавший противовоспалительным действием. Правда, врачи считали, что воспаление возникает только во время приступа и является следствием бронхиального спазма, а не его причиной. Кроме того, они опасались, что кортизон может вызвать побочные эффекты, как это случилось вскоре после начала его использования для лечения ревматизма, когда у больных развивалось ожирение, диабет, катаракта, отечность тканей. Но астма, в отличие от ревматизма, давала возможность применять кортизон в виде ингаляций. В результате в организм попадало меньше действующего вещества и оно целенаправленно доставлялось к очагу болезни. Удалось ли за счет этого избежать негативных побочных эффектов кортизона? В начале 1970-х годов в продаже появились первые ингаляторы с кортизоном – с сегодняшних позиций это можно было бы расценить как революционное новшество, но революции не состоялось. Врачи были настроены скептически, ведь пациенты после применения нового медикамента не чувствовали немедленного улучшения, как это происходило с симпатомиметиками. Кортизон приходилось принимать регулярно, независимо от приступов. Но самое главное, что концепция воспалительных причин астмы в то время еще не получила распространения и не пользовалась популярностью. Поэтому возражения против применения кортизона звучали все чаще как от врачей, так и от пациентов. И все же новый медикамент вызывал большой интерес у тех исследователей, которые старались докопаться до истоков возникновения астмы. И результаты не заставили себя ждать. Все очевиднее становилось значение воспалительных процессов в дыхательных путях, ведь ими можно было объяснить и сужение бронхов, и кашель, и астматические приступы, и даже смертельные случаи.
Тем не менее лишь новая волна смертей астматиков в США, Австралии и Новой Зеландии в 1980-е годы, вызванная неумеренным приемом симпатомиметиков, заставила фундаментально переосмыслить подходы к астме. На первый план вышли воспалительные процессы, именно на них теперь должно было концентрироваться основное лечение. Бронхорасширяющие медикаменты следовало применять лишь в случае необходимости, а не на регулярной основе. Этот принцип соблюдается и сегодня. Лечение очагов воспаления, рассчитанное на долговременную перспективу, демонстрирует впечатляющие результаты как у взрослых, так и у детей. В Канаде, к примеру, каждый проданный ингалятор с кортизоном снижал риск смерти для астматика на 21 процент. Особую важность для детей и подростков имеет тот факт, что у кортизона в форме ингаляций практически отсутствуют типичные негативные побочные эффекты (за счет очень малой его концентрации).
В Европе количество смертей от астмы снизилось по сравнению с 1970-ми годами более чем на 50 процентов. В 2015 году по всей Европе умерло всего 40 детей и 380 взрослых в возрасте до 45 лет. Да, 420 смертей – это много, но переосмысление подходов к астме все же приносит результаты. Положительные тенденции в статистике тем более заметны, поскольку количество заболеваний астмой после 1960 года резко возросло во всем мире, причем в некоторых странах в два, три и даже четыре раза. И все же число астматиков с тяжелыми осложнениями постоянно снижается.
Сегодня основное внимание уделяется особо сложным случаям астмы, когда стандартная терапия оказывается малоэффективной. Речь идет о пациентах, которым зачастую требуется экстренный прием таблеток кортизона. Их приходится госпитализировать с астмой (что в наше время случается крайне редко), так как они жалуются на сильные приступы и на заметное ухудшение качества жизни. У таких больных, составляющих, к счастью, лишь 5-10 процентов всех астматиков, до сих пор достаточно высок риск умереть от данного заболевания. Но и для этой группы пациентов разработаны методы лечения, внушающие большие надежды.
За последние 20 лет в ходе интенсивных исследований воспалительных процессов при астме удалось идентифицировать молекулы веществ, которые используются в качестве сигнальных для передачи информации между воспаленными тканями и клетками иммунной системы (те самые «твиты», о которых шла речь в главе 1). Новые методы биотехнологии позволяют целенаправленно блокировать эти сигнальные вещества. Так были созданы эффективные и адаптированные к конкретным пациентам методики лечения воспалительных очагов. В 2005 году впервые выпустили лекарство, отключающее сигнальные молекулы, вызывающие аллергию. Таким образом, в лечении астмы началась новая эра персонализированной медицины.
Первое «умное» лекарство для тяжелых случаев данного заболевания совсем не случайно было направлено именно на воспалительный процесс, в основе которого лежали аллергические причины. Почему? Потому что аллергия представляет собой важнейший фактор возникновения астмы. Почти 90 процентов всех страдающих этим недугом детей имеют и аллергию, а среди взрослых их 70 процентов. Что происходит при аллергии? Аллергия – это сбой иммунной системы. Содержащиеся в окружающей среде вещества – в большинстве своем безвредные белки растительного или животного происхождения, не несущие никакой угрозы для организма, – начинают подавляться иммунной системой за счет производства так называемых антител (см. главу 1). Таким образом, болезненные симптомы при аллергии возникают не от воздействия исходного вещества, а от иммунной реакции организма. Когда аллергены (например, пыльца растений или домашние пылевые клещи) вступают в контакт с антителами, начинается воспалительная реакция слизистых оболочек носа и бронхов. Слизистая отекает, появляется зуд, в больших количествах вырабатывается слизь, и происходит спазматическое сокращение бронхиальных мышц.
Как и астма, аллергия после 1960-х годов стала встречаться значительно чаще во многих странах, но области ее распространения имеют значительные отличия. В большинстве азиатских стран количество больных невелико (2–4 процента от общей численности населения), а вот на Западе доходит до 15 процентов. Чем это объяснить? Ответ непрост. Сегодня считается доказанным, что в сбоях иммунной системы наряду с наследственной предрасположенностью огромную роль играют экологические факторы и другие внешние обстоятельства западного образа жизни: изменение микробиома, гипертрофированные меры гигиены, снижение количества инфекционных болезней, новые пищевые привычки (употребление продуктов, бедных балластными веществами и омега-кислотами), дефицит витамина D (из-за постоянного пребывания в закрытых помещениях), загрязнение воздуха (частицы дизельного топлива), курение, избыточный вес и недостаток движения, повышение доли кесарева сечения в родах и сокращение срока кормления грудью. Перечень «подозреваемых» можно продолжать еще долго, но ни один из них сам по себе не может вызвать аллергию, так же как и устранение какого-то конкретного фактора не дает стопроцентной защиты от нее. Таким образом, этот список не может служить «путеводной нитью» на пути избавления от астмы и аллергии. Разумеется, если есть возможность, необходимо вносить коррективы в питание, роды, кормление младенцев, физическую активность, контроль над весом, борьбу с курением – это фрагменты общей картины, которая вырисовывается все яснее. Когда она будет полной, перед нами откроется путь к действенной профилактике астмы и аллергии. Но пока приходится довольствоваться тем, чем мы располагаем на данный момент, хотя и это немало. Что необходимо учитывать, если у вашего ребенка астма? Вот несколько важнейших рекомендаций, объединенных общим принципом: вы должны контролировать астму, а не она вас!
1. Сохраняйте спокойствие. Астма – не приговор и не катастрофа, с астмой можно жить полноценно и долго. Данную проблему испытываете не только вы, но и многие другие люди. Обменивайтесь с ними информацией. Если свистящее дыхание появляется у вашего ребенка только во время инфекций, возможно, это еще не астма. В дальнейшем подобные симптомы проходят, потому что мелкие бронхи растут и отечность в них возникает не столь быстро.
2. Обратитесь к специалистам. Найдите врача, имеющего опыт лечения астмы. Это не обязательно должен быть пульмонолог. Главное, чтобы он хорошо знал данное заболевание, все его тонкости и хитрости и мог спокойно, дружелюбно и компетентно оказывать вам постоянную помощь. Врач должен относиться к астме серьезно, но без паники. Хотя и недооценивать ее тоже нельзя. Половина всех пациентов, умерших от этой болезни в Великобритании, имела диагноз «легкая степень астмы». Следует избегать подобных ошибок.
3. Не ограничивайте себя. Вы и ваш ребенок не только можете, но и должны заниматься спортом. Ведите нормальную жизнь. Если у вас возникают какие-то сомнения, предварительно проконсультируйтесь с врачом.
4. Не халтурьте в лечении. Регулярно принимайте медикаменты. Никогда не прерывайте лечение, даже если хорошо себя чувствуете. Можно ли обходиться без ингаляций кортизона? Может быть. Но выяснять это надо осторожно, на протяжении нескольких недель или даже месяцев, а врач должен контролировать ваше состояние. Не предпринимайте ничего самостоятельно. Учтите, что астма капризна, словно звезда, дающая интервью в плохом настроении. Только что она была мягкой и доброй, но всего один неудобный вопрос, косой взгляд, сквозняк из окна – и вот нате вам!
Не доводите до этого, ведь у вас есть лекарства.
5. Ищите причины приступов астмы. Они могут быть как в окружающей среде или в вашем жилище, так и в вас самих. Тест на аллергены, конечно, полезен, но главное – собственные наблюдения. Ухудшается ли ваше состояние из-за присутствия домашних животных, употребления каких-то блюд или осуществления своих профессиональных обязанностей? У женщин причиной может быть и менструальный цикл. Негативное влияние на течение астмы оказывает стресс, вызываемый, в частности, средствами массовой информации и тем обстоятельством, что вы постоянно доступны для окружающих. Будьте бдительны при простудных инфекциях. Они служат самым распространенным пусковым механизмом астмы и зачастую требуют более интенсивного лечения. Даже если вы не в состоянии устранить все причины, у вас остается возможность оценивать их и держать под контролем.
6. Не идите на компромиссы. Задайте себе вопрос: как мне живется с астмой и как бы я хотел жить с ней в будущем? Будьте предусмотрительны. Не курите. Курение – это всегда глупо, а уж с астмой и подавно. Не думайте, что если у вас аллергия на кошек, то ваша домашняя любимица окажется исключением. И стоит ли позволять членам семьи заводить в таком случае собаку, хомячка, кролика или лошадь? Лучше не надо. Даже если дети умоляют. Это ваша астма, это ваша жизнь. И вообще: кого члены вашей семьи любят больше – вас или хомячка? Если хомячка, то мне вас жаль.

