Прокол околосердечной сумки
Физиологические и анатомические основания для прокола околосердечной сумки
Физиологическое и анатомическое обоснование для прокола околосердечной сумки. На заседании Русского хирургического общества Пирогова 9/II 1894 г. В. Б. Гюббенет сделал сообщение под названием «Случай двукратного прокола околосердечной сумки при водянке ее с благоприятным исходом» (протоколы и труды Русского хирургического общества Пирогова 1893–1894-гг., СПб., 1896, стр. 56–57). Это сообщение вызвало оживленные прения, в которых принял активное участие Н. В. Склифосовский. Он выступил три раза, причем в первом своем выступлении Склифосовский дал исчерпывающее анатомо-физиологическое обоснование пункции сердечной сумки. Он указал на необходимость преодолеть сложившееся веками чувство особо бережливого отношения к сердцу. С сердцем следует обращаться так же, как обращаются с другими жизненно важными органами: «Принцип абсолютной необходимости опорожнения гнойника, где бы таковой ни помещался, остается незыблемым и в отношении сердечной сорочки; а потому гнойные скопления в полости ее должны требовать разреза».
Вскрытие перикарда Н. В. Склифосовский рекомендует производить только при наличии гноя в сердечной сумке, тогда как при серозных и кровянистых выпотах может быть предпринято отсасывание содержимого через иглу. Для разреза или прокола сердечной сумки рекомендуется пользоваться четвертым и пятым межреберными промежутками слева и делать их у самого края грудины, чтобы «быть уверенным в сохранении целости как плевры, так и art. mammariae int».
Выступая вторично в прениях по докладу В. Б. Гюббенета, Николай Васильевич подчеркнул большое значение производимой пункции перикарда, которая может послужить толчком для быстрейшего рассасывания экссудата. «Многолетний опыт, – говорит он, – повторяю, указал, что при сывороточном характере выпотов в околосердечной сумке иногда достаточно бывает одиночного прокола, чтобы путем ослабления давления дать толчок к всасыванию упорно до того державшегося экссудата. К чему же лишнее ранение? Указываемых неприятных случайностей прокола всегда можно избежать, если руководиться при этом определенными анатомическими отношениями».
Высказывания Н. В. Склифосовского по вопросу лечения гнойных и серозных перикардитов во многом совпадают с общепринятым мнением врачей настоящего времени.
Выслушанное сообщение дает повод остановиться со вниманием на двух сторонах затрагиваемого им вопроса, а именно: на физиологических его основаниях, во-первых, и на анатомических данных, во-вторых. Что касается первых, то положение дела с этой стороны может быть до некоторой степени определяемо такой примерно постановкой вопроса: следует ли вообще стремиться преодолевать сложившееся веками чувство особливой бережливости по отношению к сердцу? Можно ли при соответствующих условиях и с сердцем обращаться так, как обращаются с другими, не менее благородными органами, обнажать его, например, как обнажают testes, и т. п.? На основании данных опытов на животных и на основании клинических наблюдений над травматическими повреждениями сердечной сорочки я смело отвечаю на этот вопрос положительно. Вскрытие околосердечной сумки огнестрельным ранением не вызывает неминуемо прекращения сердечной работы; во всяком случае, атмосферное давление далеко не в такой степени расстраивает деятельность сердца, как давление экссудатом, симптоматически иногда выражающееся даже потерею сознания! Принцип абсолютной необходимости опорожнения гнойника, где бы таковой ни помещался, остается незыблемым и в отношении сердечной сорочки; а потому гнойные скопления в полости ее должны требовать разреза. Что же касается серозных и кровянистых скоплений, то не подлежит никакому сомнению, что ослаблением давления их путем высасывания некоторой части выпота иногда удается достигнуть полного уничтожения последнего, совершенного его всасывания. Теперь об анатомической стороне. Сердце, как известно, висит в своей сорочке подвешенным на больших сосудах у основания; верхушка же его остается свободной.
При скоплениях в полости околосердечной сумки жидкого содержимого, при растяжении ее сердце поднимается кверху и тем более, чем обильнее выпот. На этом основании, не говоря уже о возможности ранения аорты, легочной артерии или левого сердечного ушка, было бы анатомо-патологической погрешностью делать прокол в случае надобности где-либо вверху, а не в нижней части. Больше вероятности представляет ранение art. mammariae int. Последняя, как известно, на левой стороне грудной клетки не прикрыта париетальным листком плевры и лежит на 1–2 см влево от угла грудины. Если, таким образом, выбирать для разреза или прокола околосердечной сумки пространство между левыми IV и V ребрами или ниже и делать их у самого края грудины, то можно быть уверенным в сохранении целости как плевры, так и art. mammariae int.
Новообразования в обычных местах мозговых грыж
Статья «Новообразования в обычных местах мозговых грыж» напечатана в «Летописях русской хирургии» за 1896 г., когда Н. В. Склифосовский перенес свою хирургическую деятельность в Петербург, где он с 1893 г. возглавлял Институт усовершенствования врачей и заведовал хирургическим отделением.
Новообразования на голове встречаются вообще часто; нередко они бывают врожденного происхождения. Некоторые мешотчатые опухоли мягких частей черепа, без сомнения, представляют отщемленные грыжи мозговых оболочек. Но на обычных местах мозговых грыж, кроме мешотчатых опухолей, встречаются и плотные – fibromata, lipomata и др. На месте затылочных мозговых грыж встречаются чаще мешотчатые опухоли с сывороточным содержимым, на месте же грыж лобных – cystides dermoidales (кожевики). Такие новообразования, представляющие подчас немалые затруднения при распознавании, гораздо чаще попадаются в передней части головы, чем в задней, и наблюдаются обыкновенно в месте нахождения лобных мозговых грыж (encephalocele sincipitalis).
Лобные мозговые грыжи можно подразделить на два отдела: то появляются они в лобной части у переносья – encephalocele sincipitalis собственно, то обнаруживаются в носоглоточном пространстве или в носу – encephalocele basalis. Последние грыжи пробиваются через основную кость, или между основной и решетчатой, или же проходят прямо через решетчатую кость. Если некоторые новообразования представляют отщемленные грыжевые выпячивания мозговых оболочек или дальнейшие изменения выпавших частей полости черепа в виде плотных опухолей, то обнаружение их во всех вышеозначенных местах представляется возможным. Ниже мы представим доказательства этого положения относительно лобных мозговых грыж; прибавим только, что отрывание и отщемление так называемых соврожденных носовых и носоглоточных полипов производилось часто на мозговых грыжах собственно (encephalocele basalis), так как подобные попытки оканчиваются обыкновенно смертельным исходом.
При мозговых грыжах наблюдаются изменения в строении черепа, как то: неравномерность обеих половин его, изменения в тех частях костяка, через которые произошло выпадение. Последнее особенно резко бывает обозначено в строении переносья, которое представляется значительно шире обыкновенного, если развивается hernia sincipitalis. Кроме сказанного, в грыжевых воротах всегда наблюдается утолщение краев отверстия, наслойка костного вещества в виде валика. Если подобные же изменения костяка встречаются при соврожденных новообразованиях, не имеем ли мы права заключить, что подобные новообразования развились на месте бывших грыжевых выпячиваний черепа? Такое заключение, разумеется, естественно, если принять во внимание еще и место появления подобных новообразований: мы их встречаем чаще всего в местах развития мозговых грыж – в лобной и затылочной областях. Нужно прибавить, что в лобной части черепа под новообразованием, долго существовавшим, от постепенного давления на черепную кость получается раздражение, вызывающее, с одной стороны, вдавление в кости (до полного рассасывания костного вещества), с другой – наслойку костного вещества вокруг вдавления в виде валика. Это анатомо-патологическое явление дало повод однажды проф. Шимановскому поднять вопрос о боковых грыжах черепа (hernia lateralis cerebri). Нельзя отвергать вполне возможности образования мозговых грыж и в боковых частях черепа, например в переднем и заднем нижних углах ossis bregmatis, хотя появление такой грыжи составляет величайшую редкость. Тем не менее hernia lateralis cerebri Шимановского не была, весьма вероятно, действительной мозговой грыжей. Судя по данному им описанию, в обоих случаях боковая мозговая грыжа помещалась под наружной половиной верхнего края глазницы параллельно брови; в обоих случаях наблюдалось прохождение значительного артериального стволика поперек опухоли; наконец, в первом случае после надреза покровов над опухолью наблюдались как бы явления угнетения мозговой деятельности, хотя больная выздоровела. В обоих случаях опухоли занимали классическое место образования кожевиков (cystis dermoidalis) и по анатомическому своему положению могли оказаться прикрытыми веточкой rami frontalis arteriae temporalis. Что же касается мозговых явлений в первом случае, нужно припомнить, что рана заживала через нагноение, следовательно, при лихорадочном состоянии, которое могло сопровождаться явлениями угнетенной мозговой деятельности. Проф. Шимановский повествует далее, что, встретивши вскоре после первого наблюдения подобную же опухоль у молодого солдата, он отказался от оперативного вмешательства, принявши опухоль за мозговую грыжу. Но вскоре после того другой хирург более предприимчивый решился иссечь опухоль и произвел операцию успешно. Опухоль оказалась кожевиковою (cystis dermoidalis).
Как появление боковой грыжи, так и грыжи на необычном месте возможно. Мы упомянули уже о возможности грыжевого выпячивания в переднем и заднем нижнем углу теменной кости. Но, кроме того, можно встретить мешотчатые грыжевые выпячивания в различных местах черепа в виде так называемых травматических грыж черепа (meningocele spuria traumatica, s. cephalohydrocele traumatica). Происходят они на месте случайных щелей или прогалин в черепе, если прогалины эти, образовавшиеся вследствие повреждения, под влиянием случайных осложнений не заживают (syphilis, rachitis, западение в просвет щели мягких тканей и пр.). Через черепную прогалину при надрыве подлежащей твердой мозговой оболочки происходит просачивание мозговой жидкости, и получаются сывороточные скопления под покровом черепа – meningocele spuria traumatica.
Существует несколько теорий для объяснения причин развития мозговых грыж. Все они, имея за собой много вероятного, не объясняют, однако же, вполне удовлетворительно образование этого прирожденного недостатка. Так, 1) полагают, что ушибы матки во время утробной жизни плода нарушают правильное законченное развитие черепных костей. Но почему же прогалины, пропускающие содержимое черепа, повторяются в определенных только местах? 2) Еще д-р Клементовский ставил происхождение грыжевых прогалин черепа в зависимость от общих заболеваний (rachitis, syphilis). Это возможно в некоторых случаях; но едва ли подобное объяснение приложимо для всех видов мозговых грыж.
1) Rokitansky предполагает нарушение полного смыкания зародышевых листков посередине черепа. Принявши это толкование, мы лишаемся возможности объяснить причины появления боковых мозговых грыж. 4) Теория Spring’a предполагает возможным объяснить развитие мозговых грыж частичной водянкой то переднего рога бокового желудочка (encephalocele frontalis), то заднего рога, то среднего (III) желудочка (encephalocele sphenoidalis). Принявши эту теорию, мы не можем объяснить причины развития encephaloceles sagittalis et lateralis. Наконец, 5) Geoffroy St. Hiiaire допускает происхождение в утробной жизни плода сращений между мозговыми зачатками и оболочками яйца. Действительно, amnion может срастаться с различными частями тела, а подобные сращения могут обусловить развитие обезображений в виде расщепления губы, неба, перетяжек разных частей тела, произвольных ампутаций и др. Такие же сращения на голове, задерживая правильное развитие черепных костей, могут служить причиной образования черепных прогалин и мозговых грыж.
В каждой из перечисленных теорий объясняется более или менее правдоподобно возможность образования мозговых грыж. Такие грыжи, появляясь при рождении, еще в утробной жизни способны подвергаться разным дальнейшим изменениям, соответствующим постепенному нарастанию, увеличению объема грыжи, если условия первоначального образования ее продолжают существовать и содействовать большей напряженности патологических изменений. В другом случае грыжи могут уменьшаться и даже исчезать вполне, если причины, вызвавшие образование их, перестают действовать; тогда грыжа теряет свою непосредственную связь с органами, заключенными в полости черепа, и представляется в виде новообразования, отщепленного и разобщенного с полостью черепа.
В подтверждение поставленного положения мы можем представить два доказательных примера.
I. Fibroma cranii congenitum. Удаление опухоли. Смерть, Варвара Ф., крестьянка 6 лет, поступила в клинику 21/IX 1883 г.; представлялась вообще правильно развитым ребенком. Только к средней линии лица, в переносье, она имела бугроватую опухоль величиной с крупный картофель. Опухоль имела перехват у основания; при отвесном положении ребенка отвисала. Наибольшая окружность ее равнялась 12 см, в продольном направлении 5 см, в поперечном 6 см. Опухоль касалась лобных дуг вверху и доходила до хрящевой части носа внизу. Кожа обоих век правого глаза переходила отчасти на опухоль, и вообще можно сказать, что средняя линия лица разделяла опухоль так, что 2/3 ее принадлежали правой стороне и Узлевой. Кожа опухоли синевато-красноватого цвета была очень тонка, плотно соединялась с новообразованием; новообразование же представлялось плотным, твердым; в верхней части его иногда удавалось получить впечатление как бы глубокого зыбления, но это было неясно.

У основания опухоли справа прощупывалась неровность кости в виде ости длиной в 1/2 см; неровность соответствовала, по-видимому, серединному краю носового отростка правой верхней челюсти. Эта неровность служила как бы намеком на существование в данном случае грыжевых ворот, хотя за нею нельзя было прощупать отверстия в черепе. Опухоль была вполне безболезненна; при самом значительном сдавлении не уменьшалась в объеме; при повторных исследованиях ни разу не удалось получить ни малейших признаков связи ее с полостью черепа. Девочка родилась с описанным новообразованием, которое мало увеличивалось в объеме с дальнейшим развитием ребенка. Девочка пользовалась хорошим здоровьем. Никогда никаких мозговых явлений у ней не наблюдалось.
21/Х 1883 г. мы приступили к удалению новообразования. Оказалось при операции, что истонченная кожа соединена весьма плотно с твердой опухолью и не могла быть отделена без нарушения ее целости; у основания же опухоли отделялась легче. После снятия опухоли обнаружилась в черепе прогалина 13 мм в продольном и 11 мм в поперечном направлении. Прогалина соответствовала месту правой носовой кости и имела почти круглое очертание. Надкостница соседних частей костяка переходила непосредственно на прогалину и одевала ее. В прогалине явственно замечалось пульсовое биение и попеременное выпячивание и спадение соответственно вдыханию и выдыханию.
На второй день после операции у больной обнаружилась лихорадка, быстро достигшая напряженности 40,2°. На 17-й день после операции последовала смерть.
Вскрытие. Сосуды мягкой мозговой оболочки на поверхности мозга переполнены кровью; помутнение мягкой мозговой оболочки. На нижней поверхности мозга обильный гнойный выпот. Боковые желудочки мозга растянуты мутной гноевидной жидкостью в количестве около 30 г. Правый боковой желудочек мозга растянут больше, чем левый, и передним рогом своим подходит к прогалине черепа. По снятии мягких частей с наружной поверхности лобной кости оказалось, что надкостница окружающих частей костяка переходила непосредственно на прогалину и сливалась здесь с твердой мозговой оболочкой. Край костного отверстия представлялся гладким, ровным, слегка выдающимся кпереди; справа край костного отверстия выпячивался значительнее, в виде ости, на продолжении почти 1/2 см. Ни в месте взаимного соединения парных носовых костей, ни в месте их верхнего соединения с лобной костью не наблюдалось костного шва. При исследовании лобной кости изнутри, со стороны полости черепа, замечалось, что твердая мозговая оболочка в виде конического выпячивания подходила к черепной прогалине и, слившись здесь с надкостницей, выполняла просвет ее. Наружный край костяной прогалины представлялся в виде завитка.
Анатомическое исследование новообразования. Бугроватая опухоль представлялась местами весьма плотной; здесь кожа сливалась с новообразованием так тесно, что с трудом могла быть отделена помощью ножа. В других местах опухоль была мягка, и здесь между кожей и новообразованием заложен был слой рыхлой клетчатки. В разрезе опухоль представляла следующее: в местах плотных бугреватостей находился слой сухой белесоватой ткани в 4–5 мм толщины; внутри от него лежал слой более темной ткани, мягкой и рыхлой. Среди последнего слоя замечались более плотные узелки в 2–3 мм; они представляли уплотненную ткань вокруг перерезанных кровеносных сосудов. Почти в середине иссеченной опухоли найдена была полость в миндальный орех; она наполнена была сывороточной жидкостью и после вскрытия спалась. Гистологическое исследование опухоли показало строение соединительной ткани, местами обильно пронизанной кровеносными сосудами; в некоторых же частях опухоль дала под микроскопом обильное количество клеток, снабженных крупными овальными ядрами. Эти места соответствовали плотным слоям новообразования. Итак, новообразование представляло fibroma durum et molle, местами же оно переходило в саркому. Что же касается найденной внутри опухоли полости, то она представляла, вероятно, лимфатическое пространство, не имевшее непосредственной связи с полостью черепа: между ним и мозговой оболочкой, сливавшейся с наружной надкостницей, лежал слой ткани в 1/2–2 см. Внутри фибром попадаются иногда полости, наполненные светлой свертывающейся сывороточной жидкостью. Это, очевидно, расширенные лимфатические пространства; они находятся в непосредственной связи с лимфатическими сосудами.
Итак, в классическом месте появления прирожденной мозговой грыжи мы имели грыжевые ворота, через которые, однако же, не произошло грыжевого выпячивания. Возможно допустить, что в первые годы жизни здесь имелось грыжевое выпячивание; при благоприятных же условиях дальнейшего развития организма грыжа уменьшалась постоянно, втягивалась внутрь по мере спадения боковых желудочков мозга; слившись с наружной надкостницей черепа, твердая мозговая оболочка выполнила прогалину или грыжевые ворота. В это время из прилегавшей к надкостнице соединительной ткани началось развитие фибромы. Соединительнотканная опухоль (fibroma), достигши значительных размеров, слилась плотно с общими покровами, которые оказались весьма истонченными в местах наибольшего выпячивания бугроватостей новообразования. Внутри фибромы образовалась лимфатическая полость; эта полость, расширяясь постепенно, могла бы истончить окружающую ее ткань до образования пузыря. И действительно, двоякого рода наслойка в опухоли делает подобное предположение весьма вероятным. Полагают, что мешотчатые опухоли черепа имели первоначальную связь с полостью черепа, представляли грыжевые выпячивания мозговых оболочек; позднее внешняя часть опухоли отщемилась на уровне грыжевых ворот, и получилась обособленная мешотчатая опухоль. Образование подобных обособленных мешотчатых опухолей можно было бы объяснить и иным путем: в полости соврожденной фибромы развиваются обыкновенно лимфатические промежутки, которые достигают иногда значительных размеров. В данном случае лимфатический промежуток имел размер миндального ореха. Нет оснований не допустить предположения, что промежуток этот развивался бы все более и более до образования мешотчатой опухоли.
А вот другой пример соврожденной опухоли черепа:
II. Tumor faciei innatus; cheilognathoschisis; fibroma lipomatodes alae nasi et fossae caninae. Сергей H., мальчик 3 лет, уроженец Пермской губернии, сын купца. Малокровный. Череп и лицо неравномерны: левая лобная и височная области выдаются больше правых; glabella значительно шире естественной (5 см); левая половина ее вдвое шире правой. Верхняя губа расщеплена; расщепление проникает также через зубной отросток верхней челюсти, но таким образом, что os intermaxillare остается в соединении с правой верхнечелюстной костью. Зубы развиты правильно; левый наружный резец находится влево, оба срединных резца – вправо от расщепления. Правая половина лица развита правильно, также и правая половина носа. Носовая перегородка находится справа от расщелины. Левое крыло носа приплюснуто, утолщено; в нем прощупывается довольно плотная опухоль. Processus nasalis maxillae superioris sinistrae сильно утолщен, вздут; левая половина aperturae narium стоит ниже правой; fossa canina с левой стороны представляет вместо вдавления выпуклость. Выше, по спинке носа, с левой стороны замечается опухоль, состоящая как бы из двух шаров, разделенных перехватом наподобие песочных часов. Верхняя опухоль побольше, с грецкий орех, исходит как бы из внутреннего угла глаза, и, отодвигая впереди себя верхнее и нижнее веко, закрывает глазную щель больше чем наполовину. Обращенная к глазу часть этой опухоли покрыта слизистой оболочкой (conjunctiva bulbi oculi), а наружная часть – крайне истонченной, синеватого цвета кожей. Эта часть опухоли ясно просвечивает. При ощупывании опухоль безболезненна, дает ясное зыбление, которое передается, по-видимому, в нижнюю, несколько меньшую по объему опухоль. Последняя покрыта менее истонченной кожей и также зыблется. Левый глаз отклонен кнаружи и кверху, слезит и слегка гноится. Нижнее веко левого глаза укорочено. На правом глазе замечается macula corneae. Между носовой полостью и небом существует еще полость в виде горизонтально расположенной щели глубиной сантиметров 5–6; полость эта выстлана слизистой оболочкой. In plica nasolabiali sinistra бородавка величиной с горошину. Из правого уха вытекает гнойная вонючая жидкость; барабанная перепонка втянута, мутна; в передненижнем сегменте ее имеется прободение. Следует еще отметить существование пупочной грыжи и genu valgi sinistri. Вес тела ребенка 13 кг. У родителей было 14 детей; описываемый мальчик последний. Ни у кого из остальных детей не замечалось никаких уродливостей развития. Мальчик родился с описанным обезображением лица; по мере роста ребенка опухоль на спинке носа увеличивалась. При плаче и крике размеры опухоли не изменялись; не удавалось также уменьшить размеры опухоли давлением; последнее никогда не вызывало болезненных ощущений. Мальчик постоянно склоняет голову влево.
17/XI 1896 г. удалены были опухоли. Сообщения с полостью черепа не найдено. Костные выступы у края aperturae piriformis sinistrae et in fossa canina sinistra были сняты долотом, причем обнажена была слизистая оболочка antri Highmori, но сама гайморова полость не была вскрыта.
Микроскопическое исследование удаленных частей показало:
1) Стенка мешотчатой опухоли: внутренняя ее оболочка без эпителия; под ней слой глиозной ткани (neuroglia) и фиброзный слой. Diagnosis microscopica: meningo-encephalocele.
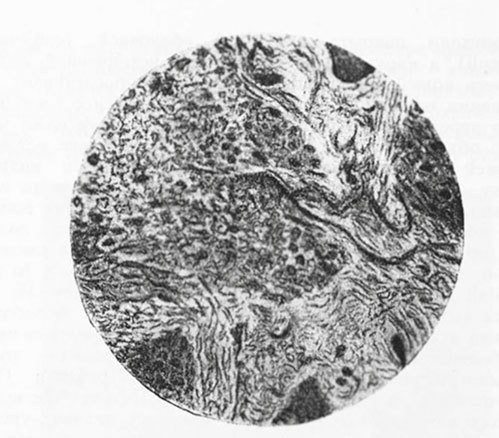
2) Опухоль в крыле носа под микроскопом показала жировую ткань, перемешанную с простой соединительной тканью; присутствие значительного количества упругих волокон; поперечно-полосатые мышцы (случайно). Diagnosis: fibroma diffusum lipomatodes.
3) Бородавка in plica naso-labiali представляла естественные слои кожи: мальпигиев слой, сальные железки, волосяные мешочки, жировую подкожную клетчатку, пронизанную нормальной фиброзной тканью; жир, мышцы. Объяснение профессора патологической анатомии Н. В. Петрова: выпячивание мозговой грыжи произошло еще в первые дни зародышевой жизни, в то время, когда не было еще вполне образованной нервной ткани мозга. Выпячивание образовалось из области бокового желудочка мозга. Полость мешотчатой опухоли выстлана эпендимой. Нервная ткань в виде глии выпятилась слоем и легла вперемежку с соединительной тканью мозговых оболочек, может быть epicranii, и с соединительной тканью подкожной клетчатки лица.
Оба примера представляют новообразования, заложенные в обычных местах мозговых грыж и свидетельствующие о бывшей связи их с содержимым черепной полости. В обоих примерах на основании анатомо-патологических данных можно говорить о существовавшей первично связи новообразований с оболочками мозга и даже с мозговым веществом черепной полости. Так, у Варвары Ф. существовало характерное для мозговых передних грыж (hernia sincipitalis) изменение в переносье, где заложена была черепная прогалина или грыжевые ворота в 13–11 мм в просвете; к грыжевым воротам прилегала твердая оболочка мозга, сливавшаяся в просвете прогалины непосредственно с надкостницей лобной кости; с поверхности надкостницы начиналось новообразование. Новообразование представляло строение соединительной ткани (fibroma durum et molle), местами же показывало строение саркомы. Хотя внутри новообразования и найдена была полость с сывороточной жидкостью, но полость эта не имела сообщения с полостью мозгового (правого) желудочка. Однако же правый боковой желудочек мозга был значительно растянут и передним своим рогом притянут к черепной прогалине. На основании этих явлений трудно не согласиться с заключением, кто когда-то, может быть в начальном периоде утробной жизни, мозговой желудочек и оболочки, его покрывающие, лежали не только в прогалине черепной, но, вероятно, и проходили через нее наружу в виде мозговой грыжи. Самое отверстие прогалины, окаймленное валикообразным возвышением кости, свидетельствует о совершавшемся здесь деятельном образовательном процессе, путем которого природа стремилась оградить содержимое черепной полости от внешних влияний. Ограждение выразилось прикрытием прогалины надкостницей, слившейся с оболочками мозга; до образования костной покрышки в просвете прогалины дело, однако же, не дошло.
Что мы видим во втором примере, у мальчика Сергея Н.? Неравномерность развития правой и левой половин черепа, необычайное расширение переносья (до 5 см в поперечном направлении), наслойка костной ткани в виде шипа по окраине fossae piriformis, обильные наслойки костной ткани in fossa canina sinistra – все эти явления свидетельствуют о существовавших здесь условиях, мешавших правильному развитию, и о позднейших проявлениях деятельно образовательного процесса, путем которого получалось окончательное закрытие бывшей, может быть, здесь черепной прогалины. Прогалина закрылась костной тканью. Мешотчатая же опухоль сохранила в строении своем явные следы внутричерепного происхождения. Отростки клеток невроглии, переплетаясь между собой, образуют нежную сеть, которая служит опорной тканью для заложенных в ней нервных клеток. В стенках мешка нашей прирожденной опухоли видна только сеть невроглии и не замечается, правда, ни малейших следов нервных элементов. Но нахождение нежной глиозной сети указывает уже, очевидно, на источник зарождения новообразования, если принять во внимание, что зарождение его следует отнести к самому отдаленному времени утробной жизни, когда нервная ткань не успела еще сложиться в законченном своем строении.

