Глава восьмая
За пределами поврежденного мозга
Если все, что вы делаете, делается из-за мозга, то дефекты поведения с неизбежностью объясняются дефектами мозга. В сущности, считать душевные болезни нарушениями работы мозга по-своему логично: недаром эта перемена совпала с развитием нейрофизиологии и расцветом сакрализации мозга. Сторонники приравнивания душевных болезней к дисфункциям мозга утверждают, что так удается побороть стигматизацию, традиционно сопровождающую психиатрические расстройства. Если недуги вроде депрессии и шизофрении рассматривать как заболевания мозга, это смягчает тенденцию винить душевнобольных в их патологиях. Мы же не говорим, что человек виноват, что у него больные легкие или печень, зачем же обвинять тех, у кого больной мозг? «Шизофрения – такая же болезнь, как пневмония, – говорит выдающийся нейрофизиолог Эрик Кэндел. – Если считать ее болезнью мозга, это тут же исключает всякую стигматизацию». Есть данные, что переосмысление душевных болезней в биологических терминах способствует тому, чтобы больные с соответствующими жалобами охотнее обращались за помощью, а это невероятно важно и для самих пациентов, и для их родных и близких. Как видно, признать, что у тебя органическое заболевание, не в пример легче, чем признать, что у тебя извращенная душа.
Еще не так давно душевнобольные считались морально ответственными за свои неразумные поступки и неподчинение общественным нормам. По словам французского социолога-теоретика Мишеля Фуко, в Европе эпохи Просвещения безумцами считали тех, кто «по собственной воле преступает границы буржуазного порядка и, лишенный рассудка, оказывается вне его сакральной этики». В своем шедевре «История безумия в классическую эпоху» Фуко пишет, что в те времена безумцы рассматривались не как жертвы болезни, а как нарушители норм человеческого общежития: они не подчинялись требованиям общества и за это оказывались, в сущности, в тюрьмах, где их подвергали внесудебным наказаниям и всякого рода лишениям. Даже реформаторы лечебниц для душевнобольных XIX века – Сэмюэль Тьюк и Филипп Пинель – по-прежнему пытались наставить своих пациентов на путь истинный, пусть и более гуманными методами лечения. «Считается крайне важным для дальнейшего излечения всячески способствовать воздействию религиозных принципов на разум душевнобольных», – писал Тьюк в 1813 году. По данным Фуко, даже в доброжелательной атмосфере лечебницы времен Тьюка все равно считалось, что безумие – это «преступление против общества, подлежащее надзору, осуждению и наказанию», что оно должно изолироваться от «мира этики». Определение психических болезней как заболеваний мозга – это, вероятно, лучший способ вывести их из сферы этической изоляции, о которой пишут Фуко и другие исследователи.
Подобным же образом программы лечения, мотивированные исключительно биологией и действующие на определенные мозговые механизмы, помогают при психических расстройствах не в пример лучше, чем многие методы сомнительной действенности и ценности вроде кандалов и водолечения, практиковавшиеся в прошлом. Но при этом душевные болезни в наши дни по-прежнему представляют собой большую и на удивление трудноразрешимую проблему для общества. Согласно статистике Национального альянса по душевным болезням, крупной организации, защищающей права больных, от психических расстройств страдает примерно одна пятая часть взрослых американцев ежегодно, а тяжелые душевные болезни обходятся бюджету США более чем в 190 миллиардов долларов упущенной выгоды. При всем при том, невзирая на все старания помочь больным признать свое состояние и обеспечить им доступную терапию, ежегодно без лечения остается более половины взрослых, страдающих душевными расстройствами. Национальный альянс по душевным болезням отмечает, что одна лишь депрессия становится «главной причиной нетрудоспособности во всем мире», а 90 % самоубийств в США связаны с душевными болезнями. Очевидно, впереди большая работа.
Из этой главы вы узнаете, что душевные болезни остаются бичом нашего общества, в частности, из-за той же сакрализации мозга. Идеализация этого органа и упор на его определяющую роль в психических заболеваниях мешают бороться с ними по трем основным направлениям. Во-первых, вместо стигматизации душевных болезней сакрализация мозга порождает новое явление, которое тоже вредит психиатрическим больным: она стигматизирует «сломавшийся мозг». Во-вторых, если внимание самих больных, врачей и исследователей сосредоточено исключительно на мозге, приравнивание душевных болезней к болезням мозга заставляет упустить из виду потенциально эффективные методы лечения, не затрагивающие мозг физически. В-третьих, поскольку проблемы отдельного мозга – это всегда проблемы отдельного человека, избыточное внимание к неврологическим причинам душевных расстройств преуменьшает роль культуры и окружения, которые действуют вне отдельной личности, и у нас складывается впечатление, будто выявлять и корректировать внешние факторы, способствующие распространенности психических недугов, – задача второстепенная. За всеми этими сложностями стоит все та же нейроэссенциалистская тенденция, с которой мы познакомились в предыдущей главе: склонность сводить проблемы общества к проблемам мозга. В контексте душевного здоровья нейроэссенциалистский подход сказывается на исследовательских программах и медицинской практике, затрагивающих судьбы миллиардов людей.
* * *
В любой американской исследовательской лаборатории наверняка найдутся тетради в рыжих картонных обложках, в которых все биологи и химики ведут записи о своей повседневной работе. Когда молодой исследователь впервые открывает такую тетрадь, его зачастую охватывает ужас: страницы толстого фолианта из желтой миллиметровки видятся ему неподъемной глыбой работы, которую придется осилить в самое ближайшее время. Но дни идут, страницы постепенно заполняются рукописными отчетами об устройстве экспериментов, их особенностях и результатах, к которым, как правило, прилагаются вклеенные распечатки и фотографии, отражающие главные выводы. Заполненные тетради хранятся вечно, поскольку это зачастую единственный осязаемый продукт долгих и нередко изнурительных дней и ночей тяжкой работы за лабораторным столом. Если студент или молодой ученый покидает лабораторию в поисках лучшей жизни, его тетради по традиции передаются начальнику лаборатории. У меня в кабинете две полки таких тетрадей, часть из них я исписал собственноручно, когда в конце девяностых годов стал независимым молодым исследователем.
23 июля 2012 года такую тетрадь нашли в канцелярии Медицинского кампуса имени семейства Аншутц при Университете штата Колорадо. Она была засунута в большой конверт вместе с пачкой обугленных 20-долларовых купюр. Открывать эту тетрадь было особенно страшно. Она была исписана патологическими измышлениями Джеймса Холмса, бывшего аспиранта-нейрофизиолога, который за три дня до этого совершил одно из самых страшных массовых убийств в американской истории в кинотеатре в колорадском городе Аврора. Холмс не передал тетрадь своим научным руководителям в университете, а послал ее вместе с обгоревшими деньгами по почте своему бывшему психиатру перед тем, как совершить преступление. И в этой тетради Холмс фиксировал не ход своих научных исследований, а свои соображения по поводу массовых убийств, от социопатических рассуждений до планов места преступления с пометками. Это был отчет о пути гораздо более мучительном, чем любая череда провальных экспериментов любого, самого неудачливого ученого, – а его кульминацией стала трагедия десятков невинных людей.
Практически на каждой странице тетради Холмса можно найти свидетельства того, каким нигилистическим и деструктивным было его мировоззрение, однако, в отличие от «техасского снайпера» Чарльза Уитмена, о препарате мозга которого мы узнали из главы 7, Холмс уже пришел к выводу, что во всех его горестях виноват именно мозг. Он много раз повторял, что его мозг и разум «неисправны». Под заголовком «Самодиагностика сломанного сознания» Холмс привел список из 13 психических болезней – от дисфорической мании до синдрома беспокойных ног. Далее он раскрыл тему «ментальной поломки»:
Я пытался все исправить. Я сделал это своей главной целью, но применять поломанный инструмент для его же починки оказалось неподъемной задачей. Мне казалось, что нейрофизиология поможет мне, но к успеху это не привело. Чтобы реабилитировать сломанный разум, нужно выпотрошить душу. Я не мог принести душу в жертву ради того, чтобы получить «нормальный» разум. Несмотря на свои биологические дефекты, я бился и бился без конца. Я постоянно защищался от своей предопределенной участи и от склонности ошибаться, свойственной человеку.
Хотя тирады Холмса были во многом бессмысленны, в них все же прослеживалась основная тема: он считал себя крайне и неисправимо ущербным и душевно, и физически. После ареста Холмс все время возвращался к теме сломанного мозга во время встреч с психиатром, которого назначил ему суд. На самом суде Холмс говорил, что сломанный мозг не давал ему нормально взаимодействовать с людьми, отчего он возненавидел все человечество. Холмс вовсе не отказывался лечиться от психических расстройств, охотно признавал их у себя и говорил о них с врачами. Холмс обращался к психологам и психиатрам с подросткового возраста и всего за несколько недель до преступления посещал терапевта в Университете штата Колорадо. Кроме того, он принимал различные препараты, в том числе бензодиазепины – известное средство от тревожности – и селективные ингибиторы обратного захвата серотонина, которые часто прописывают как антидепрессанты. Холмс был уверен, что его дефекты «биологические», и даже нейрофизиологию решил изучать отчасти для того, чтобы работать с ними. Однако сознавать, что у него «болезнь мозга», было для Холмса куда мучительнее, чем, к примеру, знать, что у него какое-то респираторное заболевание или даже рак. По всей видимости, ни вины, ни ответственности за свое состояние он не ощущал, но чувствовать свою физическую неполноценность, вероятно, ему было еще тяжелее.
Кроме всего прочего, Джеймс Холмс далеко не единственный, кому пришлось страдать от стигмы «сломанного мозга». Если нам хочется познакомиться с более сбалансированной точкой зрения, чем у Холмса, стоит обратиться к Джеку Брагену, которому в 18 лет поставили диагноз «шизофрения», а сейчас он время от времени публикует статьи о душевных болезнях в местной газете в Беркли. Браген пишет, как модель «сломанного мозга» применительно к душевным болезням мешает больным принять свое состояние и согласиться на лечение: «Чтобы принимать лекарства, не обязательно соглашаться, что у тебя ущербный мозг, но если не признавать неврологические дефекты, исчезает сама причина принимать лекарства». Признать, что у тебя какой-то мозговой дефект, – шаг очень трудный и, по опыту Брагена, «требует не только умения безусловно принимать самого себя, но еще и смелости и чувства собственного достоинства». Стигматизация самого себя – важный вопрос для многих людей, страдающих психическими расстройствами. Психиатрические больные, которые считают, что неврологическая судьба беспощадна к ним и с этим ничего не поделаешь, зачастую опускают руки и в итоге не делают всего возможного, чтобы улучшить свое положение. Таковы трудности перевода с языка личной ответственности и силы воли на язык биологических причин и нейрофизиологии.
Хотя наука все увереннее отождествляет душевные болезни с заболеваниями мозга, имеющими биологическую основу, это, похоже, не помогает поколебать принятую в обществе стигматизацию психиатрических больных. Масштабный международный анализ перемен в отношении к душевным болезням в Европе и Америке с 1989 по 2009 год выявил, что современное общество осведомлено о неврологических причинах депрессии и шизофрении значительно лучше, однако к больным с такими диагнозами относится по-прежнему настороженно. На эти результаты повлияли факторы, неочевидно противоречащие друг другу. Психолог Патрик Корриган, один из авторов исследования, считает, что биологические объяснения душевых болезней, вероятно, заставляют общество не так охотно признавать, что оно с предубеждением относится к душевнобольным. Корриган и его коллега Эми Уотсон предполагают, что «те, кто знает, что психическое расстройство – это биологически обусловленный недуг и пациент заболел помимо собственной воли, с меньшей вероятностью признаются, что сторонятся душевнобольных». Тем не менее, авторы подчеркивают, что «биологические объяснения опасны тем, что намекают, будто душевнобольные фундаментально отличаются от здоровых или в меньшей степени достойны считаться людьми». При таких обстоятельствах общество склонно считать, что душевнобольные потенциально опасны или не отвечают за себя. Это лишь обостряет стремление держаться подальше от психиатрических больных или всячески контролировать их и законодательно регламентировать их жизнь.
Именно защитой общества от дефективной биологии объяснялись кошмарные издевательства, которым подвергались душевнобольные на протяжении всей истории. В XX веке в Европе и Америке были принудительно стерилизованы тысячи людей, которых считали интеллектуально неполноценными. Печально известный пример – случай Кэрри Бек. Эта 18-летняя девушка, у которой якобы был «разум девятилетней девочки», в 1924 году забеременела вне брака и в результате попала в Колонию для эпилептиков и слабоумных штата Виргиния. Родных у Кэрри не было, защитить ее было некому, и после родов ей без ее согласия перевязали фаллопиевы трубы; мать девушки попала в то же учреждение несколькими годами раньше и тоже находилась на попечении штата. Кэрри Бек подала в суд и дошла до Верховного суда США, но в конечном итоге проиграла дело. Верховный судья Оливер Уэнделл Холмс посчитал, что решение о стерилизации вполне оправдано: «Будет лучше для всего мира, если общество не станет ждать, когда ему придется наказывать дегенеративное потомство за преступления или обрекать его на голодную смерть из-за полной беспомощности, а заранее лишит возможности продолжать род тех, кто для этого явно непригоден… Трех поколений неполноценных вполне достаточно». То есть даже этот юрист, отличавшийся необычайно прогрессивными для своего времени взглядами, считал душевную болезнь физическим дефектом, настолько тяжелым, что для его искоренения следовало прибегнуть к средству, которое мы сегодня считаем бесчеловечным.
В июле 1990 года в немецком городе Тюбинген прошли необычные похороны, ставшие символом крайних проявлений стигматизации душевных болезней. Хоронили не человека, а собрание проб для научных экспериментов, в том числе образцы мозговой ткани, полученные от жертв фашистской программы «эвтаназии» душевнобольных. Эти пробы были зримым воплощением прямой связи между нейрофизиологией эпохи нацизма и официальной политикой массовых убийств, которая привела к гибели 70 с лишним тысяч пациентов психиатрических больниц по всей Германии и Австрии с 1939 по 1941 год. Убийства стали кульминацией последовательно проводившийся нацистами агитационной кампании: в обществе внедряли представления о душевнобольных как о недочеловеках, истощавших ресурсы нации. Считалось, что душевные болезни у жертв этих убийств врожденные и неизлечимые, а их причина – наследственные биологические особенности, не соответствующие чистоте германской расы. Это избиение невинных было на руку, в частности, Юлиусу Галлервордену, неврологу-нацисту, который изучал пробы мозга больных с целью связать душевные болезни со свойствами мозга, которые лишают человека права на жизнь. Говорят, что Галлерворден изучил мозг почти 700 жертв эвтаназии, и весьма вероятно, что некоторые из них были убиты исключительно ради продолжения исследований. Пробы мозговых тканей Галлервордена хранились в числе прочих научных коллекций несколько десятков лет после Второй мировой войны, что поставило учреждения, которые держали их у себя, в крайне неловкое положение. На месте погребения установлен мемориал, на котором высечены слова предостережения ученым, выходящим за морально-этические границы:
Сорванные с привычных мест, униженные, истерзанные,
Жертвы деспотизма или слепого закона,
Здесь они впервые обрели покой.
Наука, которая не уважала
Их прав и достоинства при жизни,
Даже после смерти решила использовать их тела.
Пусть этот камень станет напоминанием живым.
Приведенные здесь примеры – от Холмса до Галлервордена – показывают, что к болезням мозга относятся иначе, чем к болезням любого другого органа: их воспринимают так же глубоко лично и считают таким же поводом для унижения, как и царившую в прошлом и ныне развенчанную концепцию безумия. Новое определение душевных болезней как заболеваний мозга при всей своей научной точности и благонамеренности способно открыть дорогу хладнокровной дискриминации на основании нейробиологических особенностей. Поскольку обществу видится, что расстройства мозговой деятельности более устойчивы к внешним воздействиям, чем морально-этические пороки, дискриминация «по мозгу» может оказаться даже опаснее, чем моральное осуждение, с которым сталкивались прежние поколения психиатрических больных. Если у человека находят рак или сердечно-сосудистые болезни, это никак не сказывается на его чувстве собственного достоинства, в отличие от психических болезней, которые можно объяснить мозговыми дисфункциями. Нацисты истребляли не тех, у кого были метаболические или аутоиммунные нарушения, они убивали тех, у кого была шизофрения или неспособность к обучению. Если мы сводим человека к его мозгу и относимся к мозгу не так, как ко всем остальным органам, стигма «сломанного мозга» ранит гораздо больнее остальных печатей позора, которые общество налагает на болезни или недопустимые отклонения иного рода. В дальнейшем мы увидим, что новая стигма – не просто этически сомнительное отношение к людям с психическими расстройствами, но в некоторых случаях еще и безосновательное с научной точки зрения упрощенческое отношение к тому, почему, собственно, человек подпадает под определение психически больного.
* * *
В середине XIX века викторианцы с их обостренной чувствительностью считали естественным убрать неприличные душевные болезни с глаз долой. Этот рефлекс в сочетании с расширением диагностики душевных патологий как таковых привел к росту числа пациентов лечебниц примерно с 10 тысяч в 1800 году до 100 с лишним тысяч к концу столетия. Чтобы вместить эту растущую популяцию, строились все новые сумасшедшие дома, однако спрос все равно сильно превышал предложение. Психиатрические больницы тех времен были полны противоречий: общие гуманные цели сталкивались с повседневной реальностью, поскольку система была перегружена. Величественная неоклассическая или неоготическая архитектура, широкие коридоры, отделанные красивой плиткой, а иногда даже просторные бальные залы – все это претендовало на аристократизм и роскошь, но в самих палатах из-за перенаселенности условия были совсем другие (см. рис. 12). Надзирали над всем этим почтенные доктора, которых называли алиенистами от французского слова «aliéné» («безумный» или просто «чужой»), что наталкивает на мысль об «отчужденной» душе, покинувшей тело страдальца. Многие методы лечения и вправду были чуждыми утонченному обществу – от широко используемых кандалов, ножных гирь, смирительных рубашек и камер с обитыми стенами до практики одурманивать пациентов бромидами – успокоительными средствами, от которых в наши дни отказались, поскольку выяснилось, что они токсичны и вызывают множество побочных эффектов. Идеи Тьюка и Пинеля, которые настаивали на морально-этическом воспитании душевнобольных, шли бок о бок с куда более жестокими видами «воспитания». Скажем, на фотографии, сделанной в 1869 году в знаменитой Лечебнице для бедных душевнобольных в Вест-Ридинге, изображен старик в робе, напоминающей тюремную, привязанный к креслу за шею и за руки; несчастному сдавливают лоб обручем, и он кривится от боли. Кто хотя бы раз видел эту фотографию, уже не сможет ее забыть.

Рис. 12. Бальный зал в психиатрической Лечебнице Клейбери, ок. 1893 (вверху); мужчина в смирительном кресле, лечебница для бедных душевнобольных в Вест-Ридинге, 1869 (внизу). Оба снимка публикуются с разрешения Библиотеки Вэлкам в Лондоне

На взгляд современного человека, у лечебниц XIX века была и другая аномальная черта: там была несоразмерно велика доля больных, чьи недуги были вызваны соматическими или внешними причинами. Сегодня большинство госпитализируемых психиатрических больных страдают шизофренией, маниакально-депрессивным психозом или тяжелой депрессией (все эти состояния часто называют болезнями мозга), а в документах XIX века приводятся всевозможные причины для госпитализации, самые странные и зачастую не имеющие отношения к мозгу: чаще всего это финансовые трудности, взрывной темперамент и мастурбация у мужчин и домашние скандалы, «женские болезни» и роды у женщин.
Самым страшным недугом в викторианских лечебницах для душевнобольных был так называемый прогрессивный паралич – прогрессирующая деменция и утрата моторных навыков, характерная для поздних стадий сифилиса, инфекционной болезни, передающейся половым путем. Этот недуг свел в могилу композитора Роберта Шумана, о чем мы говорили в главе 5. В отчете, составленном в 1826 году, французский психиатр Луи-Флорантен Кальмей дает леденящее душу поэтапное описание этой болезни – «усиливается бред, исчезает рассудок, сужаются эмоции, пациент не узнает даже самых близких. Постепенное ослабление высших функций перемежается пароксизмальными фазами различной продолжительности, когда бред усиливается вдвое, а возбуждение достигает предела». По подсчетам, с прогрессивным параличом в британские сумасшедшие дома поступало до 20 % больных, и до появления антибиотиков в первой трети XX века болезнь была распространена на эпидемическом уровне. На Континенте, а также в некоторых областях Нового Света обитателей лечебниц косила другая распространенная пагуба – пеллагра, смертоносный синдром «трех Д»: диарея, дерматит и деменция. Одна из самых страшных вспышек пеллагры произошла на американском Юге на рубеже XIX–XX веков, когда болезнь, по некоторым оценкам, поразила четверть миллиона человек. Впоследствии американский эпидемиолог венгерского происхождения Джозеф Гольдбергер обнаружил, что пеллагра вызывается не какой-то внешней биологической причиной, а недостатком в рационе витамина B3.
Итак, самые распространенные душевные болезни XIX века можно было вылечить антибиотиками и витаминными добавками, и это примечательно с двух точек зрения. С одной стороны, однозначно биологическая природа психиатрических синдромов, вызванных сифилисом и недостатком витамина B3, – и то, и другое вызывает дегенерацию нейронов центральной нервной системы – служит доказательством, что человеческое сознание имеет физиологическую основу. С другой стороны, этиология прогрессивного паралича и пеллагры – это довод против приравнивания душевных болезней к заболеваниям мозга как такового. Паралич и пеллагра воздействуют на поведение человека через мозг, но не вызваны мозгом. Подобные патологии служат примером многослойности контекста, в котором возникают различные психические расстройства. Налицо когнитивные и поведенческие отклонения, как и сопровождающие их биологические аномалии мозга. Но налицо и более широкая сеть причинно-следственных обстоятельств, в том числе не только конкретные стимулы или болезнетворные факторы, вызывающие мозговую дисфункцию, но и среда и общество, в котором все эти обстоятельства возникли. То есть прогрессивный паралич, например, – это одновременно и заболевание мозга, и инфекционная болезнь, и общественное зло. Именно об этой сложности писал польский врач и историк медицины Людвиг Флек, когда рассказывал о хитросплетениях моральных и медицинских представлений о сифилисе в эпоху до Нового времени.
Если в прошлом душевные болезни вызывались сочетанием внешних и внутренних факторов, то некоторые современные душевные болезни подобным же образом «делокализованы». В главах 6 и 7 мы рассматривали, в какой степени на нервную деятельность и поведение влияют факторы вне мозга. Разумеется, неудивительно, что и патологии нервной деятельности и поведения тоже объясняются сложным сочетанием факторов. Более того, есть надежные данные в пользу как внешних, так и внутренних причин душевных расстройств, из которых складывается причинно-следственная сеть, исключающая любые простые параллели между психическими нарушениями и болезнями мозга.
Хотя мы мало знаем о биологической основе большинства психических расстройств и не можем определить, «в какой степени» то или иное состояние определяется внешними и внутренними воздействиями, можно составить картину в общих чертах, если рассмотреть, как те или иные психические болезни наследуются детьми от родителей. Если болезнь наследуется так же, как, скажем, темные волосы или маленький рост, это значит, что она вызывается факторами, записанными в генах и присутствующими в ДНК в момент зачатия. Следовательно, соотнесение психических болезней с генетическими данными позволяет определить, какие болезни передаются по наследству и в какой степени. Если у человека, страдающего психическим расстройством, есть однояйцовый близнец, проще всего проверить, есть ли генетический риск, узнав, есть ли такое же расстройство и у близнеца. Поскольку у однояйцовых близнецов гены одинаковы на 100 %, у них должны быть и общие особенности вроде шизофрении или депрессии, если эти расстройства заданы генетически. Конечно, у подавляющего большинства людей, страдающих психическими болезнями, нет однояйцовых близнецов, однако это не мешает нам искать генетические причины подобных расстройств, а для этого изучать семейную историю: может быть, болезнь проявлялась у близких родственников. Поскольку у каждого из нас очень велика доля генов, общих с родителями, братьями, сестрами и детьми, следует ожидать, что если болезнь имеет генетическую природу, аномальные черты проявятся у родственников больного с большей вероятностью. С прогрессом технологии генетического картирования появился другой действенный способ проверить, есть ли у той или иной болезни наследственный компонент: собрать генетические данные у тысяч людей, и больных, и здоровых, и изучить, в какой степени наличие болезни соотносится с наличием того или иного варианта или набора вариантов генов. Разумеется, при подобных исследованиях очень важно исключить искажение результатов под воздействием сторонних факторов. Например, при изучении генетических факторов у близнецов важно отличать общие факторы среды от общей генетики близнецов. Для этого исследователи формируют контрольные группы, например, при изучении близнецов – группы разнояйцовых братьев и сестер-близнецов испытуемых, а при изучении семей – группы приемных родственников: у членов таких групп факторы среды одинаковы с испытуемыми, а генетика разная.
Все эти методы позволили ученым вычислить, какую долю распространенности многих психических заболеваний можно объяснить вариациями генетического характера (эта величина называется наследуемость). Болезни с наследуемостью 1 объясняются исключительно генетическими особенностями, а болезни с наследуемостью 0 считаются результатом исключительно внешних воздействий. На основании надежных данных, полученных в ходе множества исследований по состоянию на 2012 год, генетики Патрик Салливан, Марк Дэли и Майкл О’Донован рассчитали наследуемость нескольких распространенных психических болезней. Возглавила список шизофрения – ее наследуемость составляет 0,81; в самом низу оказалась большая депрессия с наследуемостью 0,37. У других состояний: маниакально-депрессивного психоза, СДВГ, никотиновой зависимости и нервной анорексии – значения получились промежуточные. Вывод очевиден: самые распространенные психические расстройства вызываются и генетикой, и средой, а следовательно, объяснить эти болезни одними лишь врожденными биологическими факторами не удается.
Однако в интерпретации статистики наследуемости есть свои тонкости. Например, показатель наследуемости болезни вроде большой депрессии можно толковать двояко: либо случаи болезни в целом одинаково слабо коррелируют с целым рядом генетических факторов, либо какая-то доля случаев идеально соответствует конкретным генам, а какая-то доля вообще не объясняется генетикой. Примечательно, что наследуемость не отражает специфику того, как болезни проявляются, и никогда не предсказывает, что послужит пусковым механизмом для конкретных эпизодов депрессии, маниакально-депрессивного психоза, шизофрении и т. п. у того или иного больного. Кроме того, важно учесть, что наличие или отсутствие генетических корреляций у психической болезни не гарантирует и не исключает роли биологии мозга как главной причины болезни. Гены, коррелирующие с болезнью, могут, к примеру, действовать на мозг лишь косвенно (скажем, влиять на состав веществ, определяющих физиологию эмоций, вне мозга или менять внешний вид больного таким образом, что это отражается на его социальном статусе). Напротив, отсутствие четкой связи между генами и психическим расстройством не означает, что это расстройство не вызывается в первую очередь патологией мозга. Например, черепно-мозговые травмы часто приводят к психическим осложнениям, к которым генетика не имеет прямого отношения. Мозг так или иначе затрагивается при любой болезни, влияющей на поведение, но одна лишь генетика не позволяет определить, какую роль играет в этом аномалия мозга – служит главной причиной или эффектом второго порядка. Хотя генетические данные говорят, что главную роль в душевных болезнях играет среда, нам необходимо взглянуть на мир в целом, чтобы понять, какова природа этого воздействия.
Именно эту цель поставили перед собой в 30-е годы прошлого века два социолога из Чикагского университета. Незадолго до этого под эгидой университета была организована Чикагская социологическая школа – движение ученых-активистов, которые исследовали разные районы американских городов и документировали закономерности быта их обитателей. Среди этих ученых была Рут Шонли Каван, которая в 1928 году опубликовала революционную работу о повышенной частотности самоубийств «в районах преобладающей социальной дезорганизации». Ее результаты натолкнули молодого аспиранта Роберта Фэриса на мысль применить принцип Каван к исследованиям психических болезней. В сотрудничестве со своим соучеником Г. Уорреном Данэмом Фэрис изучил 35 000 случаев душевных расстройств в Чикаго и окрестностях на протяжении более 13 лет. Эти данные выявили поразительную закономерность: распространенность шизофрении, самой загадочной из душевных болезней, тесно коррелировала с городской средой (см. рис. 13).
Количество случаев шизофрении достигало пика в бедных районах в центре города, примерно там, где сейчас стоит зеркальная скульптура Клауд-Гейт Аниша Капура, и плавно снижалось в зависимости от расстояния от эпицентра. В благополучных зеленых жилых районах вроде Хайленд-парк на севере или Гайд-парк на юге заболеваемость шизофренией составляла всего около 20 % от данных по центру города. Этот результат никак не зависел от расы или национальности жителей разных районов. Кроме того, он относился только к шизофрении: душевные расстройства вроде депрессии или маниакально-депрессивного психоза такой закономерности не подчинялись. Фарис и Данэм опубликовали свои результаты в 1939 году в виде книги «Душевные расстройства в городских районах», которая и по сей день считается вехой в развитии психиатрической эпидемиологии.
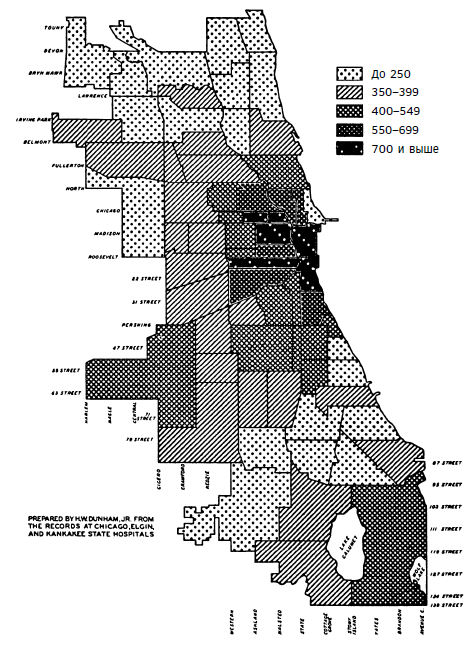
Рис. 13. Карта статистики по распространенности шизофрении в Чикаго на 1922–1931 годы, составленная Робертом Фэрисом и Г. Уорреном Данэмом по данным государственных больниц Чикаго, Элджина и Канкаки в 1939 году
К середине XX века психиатрические патологии было принято связывать в первую очередь с общественными трудностями и воздействием среды. Фэриса и Данэма критиковали за то, что и они не были свободны от этого предрассудка и не учитывали данные о наследуемости шизофрении, которые в те годы уже были доступны. Однако дальнейшие исследования прояснили и подтвердили многие их находки. Начнем с того, что похожие корреляции между городской средой обитания и шизофренией впоследствии проявились во множестве городов в целом ряде стран. Некоторые ученые предполагали, что этот эффект объясняется «социальным дрейфом» людей, склонных к психозам, в те городские районы, где стандарты жизни ниже и больше распространена наркомания, однако эксперименты европейских ученых показали, что если человек просто родился или вырос в городе, этого уже достаточно, чтобы у него в дальнейшем повысился риск возникновения шизофрении. Убедительного объяснения, почему жизнь в городе так явно связана с шизофренией, пока не найдено, но само существование этой корреляции – отрезвляющее доказательство роли среды в возникновении этой особенно разрушительной душевной болезни.
Эпидемиологи обнаружили и другие интереснейшие связи между особенностями среды и психическими недугами. Например, та же шизофрения связана с принадлежностью к этническому меньшинству, особенно у иммигрантов африканского и афро-карибского происхождения и их потомков в странах с преимущественно белым населением, в отличие от исторической родины. Марихуана и другие нелегальные наркотики, по всей видимости, повышают риск шизофрении примерно вдвое. Наконец, вероятность заболеть заметно повышается у тех, кто родился зимой, неважно, в каком полушарии, что наталкивает на мысль о связи с сезонными инфекционными болезнями. А заболеваемость большой депрессией выше у безработных, в том числе и у домохозяек, которые не ищут работу. Шансы заболеть депрессией у разведенных, вдовых и расставшихся с партнерами вдвое выше, чем у состоящих в браке или тех, кто никогда не был в браке, даже с поправкой на возраст и пол. У маниакально-депрессивного психоза, который сочетает в себе черты шизофрении и депрессии, прослеживаются связи с факторами, характерными и для той, и для другой болезни: он чаще встречается как у людей с низким образованием и доходом, так и среди разведенных и овдовевших.
Пожалуй, мы и без помощи эпидемиологов догадываемся, что душевные болезни по меньшей мере отчасти вызваны внешними обстоятельствами. Писатель Эли Визель заметил, что «в каждом из нас, и в болезни, и в здравии, есть потайной уголок, потаенная область, откуда открывается выход в безумие… Один неверный шаг, один несчастливый удар судьбы – и мы соскальзываем или падаем туда безо всякой надежды взлететь обратно». Всем нам знакомы примеры из книг, подтверждающие мысль Визеля. В полуавтобиографическом романе Сильвии Плат «Под стеклянным колпаком» героиня скатывается в депрессию, когда ей отказывают в участии в программе для начинающих писателей, и это накладывается на давно появившееся у нее ощущение профессиональной и личной несостоятельности. А Раскольников, герой романа «Преступление и наказание» Достоевского, переживает периоды безумия, когда осознает последствия чудовищного убийства, которое он совершил. Самый знаменитый пример – шекспировский король Лир, который сошел с ума из-за черствости своих дочерей: странствовать в бурю его отправили не собственные гены, а те, кто их унаследовал.
Причины психических болезней не менее сложны, чем сакральный мозг: ведь это и окружение, и генетика, и биология, занимающая промежуточное положение между ними. Как мы уже знаем, больной мозг уподобляли сломанному автомобилю; но психическая болезнь больше похожа на автокатастрофу, к которой привело сразу несколько факторов. Автокатастрофа – результат сочетания разного рода отклонений у машины, водителя и дороги; так и психическое расстройство вызывается и временными особенностями мозговой деятельности, и генетической предрасположенностью, и окружением, и обществом в целом. Иногда бывает, что автомобиль попросту не приспособлен для таких дорожных условий, так и душевнобольной человек не в состоянии выстоять в тех или иных обстоятельствах или при той или иной последовательности событий, которые привели к срыву. Данные, подтверждающие, что у психических расстройств могут быть самые разные причины, не удивляют тех, кто работает с душевнобольными пациентами или сам страдает психической болезнью.
Но и здесь общую картину искажает сакрализация мозга. Если мы слишком сосредоточимся на мозге как таковом, то упустим контекст, который заставляет мозг функционировать так, а не иначе. А это игнорирует главный урок нейрофизиологии: мозг – биологический орган из плоти и крови, на который влияет континуум причин и следствий. Однако есть и более веская причина не сводить душевные болезни к патологиям одного лишь мозга, и она касается концепции психического недуга как такового.
* * *
Седьмого июля 1970 года в одном московском подвале состоялся суд над русской поэтессой Натальей Горбаневской. Она уже несколько месяцев оставалась под арестом после того, как опубликовала в самиздате отчет о демонстрации против советского вторжения в Чехословакию в 1968 году, в которой, кроме самой Горбаневской, участвовало еще семь диссидентов. Теперь против нее выдвинули обвинение по статье 190-1 УК СССР, в которой говорилось о «систематическом изготовлении и распространении клеветнических измышлений, порочащих советский государственный строй». Больше никаких конкретных обвинений не было, однако в любом случае защитить себя Горбаневская не могла. В это время она находилась в печально знаменитой «Бутырке», где когда-то отбывал срок сам основатель КГБ Дзержинский. Более того, Горбаневскую осмотрели врачи и постановили, что она не может принимать участие в заседаниях суда по состоянию здоровья. Специалисты из Института имени Сербского – всесоюзного центра судебной психиатрии – вынесли заключение, что подсудимая «является невменяемой и нуждается в принудительном лечении в психиатрической больнице специального типа». Самые важные показания на процессе дал заведующий диагностическим отделением института имени Сербского Даниил Лунц. Он сообщил, что Горбаневская страдает «вялотекущей шизофренией», которая «не характеризуется грубо очерченными психотическими явлениями, такими как бред, галлюцинации и т. д.», но вызывает «специфические для шизофрении изменения мышления, эмоциональности и критических способностей». Поскольку никаких явных симптомов названо не было, адвокат Софья Каллистратова ничего не могла возразить против экспертного мнения Лунца. Но поскольку у нее был огромный опыт защиты диссидентов, она прекрасно понимала, чем чреват его вердикт. «Вялотекущую шизофрению» изобрел Андрей Снежневский, директор Института психиатрии Академии медицинских наук СССР и главнейший авторитет в советской психиатрии того времени. Этот фантомный диагноз был основанием для принудительной госпитализации многих противников советского режима. Жертв на неопределенный срок помещали в психиатрические больницы по всей стране, где их изолировали от общества, били и насильно лечили. Защита Горбаневской, зная, что исход процесса предрешен, поняла, что остался только один выход – умолять. «Если моя дочь совершила преступление, приговорите ее к любому, пусть к тяжкому наказанию, но не помещайте абсолютно здорового человека в психиатрическую больницу», – просит суд мать подсудимой.
Горбаневская отбыла в медицинском заключении два года; ее одурманивали лекарствами, в какой-то момент она даже объявила голодовку. В 1972 году она вышла на свободу, а вскоре после этого бежала во Францию, где и прожила до самой смерти – она скончалась в 2013 году. Популярная певица Джоан Баэз исполнила в ее честь песню, где были такие строки: «Безумна ли ты, как они говорят, или просто всеми покинута… Я знаю, что ты никогда не услышишь эту песню, Наталья Горбаневская». Хотя это предсказание не сбылось и Наталья Горбаневская, к счастью, провела вторую половину жизни в относительном благополучии, сотни других диссидентов из стран социалистического лагеря не могли этим похвастаться. Практика принудительного психиатрического лечения политических противников сохранилась до падения СССР в 1991 году, а в других странах, как считается, принята до сих пор.
Советская карательная психиатрия не вызывает ничего, кроме ужаса и отвращения, и врачей вроде Лунца и Снежневского мы, естественно, считаем преступниками. Кто-то из советских эмигрантов сказал, что Лунц ничем не лучше тех врачей, которые проводили чудовищные эксперименты над узниками фашистских концлагерей. Однако Уолтер Райх, профессор психиатрии и поведенческих наук в Университете Джорджа Вашингтона, придерживался другого мнения. В 1982 году он побывал в Советском Союзе и лично беседовал с Андреем Снежневским. Вскоре после этого Райх написал статью в «Нью-Йорк Таймс», где заметил, что «природа политической жизни и общественные представления в СССР таковы, что несогласие и в самом деле кажется там странным, а из-за природы диагностической системы Снежневского эта странность в некоторых случаях стала называться шизофренией». Иными словами, врачи из Института имени Сербского, возможно, ставили Горбаневской и другим политическим заключенным диагноз «вялотекущая шизофрения» из добросовестного заблуждения: по выражению Райха, они «были искренне убеждены, что диссиденты больны».
Сама возможность гипотезы Райха свидетельствует, что в концепции душевных болезней как заболеваний мозга есть фундаментальная логическая ошибка: понятие психической болезни по сути своей субъективно. В отличие от многих других заболеваний, где есть возбудитель, нагноение, новообразование или травма, которые можно найти, а можно и не найти, диагноз большинства психических расстройств основывается на мнении профессионала, который выносит суждение, и на принятые в обществе стандарты, которым человек должен соответствовать. Когда-то такие стандарты задавались неформально в виде культурных требований, приличного поведения или морального кодекса, а сегодня в США эталоны душевного здоровья кодифицированы в библии психиатрической профессии – «Диагностическом и статистическом руководстве по психическим расстройствам» («Diagnostic and Statistical Manual», DSM). Самое последнее, пятое издание DSM составлено международной командой, в которую вошли более 160 специалистов по психологии, психиатрии и общей медицине, а в качестве консультантов привлекли более 300 экспертов из самых разных профессиональных групп и сообществ. Приветствовалась также обратная связь от рядовых читателей. В DSM-5 приведены списки признаков примерно 300 разных психических расстройств, и каждый из них – результат консенсуса отдельных специалистов и групп, работавших над проектом.
Хотя психиатрическое сообщество в целом соглашалось с перечнем основных признаков некоторых психических расстройств еще со времени первого издания, вышедшего в 1952 году, и не требовало ничего менять, границы большинства недугов оставались размытыми. Например, согласно DSM, чтобы поставить диагноз «шизофрения», нужно выявить у больного в течение одного месяца два симптома из нижеперечисленных: бред, галлюцинации, расстройства речи, расстройства поведения и отрицательные эмоции. Далее критерии уточняются: «Со времени дебюта расстройства значительную долю времени уровень функционирования должен быть ниже уровня, наблюдавшегося до дебюта». Очевидно, что период в один месяц взят произвольно, а врач-диагност должен сам решать, в какой момент произошел дебют расстройства, и оценивать тяжесть симптомов (когда, например, мечты о карьере кинозвезды переходят грань между честолюбием и бредом и когда разговоры с дорогими покойниками из духовного опыта превращаются в галлюцинацию?). Об участии социальных факторов в определении психиатрических расстройств свидетельствует и изменение классификации болезней за последние 60 лет. В 1952 году в DSM было всего 106 расстройств – втрое меньше, чем перечислено в DSM-5. По пути исчезли статьи «невроз» и «гомосексуализм», однако появились «аутизм» и «синдром дефицита внимания». Отчасти эти перемены можно приписать новым научным данным, отчасти они лишь отражают сдвиг культурных представлений. В конечном итоге определение душевной болезни во многом статистическое: границы здравого рассудка зависят от нравов большинства в том или ином месте в то или иное время.
Журналист Этан Уоттерс изучил положение дел во всех уголках планеты и своими глазами увидел, насколько изменчиво восприятие душевной патологии. Он описывает экзотические психические состояния, в том числе амок – так малайцы называют внезапный приступ насилия или суицидального поведения, или зар – истерические припадки у ближневосточных женщин, которые, как правило, возникают во время ритуальных экстатических танцев и пения.
Уоттерс отмечает, что межкультурные исследования выявили «внушительное количество доказательств, что психические расстройства никогда не были одинаковыми во всем мире, ни по форме, ни по распространенности, а всегда вызываются и формируются этическими представлениями того или иного времени и места». А кроме того, он отмечает проникновение американской психиатрической практики в другие культуры: особенно очевидным это становится, когда в других странах принимают американскую классификацию болезней. В результате этого проникновения на смену древним местным недугам приходят психические расстройства из DSM. Как пишет Уоттерс, «горстка психических расстройств – в том числе депрессия, посттравматический стрессовый синдром и анорексия – распространяются по другим культурам со скоростью инфекционных болезней».
А если психические болезни определяются культурой, значит, любые генетические или нейрофизиологические особенности, соответствующие этим болезням, тоже подвержены культурному влиянию. Если бы советские генетики обнаружили, что вялотекущей шизофрении у диссидентов соответствуют определенные гены, обладание этими генами считалось бы фактором риска возникновения этой «болезни» у тех, у кого диссидентство еще «не проявилось». Биологи изучали бы, почему именно эти гены приводят к тому, что человек заболевает вялотекущей шизофренией. Они даже моделировали бы эту болезнь у мышей при помощи новейших молекулярных технологий – меняли бы гены мышей по образцу генов людей-диссидентов, а потом прилежно изучали бы этих мышей при помощи целого арсенала биологических методов. Такие гипотетические исследования очень напоминали бы труды многих настоящих ученых, которые сегодня работают с заболеваниями из списка DSM; вероятно, они даже принесли бы какие-то плоды. Например, выяснилось бы, что людей подталкивают к диссидентству генетически обусловленные личностные черты, вот почему у них проявляются психологические особенности, которые якобы заметили доктора вроде Снежневского и Лунца. Однако означали бы эти гены и любые связанные с ними нейрофизиологические явления, что в их основе лежит «болезнь мозга»? Не исключено, что диссидентское поведение и в самом деле связано с какими-то генетическими и физиологическими особенностями, но считать их дефектами, вызывающими болезнь, – такая же субъективность, как диагнозы врачей из Института имени Сербского.
В 1960 году психиатр Томас Сас предложил радикальное решение этого парадокса в эссе с провокационным названием «Миф о душевной болезни». Сас считал, что «идея психиатрического симптома… неразрывно связана с социальным, в том числе этическим, контекстом, в котором она сформулирована». «А для тех, кто считает психиатрические симптомы признаками болезни мозга, концепция душевной болезни избыточна и обманчива». Иначе говоря, если и в самом деле в мозге человека есть какая-то аномалия, которую можно выявить, обсуждать ее с точки зрения психики бессмысленно: ничего нового это не даст. А душевные болезни, которым не соответствуют очевидные аномалии мозга, Сас считал «житейскими проблемами», которые не следует относить к сфере медицины и лечить лекарствами и госпитализацией. В то время Саса сочли еретиком, многие коллеги-психиатры воспринимали отрицание психических болезней как безответственные нападки на свою профессию, но находились и такие, кто считал Саса защитником больных от произвола медицинского истеблишмента, а его деятельность – достойной всяческих похвал. С критикой Саса можно и не соглашаться, но она в любом случае подчеркивает, к каким серьезным последствиям приводит тот или иной угол зрения на психические болезни: определение психического заболевания диктует нам, как его лечить.
* * *
Мы убедились, что психическая болезнь – явление многослойное: и проявления, и восприятие болезни зависят от факторов культуры и среды и от их взаимодействия с особенностями человеческой биологии. В той степени, в какой мы сосредотачиваемся на одном уровне и пренебрегаем другим, искажаются и наши представления о подходящих методах лечения. Например, если бы в XIX веке мы раз и навсегда решили, что прогрессивный паралич – это в первую очередь болезнь мозга, нам едва ли пришло бы в голову, что он вызывается бактериальной инфекцией и его надо лечить антибиотиками (когда они появились). Мы предпочли бы лекарства, которые непосредственно борются с дегенерацией мозга, вызванной сифилисом. В том числе, например, так называемые нейропротекторы, то есть вещества, тормозящие нейродегенерацию, – в частности, кофеин, рыбий жир и витамин Е. А если бы мы решили считать эту болезнь результатом упадка нравов, как, собственно, и было до эры современной медицины, то скорее были бы склонны воспитывать у пациентов мораль и нравственность, поощрять моногамный стиль жизни и регулировать проституцию.
Вопрос, как лучше анализировать психические болезни, – в сущности, одна из самых спорных тем в медицине. Психиатр из Рочестерского университета Джордж Либман Энгель еще в 1977 году описал два полюса этих дебатов в своей авторитетной статье в журнале «Science». Энгель предложил биопсихосоциальную модель: следует учитывать и биологические аспекты болезни, и психологические и социальные факторы, которые влияют на восприятие симптоматики и реакцию пациента на лечение. Этот подход Энгель противопоставил биомедицинской модели, согласно которой болезнь определяется конкретной биологической причиной, как правило, на молекулярном уровне, и лечится исключительно медикаментами, хирургическими операциями и другими медицинскими методами. В этом споре Энгель отнюдь не придерживался нейтралитета: в 40-е годы еще совсем молодым врачом он занялся так называемой психосоматической медициной, которая изучает влияние социально-психологических факторов на функции организма. Защищая свою специальность от напора молекулярной медицины и растущего авторитета биомедицинской точки зрения, Энгель сокрушался, что врачи в наши дни зачастую считают, будто «им не следует учитывать психосоциальные вопросы, над которыми медицина не властна и за которые она не отвечает», либо ограничиваются в своих исследованиях «поведенческими расстройствами, которые вызваны мозговой дисфункцией».
Контраст между крайностями по Энгелю в некотором смысле отражает две доминирующие формы психиатрического лечения в наши дни: это разговорная и медикаментозная терапия. Разговорная терапия бывает самая разная, но все ее методы призваны помочь пациентам преодолевать трудности на психологическом или социальном уровне. Это и психоаналитические подходы, сосредоточенные на выявлении бессознательных или забытых мыслей и их влиянии на эмоциональные расстройства, и более современные техники, например, когнитивно-поведенческая терапия, цель которой – отучить пациентов от непродуктивных привычек и в мыслях, и в действиях. Фармакологическое лечение, напротив, непосредственно изменяет физиологические процессы в мозге. Многие медикаменты нацелены на конкретные нейрохимические процессы, в том числе селективные ингибиторы обратного захвата серотонина при лечении депрессии, а также бензодиазепины, которые действуют как седативные средства, подражая действию важнейшего тормозного медиатора в головном мозге – гамма-аминомасляной кислоты. А иногда механизм действия нейрохимических веществ не известен, но их все равно прописывают, например, литий при маниакально-депрессивном психозе.
Последние обзоры методов лечения выявляют отчетливую тенденцию расширять применение лекарств и отходить от психотерапии. Эта статистика показывает, что в медицинской культуре усугубляется перекос, против которого протестовал Энгель еще 40 лет назад. Часто цитируют доклад компании «Medco Health Solutions», согласно которому с 2001 по 2010 год неуклонно повышалось количество американцев, и взрослых, и детей, которые принимали различные лекарства от психических расстройств. За этот период доля взрослых, принимающих антидепрессанты или нейролептики последнего поколения, увеличилась примерно вдвое. Похожее исследование, проведенное в Англии, показало, что с 1998 по 2010 год лекарства от душевных расстройств выписывали все чаще – примерно на 7 % в год. Тем временем исследование журнала «American Journal of Psychiatry» показало, что доля пациентов, проходивших психотерапию в связи с психическими расстройствами, с 1998 года по 2007 год снизилась с 56 %до 43 %, а доля пациентов, которых лечат медикаментами, возросла с 44 % до 57 %.
Едва ли можно доказать, что рост применения лекарств при психических расстройствах – это результат укрепления веры в определяющую роль биологии мозга, но такая связь представляется вероятной. Мы знаем, что просвещенность общества в области нейрофизиологии стремительно росла в тот же период, что и популярность психофармакологии. Те же обзоры, которые указали на корреляцию между склонностью верить объяснениям, основанным на мозговой деятельности, и стигматизацией психических болезней, обнаружили и корреляцию между нейрофизиологической грамотностью и относительной готовностью принимать психиатрические лекарственные препараты. Логично, что если общество считает, что шизофрения или депрессия вызываются дисбалансом в нейрохимических процессах или другими дисфункциями мозга, больные охотнее соглашаются лечить свои расстройства лекарствами, которые воздействуют непосредственно на мозг. Психиатр Салли Сэйтел и психолог Скотт Лилиенфельд с этой логикой согласны, но сомневаются в результате. Они пишут, что «модель заболевания мозга сужает диапазон клинических средств» и «делает излишний упор на ценность фармацевтического вмешательства». Автор научно-популярных статей по медицине Роберт Уитакер идет еще дальше и винит расширение использования медикаментов в эпидемии психиатрических побочных эффектов. Уитакер убежден, что обществу внушают ложные представления об эффективности психофармакологии. Он говорит, что пациентов с детства приучают к мысли, что «у них с мозгом что-то не так и теперь им, вероятно, придется пожизненно принимать психиатрические лекарства, как „диабетики принимают инсулин“».
Но ведь дихотомия между лекарством для мозга и разговором для сознания – ложная дихотомия, отчасти подкрепляемая сакрализацией мозга. Даже если мы признаем, что мозг играет главную роль в нашем сознании и поведении, нетрудно понять, что страдальцу должен помочь широкий спектр методов воздействия на мозг, и изнутри, и снаружи. Напротив, нельзя игнорировать тот факт, что психотерапия действует не на метафизическую душу, а на физического человека, которому полный сочувствия голос полезен не меньше, чем эффективное лекарство. «Разделение методов лечения на биологические и психосоциальные, на фармакотерапию и психотерапию, – миф, поскольку цель и тех, и других методов – нездоровое функционирование нервной системы», – разъясняют Аарон Проссер, Бартош Хелфер и Штефан Лойхт в недавней редакционной статье в журнале «British Journal of Psychiatry». Они подчеркивают, что разница просто в образе действия: лекарства обеспечивают относительно неспецифические изменения в химии мозга, а разговорная терапия – «индивидуально подобранную модуляцию» тех же биологических явлений. Это важный вывод, поскольку он ставит под сомнение идею о ненаучной природе немедикаментозных методов лечения психических расстройств, а следовательно, облегчает пациентам задачу найти тот метод лечения, который принесет им больше всего пользы.
Дихотомия между фармакотерапией и психотерапией ложна и по другой причине: ни тот, ни другой подход не рассматривает проблему психической болезни на уровне общества и культуры. И лекарства, и разговоры узко нацелены на сознание или мозг конкретного пациента, так что с давних времен почти ничего не изменилось. Однако взаимосвязь мозга, тела и окружения подсказывает, что выявление и лечение психических болезней должно происходить на уровне, выходящем за рамки внутренней жизни личности. История учит, что классические синдромы прогрессивного паралича и пеллагры не удалось бы искоренить, если бы не эпидемиологические исследования и не последовавшие за ними масштабные мероприятия в области здравоохранения. Кроме того, тесная корреляция шизофрении с детством в городе, а маниакально-депрессивного психоза – с низким доходом и образованием показывает, что роль контекста в психиатрии еще предстоит исследовать. Поэтому нельзя считать психические болезни просто проблемами индивидуального мозга или сознания: каждого больного следует рассматривать в широком контексте – где и как он живет, какие социальные силы и факторы среды действуют на него параллельно с биологическими факторами и как все это совокупно влияет на его душевное здоровье. Без эффективной работы с этими контекстуальными силами невозможно облегчить бремя психической болезни.
Если рассматривать психическую болезнь не как проблему отдельного человека, а как вопрос его жизненных обстоятельств, это станет одним из самых действенных способов ослабить стигму. Патрик Корриган и Эми Уотсон называют такие контекстуальные картины психиатрических расстройств психосоциальными – то есть пользуются старым термином Энгеля, но опускают «био». «Мы не утверждаем, что психическая болезнь подобна любой другой медицинской проблеме, – говорят исследователи. – Психосоциальная картина психической болезни делает упор на стрессогенные факторы среды и травму как на главные причины недуга». Корриган и Уотсон цитируют несколько исследований и пишут, что «в противоположность биологической аргументации, психосоциальное толкование душевной болезни, как выяснилось, сильно улучшает имидж больного и уменьшает страх заболеть». Вместо того чтобы дегуманизировать больных, обвиняя во всем «сломанный мозг», и ставить их вне закона, осуждая за «нравственное уродство», психосоциальное толкование рисует душевную болезнь как «понятную реакцию на житейские события».
В наши дни, вероятно, распознавать факторы среды и общества, влияющие на психическое здоровье, и работать с ними стало легче благодаря достижениям науки и техники. Об этом заговорили, в частности, в 2015 году, когда Томас Инсел, в то время – глава Национального института психического здоровья, потряс коллег заявлением, что покидает свой пост и уходит в технологический гигант «Google». Свое решение Инсел обосновал тем, что давно мечтает задействовать Интернет для усовершенствования диагностики и методов лечения. «Технология способна обеспечить почти весь диагностический процесс, поскольку можно применять датчики и собирать объективную информацию о поведении», – говорит Инсел, намекая, что подобные измерения, вероятно, придут на смену диагнозам по DSM. Сеть взаимосвязанных датчиков поможет распознать неуловимые колебания в голосе или поведении человека, которые просигнализируют о начале психического расстройства. «Кроме того, многие методы лечения психических болезней – это психосоциальные интервенции, а их можно делать и при помощи смартфона», – добавляет Инсел. Особенно настойчиво он советует проводить дистанционно, при помощи смартфонов и планшетов, сеансы когнитивно-поведенческой терапии, поскольку это снизит барьеры, мешающие получить лечение.
Вокруг интернет-методов в психиатрии ведутся жаркие споры, особенно по вопросу о распознавании психических болезней при помощи онлайн-наблюдения за поведением человека. Например, депрессию можно выявить и диагностировать на основании закономерностей пользования Интернетом, а возможно, и по содержанию поисковых запросов. Психологи Эдриен Уорд и Пьеркарло Вальдесоло пишут, что «частый обмен файлами, интенсивная электронная переписка по почте и в чатах, склонность быстро переключаться с сайта на сайт или на другие онлайн-ресурсы – все это указывает на риск возникновения симптомов депрессии». Можно было бы задействовать подобные данные для выявления тех, кому нужно медицинское обследование, если бы не очевидные сложности, связанные с охраной частной жизни. Однако, если выйти на уровень выше, мы столкнемся с менее спорной мыслью, что можно анонимно соотносить данные о поведении в Интернете и его патологических закономерностях с общественными факторами и особенностями среды – характеристиками тех или иных регионов, экономическим положением, культурными нишами и т. п. Тогда интернет-скрининг послужил бы своего рода переписью психического здоровья населения, причем его чувствительность к самым разным критериям была бы несравнимо выше, чем у любого доступного в наши дни опроса. Так могут выглядеть современные классические исследования по психиатрической эпидемиологии, которые с небывалой ясностью покажут, что психическое здоровье – это не просто «сломанный мозг» конкретного человека, а феномен гораздо более масштабный, зависящий от ментального ландшафта, в котором обитают люди во всем мире.
Технология способна стать инструментом, который позволит понять, как взаимосвязан мозг со здоровьем и с болезнью, что он дает и что он получает в обоих случаях. Если мы высветим причинно-следственную сеть, окружающую каждого из нас, то технология в этой роли поможет преодолеть представления, что наш мозг не более чем физический аналог независимой души, в наличие которой у себя мы когда-то верили. Кроме того, технология может стать инструментом целенаправленного изменения мозга и его функционирования, о чем уже несколько десятилетий постоянно пишут фантасты и футуристы. Из следующей главы мы узнаем, как сакрализация мозга питает подобные фантазии и в чем она их ограничивает.

