Книга: Варикоз и варикозная болезнь нижних конечностей
Назад: Анатомо-физиологические особенности развития варикоза и варикозной болезни нижних конечностей
Дальше: Клиническое течение и диагностика варикозной болезни и варикоза нижних конечностей
Классификация варикозной болезни и варикоза нижних конечностей
Выбор метода лечения варикозной болезни и варикоза требует разработки рациональной классификации. Последняя как бы должна определять оптимальный путь лечения конкретного больного с учетом этиологии, патогенеза, патологоанатомических форм болезни, клинических проявлений и наступивших осложнений. Это трактуется необходимостью обоснованного применения терапевтического, консервативного и хирургического методов лечения. Последние подразделяются на малоинвазивные, в том числе склеротерапию (удаление измененных вен из миниразрезов, лазеро– и криофребэктомии), и, наконец, стандартные расширенные флебэктомии. В настоящее время интенсивно разрабатываются методики по коррекции клапанного аппарарта системы глубоких вен. Все это требует определения специальных показаний для проведения указанных выше методов лечения.
Классификация F. Martorell (1972) опирается на этиологические факторы, совершенно не отделяя варикозную болезнь нижних конечностей от других патологических состояний, при которых наблюдается варикозное расширение вен. Это затрудняет использование данной классификации. Такая же участь постигла и классификации, которые базировались только на клинических проявлениях (H.J. Zeu, 1979, W. Rodish и Р.Н. Pelzer, 1994).
На совещании Российских флебологов в г. Москве в 2000 г. разработана новая классификация варикозной болезни нижних конечностей.
Формы варикозной болезни:
1) внутрикожный или подкожный сегментный варикоз без патологического вено-венозного сброса;
2) сегментарный варикоз с рефлюксом по поверхностным и перфорантным венам;
3) распространенный варикоз с рефлюксом по поверхностным и перфорантным венам;
4) варикозное расширение при наличии рефлюкса по глубоким венам.
Степень хронической венозной недостаточности:
0 – отсутствует;
1 – синдром тяжелых ног, преходящий отек;
II – стойкий отек, гипер– или гипопигментация, липодерматосклероз, экзема;
III – венозная трофическая язва (открытая, закрытая) с указанием локализации и стадии раневого процесса.
Осложнения: кровотечение, тромбофлебит, трофическая язва.
К сожалению, подобная классификация не учитывает некоторые патофизиологические особенности развития варикозной болезни: как первичное поражение клапанного аппарата магистральных бедренных вен (восходящая форма варикозной болезни), так и неблагоприятного прогноза в отношении рецидива. Нет в этой классификации и клинических групп, которые бы обосновывали применение тех или иных методов лечения. С учетом патофизиологии нами принята и используется рабочая классификация варикозной болезни, в основу которой положены принципы классификации российских флебологов.
Рабочая классификация варикозной болезни нижних конечностей
I. По форме:
1) нисходящий варикоз, когда патологический процесс развивается по большой подкожной вене бедра начиная с устья;
2) восходящий варикоз, который развивается со стопы и обусловлен чаще всего несостоятельностью клапанного аппарата системы глубоких вен бедра, голени и стопы.
II. По клиническим группам (по проявлению заболевания):
1) первая группа – внутрикожный или подкожный сегментарный варикоз без наличия несостоятельных перфорантов;
2) вторая группа – расширенные фрагменты венозных стволов (на бедре или голени с частичным сохранением клапанного аппарата), имеются единичные несостоятельные перфорантные вены с перетоками между собой;
3) третья группа – варикозно расширенная большая подкожная вена бедра и голени с переходом на стопу и наличием несостоятельных перфорантных вен;
4) четвертая группа – варикозно расширенные подкожные вены систем большой подкожной вены и малой подкожной вены с наличием несостоятельных перфорантных вен и индурацией тканей в нижней трети голени и стопы;
5) пятая группа – варикозное расширение поверхностных вен, большой или малой подкожной вены с индурацией тканей, наличием несостоятельных перфорантных вен и трофическими язвами на нижней трети голени, иногда лодыжках, стопе (рис. 26).
III. По степени хронической венозной недостаточности:
0 – отсутствие симптоматики;
1 – синдром “тяжелых ног”, преходящие отеки;
2 – стойкие отеки, гипер– или гипопигментация, индурация тканей, экзема;
3 – венозная трофическая язва (с подвижным или неподвижным дном).
IV. По осложнениям: кровотечения из язв или вен, тромбофлебит вен, рожистое воспаление, признаки лимфодемы.
Представленная рабочая классификация варикозной болезни нижних конечностей во многом определяет выбор метода лечения, поиск применения новых методик консервативного и хирургического лечения, предопределяет прогноз лечения. Важное значение при этом придается вено-венозному сбросу в системе глубоких, перфорантных и поверхностных вен. При этом учитываются различные виды вертикального и горизонтального венозного сброса, выявляемого не только специальными методами исследования (УЗИ, флебография), но и функциональными пробами.
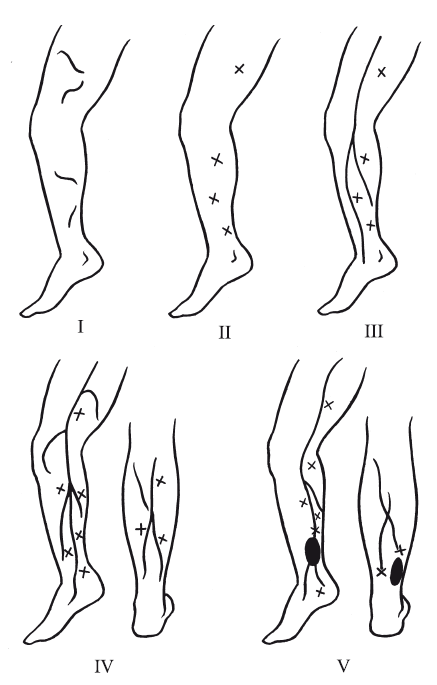
Рис. 26. Клинические формы варикозной болезни
Форма варикозной болезни. Наиболее благоприятным в смысле прогноза является нисходящий варикоз. Удаление варикозно измененных стволов подкожных вен и особенно при несостоятельных перфорантных венах является по своей сути радикальным вмешательством независимо от клинических групп. Проведенные нами исследования 925 больных с разными формами варикозной болезни показали, что при нисходящем варикозе клинические трофические проявления выражены реже и наступают позже. Если косметические неудобства у больных в этой ситуации почти одинаковы с таковыми у пациентов с восходящим варикозом (соответственно 14 % и 16 %), то отеки на ногах встречаются значительно реже при нисходящей форме, чем при восходящей (соответственно 10 % и 90 %). Чувство распирания при нисходящем варикозе встречается только у 57 % против 93 % при восходящей форме. Соотношение поступающих в стационар больных с нисходящей формой варикозной болезни в 4 раза выше, чем с восходящей формой. Интересен факт, что при постфлебитическом синдроме вся указанная симптоматика почти в 100 % отмечается у наблюдаемых больных.
Клинические группы варикозной болезни. Выделение их очень важно для определения объема хирургического вмешательства. Об этом будет сказано ниже.
Нарушение венозного оттока, или хроническая венозная недостаточность. Она неоднозначная для различных форм варикоза и представлена в табл. 2.
Из таблицы 2 видно, что с выраженным расстройством венозного оттока больные чаще поступают в стационар для хирургического лечения – 5 % при нисходящем варикозе, 27 % при восходящем варикозе (3-я степень нарушения венозного оттока). Отмечено, что выраженное расстройство венозного оттока при восходящей форме варикоза может наблюдаться уже в молодом возрасте (20–30 лет) и прогрессивно увеличивается в 50–60 лет и старше (почти в 3–5 раз). Процентное соотношение этого явления представлено на рис. 27.
Таблица 2. Хроническая венозная недостаточность при различных формах варикозной болезни
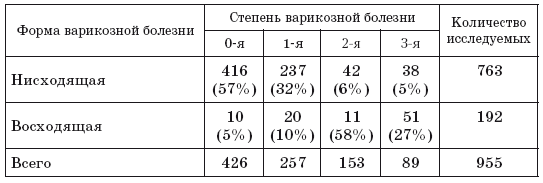
Таким образом, прогноз клинического течения у неоперированных больных с варикозным расширением вен при восходящей форме, особенно в пожилом возрасте, неблагоприятный.
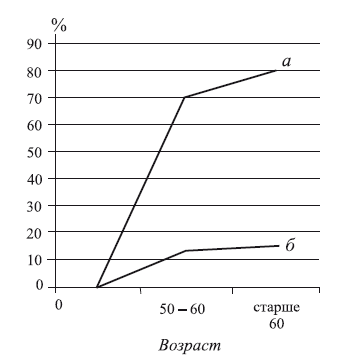
Рис. 27. Сравнительные данные частоты хронической венозной недостаточности 3-й степени при варикозной болезни у лиц пожилого возраста:
а – восходящий варикоз; б – нисходящий варикоз
При посттромбофлебитическом синдроме выраженные расстройства кровоснабжения наступают в ближайшие сроки (5–6 лет) после острого флеботромбоза.
Осложнения варикозной болезни нижних конечностей. Основным из них является образование трофических язв. Чаще всего это осложнение развивается у больных с восходящим варикозом. Отмечено, что трофические язвы локализуются на нижней трети голени со внутренней стороны, иногда без выраженного расширения основных стволов подкожных вен. Вокруг язвы обычно наблюдаются венозные телеэктазии, а перфоранты располагаются под дном язвы и хорошо пальпируются в виде “сетки” (“решетки”) симптомом, описанном И.С. Старосветской (рис. 28).
Трофические язвы возникают и при нисходящем варикозе на фоне выраженного варикозного расширения большой подкожной вены, реже – малой. Поэтому трофические язвы на наружной стороне голени наблюдаются почти в 10 раз реже. Во всех случаях отмечается выраженная несостоятельность перфорантных вен.
При близком предлежании дна язвы к перфорантам и при высоком ортостатическом венозном давлении стенка перфоранта раскрывается в дно язвы и возникает обильное венозное кровотечение. При горизонтальном положении больного оно, как правило, останавливается. Это указывает на прямую связь кровотечения с высоким ортостатическим давлением.
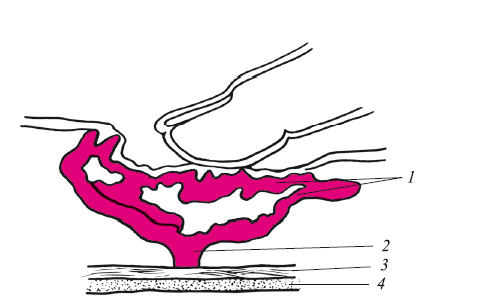
Рис. 28. Варикозное сплетение несостоятельных перфорантных вен под дном трофической язвы, обусловливающих симптом “решетки”:
1 – венозное варикозное сплетение; 2 – несостоятельный перфорант; 3 – надкостница; 4 – кость
Острый тромбофлебит. Он может возникнуть во всех случаях варикозной болезни: на бедре, голени. Под тромбофлебитом подразумевается острая закупорка просвета поверхностных вен тромбом. Он обычно фиксируется к стенке вены. Несомненно, что в этиологии тромбообразования играют роль коагуляционные свойства крови и скорость кровотока. Замедление его предрасполагает к внутрисосудистому свертыванию крови. Затем к этому процессу присоединяется неспецифическое воспаление. Тромбофлебит может развиться в результате воздействия воспаления, травмы и других факторов извне. Через перфоранты тромбообразование может распространиться на глубокую систему вен, вызвав флеботромбоз, чреватый эмболией легочной артерии со смертельным исходом. Следует сказать, что флеботромбоз и тромбофлебит отличаются друг от друга только локализацией процесса.
Экзема. Она наблюдается при трофических язвах или индурации ткани. Экзема иногда служит предпосылкой развития рожистого воспаления, часто рецидивирующего. Клиническая дифференцированность этого осложнения от распространенного тромбофлебита особенно на голени бывает трудна.
Локализация варикозно расширенных вен. Имеется в виду преимущественная локализация варикозно расширенных вен: на бедре, голени, на стопе или их различные сочетания. Однако такая локализация является относительной, так как видимые подкожные вены на бедре могут сочетаться со скрытыми подкожными венами на голени и наоборот. Опыт показывает, что варикозные вены на голени почти в 80 % случаев сочетаются с варикозом на бедре. Последний клинически может быть не выраженным.
Представленная рабочая классификация не учитывает исходов лечения, и в частности возникновения послеоперационных рецидивов заболевания, о которых будет написано в соответствующей главе.
Постфлебитический синдром. Основным его признаком является хроническая венозная недостаточность. После острого периода, который длится обычно около 1–2 месяцев, хроническая венозная недостаточность развивается довольно быстро и склонна к прогрессированию, особенно при неадекватном лечении (с первых дней лечения не проводится достаточной профилактики развития варикоза нижних конечностей).
Классификация постфлебитического синдрома очень близка к варикозной болезни, но имеет и свои особенности:
1. По форме: реканализационная и окклюзионная.
2. По степени венозного оттока: компенсированный, субкомпенсированный и декомпенсированный.
3. По степени хронической венозной недостаточности: 0,1, II, III.
4. По клиническим группам: пять групп (так же, как и при варикозной болезни).
5. По степени хронической венозной недостаточности (подобно варикозной болезни).
6. По осложнениям: кровотечения из язв, тромбофлебит, отеки, рожистое воспаление.
Самой существенной особенностью данной рабочей классификации является то, что первоначально приходится решать вопрос о состоянии венозного оттока из пораженных конечностей. Это осуществляется проведением специальных функциональных проб, в том числе и использованием эластических бинтов. Выявление окклюзионной формы при помощи флебографии уточняет и локализацию постфлебитического синдрома. Окклюзия может захватывать различные участки или сегменты глубокой системы вен (рис. 29). Все это вместе позволяет определять тактику лечения. Клинические группы, осложнения позволяют обосновать применение метода лечения.
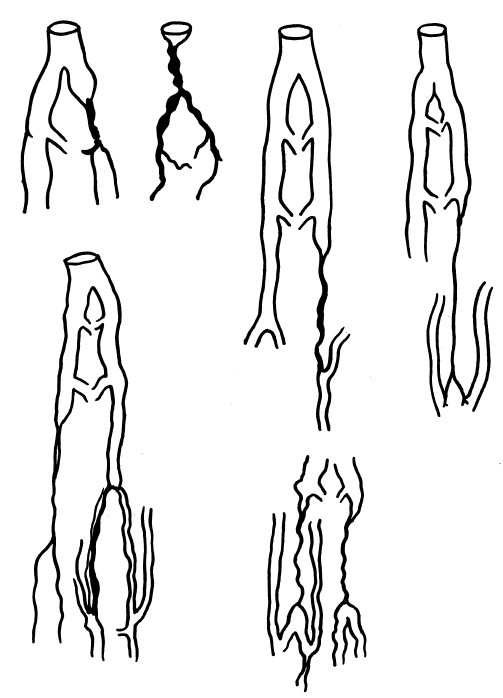
Рис. 29. Различные локализации окклюзионных форм постфлебиотического синдрома
Классификация артериовенозных свищей. Несмотря на то что основным проявлением данной патологии является варикозное расширение вен нижних конечностей, клиническое течение существенно отличается от варикозной болезни и постфлебитического синдрома.
1. По этиологии: врожденные и приобретенные (травматические).
2. По распространению: локальные и обширные (запущенные).
3. По локализации: кожные, подкожные, на пальцах стопы, на стопе, голенях, бедрах.
4. По глубине поражения тканей: поверхностные (внутрикожные), подкожные, подфасциально-мышечные, внутрикостные, тотальные.
5. По клиническому проявлению: варикозное расширение вен, изъязвления, кровотечение, некроз тканей.
Классификация венозных капиллярных гемангиом. Она рассматривает в основном их величину, распространенность и локализацию. Это играет принципиальное значение при выборе метода лечения.
Классификация варикозно расширенных вен при гипо– и аплазии вен глубокой системы. Наблюдаемые при этой патологии варикозные вены всегда сочетаются с пигментными пятнами на коже. Их размеры, локализация лежат в основе классификации. Если поражаются внутренние органы, указываются их характер, локализация и возможные осложнения (в виде кишечных кровотечений).
Назад: Анатомо-физиологические особенности развития варикоза и варикозной болезни нижних конечностей
Дальше: Клиническое течение и диагностика варикозной болезни и варикоза нижних конечностей

