Книга: Оздоровительный бег в любом возрасте. Проверено на себе
Назад: Бег и дыхание
Дальше: Бег, нервы и эмоции
Бег и артериальное давление
Большой интерес при регулярных продолжительных занятиях оздоровительным бегом вызывает обеспечение организма питательными веществами и кислородом, носителем которых является кровь. Круговорот крови в организме зависит от кровяного давления. Главную роль в системе кровообращения играет сердце, которое, сокращаясь (момент систолы) и расслабляясь (момент диастолы), выполняет роль насоса, перекачивающего кровь по сосудам. Давление в кровеносных сосудах называется артериальным давлением (АД): систолическим (верхним), когда сердце выталкивает кровь в сосуды, диастолическим (нижним), когда сердечна я мышца расслабляется, показывая только внутреннее сопротивление сосудистой сети.
АД регулируется артериолами – самыми мелкими ответвлениями артерий. При сужении артериол их сопротивление повышается и сердцу приходится прикладывать большие усилия, чтобы качать по ним кровь; при этом систолическое и диастолическое давление повышается.
Кровь перекачивается из одной части тела в другую, и кровяным клеткам требуется около 1,5 секунды, чтобы пройти через само сердце. А из сердца они гонятся в легкие и обратно, что занимает от 5 до 7 секунд. Чтобы дойти от сердца до сосудов головного мозга и обратно, крови требуется около 8 секунд. Самый долгий путь – от сердца вниз по туловищу через нижние конечности до самых пальцев ног и обратно – занимает до 18 секунд.
На весь путь, который кровь проделывает по телу (от сердца к легким и обратно, от сердца в разные части тела и обратно), уходит около 23 секунд. За сутки клетка крови совершает по телу около 3000 путешествий в сердце и обратно. Общее состояние организма влияет на скорость, с которой течет кровь по сосудам тела. Например, повышенная температура или физическая работа увеличивает частоту сокращений сердца и заставляет кровь циркулировать быстрее [ «СБ», 7 февраля 2008 года].
АД может заметно изменяться не только в различные дни, но и в течение суток и даже в течение часа. На величину АД влияют самые различные факторы: физические нагрузки, состояние погоды, стрессовые ситуации, продукты питания, некоторые болезни, лекарственные средства, состояние покоя и сна. Подобные кратковременные изменения АД совершенно нормальны (рис. 2.1).
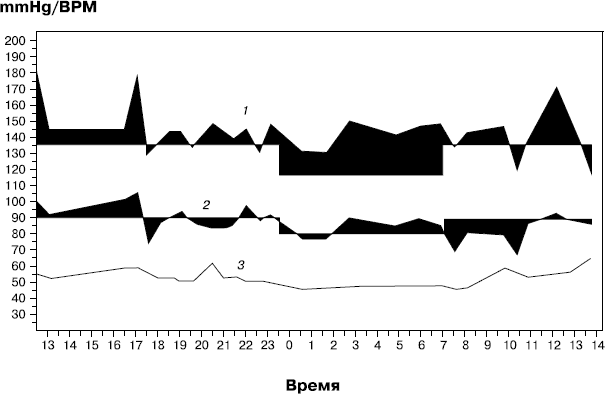
Рис. 2.1. Запись колебания верхнего (1), нижнего (2) артериального давления и пульса (3) в течение суток (Р. А. Станкевич, 12–13 декабря 2011 года)
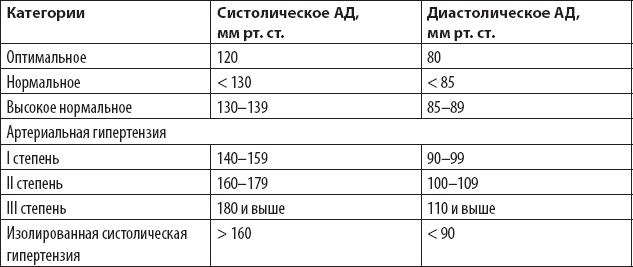
АД подразделяется на оптимальное, нормальное, высокое нормальное и повышенное (артериальная гипертензия), а также существует еще изолированная систолическая гипертензия (табл. 2.4).
Таблица 2.4. Артериальное давление
Артериальная гипертензия (АГ) – современное название гипертонической болезни. Она является самым распространенным заболеванием сердечно-сосудистой системы. Встречается у 40 % взрослого населения. В современной медицине под артериальной гипертензией кардиологами принято понимать стойкое повышение АД до 140/90 мм рт. ст. и выше в отсутствие приема препаратов, снижающих давление. В настоящее время на нашей планете более 1 миллиарда человек имеют повышенное АД, а учитывая демографические тенденции к увеличению числа лиц старше 65 лет, численность гипертоников будет расти.
По мнению экспертов Всемирной организации здравоохранения (ВОЗ), нормальное систолическое (верхнее) АД должно быть ниже 140 мм рт. ст., а диастолическое (нижнее) – ниже 90 мм рт. ст. независимо от возраста и пола [57]. При таком АД медикаментозное лечение препаратами не требуется.
Для больных артериальной гипертензией целевой уровень АД, к которому следует стремиться, должен быть ниже 140/90 мм рт. ст., а при наличии еще и сахарного диабета – ниже 130/85 мм рт. ст. Для достижения такого уровня АД необходимо, полагают кардиологи, принимать гипотензивные препараты довольно длительное время, часто в течение всей последующей жизни [48].
На ранних стадиях развития АГ может протекать бессимптомно, без предъявления жалоб. Коварство АГ заключается в том, что зачастую первым проявлением болезни является инфаркт миокарда или инсульт мозга.
Иногда эти начальные проявления болезни заканчиваются трагически. Поэтому иметь высокое АД – значит подвергать себя риску развития этих болезней, сокращать свою жизнь. Чем дольше АД остается повышенным, тем выше риск поражения различных органов.
Изолированная систолическая гипертензия существует тогда, когда выявляется повышение только систолического АД при нормальном или низком диастолическом АД. Такой вид АГ чаще встречается у людей пожилого возраста и связан с атеросклеротическим поражением артерий, утолщением и уплотнением их стенок, снижением эластичности. Все осложнения АГ связывают сейчас с повышением именно систолического АД.
Длительное повышение АД может быть вызвано факторами риска – управляемыми и неуправляемыми, которые часто взаимосвязаны. К наиболее существенным управляемым факторам риска относятся:
• курение табака (никотин, сужая кровеносные сосуды, повышает АД);
• избыточная масса тела, ожирение (серьезная нагрузка на сердце);
• подверженность регулярным психоэмоциональным стрессам;
• чрезмерное употребление алкоголя (рекомендуется не превышать в пересчете на чистый спирт для мужчин 20–30 г/сутки, для женщин – 10–15 г/сутки);
• малоподвижный образ жизни (гиподинамия, гипокинезия);
• избыточное потребление поваренной соли (не должно превышать 5 г/сутки);
• высокий уровень холестерина.
Вышеперечисленные факторы можно контролировать, ограничить их воздействие на организм и снизить до минимума вероятность возникновения АГ.
К неуправляемым факторам риска, устранить влияние которых мы не можем, относятся:
• наследственная предрасположенность к АГ;
• возраст (чем старше, тем вероятнее риск иметь повышенное АД);
• пол (у мужчин АГ развивается в возрасте 50–55 лет, у женщин – после наступления менопаузы).
Повышение АД часто не ощущается вовсе. Но в моменты обострения (гипертонических кризов) значительно ухудшается состояние: возникают сильная головная боль, головокружение, появляется звон в ушах, могут быть нарушения зрения, спутанность сознания. Вместе с тем повышенное АД оказывает неблагоприятное воздействие на органы-мишени: сердце (увеличивается его масса, развивается инфаркт миокарда), сосуды (развивается атеросклероз), глаза (поражаются сосуды сетчатки), почки (склеротические процессы формируют почечную недостаточность), головной мозг (острое нарушение кровоснабжения мозга – ишемический инсульт, то есть недостаточное поступление крови в структуры мозга, инфаркт мозга; геморрагический инсульт, то есть разрыв сосудов и кровоизлияние в мозг). Мозговой инсульт и острый инфаркт миокарда являются особо грозными и опасными для жизни осложнениями.
Современные кардиологи и терапевты, с рекомендациями которых автору довелось познакомиться и изложить выше основные положения их взглядов на проблему АД, однозначно советуют лечиться от повышенного АД традиционными методами, чтобы снизить его до целевого уровня 140/90 мм рт. ст. Причем лечение может продолжаться долгие годы, всю оставшуюся жизнь, ибо эта болезнь считается неизлечимой. Эти методы разделяются на немедикаментозные (здоровый образ жизни, отказ от вредных привычек, рациональное питание, регулярная физкультура) и медикаментозные (прием лекарственных антигипертензивных средств установленных пяти международных групп, состоящих из нескольких сотен наименований, а по назначению врача следует принимать комбинацию из 2–3 и более препаратов – мыслимо ли неспециалисту в этом разобраться?).
Так нужны или нет таблетки от артериального давления? Кардиологи говорят: нужны, иного выхода нет, высокое давление – это на всю жизнь.
Но, оказывается, есть и другое мнение. Точка зрения председателя общественного объединения «Здоровье подрастающего поколения – будущее нации», доцента, кандидата биологических наук Владимира Боковца: «Исследуя проблему около 50 лет, я пришел к выводу, что артериальное давление – такой же индивидуальный показатель, как отпечатки пальцев, тембр голоса, цвет глаз, запах. Никоим образом не следует всех грести под одну гребенку, считая, что норма – это 120 на 80. Мне кажется, что фармацевтическим магнатам очень выгодно посадить нас на таблетку» [ «СБ», 4 апреля 2009 года]. Внесем поправку: цифрами «нормального» давления принято в настоящее время считать 140/90, но это, в принципе, не меняет приведенную позицию. Ведь каждые 3–5 лет рекомендации кардиологов пересматриваются.
Не всегда надо сбивать повышенное АД, считает заслуженный врач России доктор медицинских наук, профессор В. Г. Радченко. Зачастую, обнаружив повышенное АД, спешат вернуть его в норму с помощью каких-либо лекарственных средств. Такая практика может привести к ухудшению функции почек и развитию вторичных неблагоприятных эффектов. Медицинской науке хорошо известно, что функция почек с ростом систолического АД улучшается и что почки – единственный орган, которому требуется высокое давление для фильтрации крови. При очень низком, менее 80 мм рт. ст., почки прекращают фильтрацию. Длительное, значительное, искусственное снижение АД неблагоприятно скажется на всем организме, увеличится риск осложнений и перехода артериальной гипертензии в хроническую форму. Поскольку почки всегда участвуют в процессе регуляции АД, то очень важно улучшить функцию почек [Гогин Е. Е. Гипертоническая болезнь. – М., 1997].
У пишущего эти строки, любителя бега со стажем более 40 лет, давно уже возникал вопрос: почему у всего человечества, по версии ВОЗ, должно быть одинаковым оптимальное артериальное давление – 120/80? Ведь люди в разных местах земного шара значительно различаются по цвету кожи, росту, образу жизни, истории, культуре, обычаям, питанию, религиям, психологическому складу, темпераменту. Одни живут за полярным кругом, другие в жарких странах или в умеренном климате. Не может быть, чтобы условия существования не накладывали на них какие-то особенности в отношении приспособления сердечно-сосудистой системы индивидов к жизни.
Вот, например, когда я начал участвовать в массовых соревновательных пробегах, где требовалось предъявлять медицинскую справку-допуск, у меня при медосмотре фиксировали АД не ниже 140/90, а о 120/80 не было и речи. Это было в возрасте 40–50 лет. А позже, когда до 62 лет я участвовал в 32 официальных международных марафонах (42 км 195 м), а в год я набирал 2000–2400 км бега, ничего не менялось. Кстати, в Западной Европе, а потом и у нас отменили эти справки-допуски к пробегам – каждый участник должен сам отвечать за свое здоровье.
Постепенно мое АД с возрастом немного подрастало, в среднем 150/90, порою 170/100, меняясь в течение суток в разные часы в пределах 135/80–190/100. Терапевты и кардиологи, к которым я обращался во время ежегодных диспансерных осмотров (а также уважаемый академик-кардиолог Георгий Иванович Сидоренко), пожимали плечами, говорили о десятках причин и советовали пить таблетки для снижения АД. Следуя их назначениям, я принимал наборы разных гипотензивных препаратов в течение 1–2 месяцев, но это не влияло на АД, после чего я эту практику прекратил.
Все оставалось по-прежнему: я с удовольствием продолжал бегать на длинные дистанции (10–20, иногда 30 км), повышенного АД я никогда не чувствовал (но домашний тонометр постоянно использовал), головных болей и головокружения практически никогда не ощущалось (видимо, положительно влияла активная кислородная подпитка мозга при пробежках).
Но вот спортивные врачи в своих публикациях дружно говорили о том, что регулярный оздоровительный бег нормализует АД (снижается периферическое сопротивление, расширяются просветы сосудов и сохраняются такими после тренировки на какое-то время, до следующего пробега через 1–2 дня). Эта приятная теоретическая закономерность, которую я взял на вооружение, никак не соответствовала моей многолетней практике бега. Хотя я и бегаю три раза в неделю, обычно через день, по 10–20 км за пробег, но стойкого снижения АД не прослеживалось. Вслед за временным спадом следовал подъем до среднесуточного уровня 160/95. Это меня нисколько не огорчало, самочувствие оставалось хорошим, ничего не болело. И, если бы не показания тонометра, я бы не обращал на это внимания. Но, как испытателю-исследователю на своем организме, мне хотелось бы прояснить эту проблему с помощью специалистов, имеющих более широкий круг наблюдений. Может быть, таково мое «рабочее» АД?
Еще возникает такой вопрос. При продолжительных пробегах и в жаркую погоду, а также зимой в теплой одежде теряется много жидкости. Поэтому организм жаждет, а сосуды сужаются, АД повышается. Как это сопоставляется с тем, что при беге от активной циркуляции крови сосуды должны расширяться, а АД снижаться? Может быть, первый фактор (жажда) преобладает, а в результате на финише АД вовсе не снижено, а бывает, наоборот, держится прежним или повышается?
А пока я ищу ответ на свой вопрос в новейших общедоступных публикациях. Одна из них, довольно убедительная, производит большое впечатление, поэтому остановлюсь на ней более подробно.
Последние 14 лет в Самаре под научным руководством одного из основателей космической медицины, известного физиолога академика Российской академии медицинских наук Николая Александровича Агаджаняна работала группа физиологов и инженеров. Результаты работы ученых изложены в научно-популярной брошюре «Выход из тупика. Ошибки медицины исправляет физиология» [39] и в научной монографии «Хроническая гипнокапниемия – системный патогенный фактор» (2005). Изобретенное устройство «Самоздрав» вместе с разработанной методикой позволяет самостоятельно диагностировать состояние системы кровообращения, в домашних условиях за несколько месяцев устранить причины болезней, восстановить и поддерживать нормальное кровоснабжение мозга, сердца, печени, суставов, почек. Изобретение получило высокую оценку на международных форумах инноваций в Брюсселе (1999), Париже (2000), Москве (2001) – две золотые и серебряную медали.
Авторы этих исследований отмечают, что медицина, не зная истинных причин болезней, не может их вылечить. Лечение сводится лишь к подавлению симптомов. Многие препараты для снижения АД имеют опасные побочные эффекты. При минимальной передозировке некоторые препараты сами вызывают инсульты мозга и инфаркты миокарда. Вследствие стрессов и гиподинамии дыхание становится чрезмерным и с возрастом в организме возникает дефицит углекислого газа – естественного сосудорасширяющего вещества. Из-за этого сжимаются кровеносные сосуды – нарушается кровоснабжение органов, появляется высокое АД, увеличивается нагрузка на сердце, что обусловливает появление и развитие многих хронических заболеваний. Избавиться от необходимости приема сосудорасширяющих препаратов можно только за счет восстановления нормального содержания в крови углекислого газа. Дыхательный аппарат «Самоздрав» предназначен именно для этого.
Чтобы разобраться в позиции авторов и понять ее сущность, нужно кратко изложить логику их научных взглядов [39].
Кардиологи, специальность которых сердце и сосуды, говорят о сомнительной опасности повышенного АД и призывают человека снижать его до никому не ведомой величины. Невропатологи же, специальность которых мозг и нервы, говорят о «болезни, созданной руками врача», то есть об ишемии мозга (в том числе инсульте), возникающей в результате медикаментозного снижения АД. При этом они называют снижение медикаментами АД до «нормы» чрезмерной терапией.
В центре «дискуссии» кардиологов и невропатологов есть один важный для каждого гипертоника вопрос: а что такое нормальное АД? Существует ли его конкретная величина для каждого человека? По каким критериям определяется «ненормальность» давления? Понятно, что без всяких критериев можно считать «ненормальным» АД, если оно зашкаливает, например, за 200/130. Но известно, что огромное количество людей многие годы чувствуют себя очень неплохо с постоянным 140–160/100–110, а то и 170–180/110–120. На каком же основании, то есть на основании какого критерия, нужно считать АД в таких случаях «ненормальным»? Ведь человек, по сути, здоров – хорошо себя чувствует, ни на что не жалуется. Спрашивается, зачем же его «лечить», отравляя организм химикатами, заведомо ухудшая мозговое кровообращение и провоцируя инсульт?
Судя по книге знаменитых американских авторов Майкла Дебеки и Антонио Готто «Новая жизнь сердца» (М.: Медицина, 1990) и монографиям кардиологов, не существует никаких научно обоснованных методов определения величины нормального АД у конкретного человека. Соответственно, непонятно, на каком основании человека можно отнести к гипертоникам и начать таблетками делать его давление «нормальным»? Здесь много вопросов и противоречий.
Во-первых, у кардиологов нет убедительных объяснений опасности повышенного АД и необходимости его регулярного снижения таблетками. Во-вторых, опасность искусственного снижения АД очевидна даже с точки зрения элементарной физики. АД предназначено для обеспечения прохождения через сосуды, в частности, мозга необходимого для его нормальной работы количества крови (750 мл в минуту). А по законам физики (гидравлики) любое искусственное снижение АД обязательно приведет к уменьшению кровотока через сосуды мозга, то есть к возникновению ишемии (недостаточного кровоснабжения), иногда острой, к ишемическому инсульту. Получается, что выполнение предписаний по снижению АД таблетками несет опасность не только для здоровья, но и для жизни человека.
У каждого человека АД изменяется в течение суток в результате изменения просвета микрососудов. Оно может колебаться в широких пределах (в 3–10 раз) в зависимости от концентрации в протекающей через артериолы крови некоторых веществ. Например, увеличение концентрации адреналина (обычно в результате стресса) приводит к сужению артериол – АД повышается. Появление в крови нитроглицерина или какого-либо другого сосудорасширяющего препарата вызывает расширение микрососудов – АД снижается. Те же последствия, то есть расширение микрососудов и снижение АД, вызывает увеличение в артериальной крови концентрации углекислого газа.
У здорового (как правило, относительного молодого) человека нормальный просвет микрососудов постоянно поддерживается за счет регулирования организмом нормальной концентрации растворенного в крови углекислого газа (6–6,5 %). Это вещество постоянно вырабатывается в каждой клетке организма как конечный продукт (наряду с водой) окисления углеводов (в основном глюкозы). СО2 в конце концов выделяется из организма через легкие. Но на пути к легким СО2 некоторое время находится в крови, играя при этом роль естественного регулятора просвета микрососудов, то есть сдерживая их сужение. Нормальная концентрация СО2 в артериальной крови – залог отсутствия стойкого повышенного АД.
При существенно сниженной концентрации СО2 в артериальной крови просвет микрососудов значительно уменьшается. Сужение микрососудов головного мозга приводит к уменьшению кровотока через его ткани, вызывая ишемию мозга. Вазомоторный (сосудодвигательный) центр мозга, управляющий просветом артерий, в ответ на ишемию увеличивает импульсацию по нервным волокнам в стенки мелких артерий, снабжающих кровью органы преимущественно брюшной полости. Артерии сжимаются – давление увеличивается и мозговое кровообращение улучшается.
Головной мозг не просто регулирует пульс и АД, он управляет всей сердечно-сосудистой системой (ССС). Его задача заключается не в поддержании «нормального» АД (не более 139/89), а в обеспечении нормального кровоснабжения тканей различных органов. Изменяя АД из вазомоторного центра, мозг изменяет интенсивность кровотока в отдельных органах для обеспечения нормальной работы организма в разных ситуациях (покой, физическая нагрузка, стресс, сон, прием пищи, усталость). Величина АД изменяется в первую очередь по воле мозга. И если регулятор – мозг – сам нормально обеспечен кислородом, он никогда не допустит снижения АД меньше того уровня, который ему необходим. А если АД поднялось очень высоко, значит, это нужно или организму в целом, например при физической нагрузке (до 200/120), или самому головному мозгу для его собственной защиты от ишемии (за исключением случаев стрессового перевозбуждения нервной системы).
Поддерживаемое мозгом «повышенное» АД обеспечивает максимально возможное при артериальной гипертонии кровоснабжение его (мозга) тканей.
Повышение АД (в состоянии покоя) – естественная защитная (компенсаторная) реакция мозга на ухудшение мозгового кровообращения вследствие сужения микрососудов мозга. Повышая АД, мозг защищает себя от угрозы ишемического инсульта.
Если исходить из очевидного тезиса о том, что мозг как хозяин организма делает все правильно, надо признать, что любое АД является нормальным, то есть именно таким, какое необходимо организму именно сейчас.
Снижение АД таблетками без крайней необходимости – это грубое вмешательство в работу головного мозга, всегда нарушающее нормальное функционирование ССС и, безусловно, имеющее для мозга негативные последствия, поскольку приводит к ухудшению мозгового кровообращения. В результате в ускоренном порядке нарушается сон, ослабляется память, увеличивается раздражительность, нарастает перевозбуждение нервной системы. В конце концов, страдает выполнение мозгом функции регулятора работы ССС. Снижение АД таблетками – дорога к ишемическому инсульту – инфаркту мозга. Невропатологи это хорошо понимают, но до кардиологов никак не достучатся.
Чтобы повысившееся АД естественным образом вернулось к норме, надо не глотать таблетку «от давления», а успокоить нервную систему, в том числе принятием валокордина, корвалола или валерьянки. В ответ на это мозг «отпустит» сжатые им артерии брюшной полости и одновременно «успокоит дыхание». Количество СО2 в крови увеличится, из-за чего микрососуды расширятся. Давление само снизится до необходимой мозгу нормы.
Таким образом, решение проблемы устранения гипертонии заключается в восстановлении нормального содержания СО2 в артериальной крови, то есть в устранении избыточного возбуждения центральной нервной системы.
Организм с возрастом теряет способность поддерживать нормальное содержание в крови СО2 и нормальный тонус сосудов артериального русла. У современного цивилизованного человека среднего возраста это связано с дефицитом движения, недостатком физических нагрузок и стрессами, приводящими к дополнительному возбуждению нервной системы. При интенсивном движении организм производит и выделяет в атмосферу углекислого газа значительно больше, чем в состоянии покоя. Регулярные физические нагрузки поддерживают в нормальной физической форме весь организм, в том числе важнейшую для здоровья систему дыхания.
При частых и особенно сильных и длительных стрессах интенсивность дыхания увеличивается в несколько раз по сравнению с обычной и становится избыточной. Соответствующее увеличению дыхания уменьшение концентрации СО2 в крови увеличивает степень гипертонии всех гладких мышц и микрососудов.
Физиологическая причина гипертонии – снижение концентрации в артериальной крови углекислого газа – есть результат отрицательных последствий стрессов, не находящих естественной, предусмотренной природой разрядки из-за недостатка физических нагрузок (гиподинамии).
У людей, имеющих постоянные существенные физические нагрузки, последствия стрессов минимальны. Можно сказать, что эти люди защищены от стрессов. Поэтому и здоровы даже в пожилом возрасте. Но таких людей немного среди живущих в условиях современной цивилизации.
Восстановление способности организма поддерживать оптимальную концентрацию СО2 в крови – необходимое условие и единственный способ избавления как от многих болезней, так и от разрушающих организм медикаментов.
То, что это возможно, доказали, например, люди, сумевшие уже в зрелом возрасте заставить себя ежедневно пробегать не менее 5 км. Но, чтобы восстановить нормальную работу ССС, им потребовалось не менее 2–3 лет ежедневных беговых нагрузок. Физиологический результат этих усилий – восстановление нормальной или близкой к норме концентрации СО2 в артериальной крови [39].
Говоря о факторах риска повышенного АД, нельзя обойти стороной высокий уровень холестерина. Здесь уместно сослаться на Андреаса Морица, который считается одним из лучших в мире экспертов по альтернативной медицине, автора многих книг, переведенных в последние годы с английского на русский [40–43].
Самое последнее исследование, проводившееся в Дании с участием 20 тысяч мужчин и женщин, показало, что у большинства страдающих сердечно-сосудистыми заболеваниями уровень холестерина находится в пределах нормы. Общий итог: утверждение о том, что холестерин является фактором риска, ничем не подтверждается. Современные представления медиков относительно холестерина совершенно неадекватны.
Каким должен быть нормальный уровень холестерина? Эта норма неоднократно пересматривалась за последние 25 лет, что заставляет сомневаться в системе здравоохранения, деятельность которой якобы базируется на научных принципах. В 1984 году на Согласительной конференции по холестерину был установлен норматив общего уровня холестерина 200 мг % (5,18 ммоль/л). Позже официальная планка допустимого уровня холестерина была понижена (в США) до 180 мг % (4,7 ммоль/л).
Нам говорят, что важнее всего избавиться от излишков холестерина, чтобы он не закупоривал артерии и не вызывал инфаркта. Нам твердят, будто он очень вреден для здоровья. Но холестерин необходим каждой клетке нашего организма. Без него клеточные мембраны повреждаются. Одна из многих функций холестерина – восстановление поврежденных тканей. Повышенный спрос на холестерин удовлетворяется силами печени, которая при необходимости способна увеличить его производство на 400 %. То, что эта экстренная реакция организма должна приводить к повышению уровня холестерина в крови, не только вполне естественно, но и желательно. Если организм по каким-то причинам повышает уровень холестерина, значит, это необходимо для вашего здоровья. Искусственное снижение холестерина с помощью лекарств (статиновых препаратов) лишает вас этой защиты и может стать причиной огромного количества проблем со здоровьем.
Исследования, проводившиеся в больницах Германии, подтвердили, что низкий уровень холестерина сопровождается повышенным уровнем смертности. Двое из троих пациентов с уровнем холестерина ниже 150 мг % (3,9 ммоль/г) умирали, в то время как большинство пациентов с высоким уровнем холестерина быстрее выздоравливали независимо от того, чем болели. Кроме того, высокий уровень холестерина также увеличивает продолжительность жизни.
В 1997 году в журнале Lancet была опубликована статья: ученые обнаружили, что люди с повышенным уровнем холестерина живут дольше и реже умирают от рака или инфекционных заболеваний. Когда исландские врачи исследовали общий уровень смертности и уровень холестерина у тех, кому за 80, обнаружилось, что у мужчин с уровнем холестерина выше 250 мг % (6,5 ммоль/л) смертность более чем в два раза меньше, чем у тех, кто имеет уровень холестерина в районе 200 мг % (5,2 ммоль/л) и считается здоровым.
Как показывает большинство исследований, высокий уровень холестерина почти или совсем не угрожает здоровью мужчин старше 50 лет, а тем, кому за 80, даже продлевает жизнь.
Холестерин – необходимый строительный материал для всех клеток организма, без него не обходится ни один обменный процесс, невозможны деление клеток, рост организма, образование половых гормонов, формирование желчи (без нее организм не мог бы расщеплять жиры). Вырабатывать холестерин способна каждая клетка. Но главными «фабриками» в организме являются печень и тонкая кишка. Из этих органов он выделяется в кровь, где сразу же соединяется с белками, которые отвечают за его доставку по месту назначения. Холестерин состоит из молекул жиров и белков, поэтому его и называют липопротеином (липиды – жиры, протеины – белки).
Уровень и соотношение липопротеинов различной плотности выявляются при анализе крови. Высокий уровень холестерина низкой и очень низкой плотности (ЛПНП, ЛПОНП), который образует крупные молекулы и составляет более 20 % всех липопротеинов, способствует росту атеросклеротических бляшек в кровеносных сосудах. Повышение холестерина высокой плотности (ЛПВП), молекулы которого малы и составляют остальные 80 %, наоборот, полезно для нашего организма.
Новорожденный, которого мать кормит грудью, с самых первых дней своей жизни получает холестерин в больших дозах. В материнском молоке его вдвое больше, чем в коровьем. Ясно, что природа не имеет намерения вредить сердцу малыша, снабжая его организм таким количеством холестерина. Сердце здорового человека на 10 % состоит из холестерина. В мозге холестерина еще больше, чем в сердце, а надпочечники наполовину состоят из данного вещества.
Организм человека способен вырабатывать в 400 раз больше холестерина, чем можно получить, съедая 100 г масла. Если вы употребляете с пищей больше холестерина, чем обычно, уровень его в крови, естественно, вырастает. Чтобы компенсировать этот рост, организм автоматически сокращает производство холестерина. Такой саморегулирующийся механизм обеспечивает сохранение концентрации холестерина на том уровне, который необходим организму для оптимальной работы.
Итак, ознакомившись с ролью холестерина в нашем организме и принимая во внимание, что его высокий уровень в общем относят к факторам риска повышенного АД, мы должны различать «плохой» и «хороший» холестерин и противоположное влияние этих форм на кровеносные сосуды. Холестерин – «не злейший наш враг, а лучший друг», заключает Андреас Мориц [40].
Еще один интересный взгляд на артериальное давление как показатель здоровья предложил выдающийся японский ученый, классик естественной медицины, профессор Кацудзо Ниши (1884–1959). Хотя принято считать, что вред организму наносят колебания верхнего АД, он полагал особенно опасным нарушение соотношения между верхним и нижним давлением [50].
При помощи дифференциально-интегральных вычислений К. Ниши определил, что существует идеальное соотношение между нижним и верхним давлением. Его он назвал золотым соотношением, так как оно является ключом к здоровью человека [18]. Соотношение составляет 7/11 (или близкое к этому значение 6/11–8/11), на него и следует ориентироваться.
Для человека старше 20 лет нормальная величина верхнего АД определяется по формуле:
115 + [(календарный возраст) – 20] / 2 = верхнее давление.
Нормальная величина нижнего АД определяется по формуле:
верхнее давление × 7/11 = нижнее давление.
Отсюда получаем значение х по формуле:
(нижнее давление × 11) / верхнее давление = х.
Идеальное значение х = 7, допустима его величина от 6 до 8. Ниши отмечает, что средняя величина х для японцев – 6,5, для американцев – 7,5. Это означает, что японцы больше подвержены желудочным болезням, а американцы склонны к сердечным хворям.
Если отношение нижнего давления к верхнему составляет 7/11 (или близко к этому), то любые сочетания давления неопасны для человека, например 276/174, но при нарушении золотого соотношения, например 127/95, возникает угроза для здоровья. И чем больше это нарушение, тем больше опасность.
Чтобы лучше понять расчеты К. Ниши, рассмотрим пример из моего конкретного случая при моем возрасте 76 лет (табл. 2.5).
Таблица 2.5. Золотое соотношение АД (по К. Ниши)
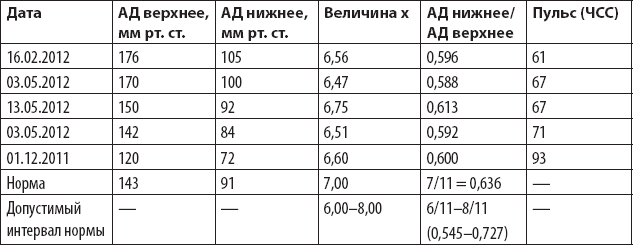
Получается, что при разных показателях АД мои расчеты укладываются в золотое соотношение, поэтому чувствую себя прекрасно.
Система здоровья К. Ниши поддерживает общее мнение, что кровяное давление – барометр здоровья. Однако Ниши считает, что не колебания верхнего давления, а нарушение соотношения причиняет вред здоровью. Поэтому рекомендует ориентироваться на золотое соотношение, которое и есть истинный барометр здоровья.
Большинство специалистов считают, что с помощью оздоровительного бега, быстрой ходьбы и других циклических упражнений можно значительно уменьшить или полностью нейтрализовать риск развития коронарной болезни, связанный с повышенным артериальным давлением, так как длительная работа невысокой интенсивности приводит к расширению просвета кровеносных сосудов, снижению периферического сопротивления и артериального давления.
Назад: Бег и дыхание
Дальше: Бег, нервы и эмоции

