Книга: Мозг на пенсии. Научный взгляд на преклонный возраст
Назад: Диагностика УКН
Дальше: От УКН к Альцгеймеру
Изменения в мозге при УКН
Несмотря на то что функция памяти не локализована в каком-то определенном участке мозга, некоторые его области играют ключевые роли в функционировании памяти. Главными из них являются гиппокамп (см. ) и кора височной доли. Гиппокамп – это важнейший элемент нервной системы (включая префронтальную кору), участвующий в процессах памяти. Неудивительно, что ученые, исследующие УКН, в первую очередь обратили внимание на структуру и активность гиппокампа. Основной вопрос, которым они задаются, звучит так: повреждается ли гиппокамп при УКН и изменяются ли процессы его функционирования?
Гиппокамп состоит из миллионов мозговых клеток. МРТ, измеряющая количество серого вещества, может показать нам, существует ли связь между сокращением объема гиппокампа и болезнью Альцгеймера. Одна недавняя научная работа объединила в себе результаты шести длительных исследований, в рамках которых отслеживалось уменьшение объема гиппокампа у пациентов с УКН с течением времени. При этом у кого-то из них развилась болезнь Альцгеймера, а у некоторых нет. Ученые также обращали внимание на другие структуры мозга, но гиппокамп и окружающая его кора головного мозга оказались единственными областями, демонстрировавшими прямую связь с УКН и, позже, с болезнью Альцгеймера. Таким образом, результаты МРТ позволяют утверждать, что уменьшение объема серого вещества в гиппокампе коррелирует с развитием болезни Альцгеймера спустя несколько лет.
Лондонский институт психиатрии провел исследование с участием 103 пациентов, страдающих УКН. Ученых интересовал не объем гиппокампа, а его форма. Изменения в мозговой ткани, вызываемые болезнью Альцгеймера, влияли на форму гиппокампа, которую измеряла специальная компьютерная программа. В 80 % случаев у пациентов с аномальной формой гиппокампа в течение года развивалась болезнь Альцгеймера.
Помимо серых и белых клеток в нашем мозге существуют и другие виды вещества, играющие важную роль в обмене веществ и передаче нервных стимулов. Магнитно-резонансная спектроскопия (МРС) позволяет ученым измерять концентрацию таких веществ. Вместе с моим коллегой я провел сравнительный анализ результатов всех МРС-исследований с участием пациентов с УКН и их здоровых сверстников. Мы обнаружили, что сокращение объема гиппокампа происходит в связи с потерей материи, отвечающей за эффективный обмен веществ. Как уже говорилось выше, у людей с болезнью Альцгеймера сокращение объема выражено куда более явно.
Другая группа исследователей доказала, что с возрастом в нашем организме замедляется выработка важного нейротрансмиттера – ацетилхолина. Ацетилхолин играет роль не только в процессах запоминания и обучения, но и в активации мышц. При болезни Альцгеймера нейроны, производящие ацетилхолин, повреждаются, что значительно ухудшает функционирование нейротрансмиттера. Соответственно, лекарства против болезни Альцгеймера должны имитировать свойства ацетилхолина.
Еще одно важное изменение, происходящее со стареющим мозгом, – это формирование «клубков» или «бляшек» в мозговой ткани. Как можно понять из названий, клубки – это перекрученные нефункциональные транспортные белки (которые выглядят как нити и находятся в нейронах), а бляшки состоят из нерастворимых компонентов белков. При болезни Альцгеймера такие белки становятся аномальными и повреждают мозг. Мы пока не уверены, как именно это происходит, но уже знаем, что наследственность играет в этом определенную роль.
На рис. 15 показано, как бляшки, клубки и снижение числа нейронов выглядят при здоровом старении, при УКН (предвестнике болезни Альцгеймера) и непосредственно при болезни Альцгеймера. Изображение в правом верхнем углу показывает мозг 80-летнего человека, не страдающего от когнитивных расстройств; в левом нижнем – пациента, испытывающего трудности с памятью, но не страдающего деменцией; а в правом нижнем – пациента с деменцией.
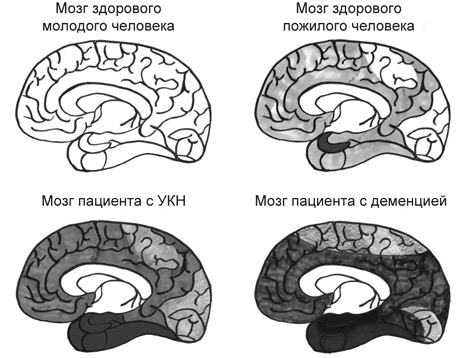
Рис. 15. В мозге здорового молодого человека отсутствуют клубки и бляшки; при нормальном старении их количество немного возрастает; у пациентов с УКН оно увеличивается еще больше, в основном в височной доле; а у пациентов с болезнью Альцгеймера клубки и бляшки распространяются по всему мозгу
Здесь следует отметить две вещи. Во-первых, чем сильнее проявляется спад когнитивной функции, тем больше бляшек, клубков и областей с отмирающими нейронами обнаруживается в мозге. Во-вторых, бляшки и клубки располагаются по-разному. У человека с УКН сильнее всего страдает гиппокамп, а у пациентов с болезнью Альцгеймера поражается куда большая часть мозга. Наконец, при болезни Альцгеймера часто возникает воспаление мозговой ткани, не характерное для нормального старения.
Логично было бы предположить, что наличие белковых бляшек указывает на снижение когнитивных функций. То есть чем больше бляшек образуется в мозге, тем хуже у человека становятся память и внимание. Однако здесь стоит задать важный вопрос. Верно ли это только для пациентов с деменцией или также и для людей с другими формами белковых образований, часто встречающихся у вполне здоровых пожилых людей? До последнего времени проблема состояла в том, что определить количество и состав таких образований можно было только в результате вскрытия. Процесс их формирования нереально было отследить по мере старения человека. К счастью, сегодня разработаны специальные технологии сканирования мозга, позволяющие измерить уровень протеиновой аккумуляции. Исследователи из Национального института старения США применили эту технологию для изучения мозга 57 человек в возрасте около 80 лет. Для этих испытуемых также были доступны результаты тестов на когнитивные способности, проведенных одиннадцатью годами ранее. Исследования показали, что чем старше человек, тем больше белковых образований накапливается в его мозге, и объем таких образований коррелирует со степенью снижения когнитивных способностей за одиннадцать лет. Исследование доказало, что не только значительное увеличение числа белковых образований (как при болезни Альцгеймера) ведет к ухудшению умственных способностей. Небольшое количество накопленного белка тоже влияет на здоровье, хотя и в меньшей степени. Такая форма может проявляться у здоровых пожилых людей, и, вероятно, именно она ответственна за незначительное ухудшение функций мозга.
В ближайшие несколько лет нейрофизиологи собираются еще тщательнее проанализировать данные исследований мозга. Вопрос в том, целесообразно ли сканировать мозг людей, жалующихся на когнитивные проблемы, чтобы определить, кто из них имеет риск развития деменции. Если ответ окажется положительным, то врачи смогут выписывать таким пациентам определенные упражнения, процедуры и режимы питания, чтобы предотвратить наступление деменции.
Ученые из университета Ньюкасла в Австралии недавно впервые попытались использовать снимки и иные данные пациентов, чтобы определить среди них тех, кто имеет повышенный риск развития болезни Альцгеймера. Исследователи совместили результаты различных тестов и использовали специальное ПО, чтобы выяснить, какие факторы имеют максимальную прогностическую эффективность (то есть позволяют наиболее точно определить, кому из пациентов в ближайшие два года грозит болезнь Альцгеймера). Ученые обращали особое внимание на три фактора: на объем различных мозговых структур, измеренный при помощи МРТ; на присутствие в спинномозговой жидкости белков, указывающих на болезнь Альцгеймера (для этого пациентам делали спинномозговую пункцию), и на результаты нейрофизиологических тестов (на память, внимание и исполнительные функции). Каждый фактор оценивался на основании МРТ-снимков десятков мозговых структур и многочисленных тестов. Оказалось, что тесты имеют наиболее высокую прогностическую ценность, но оценка всех трех факторов помогает еще лучше предсказывать болезнь Альцгеймера. Среди использовавшихся показателей были тесты на состояние памяти, измерения объема гиппокампа и окружающей его коры головного мозга и соотношения уровней некоторых белков в спинномозговой жидкости. Такое сочетание предсказывало болезнь Альцгеймера в 67 % случаев. Это не слишком высокая доля, учитывая, что многие из таких прогнозов могут оказаться неверными, но тем не менее это первый шаг в правильном направлении. Если добавить к данному методу оценку стиля жизни (рациона, количества физических и умственных упражнений), он наверняка станет более успешным.
Как я уже писал выше, уменьшение объема серого вещества в гиппокампе – плохой знак. А как насчет изменений в его активности? Исследователи из Берлинского университета провели сканирование мозга двум группам людей в тот момент, когда они выполняли тест на проверку памяти. Первая группа не испытывала проблем с памятью, а вторая заявляла о субъективных трудностях. Членам этой группы казалось, что их память становится хуже, но до этого момента они не участвовали в каких-либо нейрофизиологических тестах, чтобы это подтвердить. Сканирование показало, что у второй группы гиппокамп был менее активен. То есть центр памяти в их мозге начал замедляться. В то же время в мозге людей, жаловавшихся на проблемы с памятью, обнаружили более высокую активность в передней правой части. Несмотря на различия в мозговой активности, обе группы одинаково хорошо справились с тестом, и ни одна из них не продемонстрировала ухудшения памяти. Такие данные подтверждают гипотезу о том, что люди, чьи умственные способности начинают ухудшаться из-за замедления работы гиппокампа, компенсируют это за счет более активного использования фронтальной коры.
Еще одно исследование активности мозга у пациентов с УКН было посвящено «свободному» состоянию мозга, а не процессам памяти. Ученые из медицинского центра Амстердама изучали паттерны активности мозга у пациентов, которые бодрствовали, но не демонстрировали никакой активности на сканере. Это называют состоянием покоя. Разумеется, даже в такие минуты мозг не прекращает работу. В состоянии покоя участники исследования размышляли о разных вещах, например, о том, что они уже сделали за сегодня, а что еще должны успеть. Ученые сравнили снимки мозга у пациентов с болезнью Альцгеймера, у людей с УКН и у здоровых волонтеров. Затем исследователи три года наблюдали за участниками эксперимента, чтобы определить, не являются ли различия в активности мозга синдромом надвигающейся болезни Альцгеймера для группы с УКН. У семи из 23 участников этой группы за период наблюдения развилась болезнь Альцгеймера, 14 пребывали в стабильном состоянии, одному диагностировали другую форму деменции, а последний прекратил участие в исследовании. Снимки мозга семи пациентов с болезнью Альцгеймера показали, что во время теста трехлетней давности две области в задней части мозга, отвечающие за автобиографическую память и самосознание, функционировали у них хуже, чем у других пациентов. Взаимодействие между различными областями мозга можно проверить, сравнив их активность по степени, времени и характеру. Оно напоминает парный народный танец, где партнеры держатся за руки. Если между танцорами налажено взаимодействие, они двигаются синхронно, но если один из них сбивается с ритма, то гармоничного танца не получается. Исследование показало, что затруднение коммуникации между этими двумя областями мозга напрямую связано со спадом когнитивных способностей. Возможно, полученные данные впоследствии будут использоваться специализированными клиниками, занимающимися проблемами памяти. К примеру, тестирование, выявившее у пациента значительное ухудшение связей между этими двумя областями мозга за шесть месяцев, может способствовать ранней диагностике болезни Альцгеймера.
Назад: Диагностика УКН
Дальше: От УКН к Альцгеймеру

