Неопиоидные анальгетики центрального действия
Неопиоидные анальгетики центрального действия представляют неоднородную группу ЛС, вызывающих анальгезию за счет иных, чем опиоидергические, механизмов в ЦНС. Как отмечалось выше, адренорецепторы в дорсальных рогах спинного мозга оказывают мощное ингибирующее действие на передачу боли. Это осуществляется через альфа-2-адренергические рецепторы, и этот эффект можно использовать с помощью таких препаратов, как клонидин и дексмедетомидин, которые являются эффективными агонистами этих рецепторов. У них есть ряд преимуществ перед опиоидами, заключающихся в том, что при их использовании не наблюдается угнетения дыхания и реже возникает тошнота, нет риска возникновения лекарственной зависимости.
Механизм анальгетического действия других ЛС этой группы окончательно не изучен. Однако известно, что эти ЛС могут активировать ГАМК-ергическую и серотонинергическую передачу в ЦНС, возможно, активируя нисходящие тормозные влияния.
Ацетаминофен (парацетамол) – неопиоидный анальгетик и жаропонижающее средство, используемое для лечения боли и лихорадки. Применяется в качестве монотерапии при легкой и умеренной боли или в сочетании с опиоидным анальгетиком при сильной боли. Как и НПВП, ацетаминофен обладает обезболивающими и жаропонижающими свойствами. Однако доказано, что ацетаминофен не обладает периферическими противовоспалительными свойствами. Ацетаминофен может ингибировать циклооксигеназу (ЦОГ) в центральной нервной системе, но не в периферических тканях. Считается, что снижение активности пути ЦОГ под действием ацетаминофена ингибирует синтез простагландинов в центральной нервной системе, что приводит к его обезболивающему и жаропонижающему действию. Анальгетические свойства могут быть обусловлены стимулирующим действием на нисходящие серотонинергические пути в ЦНС. В других исследованиях установлено, что ацетаминофен или один из его метаболитов также могут активировать каннабиноидную систему.
Гепатотоксичность, возникающая при использовании ацетаминофена, обычно коррелирует с высокими дозами ацетаминофена, превышающими рекомендуемую максимальную дозу. Этот эффект может возникать, к примеру, при приеме более одного лекарственного препарата, содержащего ацетаминофен в качестве ингредиента.
Снотворные средства
Не спать ночью – значит каждую минуту сознавать себя ненормальным, а потому я с нетерпением жду утра и дня, когда я имею право не спать. Проходит много томительного времени, прежде чем на дворе закричит петух. Это мой первый благовеститель. Как только он прокричит, я уже знаю, что через час внизу проснется швейцар и, сердито кашляя, пойдет зачем-то вверх по лестнице. А потом за окнами начнет мало-помалу бледнеть воздух, раздадутся на улице голоса…
А. П. Чехов, «Скучная история»
Бессонница – это расстройство сна, характеризующееся трудностями засыпания, недостаточной продолжительностью сна или слишком ранним пробуждением по утрам. Люди с бессонницей могут чувствовать усталость или сонливость в дневное время, что может ухудшить выполнение повседневных задач. Другие симптомы, которые могут возникнуть при бессоннице, включают головную боль, раздражительность, трудности с концентрацией внимания, нарушение координации и ухудшение памяти. На характер сна могут влиять многие факторы, такие как пожилой возраст, нежелательная среда для сна (например, чрезмерный шум, свет), нерегулярный сон (например, частые поездки в разные часовые пояса, рабочие смены) и употребление продуктов, содержащих кофеин и никотин (например, чай, кофе, курение сигарет). Кроме того, бессонницу могут вызывать стрессовые события, медицинские состояния (например, хроническая боль и хронический кашель), психические состояния (например, тревога, депрессия) и некоторые ЛС (псевдоэфедрин, теофиллин).
Снотворные ЛС относятся к классу препаратов, угнетающих функцию ЦНС, вызывая седативный эффект и сон. Этот класс ЛС включает бензодиазепины, небензодиазепиновые снотворные (Z-препараты), барбитураты, агонисты мелатонина, а также некоторые ЛС из других групп, обладающие выраженным седативным действием. Большинство седативно-снотворных средств действуют на ГАМК-ергическую передачу, усиливая угнетение возбудимости нейронов, кроме агонистов мелатонина, которые действуют на гипоталамические мелатониновые рецепторы. Макромолекулярный комплекс ГАМК-хлорный канал является одним из наиболее универсальных механизмов, реагирующих на лекарственные препараты в организме.
Классификация снотворных средств
• Бензодиазепины у короткого действия (t1\2 1–12 ч.) – триазолам, мидазолам;
• средней продолжительности действия (t1\2 12–40 ч.) – темазепам, оксазепам;
• длительного действия (t1\2 >40 ч.) – диазепам, клоназепам.
• Небензодиазепиновые агонисты бензодиазепиновых рецепторов (Z-препараты) – золпидем, залеплон, эсзопиклон.
• Барбитураты – фенобарбитал.
• Блокаторы Н1-рецепторов – доксиламин.
• Агонисты мелатониновых рецепторов – рамелтеон.
• Антагонисты орексиновых рецепторов – суворексант.
Бензодиазепины
Бензодиазепины являются наиболее часто используемыми снотворными средствами. Они оказывают седативный/снотворный эффект, повышая эффективность ГАМК-ергической передачи за счет аллостерического воздействия на рецепторы гамма-аминомасляной кислоты (ГАМК), основного тормозного нейромедиатора в ЦНС. Основная изоформа ГАМК-рецептора, встречающаяся во многих областях мозга, включает пять субъединиц и состоит из двух α1-субъединиц, двух β2-субъединиц и одной γ2-субъединицы. В этой изоформе два сайта связывания ГАМК расположены между соседними субъединицами α1 и β2, а карман связывания бензодиазепинов (BZ-участок ГАМК-рецептора) – между субъединицей α1 и субъединицей γ2. Субъединицы формируют центральный ионный хлорный канал. При связывании ГАМК с рецепторами этот ионный канал открывается, что приводит к возникновению направленного внутрь клетки тока отрицательно заряженных ионов хлора. Это приводит к гиперполяризации клеточной мембраны и торможению нейронов. ГАМК-А рецептор связан с аллостерическим рецепторным участком, с которым имеют сродство бензодиазепины, так называемый бензодиазепиновый сайт. Его стимуляция бензодиазепинами вызывает конформационные изменения ГАМК-рецептора, способствуя повышению его чувствительности к ГАМК, соответственно с усилением влияния ГАМК на ионные хлоридные каналы. При этом увеличивается частота открывания хлоридных каналов, в клетку поступает больше ионов хлора, возникает гиперполяризация мембраны с торможением нейрональной активности. Связывание бензодиазепинов и препаратов, таких как золпидем, происходит в одном месте между α- и γ-субъединицами, облегчая процесс открытия хлоридного канала. Антагонист бензодиазепинов флумазенил так же связывается с ним.
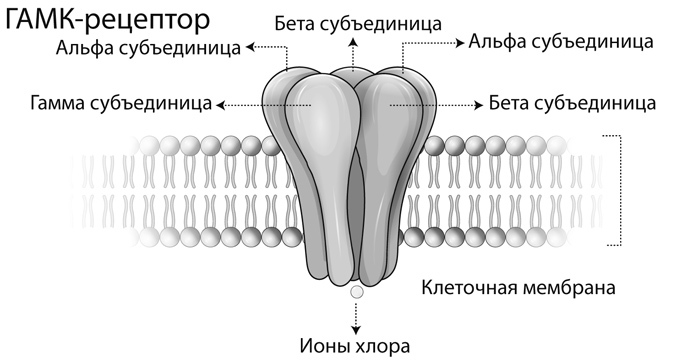
Рис. 15. Пять белковых субъединиц формируют хлоридный канал. ГАМК вызывает открывание этого канала для входа отрицательно заряженных ионов хлора и последующую гиперполярпизацию мембраны
Таким образом, бензодиазепины являются позитивными аллостерическими модуляторами ГАМК-А рецепторов. Бензодиазепины не заменяют ГАМК, а усиливают действие ГАМК аллостерически, не активируя непосредственно ГАМК-рецепторы. Усиление проводимости ионов хлора, вызванное взаимодействием бензодиазепинов с ГАМК, проявляется в виде увеличения частоты открытия каналов.
Свойства бензодиазепинов:
• седативное/снотворное действие;
• анксиолитическое действие;
• мышечное расслабляющее;
• противосудорожное;
• амнестическое.
Показания к назначению бензодиазепинов:
• бессонница;
• тревожные расстройства;
• эпилепсия;
• при спастических состояниях;
• в анестезиологической практике.
Побочные эффекты бензодиазепинов:
• антероградная амнезия;
• спутанность сознания;
• остаточное седативное действие (например, сонливость);
• снижение координациим;
• повышенный риск травм (особенно при использовании бензодиазепинов у пожилых людей);
• феномен отдачи;
• риск передозировки;
• толерантность;
• зависимость (ЛС короткого действия связаны с более высоким риском зависимости).
Общее влияние бензодиазепинов на сон:
• уменьшается латентный период наступления сна (время засыпания);
• увеличивается продолжительность второй стадии медленноволнового сна;
• уменьшается продолжительность фазы быстрого движения глаз;
• уменьшается продолжительность четвертой стадии медленноволнового сна.
Бензодиазепины короткого действия (триазолам, мидазепам) используются в качестве снотворных при нарушении засыпания, поскольку у них меньше вероятность вызвать последействие на следующий день. Бензодиазепины средней продолжительности и длительного действия (темазепам, оксазепам) показаны пациентам, недовольным качеством сна (например, раннее пробуждение), и когда необходим анксиолитический эффект в течение дня. В связи с развитием толерантности, зависимости и абстинентного синдрома бензодиазепины рекомендуется принимать в течение как можно более короткого срока, который не должен превышать 4 недели.

