Погоня за прибылью
А как насчет новейших медицинских технологий? При заражении H5N1 или при тяжелых формах COVID-19 атака иммунной системы на легкие может вызывать состояние под названием острый респираторный дистресс-синдром (ОРДС) – разрушительную, часто смертельную, воспалительную форму обширного отказа легких, схожую с тяжелыми формами химического ожога.669 Протокол лечения включает в себя обездвиживание пациента, погружение его в медикаментозную кому и искусственную вентиляцию легких. Так врачи могут увеличить поток кислорода, отсасывая при этом поступающую в легкие жидкость. В 1918 году ничего подобного сделать было попросту невозможно.
Вместе с тем показатели смертности в Азии не зависели от устаревших медицинских учреждений. Остерхольм осмотрел медицинские учреждения и высоко оценил качество ухода за пациентами. «Большинство пациентов получают качественные медицинские услуги, какие получили бы, лечись они в наших клиниках. И тем не менее больные страдают и бьются в агонии – ведь все дело упирается в цитокиновую бурю, пережить которую задача нелегкая в самых лучших условиях. Не важно – находитесь ли вы в отделении интенсивной терапии при госпитале Джонса Хопкинса, в клинике “Мэйо” или же в Ханое. Трудность заключается уже в самом клиническом состоянии».670 «Вообще, – продолжает он, – к лечению ОРДС мы готовы сейчас немногим лучше, чем в 1918-м. Так что не стоит, с усмешкой оглядываясь назад, радоваться, что-де “сейчас не 1918-й” – к сожалению, господа, с точки зрения эффективности лечения именно 1918-й».671 И если все произойдет, как тогда, резюмирует Остерхольм, «в арсенале нашей медицины найдется мало действенных средств».672
Вот прогноз тогдашнего директора Национального института здоровья: «Палаты, забитые тысячами больных разных возрастов, кто-то – на аппарате ИВЛ, кто-то – в коме или уже при смерти из-за отказа сердца и кровеносно-сосудистой системы; а кто-то просто ожидает своей участи в коридоре».673 В самом деле, даже с COVID-19 большинство наших больниц оказалось перегружено, а ведь ситуация вполне может быть в сто раз менее смертоносной, чем пандемия вируса вроде H5N1.
Около 50 % заразившихся H5N1 умирает вне зависимости от медицинских усилий, которых – в условиях пандемии – в любом случае окажется недостаточно. Совокупное количество полностью обеспеченных для работы аппаратов ИВЛ во всех американских клиниках не превышает ста тысяч единиц.674 И это при том, что большинство из них практически в любой момент уже задействовано в ежедневной медицинской практике.675 Видные ученые – такие, как Ирвин Рэдленер, видели в недостаче аппаратов ИВЛ символ общей неподготовленности страны: «Здесь стоит вопрос жизни и смерти, в котором, словно в зеркале, отражаются все ошибки нашего планирования на случай пандемии».676
Когда пробьет час пандемии, аппараты ИВЛ будут лишь одним пунктом из длинного списка оборудования, которого никогда не хватает, поскольку все глобальные цепочки поставок оказались разорваны. «Во время подобного кризиса, – прямо заявил Остерхольм на страницах авторитетного издания Foreign Affairs, посвященного международным отношениям, – многие предметы первой медицинской необходимости окажутся недоступны большинству больниц».677 Ситуация с COVID-19 показала, что даже медики, находящиеся на передовой, испытывают нехватку банальных средств индивидуальной защиты вроде масок или костюмов.
По словам Рэдленера, неукомплектованность обычных клиник является «самым слабым звеном» нашей медицинской системы.678 В отличие от систем, принятых во многих других странах, здравоохранение в США является по преимуществу прибыльно ориентированным. Реформирование американской медицинской системы в русле управляемого обслуживания привело к закрытию сотен больниц по всей стране,679 в результате чего города лишились изрядной части буферного потенциала, то есть возможности эффективно распределить нагрузку во время пикового наплыва пациентов.680 Стремящиеся оптимизировать расходы страховые компании вряд ли станут заранее закладывать в свои планы лишние койко-места или аппараты ИВЛ на случай внезапной волны заболевших.681
Согласно отчету, представленному в 2016 году Американским колледжем по подготовке врачей скорой помощи (ACEP), 90 % отделений реаниматологии страны недоукомплектованы личным составом и едва справляются с количеством поступающих пациентов.682 Основатель отделения медицины катастроф при ACEP сравнил состояние американской неотложки с «карточным домиком, только и ждущим что порыва ветра, чтобы рухнуть».683 Параллельно с тем, как количество поступающих в приемные отделения неуклонно растет, перевалив уже за исторический максимум,684 количество отделений по всей стране только сокращается.685 «Такими темпами мы скоро будем массово оказывать первую помощь в спортзалах или местных клубах, – замечает Остерхольм, – ровно как в 1918 году».686
Отвечая на вопрос New York Times, ведущий эксперт ЦКЗ по гриппу Кейдзи Фукуда объяснил ситуацию так: «Медицинская система США последовательно продвигалась в направлении уменьшения койко-мест и в целом минимизации нерасходуемых мощностей, что является вполне логичным с точки зрения бизнес-подхода». «Я же, – продолжил он чуть тише и заметно погрустнев, как замечает репортер издания, – являюсь представителем того поколения врачей, чьи врачебные решения не ориентировались на реалии бизнеса. Но, кажется, мы сегодня динозавры. Приходится подстраиваться под мир, в котором в медицине бал правит экономическая целесообразность».687
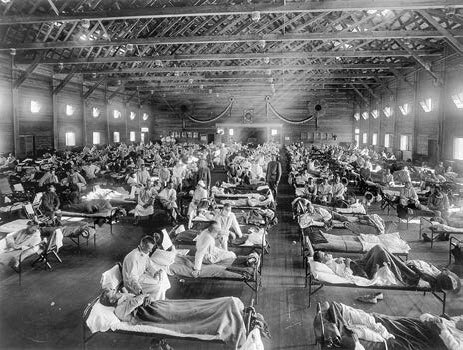
Полевой лазарет во время пандемии 1918 года (фото: Национальный музей здравоохранения и медицины, Институт молекулярной патологии армии США, Вашингтон [NCP 1603])
Согласно данным, опубликованным Economist, США занимают 55-ю строчку в мировом рейтинге койко-мест в интенсивной терапии в пересчете на душу населения,688 что сопоставимо с показателями развивающихся стран, но не Европы, где количество койко-мест с поправкой на численность населения примерно в два раза превышает их количество.689 «Последние несколько десятилетий, – сетует редактор Lancet, – американская система здравоохранения медленно, но верно идет ко дну».690
Не меньшую озабоченность вызывают и масштабные сокращения личного состава.691 Как поясняет директор по предотвращению и ликвидации последствий чрезвычайных ситуаций крупной сети клиник, «вопрос даже не в конкретном количестве койко-мест, а в количестве мест, за которыми возможен уход».692 Во время вспышки SARS в Торонто многие медицинские работники не выходили на работу, опасаясь, что могут принести домой инфекцию. На долю медиков тогда пришлась почти половина случаев, в том числе три с летальным исходом – две медсестры и один врач.693 Проведенный сотрудниками Университета Джонса Хопкинса опрос медиков в штате Мэрилэнд показал, что «почти половина сотрудников местных учреждений здравоохранения, скорее всего, не явится на дежурство в случае пандемии».694 Более столетия с момента основания Американской медицинской ассоциации ее этический кодекс (равно как и Канадской, взявшей за основу своего кодекса американский) включал в себя следующее благородное обязательство: «Когда же чума одолеет, их (врачей) долг – встретить опасность лицом к лицу, продолжая трудом своим облегчать страдания, даже подвергая собственную жизнь свою опасности». В наше время положение о «врачебном долге» в кодексе АМА уже не значится.695 Однако как заявляет Вестник Американской ассоциации адвокатов, в тридцати двух штатах уже разрабатывают проект закона, который обязывал бы (под угрозой лишения лицензии) медика приходить на работу в условиях медицинского кризиса.696

