Панкреатит
Панкреатит – воспаление поджелудочной железы.
При панкреатите ферменты, выделяемые поджелудочной железой, не могут попасть в двенадцатиперстную кишку и начинают процесс переваривания в самой поджелудочной железе.
По характеру течения различают:
• острый панкреатит,
• острый рецидивирующий панкреатит,
• хронический панкреатит,
• обострение хронического панкреатита.
По характеру поражения железы выделяют следующие формы панкреатита:
• отечная форма – без образования островков некроза;
• деструктивная форма – с участками некроза тканей поджелудочной железы:
– мелкоочаговый панкреонекроз;
– среднеочаговый панкреонекроз;
– крупноочаговый панкреонекроз;
– тотально-субтотальный панкреонекроз.
Острый панкреатит
Острый панкреатит – это стремительно развивающееся воспаление поджелудочной железы.
Выделяют две стадии острого панкреатита:
• Легкий острый панкреатит, протекающий с минимальной дисфункцией органов и быстрым выздоровлением.
• Тяжелый (деструктивный) острый панкреатит, протекающий с нарушением функций органов и местными осложнениями (острые скопления жидкости, панкреатический некроз, острая ложная киста, панкреатический абсцесс).
Осложнения: кишечная непроходимость, кровотечения, перитонит, септический шок.
Факторы риска, приводящие к развитию панкреатита:
• злоупотребление алкоголем – 50 % случаев;
• желчнокаменная болезнь – 20 % случаев;
• травма живота;
• длительный прием некоторых лекарственных средств;
• заболевания двенадцатиперстной кишки;
• инфекционные заболевания;
• наследственность;
• длительный контакт с инсектицидами, химическими удобрениями.
Какие симптомы говорят об остром панкреатите?
Явными признаками острого панкреатита является сильная нарастающая боль в подложечной области, частая мучительная рвота, диарея и вздутие живота. Боли уменьшаются при положении лежа на животе. Могут появляться синюшные пятна на левой боковой стенке живота, иногда с желтоватым оттенком.
К какому специалисту обращаться?
Необходимо обратиться к врачу-гастроэнтерологу. Но при сильных болях и неукротимой рвоте следует обратиться в службу срочной медицинской помощи.
Какую диагностику должен провести врач?
Общий осмотр больного:
• пальпация живота;
• измерение АД;
• выслушивание живота с помощью стетоскопа;
• осмотр языка, кожных покровов.
Лабораторная диагностика:
• общий анализ крови;
• общий анализ мочи;
• биохимический анализ крови;
• определение содержания холестерина и триглицеридов.
Инструментальная диагностика:
• ультразвуковое исследование органов брюшной полости;
• гастроскопия;
• рентгенография;
• компьютерная или магнитно-резонансная томография;
• электрокардиография;
• ангиография поджелудочной железы;
• эндоскопическая ультрасонография;
• пункционная биопсия под контролем КТ;
• лапароскопическое исследование.
Какое лечение необходимо при остром панкреатите?
Общее. Голодание в течение 2–4 дней является обязательной рекомендацией при остром панкреатите. Показан холод на живот. В некоторых случаях устанавливают назогастральный зонд для вывода желудочного содержимого. Медикаментозное лечение острого панкреатита включает в себя:
• спазмолитики для облегчения боли;
• препараты, снижающие секрецию ферментов поджелудочной железы;
• плазмаферез для детоксикации организма;
• антибиотики.
В тяжелых случаях необходимо хирургическое вмешательство:
• установка дренажей и проведение перитонеального лаважа-диализа – позволяет быстро вывести токсины и тем самым уменьшить токсические влияния на печень, почки, сердце, легкие и другие органы и ткани;
• резекция поджелудочной железы;
• операция Лоусона.
Дополнительное. При наличии симптомов назначают противорвотные препараты, при падении уровня гемоглобина требуется переливание крови.
Физиотерапия: электрофорез новокаина, папаверина или дротаверина на область проекции поджелудочной железы, диадинамические токи на область левого подреберья, ультразвуковое воздействие на поджелудочную железу, низкочастотное переменное магнитное поле, грязелечение, бальнеотерапия: питье теплых гидрокарбонатно-натриевых вод.
Что можете сделать вы?
Важно понимать, что острый панкреатит склонен к рецидивам, а дальнейшие обострения будут еще больше разрушать поджелудочную железу – незаменимый орган в нашем организме. Поэтому период реабилитации очень важен. Не нарушайте предписания врача!
Диета. На протяжении 2–3 месяцев необходимо придерживаться диеты с повышенным содержанием белка и пониженным содержанием жиров и углеводов. Рекомендуется пища, приготовленная на пару, отварная. Температура пищи не должна быть слишком горячей или холодной. Лучше избегать продуктов, содержащих грубую структуру. Рекомендуется употреблять продукты в протертом виде.

Прием пищи должен быть 5–6 раз в день малыми порциями. Выработайте пищевой режим – приемы пищи должны быть каждый день в одно и то же время.
Хронический панкреатит
Хронический панкреатит – постоянное воспаление поджелудочной железы, приводящее к изменениям ее структуры.
Хронический панкреатит подразделяют на:
• первичный – самостоятельное заболевание;
• посттравматический, возникший на почве травмы;
• вторичный, являющийся осложнением другого заболевания.
По характеру изменений поджелудочной железы выделяют три основных типа хронического панкреатита:
• хронический кальцифицирующий панкреатит – с образованием пробок, богатых белком и кальцием;
• хронический обструктивный панкреатит;
• хронический паренхиматозно-фиброзный (воспалительный) панкреатит.
Осложнения: подпечёночная желтуха, эрозивные эзофагиты, хроническая дуоденальная непроходимость, панкреатический асцит, рак поджелудочной железы, перитонит, сепсис.
Факторы риска, приводящие к развитию хронического панкреатита:
• злоупотребление алкоголем;
• желчнокаменная болезнь;
• цирроз печени;
• злоупотребление жирной, жареной пищей;
• вирусные заболевания;
• эндоскопические операции;
• травмы живота;
• длительный прием некоторых видов лекарств;
• курение.
Какие симптомы говорят о хроническом панкреатите?
Самые распространенные признаки хронического панкреатита – периодические приступы боли в подложечной области или левом подреберье и потеря веса. Иногда боли отдают в спину. Чаще всего боли возникают после обильного приема пищи.
В 20 % случаев хронический панкреатит протекает без болевых ощущений.
При хроническом панкреатите под кожей живота часто образуются так называемые «кровавые слезки» – выпуклые образования диаметром 1–3 мм багровой окраски.
К какому специалисту обращаться?
Лечением хронического панкреатита занимается врач-гастроэнтеролог.
Какую диагностику должен провести врач?
Общий осмотр больного:
• пальпация живота;
• осмотр языка, кожных покровов.
Лабораторная диагностика:
• общий анализ крови;
• общий анализ мочи;
• биохимический анализ крови;
• копрограмма;
• секретин-панкреозиминовый тест;
• ЛУНДТ-тест;
• бентираминовый тест;
• тест с фекальной эластазой-1;
• тест на толерантность к глюкозе.
Инструментальная диагностика:
• ультразвуковое исследование органов брюшной полости;
• рентгенография органов брюшной полости;
• гастроскопия;
• С-дыхательные тесты;
• компьютерная или магнитно-резонансная томография поджелудочной железы;
• эндоскопическая ретроградная панкреатохолангиография;
• эндоскопическая ультрасонография;
• ангиография поджелудочной железы.
Какое лечение необходимо при хроническом панкреатите?
Основное. Лечение хронического панкреатита зависит от фазы заболевания.
При обострениях панкреатита назначают:
• спазмолитики для купирования боли;
• близкофокусную лучевую терапию – при стойком болевом синдроме;
• антациды;
• антисекреторные препараты;
• ферментные препараты;
• антибиотики;
• психотропные средства – при возникновении нервно-психических расстройств.
В период тихого течения заболевания применяют:
• ферментные препараты;
• антисекреторные препараты;
• инсулинотерапию – при эндокринной недостаточности поджелудочной железы.
При ухудшении состояния больного в тяжелых случаях хронического панкреатита появляется необходимость хирургического лечения. Показаниями к проведению операции являются:
• формирующаяся псевдокиста;
• непроходимость протока поджелудочной железы;
• сомнения в правильности диагноза – для исключения рака поджелудочной железы;
• свищ поджелудочной железы;
• сильная боль, не устраняемая даже наркотическими анальгетиками.
Физиотерапия: электрофорез с новокаином, ультразвуковая терапия, СМТ-терапия, диадинамические токи на область левого подреберья, бальнеотерапия: питье теплых гидрокарбонатно-кальциевых и магниевых вод, углекислые, хлоридные натриевые, радоновые, хвойные ванны, грязевые аппликации, гальваногрязевые процедуры.
Санаторно-курортное лечение: Ессентуки, Боржоми, Железноводск, Трускавец, Нарзан, Джемрук, Кармадон, Моршин, Пятигорск, санатории Белоруссии.
Что можете сделать вы?
При диагнозе хронический панкреатит для успешного лечения необходимы изменения в образе жизни: отказ от алкоголя и курения, соблюдение диеты, регулярный прием назначенных медикаментов.
Диета. Рацион должен быть богат продуктами, содержащими много белка. Количество жира и углеводов должно быть снижено.
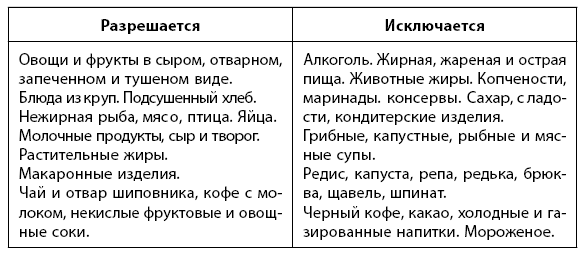
Прием пищи должен быть 5–6 раз в день малыми порциями. Выработайте пищевой режим – ешьте каждый день в одно и то же время. Калорийность рациона не должна превышать 3 000 ккал.
Физическая активность. Ежедневно совершайте пешие прогулки. Утром полезно выполнять наклоны и повороты туловища для улучшения кровообращения в области поджелудочной железы.
Также полезны занятия дыхательной гимнастикой:
• Сделайте выдох, задержите дыхание. Плавно, втяните живот на три секунды. Сделайте вдох и расслабьте мышцы живота.
• Лежа на спине, медленно вдохните воздух через нос, выпятив живот. Задержите дыхание на три секунды. Затем расслабьте мышцы брюшного пресса.

