Заболевания органов пищеварительной системы
Гастрит
Гастрит – воспалительное поражение слизистой оболочки желудка, протекающее с изменением ее структуры и нарушением функций желудка.
Восемь случаев заболеваний пищеварительной системы из 10 являются гастритом.
Различают два вида гастрита:
• острый гастрит;
• хронический гастрит.
Острый гастрит
Острый гастрит – это острое воспаление слизистой оболочки желудка, вызванное разовым воздействием сильных раздражителей.
В зависимости от глубины и тяжести поражения желудка различают три формы острого гастрита:
• простой (катаральный) гастрит;
• токсико-химический (коррозийный) гастрит;
• флегмонозный (гнойный) гастрит.
Осложнения: кровотечение в области эрозий, нарушение эвакуации желудочного содержимого, обезвоживание, абсцесс печени, перитонит, сепсис.
Факторы риска, приводящие к развитию острого гастрита:
• хеликобактерная инфекция – наиболее частая причина возникновения острого гастрита;
• другие бактериальные инфекции (H. heilmanii, стрептококки, стафилококки, Proteus species, Clostridium species, Escherichia coli);
• цитомегаловирусная инфекция;
• грибковая инфекция: кандидоз, гистоплазмоз, фикомикоз;
• паразитарные инфекции;
• воздействие лекарственных средств и других химических веществ: нестероидных противовоспалительных препаратов (ацетилсалициловая кислота, ибупрофен, напроксен), антибиотиков, сульфаниламидов, глюкокортикоидных гормонов (преднизолон, метипред);
• злоупотребление алкоголем;
• острый стресс;
• пищевая аллергия;
• пищевое отравление;
• употребление (случайно или намеренно) кислот, щелочей и других токсических веществ;
• заброс желчи из двенадцатиперстной кишки в желудок;
• ишемия.
Какие симптомы говорят об остром гастрите?
На острый гастрит указывают сильные жгучие боли в области желудка, отрыжка, тяжесть в желудке, тошнота, рвота, слабость, головокружение. У некоторых больных возникает рвота содержимым бурого цвета или с примесью крови.
К какому специалисту обращаться?
Лечением острого гастрита занимается врач-гастроэнтеролог.
Какую диагностику должен провести врач?
Общий осмотр больного:
• пальпация в эпигастральной области.
Лабораторная диагностика:
• общий анализ крови;
• биохимический анализ крови;
• общий анализ мочи;
• анализ кала на скрытую кровь;
• копрограмма;
• бактериологический посев кала.
Инструментальная диагностика:
• эндоскопия и гистологические исследования биоптатов, полученных при эндоскопии;
• рентгенография желудка с бариевой взвесью;
• компьютерная томография и обзорная рентгенография органов брюшной полости;
• дыхательный тест на хеликобактер.
Какое лечение необходимо при остром гастрите?
Основное. В первую очередь необходимо устранить причину, вызвавшую острый гастрит: табак, алкоголь, раздражающие лекарственные препараты. При острых гастритах специфической этиологии проводится соответствующее лечение – антихеликобактерная, противогрибковая, противотуберкулезная терапия.
В первые 12‑24 часа показано голодание, затем назначается щадящая диета. При пищевых или химических отравлениях производится промывание желудка.
Лечение острого флегмонозного гастрита проводится хирургическим путем: в этом случае может быть показана гастротомия, резекция желудка или гастрэктомия.
Дополнительное. Помогает облегчить течение острого гастрита и ускорить заболевание:
• энтеросорбенты: гидролизный лигнин, активированный уголь и т. п.;
• спазмолитики при сильной боли;
• антибиотики;
• блокаторы H2-гистаминовых рецепторов – для снижения продукции соляной кислоты;
• антацидные препараты;
• гастропротекторы.
Что можете сделать вы?
Диета. После улучшения состояния необходимо придерживаться специальной щадящей диеты как минимум 3 месяца. Пища должна употребляться в отварном виде или приготовленная на пару.
Хронический гастрит
Хронический гастрит – длительно текущее рецидивирующее воспалительное поражение слизистой оболочки желудка, протекающее с изменением ее структуры и нарушением функций желудка.
Хронический гастрит подразделяется на виды:
• с повышенной кислотностью;
• с пониженной кислотностью;
• с нормальной кислотностью.
В зависимости от вида раздражителей, вызывающих заболевание, выделяют несколько типов хронического гастрита:
тип A (аутоиммунный) – фундальный гастрит. Воспаление вызвано аутоиммунной реакцией на антитела к клеткам желудка;
тип B (бактериальный) – антральный гастрит. Воспаление вызвано бактериями Helicobacter pylori. Этот тип гастрита составляет до 90 % всех случаев хронического гастрита;
тип С (химический) – развивается вследствие заброса желчи и лизолецитина в желудок при дуоденогастральном рефлюксе или в результате приема некоторых классов лекарств.
Осложнения: гастрит повреждает слизистую желудка, что, при отсутствии правильного лечения, может привести к возникновению язвенной болезни, кровотечениям и даже перерождению заболевания в рак желудка. При гастрите с пониженной кислотностью нарушается усвоение витамина В12, что ведет к развитию В12-зависимой анемии. К опасным осложнениям относятся язвенная болезнь, аденокарцинома желудка.
Факторы риска, приводящие к развитию острого гастрита:
• нарушения режима питания;
• курение и алкоголизм;
• длительный прием лекарственных препаратов;
• хронический стресс;
• дуоденогастральный рефлюкс;
• хронические инфекционные заболевания;
• нарушения обмена веществ.
Какие симптомы говорят об остром гастрите?
О наличии хронического гастрита могут говорить тяжесть и чувство давления, полноты в подложечной области, появляющиеся или усиливающиеся во время еды или вскоре после еды, отрыжка, тошнота, неприятный привкус во рту, изжога, вздутие живота и расстройство стула.
К какому специалисту обращаться?
При ощущении симптомов хронического гастрита необходимо обратиться к врачу-гастроэнтерологу.
Какую диагностику должен провести врач?
Общий осмотр больного:
• пальпация в эпигастральной области.
Лабораторная диагностика:
• общий анализ крови;
• биохимический анализ крови;
• определение уровней пепсиногена I и пепсиногена II и их соотношения в сыворотке крови;
• определение уровня гастрина в сыворотке крови;
• определение уровня витамина B12 в сыворотке крови;
• общий анализ мочи;
• анализ кала на скрытую кровь;
• определение антител к Helicobacter pylori;
• бактериологический посев кала.
Инструментальная диагностика:
• эзофагогастродуоденоскопия с прицельной биопсией;
• УЗИ печени, желчных путей, поджелудочной железы;
• внутрижелудочная рН-метрия;
• электрогастроэнтерография;
• дыхательный тест на хелиобактер;
• манометрия верхних отделов желудочно-кишечного тракта.
Какое лечение необходимо при остром гастрите?
Основное. В лечении хронического гастрита используют:
• препараты, снижающие секрецию соляной кислоты;
• антацидные препараты для купирования изжоги;
• противоязвенные препараты;
• антибактериальные препараты.
Дополнительное. Препараты для защиты слизистой оболочки желудка, ферментные препараты, антибиотики.
Физиотерапия: бальнеотерапия: гальванизация области желудка, электрофорез лекарственных веществ (платифиллин, папаверин), ультрафиолетовое облучение, СМТ-терапия, КВЧ-терапия.
Санаторно-курортное лечение: Боржоми, Ессентуки, Железноводск, Арсан-Капал, Арзни, Арчман, Аяк-Калкан, Березовские минеральные воды, Бирштонас, Горячий Ключ, Горячинск, Дарасун, Джабал-Абад, Джермук, Друскининкай, Джава, Ижевские минеральные воды, Исти-Су, Иссык-Ата, Кашин, Кисловодск, Краинка, Красноусольск, Липецк, Мардакян, Медвежья, Моршин, Миргород, Нальчик, Одесса, Поляна, Пятигорск, Серноводск-Кавказский, Старая Русса, Саирме, Талая, Трускавец, Ташкентские минеральные воды, Усть-Качка, Учум, Феодосия, Хилово, Чартак, Юматово, Шиванда, Шира, Шамбары, Шмаковка, Ямаровка, Анапа, Бирштонас, Евпатория, Ейск, Карачи, Кемери, Куяльник, Лиепая, Молтаево, Муялды, Нафталан, Пярну, Садгород, Саки, Славянск.
Что можете сделать вы?
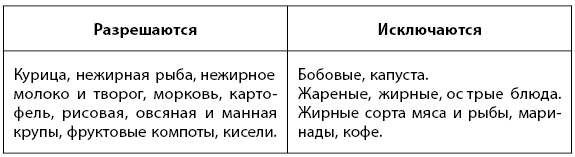
Диета. Для успешного лечения хронического гастрита необходимо весь период придерживаться специальной диеты.
Основную долю рациона должны составлять продукты, являющиеся слабыми возбудителями секреции: творог, молоко, омлет, отварное нежирное мясо и рыба, картофельное пюре, супы-пюре, манная и рисовая каша, пюре из сладких фруктов, подсушенный хлеб, негазированные щелочные воды.
Следует исключить из рациона продукты, способствующие механическому раздражению слизистой оболочки желудка: продукты, богатые грубой растительной клетчаткой (редька, репа, фасоль, незрелые фрукты, крыжовник, виноград, изюм, смородина, финики, хлеб из муки грубого помола), а также хрящи и жилистое мясо.
При гастрите с повышенной кислотностью исключите из рациона кислые продукты: кефир, клюкву, цитрусовые, квашеную капусту. При гастрите с пониженной кислотностью, наоборот, стоит включить эти продукты в рацион.
ВАЖНО!
Слишком горячая и холодная пища раздражает желудок. Откажитесь от употребления мороженого, напитков со льдом, также очень горячих напитков и супов.
Рекомендуется дробный прием пищи, по 5–6 раз в сутки, поскольку большой объем вводимой за один прием пищи способствует механическому раздражению слизистой оболочки желудка. Необходимо выработать и строго соблюдать режим питания – есть надо в определенные часы.
Физическая активность. Активные занятия физкультурой повышают выработку соляной кислоты и ферментов. С другой стороны, при выполнении определенных физических упражнений (общеразвивающие и дыхательные упражнения, упражнения на расслабление) в медленном темпе, при монотонном характере движений, повышенная секреторная активность желудка снижается. Мышцы брюшного пресса при этом стараются не вовлекать.
Полезно выполнять массаж живота: круговые поглаживания по часовой стрелке.

