Глава 10
В поисках аллергена: как проводят обследование на аллергены?
XX и XXI век – эра бурного развития аллергологии, которая принесла нам море возможностей в диагностике аллергии, в том числе аллергопробы. Часть из них возникла на заре аллергологии и сохранила свою актуальность, совершенствуясь со временем, – речь о кожных пробах. Некоторые виды тестов устарели в связи с появлением более точных – например, иммуноферментный анализ и тест дегрануляции тучных клеток уступили пальму первенства определению иммуноглобулинов Е с помощью технологии ImmunoCAP. [72]
Некоторые тесты довольно быстро показали свою несостоятельность – анализы крови на иммуноглобулины G к пищевым продуктам для диагностики аллергии и пищевой непереносимости не рекомендованы (об этом поговорим ниже). Некоторые исследования с самого начала относятся к недостоверным и ненаучным – например, метод Фолля или кинезиологический метод.
Многообразие тестов, доступность к проведению любых вариантов обследования, в том числе устаревших анализов с низкой прогностической способностью, легко приводят в замешательство неподготовленного человека. Как правильно обследоваться для выявления аллергии? Какие пробы проводить? Есть ли возрастные ограничения? Нужно ли отменять лекарства? Ответы на эти и другие вопросы – в этой главе.
В каком возрасте можно обследоваться на аллергены?
Общее правило таково: если есть вещество, способное вызвать реакцию (IgE), значит, можно его определить с помощью тестов. По этой причине возрастных ограничений для проведения анализа крови на специфические IgE нет. Применение кожных проб может быть ограничено в детском возрасте, так как у детей из-за особенностей чувствительности кожи они могут быть ложноотрицательными.
Долгое время единственным методом диагностики аллергии были скарификационные пробы, или тесты-«царапки». Из-за сниженной реактивности детской кожи эти тесты могут быть ложноотрицательными в первые 2–3 года жизни. Прик-тесты, или тесты уколом, проводятся стандартизированными ланцетами (невозможно проколоть кожу глубже, чем надо, капилляры повредить почти невозможно), тест более достоверен и точен (рис. 30). Кожные пробы методом прик-теста могут быть проведены у детей с одного месяца. [19, 52]
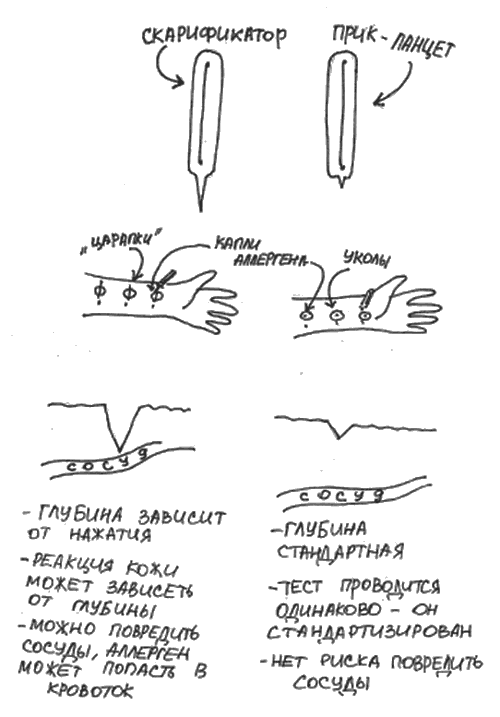
Рис. 30. Прик-тест и скарификационные пробы («царапки»)
Анализ крови на иммуноглобулины Е к аллергенам методом ImmunoCAP может быть проведен в любом возрасте. [52] Его можно проводить, не отменяя лекарственные препараты, он будет показателен в любое время года, в том числе на фоне обострения аллергического заболевания.
В разное время существовали разные способы определения IgE к аллергенам в крови. С течением времени появлялись все новые и новые методики, с помощью которых можно более точно уловить наличие этих веществ. Сегодня самым совершенным тестом является ImmunoCAP – наиболее чувствительная лабораторная технология для выявления IgE. Этот метод более чувствителен, чем его предшественники (например, иммуноферментный анализ [72]). Это означает, что с его помощью можно обнаружить IgE в тех случаях, когда другие методы его не найдут. Кроме того, этот метод более специфичен – это значит, что для него менее, чем для других видов анализов, характерны ложноотрицательные результаты. Иными словами, если методом ImmunoCAP IgE не найден, значит, его c высокой вероятностью нет в крови.
Этим методом можно выявлять IgE к экстрактам аллергенов и их отдельным молекулам. Про это мы уже немного говорили во второй главе, посвященной аллергенам и их свойствам.
Довольно часто для обследования достаточно провести анализ крови на IgE к экстрактам аллергенов. Например, при подозрении на аллергический ринит, если симптомы возникают в квартире, где живут кошка и собака, можно сделать анализ крови на IgE к перхоти этих животных. При этом нам не важно, к каким именно молекулам кошки или собаки образовались IgE. Если же мы хотим, например, оценить прогноз заболевания, зная, что астма может чаще развиваться при сенсибилизации к главному кошачьему аллергену FelD1, мы можем сделать анализ на IgE к этой молекуле.
Что еще даст нам определение IgE к отдельным молекулам аллергенов?
Например, главный аллерген березы Bet v1 похож на молекулу яблока Mal d1, лесного ореха Cor a1, малины Rub i1, клубники Fra a1 и многих других. Все эти белки относятся к одному семейству (белки-профилины), и для иммунной системы они очень похожи.
Поэтому при аллергии на пыльцу березы, если эта аллергия вызвана белками Bet v1, может развиться перекрестная аллергия на другие профилины, и их употребление может вызывать оральный аллергический синдром – зуд во рту, першение в горле при их употреблении. Тяжелые системные реакции эти молекулы вызывают редко. Кроме того, профилины разрушаются при нагревании, что позволяет употреблять эти продукты в термически обработанном виде без возникновения аллергических реакций. [165]
Но иногда фрукты могут вызвать более тяжелые реакции, если у человека аллергия вызвана другими молекулами – молекулами LTP. [12]
Они не похожи на аллергены пыльцы березы, но бывает так, что у одного человека встречаются и аллергия на пыльцу, и независимая от нее аллергия на LTP-молекулы фруктов. LTP термоустойчивы, поэтому они сохраняются даже в термически обработанных блюдах.
Симптомы аллергии при этом часто более тяжелые, но могут и быть похожими на оральный аллергический синдром. При этом продолжать употреблять фрукты нельзя, потому что молекулы LTP могут вызывать тяжелые формы аллергии – аллергический ангиоотек и анафилаксию.
Помимо оценки прогноза аллергических заболеваний определение IgE к отдельным молекулам помогает подобрать рацион для человека с аллергией. Например, при аллергии на молочные продукты IgE могут образовываться к казеину или сывороточным белкам. В случае аллергии на казеин необходимо исключить все виды молочных продуктов. В случае аллергии на сывороточные белки можно подобрать переносимые формы молочных продуктов, так как сывороточные меняют свою структуру при нагревании и перестают вызывать симптомы.
Какую еще информацию можно получить с помощью анализа на IgE к отдельным молекулам аллергенов?
Еще одна важная информация – это прогноз эффективности АСИТ: она высокоэффективна при аллергии на главные молекулы аллергенов (у березы – Bet v1) и низкоэффективна при аллергии на минорные молекулы (например, Bet v4 у березы). [165]
Что такое аллергочип?
Аллергочип (Allergo Chip ISAC) – это комплексное обследование, позволяющее выявить антитела класса IgE к отдельным молекулам аллергенов с помощью метода ImmunoCAP (рис. 31). Этот метод позволяет оценить наличие антител к 112 молекулам из 51 аллергена.
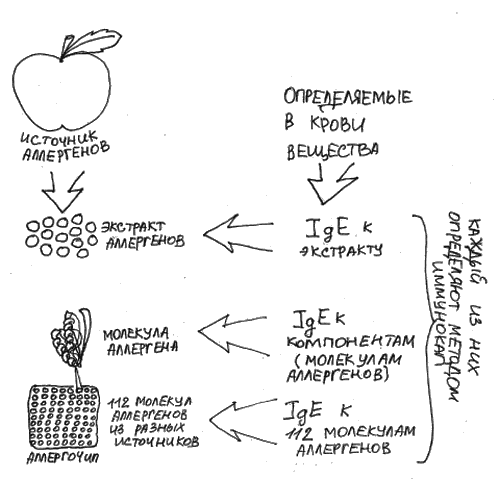
Рис. 31. Разные виды анализов крови для определения IgE
В каких случаях показано проведение комплексного обследования?
• Аллергочип помогает понять, на что именно аллергия у человека с множественными/неясными аллергическими реакциями, или подтвердить неаллергическую природу ангиоотеков (например, в случае, если они сопровождают хроническую крапивницу).
• Позволяет оценить риск тяжелых аллергических реакций на еду.
• Позволяет оценить прогноз эффективности АСИТ или разобраться, почему это лечение не дает эффекта.
Фадиатоп: для чего нужно это обследование?
Существуют еще два комплексных анализа – фадиатоп и фадиатоп детский.
Это обследование на IgE к смеси экстрактов аллергенов.
Смесь фадиатоп включает в себя смесь самых распространенных ингаляционных аллергенов: пыльца березы бородавчатой, тимофеевки луговой, полыни горькой, амброзии высокой, плесень Alternaria alternata, Cladosporium herbarum, перхоть кошки, собаки, лошади, клещи домашней пыли Dermatophagoides pteronyssinus, Dermatophagoides Farinae.
Смесь фадиатоп детский, помимо перечисленных, включает в себя самые частые пищевые аллергены: белок яйца, молоко, рыба, пшеница, арахис, соя.
Особенность этого обследования заключается в том, что в результате мы получаем единый ответ по отношению ко всей смеси аллергенов.
Для чего нужны эти тесты? Они могут использоваться в качестве первичного обследования для того, чтобы исключить или подтвердить аллергическую природу заболевания. [190] Например, длительная заложенность носа у ребенка в 3–4 года может быть обусловлена как аллергическим ринитом, так и неаллергическими причинами. В этом случае фадиатоп позволяет ответить на вопрос, есть ли аллергия, и существенно сэкономить бюджет.
Фадиатоп детский, например, позволяет понять, не является ли причиной тяжело протекающего атопического дерматита аллергия на пищу или аллергены окружающей среды.
Итого, какие обследования мы можем использовать для диагностики аллергии немедленного типа (реакций, проявляющихся в течение двух часов от контакта с аллергеном)?
• Фадиатоп, или фадиатоп детский – для обследования при аллергии, когда нужно только подтвердить или исключить аллергическую природу заболевания, при этом у врача и пациента нет конкретных подозреваемых.
• Прик-тесты с экстрактами аллергенов или с натуральными (нативными) аллергенами, анализ на IgE к экстрактам аллергенов методом ImmunoCAP – основные рабочие инструменты для диагностики аллергии.
• Анализ на IgE к компонентам (молекулам) аллергенов позволяет получить ответы на более сложные вопросы: каков прогноз заболевания, какую диету можно подобрать, будет ли эффективна АСИТ.
• Аллергочип – комплексное обследование, решающее наиболее сложные задачи: поиск аллергии, оценка прогноза заболевания, подбор диеты при неясных, множественных аллергических реакциях, особенно тяжелых, оценка причин неэффективности АСИТ.
Нужно ли отменять лечение для проведения аллергологического обследования?
При проведении анализа крови на специфические IgE не нужно отменять противоаллергические препараты, так как их прием не влияет на уровень специфических IgE в крови (рис. 32).
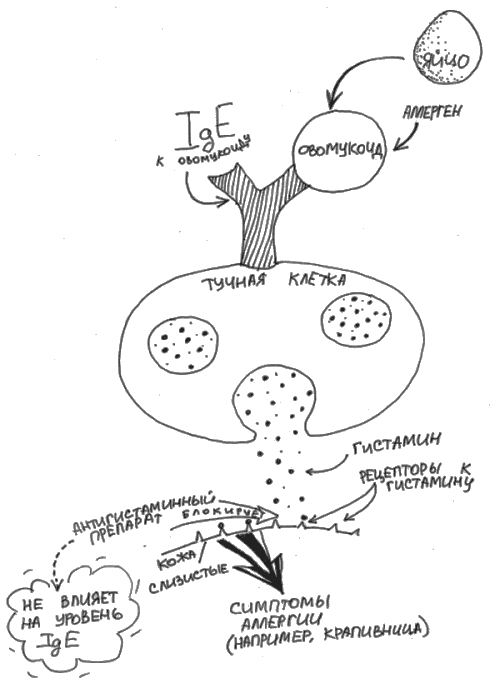
Рис. 32. Антигистаминные препараты не влияют на уровень IgE
При проведении кожных проб мы делаем выводы о наличии IgE по косвенным признакам: проникновение аллергена в толщу кожи приводит к его соединению с иммуноглобулином Е, в результате возникает локальная реакция кожи в виде волдыря, по появлению которого мы судим о наличии иммуноглобулина Е.
Если человек принимает лекарства, которые могут подавить эту локальную реакцию, мы не увидим волдырь и не сможем правильно трактовать пробы. К таким лекарствам относятся антигистаминные препараты и местные стероиды. Необходимо отменить антигистаминные препараты за 4–5 дней до проб и проводить пробы на тех участках, на которые 2–3 дня не наносили стероиды. [19, 52]
Многие лаборатории предлагают провести обследование на IgG к продуктам. Что это за анализ?
IgG – immunoglobulin G (иммуноглобулин Джи) – это вещество, которое вырабатывают клетки иммунной системы, когда запоминают, как выглядит «чужак».
Это часть нормального иммунного ответа.
Например, после перенесенной ветрянки на всю жизнь сохраняется IgG к вирусу ветряной оспы или, например, после прививки против краснухи – IgG к вирусу краснухи.
В 1980-е годы появились публикации, согласно которым предполагали, что один из подвидов IgG – IgG4 – белок, вызывающий выброс гистамина из тучных клеток, то есть участвует в аллергии по IgE-независимому механизму. Последующие исследования показали, что IgG не участвует в выбросе гистамина, a посредником между аллергеном и гистаминовой реакцией является IgE.
Это наблюдение подтвердилось в ходе дальнейших исследований, показавших отсутствие связи уровня общего IgG и специфических IgG4 с проявлениями аллергии.
Аллергологические сообщества пишут о том, что IgG не связаны с аллергией и псевдоаллергией, поэтому не нужно сдавать такой анализ для выявления пищевой аллергии или непереносимости. [5]
EAACI (Европейская академия аллергии и клинической иммунологии): У многих пациентов в сыворотке крови определяется IgG4 без связи с клиническими симптомами. Эти данные вкупе с отсутствием доказательств участия IgG4 в выбросе гистамина тучными клетками и отсутствием доказательных исследований о диагностической ценности IgG4 при обследовании на аллергию означают, что нет никаких оснований считать IgG4 связанным с пищевой гиперчувствительностью. IgG4 к пищевым продуктам показывает, что организм повторно контактировал с пищей, которую иммунная система посчитала чужеродными белками. Наличие IgG4 должно расцениваться не как признак гиперчувствительности, а как показатель иммунологической толерантности.
Резюме: IgG4 не является индикатором аллергии или псевдоаллергии, это нормальный иммунный ответ на пищу. Поэтому нельзя использовать его для диагностики аллергии. [158]
CSACI (Канадское общество аллергии и клинической иммунологии): Современные литературные данные свидетельствуют, что наличие IgG к пищевым продуктам – это маркер контакта с пищей и толерантности (отсутствия аллергии) к ней, по аналогии с IgG, образующемся при проведении АСИТ. Положительные тесты на IgG встречаются у нормальных здоровых детей и взрослых. Использование этого теста неприемлемо, так как повышает вероятность недостоверного диагноза, ненужных диетических ограничений и снижения качества жизни. Более того, и, возможно, это более важно, человек с истинной IgE-зависимой аллергией, имеющий риск угрожающей жизни анафилаксии, может не иметь IgG к этому продукту, и на основании такого анализа ему могут разрешить прием в пищу потенциально смертельного для него аллергена. [32]
AAAAI (Американская академия аллергии, астмы и иммунологии): Невозможно и недопустимо оценивать любые анализы крови на антитела (и IgE, и IgG) в отрыве от клинической картины. Любые уровни IgG и IgE к продуктам питания говорят всего лишь о наличии антител к пище, но не означают диагноза. Наличие антител – не болезнь. Хорошо переносимые продукты не должны быть исключены на основании анализов. IgE могут присутствовать в минимальном количестве и не определяться в анализе. Если при этом человек реагирует на пищевой продукт, даже отсутствие отклонений в анализе – основание для диеты. IgG и IgG4 в частности – проявление нормального иммунного ответа на пищу. [22]
ASCIA (Австралоазиатское общество клинической иммунологии и аллергии): Аллергология – специальность, основанная на научном подходе. Рекомендации должны быть основаны на принципах доказательной медицины. IgG-антитела определяются у здоровых детей и взрослых и не отражают аллергию или пищевую непереносимость. По факту, IgG отражают контакт с пищей, а не заболевание. Единственным исключением является IgG к глиадину, который может быть использован для отслеживания качества безглютеновой диеты у пациентов с гистологически подтвержденной (методом биопсии) целиакией. Несмотря на исследования, показывающие бессмысленность этого анализа, его продолжают продвигать в обществе, в том числе для диагностики заболеваний, в которых иммунная система не участвует. [11]
ALLSA (Аллергологическое общество Южной Африки): Производители тестов на IgG утверждают, что их тесты более эффективны, чем анализы на IgE и кожные пробы (естественно, раз они выявляются у здоровых людей – прим.@allergo_doc). На сегодняшний день IgG не продемонстрировал своей диагностической ценности. В двойных слепых плацебоконтролируемых исследованиях (когда ни врач, ни пациент не знают, аллерген съел пациент или пустышку) не было найдено никакой взаимосвязи между реакциями на пищу и уровнями IgG или IgG4. Уровень этих антител и других антител не-IgE типа (оказывается, можно еще определять IgA) к пище отражает обычный контакт организма с едой и поэтому является нормальной и безвредной находкой. [90]
Есть работы об участии специфических IgG в желудочно-кишечных формах аллергии, но сложность в их диагностическом применении связана с перечисленными выше особенностями: IgG может присутствовать в крови у здоровых людей и отсутствовать у аллергиков, поэтому использовать их для диагностики аллергии не рекомендуется.
Есть ли общий для всех анализ, который поможет отличить аллергиков от неаллергиков?
К сожалению, нет. Любые анализы говорят только о вероятности (высокой или низкой) аллергии. Диагноз аллергии врач устанавливает на основе подробного анализа истории болезни. Чтобы сказать, что у человека аллергия на продукт, пыльцу или лекарственный препарат, нужно проследить причинно-следственную связь между появлением симптомов и контактом с едой, пыльцой или лекарством.
Эта реакция должна:
• возникать регулярно через короткий промежуток времени после контакта с аллергеном,
• должна возникать каждый раз,
• исчезать при прекращении контакта с аллергеном (обычно достаточно нескольких дней, при пищевой аллергии иногда требуется до 4–6 недель диеты, чтобы оценить, тот ли продукт исключили).
Если заболевание не подчиняется этой логике, аллергия маловероятна.
Всегда ли повышенный уровень эозинофилов говорит об аллергии?
В общем анализе крови есть клетки-эозинофилы. Их число может расти при аллергии, но повышение их количества бывает и при неаллергических состояниях, а также эпизодически у здоровых людей.
На сегодняшний день все функции эозинофилов до конца не изучены, но кое-что о них известно.
Когда эозинофилы активируются, они выбрасывают свое содержимое наружу. В их гранулах находится множество биологически активных веществ, способных повреждать окружающие клетки.
• При паразитарных заболеваниях, например, эозинофилы повреждают паразитов.
• При аллергических заболеваниях эозинофилы участвуют в повреждении собственных клеток организма.
• Катионный протеин эозинофилов в крови и других биологических жидкостях – один из маркеров того, что эозинофилы выбрасывали свое содержимое. [142]
Оценивать количество эозинофилов нужно не только по относительному количеству, выраженному в процентах, но и по абсолютному. Нормальное содержание эозинофилов – до 0,5*10ˆ9/л.
Эозинофилией, или увеличенным количеством эозинофилов, считается повышение их содержание свыше 0,5*10ˆ9/л.
При каких заболеваниях она встречается?
• при аллергических заболеваниях,
• при инфекциях (паразитарных, грибковых, некоторых других),
• при аутоиммунных заболеваниях,
• при опухолевых заболеваниях,
• при надпочечниковой недостаточности,
• при первичных и вторичных иммунодефицитах,
• при неврологических заболеваниях,
• при мастоцитозе,
• при заболеваниях легких, вызванных лекарствами или токсинами,
• при отторжении трансплантированных органов,
• при гиперэозинофильных синдромах.
Как видно из этого перечня, причин у эозинофилии много, и аллергия – лишь одна из них. По уровню эозинофилов нельзя определить причину их увеличения, за исключением экстремально высоких цифр (свыше 20*10ˆ9/л), когда нужно заподозрить опухолевое заболевание.
Всегда ли количество эозинофилов повышено в крови при заболеваниях из списка выше, в том числе при аллергии?
Не всегда, так как живут они в тканях, а кровь – транспортная система для них. Это означает, что отсутствие эозинофилии не исключает аллергию.
Возможно ли «снизить» уровень эозинофилов антигистаминными препаратами? Прямого действия на эозинофилы они не оказывают.
Гистамин является веществом, привлекающим эозинофилы в место воспаления, но этот эффект гистамина проявляется не всегда и является дозозависимым (при массивном выбросе гистамина эозинофилы остаются на своих местах и не перемещаются).
Кроме гистамина, тучные клетки выбрасывают и другие вещества, привлекающие эозинофилы, на которые антигистаминные препараты не действуют.
По этой причине эозинофилия в анализах – основание для диагностического поиска, а не для немедленного приема препаратов.
Всегда ли повышенный уровень общего IgE говорит об аллергии? Можно ли говорить о ее отсутствии, если этот показатель в норме?
Иммуноглобулин Е – это белок, который образует иммунная система при контакте с некоторыми чужеродными белками. Склонность к образованию иммуноглобулина Е носит название атопии. При повышенном уровне общего иммуноглобулина Е можно заподозрить аллергическое заболевание, но нужно помнить, что он может быть повышен при атопическом дерматите в отсутствие аллергии или может увеличиваться на фоне герпетических инфекций. Кроме того, повышенный уровень иммуноглобулина Е встречается при некоторых иммунодефицитах – гипер-IgE-синдроме и при селективном дефиците IgA.
Нормальный уровень IgE не позволяет исключить аллергическое заболевание. Если у человека аллергия на небольшое количество аллергенов и уровень специфических IgE невысок, общий IgE может оставаться нормальным. [19, 26, 44, 52, 72, 81]
Стоит ли самостоятельно обследоваться на все возможные аллергены? Действительно ли самостоятельное обследование экономит ваше время и облегчает действия врача?
Наличие в крови специфического IgE к какому-либо веществу или положительная кожная проба (прик-тест) не обязательно означают, что на это вещество есть аллергия. У здоровых людей в крови могут обнаруживаться IgE. Такое состояние называется бессимптомной сенсибилизацией и не требует лечения, нередко IgE со временем исчезает.
Когда мы проводим анализ крови «на аллергены», на самом деле мы ищем специфические IgE – антитела, направленные против подозреваемого аллергена. Они могут присутствовать в организме и не вызывать симптомов аллергии.
Они могут образовываться при атопическом дерматите из-за повышенной проницаемости кожи и склонности иммунной системы вырабатывать IgE при проникновении еды в проницаемый кожный покров.
Они могут быть частью иммунного ответа на чужака, но не вызывать симптомов, так как блокируются другими участниками иммунного ответа (например, антителами IgG4).
Значит ли это, что анализы бесполезны?
Нет, это значит, что обследоваться нужно после консультации с врачом, чтобы анализ был направлен на «подозреваемых», а не на все подряд. [81]
Еще одна опасность, которая подстерегает на пути избыточного обследования, – необоснованная диета.
Например, специфические IgE обнаружены к помидору, употребление которого не вызывает симптомов. При поступлении помидора в кишечник образуются регуляторные лимфоциты, которые и обеспечивают толерантность к нему – отсутствие аллергии при его употреблении.
Однако если мы, опираясь на анализ, исключим его из рациона, регуляторных лимфоцитов не будет и риск аллергической реакции при его повторном введении возрастает.
Поэтому неправильным шагом является обследование на широкий спектр аллергенов без сопоставления с симптомами заболевания, слишком высок риск сделать неверные выводы и навредить.
При бессимптомной сенсибилизации анализ на IgE положительный, но нет симптомов аллергии. А бывает ли обратная ситуация?
Существуют IgE-зависимые и не-IgE-зависимые типы аллергии (например, при атопическом дерматите встречаются оба типа аллергической реакции), для выявления не-IgE-зависимого типа аллергии нет анализов.
IgE-зависимые виды аллергии проявляются при следующих заболеваниях:
• Аллергическая крапивница
• Аллергический ангиоотек
• Анафилаксия
• Аллергический ринит
• Аллергический конъюнктивит
• Бронхиальная астма
не-IgE-зависимые типы аллергии:
• Аллергический контактный дерматит
• Все желудочно-кишечные формы аллергии [124]
При атопическом дерматите возможны оба механизма аллергии. [182, 187]
При не-IgE-зависимых типах аллергии анализ крови на специфические IgE не даст полезной информации, так как развитие этих заболеваний происходит без участия IgE. Это именно тот случай, когда симптомы есть, а анализ может быть отрицательным. Более того, применение неподходящего анализа может привести к ненужным ограничениям или сохранению в рационе аллергена. Анализы крови на специфические IgE, кожные пробы при желудочно-кишечных формах аллергии не информативны.
В каких случаях анализ крови на IgE к аллергенам или кожные пробы (прик-тесты) могут что-то выявить при этой форме аллергии?
В случае сопутствующих других проявлений пищевой аллергии (атопический дерматит, ассоциированный с пищевой аллергией, крапивница, ангиоотек, анафилаксия).
Если других проявлений пищевой аллергии, кроме желудочно-кишечных, нет, обследование на аллергены методом ImmunoCAP или с помощью кожных проб могут только запутать. Выявленные с помощью таких тестов IgE могут не участвовать в желудочно-кишечных симптомах. Возможна бессимптомная сенсибилизация, когда IgE к продукту есть, а аллергии на него нет. В большинстве случаев, если пытаться найти аллерген с помощью анализов крови или кожных проб, при желудочно-кишечных формах аллергии виновный продукт не будет выявлен, и человек продолжит употреблять опасный для него аллерген.
Единственным источником информации для таких форм аллергии являются наши наблюдения, провокационные пробы и пищевой дневник, на основании которых проводят пробную элиминационную диету.
Пробная диета, если она проведена качественно, должна дать эффект в течение 4–6 недель, в этом случае ее продолжают. Как долго выдерживать диету, решает врач в зависимости от течения заболевания.
Вот что пишут международные сообщества:
• EAACI: Чтобы поставить диагноз пищевой аллергии, нужно определить, действительно ли еда вызывает симптомы и, если это так, определить, какие конкретно продукты вызывают аллергию. Корректный диагноз предотвращает ненужные ограничения в рационе у людей с подозрением на пищевую аллергию… Наличие специфических IgE не обязательно означает, что у человека будут симптомы… В некоторых случаях анализ может быть отрицательным даже при наличии аллергии. Иногда единственный способ установить диагноз – провести провокационную пробу (проводится только в медицинском учреждении под руководством квалифицированного аллерголога). [118]
• Сhoosing wisely (американский медицинский проект, направленный на продвижение обоснованного доказательной медициной подхода к обследованию и лечению – слоган «не делайте лишних анализов»): AAAAI в рамках этого проекта дает совет: «Недостоверные или клинически не значимые положительные аллерготесты на пищевые продукты встречаются часто. Это приводит к ненужным диетам. Анализ на IgE должен быть обоснован наблюдениями (симптомами, позволяющими предположить IgE-зависимую форму реакции после съедания какого-либо продукта). Назначение (проведение) IgE-тестирования у людей, у которых не отмечались такие симптомы, часто приводит к получению результатов, которые маловероятно будут иметь значение для постановки диагноза». http://www.choosingwisely.org/clinician-lists/american-academy-allergy-asthma-immunology-food-ige-testing/
Сложно самостоятельно определить объем обследования, высок риск ненужных анализов, велика вероятность того, что врачу потребуется новая информация, и кровь придется сдавать повторно.
Интерпретировать анализ должен квалифицированный аллерголог, который сможет сопоставить результаты с наблюдениями, при необходимости проведет дополнительное обследование, пробную диету, провокационную пробу.
Без тщательного сбора информации и осмотра очень трудно определить, на какие показатели нужно провести обследования.
Что нужно делать:
– Планировать обследование вместе с врачом. После осмотра и тщательного сбора информации врач сможет определить, какое обследование нужно. Аллергологическое обследование – ценный инструмент в руках профессионала, но оценивать его нужно только сопоставляя с симптомами.

