Глава 3
Пищевая аллергия: как она проявляется и как с ней справиться
Пищевая аллергия – это неадекватная реакция на пищу с участием иммунной системы. Она возникает из-за сбоя в работе клеток иммунной системы, из-за которого они неправильно распознают безопасные пищевые белки, считают их врагами и поэтому сражаются с ними (рис. 11).

Рис. 11. Клетки иммунной системы неправильно воспринимают пищевые белки
Аллергия и генетика
Чаще всего пищевая аллергия генетически обусловлена, но при этом она не обязательно должна встречаться у нескольких поколений в семье. Иногда такие гены появляются у человека впервые из-за мутаций во время образования яйцеклетки или сперматозоидов у его родителей.
Связь аллергии с генами не означает, что человек рождается запрограммированным на развитие той или иной аллергии. Все гораздо сложнее. Гены определяют предрасположенность к аллергии, но проявится она или нет, зависит от большого количества факторов окружающей среды, которые называются эпигенетическими. [14, 24, 42, 46, 57, 103, 104, 118, 151, 175]
Эти факторы действуют на протяжении всей жизни человека, и аллергия может проявиться в любом возрасте, но чаще всего это происходит в детстве. Так, по разным данным, пищевая аллергия встречается у 8-10 % детей в возрасте 1 года, в дошкольном возрасте ее частота снижается до 3–5 %, у детей более старшего возраста и взрослых ее частота не превышает 1–3 %. [109, 118, 122, 144]
Почему пищевая аллергия чаще встречается среди малышей?
Скорее всего, это связано с тем, что в большинстве случаев аллергия развивается в начале знакомства с пищевыми белками. Однако впервые она может возникнуть и во взрослом возрасте. Наиболее часто аллергию вызывают молочные продукты, яйца, пшеница, рыба, морепродукты, орехи, соя и арахис – так называемая, большая восьмерка аллергенов. Интересно то, что в разном возрасте преобладает аллергия на разные продукты. Например, в первые годы жизни чаще всего аллергию вызывают молоко и яйца и очень редко – фрукты и овощи. С течением времени дети могут перерастать пищевую аллергию. Зачастую это касается аллергии на молоко, яйца, пшеницу и другие злаки. При этом аллергия на рыбу и орехи, напротив, может сохраняться на долгие годы, однако и такая аллергия может исчезнуть со временем. Так, есть люди, которые с детства имели аллергию на рыбу в виде отеков и крапивницы и долгие годы не употребляли рыбу из-за боязни аллергической реакции. Позже во взрослом возрасте они случайно в составе блюда или осознанно в порядке эксперимента пробовали рыбу и узнавали, что аллергии больше нет. Так поступать самостоятельно не стоит, потому что пищевая аллергия может проявляться очень тяжело, и предсказать тяжесть очередного эпизода, к сожалению, невозможно. Важно знать, что любая аллергия может пройти с течением времени, поэтому вместе с врачом нужно регулярно переоценивать диету и совместно принимать решение о ее пробном расширении. [144, 152]
Почему у младенцев редко возникает аллергия на фрукты и овощи?
Мы уже говорили о том, что в первые годы жизни редко возникает аллергия на фрукты и овощи. Как оказалось, чаще она развивается в более старшем возрасте и формируется вторично, вследствие поллиноза. [44, 59] Поллиноз – это аллергия на пыльцу растений, например пыльцу березы, тимофеевки или полыни. При развитии такой аллергии у человека образуются белки иммуноглобулины Е IgE к молекулам пыльцы. C течением времени, по мере контакта с пыльцой из-за сходства между молекулами пыльцы и некоторых фруктов, овощей и орехов, иммунная система может начать распознавать их в качестве врагов. Первичная аллергия на фрукты больше характерна, например, для жителей средиземноморского региона. В наших широтах чаще всего аллергия на фрукты и овощи развивается вследствие поллиноза. Для развития поллиноза обычно нужно пережить несколько сезонов цветения, поэтому он редко развивается у детей младше 2 лет, и по той же причине аллергия на фрукты и овощи – удел более старших детей и взрослых. Вот почему поиск аллергии на фрукты и овощи у младенца не всегда оправдан, независимо от их цвета. Но о цвете позже, в главе 13, где мы поговорим о самых частых мифах.
Может ли аллергия возникнуть у взрослого?
Да, вполне, хотя и случается это значительно реже, чем в детском возрасте. При этом если аллергия впервые возникла у взрослого человека, чаще всего мы имеем дело с аллергией на рыбу и орехи. [94] Описаны случаи возникновения пищевой аллергии на молоко у людей, которые долгое время не употребляли молочные продукты, а затем, занявшись спортом, стали увлеченно пить сывороточные или казеиновые протеиновые напитки. Еще один довольно необычный вид пищевой аллергии, который может впервые возникнуть у взрослого человека (хотя встречается и в детском возрасте), – аллергия на омега-5-глиадин. [87, 122]
Чтобы рассказать о ней, стоит привести пример из практики. Мужчина 30 лет впервые в жизни столкнулся с проявлениями необычной для него аллергии (ранее он не замечал за собой аллергических реакций): несколько раз после посещения ресторана он покрывался крапивницей и терял сознание. Проанализировав меню всех эпизодов, мы вместе с ним не смогли обнаружить закономерностей, потому что все те же самые продукты он мог есть между этими эпизодами без каких-либо аллергических реакций. Проведя обследование, мы с ним обнаружили иммуноглобулин Е IgE к омега-5-глиадину, и все стало на свои места. Омега-5-глиадин – это один из белков пшеницы, который, как правило, с трудом всасывается в кишечнике из-за особенностей своего строения. Однако существуют состояния, при которых усиливается его всасывание: этому способствуют физическая нагрузка, жаркая погода, употребление алкоголя, прием нестероидных противовоспалительных препаратов (например, аспирина или ибупрофена). В этих состояниях омега-5-глиадин будет проникать через слизистую оболочку кишечника, контактировать с клетками иммунной системы, и в случае аллергии на него иммунная система будет его распознавать и сражаться с ним. Иными словами, у человека с аллергией на омега-5-глиадин пшеница будет вызывать симптомы аллергии не каждый раз при ее употреблении, а при определенных обстоятельствах. Например, если человек после употребления мучных изделий займется спортом (поэтому такую форму аллергии называют «анафилаксией, индуцированной физической нагрузкой, при аллергии на пшеницу») или съест булочку в жару. Иногда обнаружить систему и определить ко-фактор, то есть фактор, способствующий возникновению аллергической реакции, не удается. В случае, который описан выше, нам так и не удалось с уверенностью найти ко-фактор, поэтому мужчина иронично назвал свою историю «аллергическая русская рулетка».
Как проявляется пищевая аллергия?
Наиболее часто пищевая аллергия проявляется кожными симптомами. К ним относятся аллергическая крапивница, аллергические ангиоотеки и обострение атопического дерматита. [118, 144]
Аллергическая крапивница и аллергические ангиоотеки
Аллергическая крапивница и аллергические ангиоотеки возникают в течение двух часов от момента употребления аллергена. Особенностью крапивницы и ангиоотеков, связанных с пищевой аллергией, является то, что они будут возникать только после приема пищи и будут возникать каждый раз при употреблении одного и того же продукта (кроме случаев аллергии на омега-5-глиадин). Например, в случае аллергии на белки фундука каждый раз при его употреблении будет возникать крапивница. [87, 135, 192]
Атопический дерматит
Другим кожным проявлением пищевой аллергии является обострение атопического дерматита. В этом случае временной интервал между употреблением продукта и появлением изменений кожи может достигать 48 часов. Важно отметить, что пищевая аллергия – не первопричина возникновения атопического дерматита, а один из пусковых факторов обострения. Атопический дерматит – хроническое рецидивирующее заболевание кожи, то есть оно регулярно то обостряется, то стихает. При этом обострения могут возникать по самым разным причинам, одной из которых может являться употребление аллергенных для человека белков. Такое сочетание (атопический дерматит + пищевая аллергия) встречается у 30 % малышей и очень редко – у взрослых. В случае постоянного употребления аллергена в пищу атопический дерматит будет протекать достаточно тяжело и будет устойчив к лечению. Это означает, что в случае пищевой аллергии, до тех пор пока продукт не будет исключен из рациона, местные средства (лечебные и ухаживающие кремы) не будут давать заметного эффекта. [23, 35, 51] Об атопическом дерматите мы поговорим в одной из следующих глав.
Желудочно-кишечные формы аллергии
Желудочно-кишечные формы аллергии – это заболевания, при которых аллергическое воспаление происходит в стенке пищевода, желудка или кишечника: эозинофильный эзофагит, эозинофильный гастроэнтерит и колит, энтероколит, вызванный белками пищи (FPIES = food protein-induced enterocolitic syndrome), проктоколит, вызванный белками пищи. За исключением проктоколита это тяжелые заболевания, протекающие с потерей веса или плохим набором веса, тяжелыми острыми или хроническими симптомами в виде боли в животе, рвоты или диареи, гастроэзофагеального рефлюкса (срыгивания, отрыжки, изжоги), затруднения глотания, иногда – запоров с мягким стулом.
Самая безобидная желудочно-кишечная форма пищевой аллергии – проктоколит, вызванный съеденной пищей. Это заболевание чаще всего возникает у малышей на первом году жизни. Оно проявляется прожилками крови в стуле, при этом в остальном ребенок чувствует себя хорошо, набирает в весе и не имеет никаких жалоб. Самой частой причиной проктоколита являются белки коровьего молока. Реже его могут вызывать другие пищевые белки, например рис или другие злаки. У большинства детей это заболевание заканчивается после 1 года. Такое благоприятное течение – отличительная особенность проктоколита в отличие от всех остальных желудочно-кишечных форм аллергии, протекающих достаточно тяжело. [34,109, 124, 143]
Одна из наиболее тяжелых желудочно-кишечных форм аллергии – энтероколит, вызванный белками пищи (food protein induced enterocolitic syndrome = FPIES). Ее симптомы – рвота, диарея, кровь и слизь в стуле, боль в животе. Эти симптомы возникают в течение 1–3 часов после употребления одного и того же продукта-аллергена. Они могут проявляться остро и бурно, в этом случае их следствием могут являться тяжелое обезвоживание, падение артериального давления и шок. Острые формы FPIES чаще всего заканчиваются госпитализацией. При хронической форме этого заболевания симптомы проявляются менее бурно, длительно, и их следствием может быть плохой набор веса или потеря веса. Энтероколит, вызванный белками пищи, развивается чаще всего на первом году жизни, его могут вызывать любые продукты – молоко (в виде молочной смеси или прикорма), соя, яйца, пшеница, овсянка и другие прикормы. До 30 % детей могут реагировать на два и более продукта одновременно. [123, 143]
Кроме FPIES и проктоколита, к желудочно-кишечным формам аллергии относится группа эозинофильных желудочно-кишечных заболеваний (Eosinophiliс gastrointestinal disorders – EGIDs): эозинофильный эзофагит, эозинофильный гастрит, эозинофильный энтерит, эозинофильный колит. [33, 89, 141, 143]
Это заболевания, при которых из-за пищевой аллергии белки пищи вызывают эозинофильное воспаление, которое приводит к нарушению работы желудочно-кишечного тракта. Эозинофильный эзофагит – это аллергическое заболевание пищевода, проявляющееся нарушением его функций. Он проявляется затруднением глотания твердой пищи, чувством застревания пищи, изжогой и отрыжкой, болью в центре грудной клетки и верхних отделах живота. Чувство застревания пищи – самый частый симптом, проявляющийся изменениями пищевого поведения: человек избегает твердой упругой пищи (мясо, багет с корочкой), нарезает пищу на мелкие кусочки, обильно смачивает еду соусами или маслом, запивает еду, чтобы «протолкнуть» ее. Важно: все эти симптомы могут быть связаны с индивидуальными предпочтениями, оценивать ситуацию нужно комплексно. При эозинофильном гастрите возникают тошнота, рвота, боль в животе. При эозинофильном энтерите – боль в животе и диарея. При эозинофильном колите – боль в животе и запор с мягким стулом. При всех эозинофильных желудочно-кишечных заболеваниях в детском возрасте страдает набор веса, во взрослом возрасте человек может терять в весе. Наиболее часто желудочно-кишечные формы аллергии вызывают молочные продукты, яйца, пшеница и другие злаки, рыба, морепродукты, орехи, арахис, соя, реже могут вызывать бобовые, овощи и фрукты.
В целом желудочно-кишечные формы аллергии, за исключением проктоколита – редкие тяжелые заболевания, имеющие довольно яркие симптомы. Они могут протекать остро, но чаще имеют хроническое течение, нередко сопровождаются болью в животе и снижением веса.
Аллергический ринит и бронхиальная астма как проявления пищевой аллергии
Может ли пищевая аллергия проявляться насморком и кашлем? Этот вопрос часто тревожит родителей и не дает покоя бабушкам. Могут ли возникнуть сопли из-за сладкого?
Действительно, пищевая аллергия может проявляться в виде насморка и кашля. Эти симптомы возникают остро, в течение двух часов от момента употребления аллергена, и чаще всего сопровождаются кожными проявлениями – крапивницей или отеками. [118, 144] Когда у человека возникают симптомы аллергии со стороны нескольких систем органов (в нашем случае – со стороны кожи и органов дыхания), это называется анафилаксией. Это тяжелая форма аллергии, она всегда проявляется остро и может угрожать жизни. Длительным насморком, длительной заложенностью носа и хроническим кашлем такая форма аллергии не проявляется. Еще одной особенностью подобной формы аллергии является быстрый эффект от исключения виновного продукта. Если человек больше не ест аллерген, все симптомы исчезают в течение суток. Это означает, что если из рациона убран подозреваемый продукт, а насморк и кашель сохраняются, вряд ли они связаны с пищевой аллергией на этот продукт.
Некоторые люди замечают появление отделяемого в носоглотке при употреблении молочных продуктов. Является ли это проявлением аллергии? Как показали исследования, употребление молочных продуктов не приводит к образованию большего количества слизи, но делает ее более заметной. Более подробно об этом – в главе 13, посвященной мифам об аллергии.
Некоторые пациенты замечают улучшение носового дыхания после исключения из рациона тех или иных продуктов. При этом у них отсутствуют классические проявления анафилаксии. Можно ли в этом случае говорить о пищевой аллергии? Пока недостаточно научных данных для того, чтобы объяснить причину таких состояний и связь их возникновения с пищевыми продуктами.
На сегодняшний день позиция международных аллергологических сообществ такова: аллергический ринит и бронхиальная астма – редкие и тяжелые формы проявления пищевой аллергии, при этом дыхательные симптомы редко возникают без кожных проявлений и обычно являются частью анафилаксии.
Чем отличается аллергия от пищевой непереносимости?
Чаще всего термин «пищевая непереносимость» используется для обозначения неаллергической реакции на пищу, то есть реакции, возникающей без участия иммунной системы. В большинстве случаев пищевая непереносимость связана с нарушением усваивания конкретных компонентов пищи. Пищевая непереносимость встречается у 15–20 % населения, при этом у людей с синдромом раздраженного кишечника она отмечается в 50–80 % случаев. [76, 102]
С практической точки зрения отличием непереносимости от пищевой аллергии является то, что непереносимость – часто дозозависимое состояние, то есть возникновение симптомов напрямую зависит от количества съеденного продукта, и поэтому можно подобрать переносимую порцию (рис. 12).
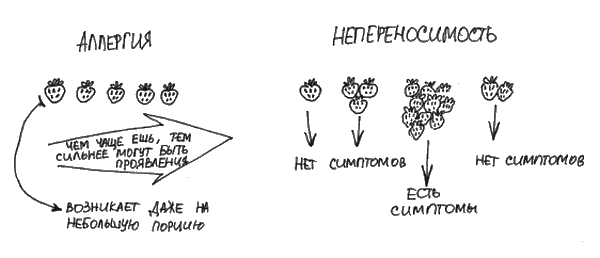
Рис. 12. Пищевая аллергия и непереносимость
Симптомы пищевой непереносимости чаще всего включают в себя диарею, метеоризм, вздутие живота, боли в животе, но в некоторых случаях могут возникать сыпь, покраснение кожи, кожный зуд, головные боли, заложенность носа.
Мы можем сталкиваться с действием биологически активных веществ, вызывающих аллергоподобные реакции – гистамин или другие биогенные амины (например, серотонин). Продукты, вызывающие выброс гистамина в коже и слизистых, носят название гистаминолибераторов, или псевдоаллергенов.
Наиболее известные псевдоаллергены – шоколад, цитрусовые и ярко окрашенные ягоды и фрукты. Кроме того, еда может содержать эти биологически активные вещества в чистом виде. [102,114, 137,156]
Помимо псевдоаллергических реакций есть и другие формы пищевой непереносимости. Например, непереносимость лактозы, или лактазная недостаточность. Она проявляется вздутием живота, диареей, болями в животе и метеоризмом после употребления молока и молочных продуктов.
Непереносимость фруктозы проявляется теми же симптомами после употребления фруктов и подсластителей на основе фруктов. Дефицит алкоголь-дегидрогеназы проявляется покраснением щек или лица целиком после употребления алкоголя. [184]
Дефицит глюкоза-6-фосфат-дегидрогеназы – редкое заболевание, при котором употребление черники, бобовых, красного вина, сои, тоника и некоторых лекарств (нитрофураны, дапсон) приводит к гемолизу, который проявляется желтухой, слабостью, потемнением мочи, болью в животе, в нижней части спины. [106]
Непереносимость короткоцепочечных углеводов (перевариваемых олигосахаридов, дисахаридов, моносахаридов, полисахаридов, или Fermentable Oligosacharides, Disacharides, Monosacharides And Polyols – в зарубежной литературе их объединяют акронимом FODMAPs) проявляется вздутием живота, газообразованием, диареей, болями в животе. Интересно, что при синдроме раздраженного кишечника в острый период диета с низким содержанием FODMAPs нередко приносит значительное облегчение состояния. [63, 67] Заметив улучшение на фоне такой диеты, человек делает вывод: «У меня была аллергия, я исключил аллерген и поэтому хорошо себя чувствую». На самом деле неверная трактовка ситуации может привести к излишне длительной и неоправданно ограничительной диете. В отличие от аллергии, при которой необходимо на долгий срок строго исключить аллерген, в случае синдрома раздраженного кишечника диета может быть куда менее строгой и значительно менее продолжительной (например, несколько недель.)
Мигрень иногда может быть обусловлена непереносимостью биогенных аминов, в связи с чем ее могут провоцировать алкоголь, шоколад, зрелые сыры, глутамат натрия, аспартам, кофеин, орехи, нитраты и нитриты. Концентрация биогенных аминов растет при длительном хранении продуктов, особенно когда они начинают портиться. [114, 147]
Псевдоаллергические реакции могут возникать эпизодически после употребления алкоголя, острых специй и других гистаминолибераторов (шоколада, цитрусовых, некоторых вкусовых добавок и ароматизаторов) и продуктов, содержащих гистамин (рыба семейства скумбриевых, ферментированные овощи, несвежие продукты). Они внешне похожи на аллергию и могут проявляться покраснением кожи, зудом, крапивницей, диареей, болью в животе, рвотой, бронхоспазмом и даже в редких случаях анафилактоидной реакцией (похожей на анафилаксию), но в отличие от аллергии возникают не всегда, зависят от дозы и считаются редкой формой непереносимости. [114]
Непереносимость сульфитов чаще проявляется у больных тяжелой астмой в форме ее обострения после употребления продуктов, богатых сульфитами. Они могут содержаться в вине, пиве, сухофруктах, чипсах, пицце, покупном варенье, морепродуктах. [30, 155]
Непереносимость гистамина – одна из спорных форм пищевой непереносимости. Впервые она описана в 1980-х годах, очень интенсивно обсуждалась в медицинской литературе, но ее механизм в виде дефицита ферментов диаминоксидазы или гистамин-N-метилтрансферазы не подтвердился в длительных плацебо-контролируемых исследованиях. [137] Если врач подозревает непереносимость содержащих гистамин продуктов, он может пробно назначить антигистаминный препарат. Однако исследований, подтверждающих эффективность такого лечения, пока недостаточно.
Итак, некоторые проявления пищевой аллергии довольно заметны, например, анафилаксия – сыпь, отеки, удушье, рвота или диарея, снижение давления, возникающие довольно быстро после употребления аллергена. Некоторые – стертые и неспецифические, и их можно спутать с другими заболеваниями. Например, боли в животе и длительная диарея с потерей веса могут быть следствием пищевой аллергии, а могут быть проявлением воспалительных заболеваний кишечника или кишечной инфекции.
В каких случаях нужно заподозрить пищевую аллергию?
• В случае, если каждое употребление одного и того же продукта сопровождается появлением крапивницы (или симптомами анафилаксии) в первые 2 часа.
• В случае, если каждое употребление одного и того же продукта приводит к рвоте или диарее в течение 1–3 часов.
• В случае, если каждое употребление одного и того же продукта приводит к появлению зудящих красных высыпаний, похожих на бляшки, в течение 48 часов.
• В случае упорного течения атопического дерматита, при котором проявления постоянно нарастают и плохо поддаются местному лечению.
• В случае прожилок крови в стуле у младенца, если исключены другие причины, например кишечные инфекции и анальные трещины.
• В случае плохого набора веса у ребенка или потери веса у взрослого с болями в животе, хронической диареей или запорами, сопровождающимися мягким стулом.
• В случае, если человек внезапно изменил предпочтения в еде, стал избегать есть твердую пищу из-за сложностей при глотании.
В случае, если вы обнаружили у себя или своего ребенка перечисленные симптомы, стоит обратиться к врачу-аллергологу. Врач подробно расспросит вас, а потом спланирует обследование (о подготовке к встрече с врачом и о том, какие обследования проводят аллергологи, мы поговорим в следующих главах).
Как лечат пищевую аллергию?
На сегодняшний день эффективное лечение пищевой аллергии только одно: строгая диета с исключением аллергена. Не существует лекарств, способных ускорить процесс формирования толерантности (толерантность – это состояние, при котором иммунная система правильно воспринимает продукт, и человек перестает реагировать на него как на аллерген). При разных аллергических заболеваниях минимальная продолжительность диеты может отличаться, но в целом она должна составлять не меньше 6 месяцев. [118, 144, 152]
Для чего используются лекарственные препараты? Их роль заключается в том, чтобы снять возникшие из-за аллергии симптомы, вылечить аллергическое воспаление и улучшить самочувствие человека. Однако стратегия лечения пищевой аллергии сводится к исключению виновных продуктов с последующим их пробным возвращением в рацион.
Можно ли приучить организм к пищевому аллергену, вводя его в маленьких дозах?
Для некоторых форм аллергии существует такой метод лечения, по своему принципу напоминающий вакцинацию: мы вводим в организм безопасную дозу аллергена, заново знакомя с ним иммунную систему. В ответ на такой контакт иммунная система вырабатывает вещества, блокирующие аллергическую реакцию и способствующие формированию толерантности. Этот метод носит название «аллерген-специфическая иммунотерапия», или АСИТ.
АСИТ наиболее эффективна для лечения дыхательной аллергии и аллергии на яд жалящих насекомых. Можно ли применять этот метод и для лечения пищевой аллергии? На сегодняшний день эксперты не рекомендуют широкое применение этого метода лечения из-за высокого риска анафилаксии. [47, 48, 176] АСИТ c пищевыми аллергенами используют некоторые крупные зарубежные медицинские центры с целью снизить чувствительность к аллергенам у людей с тяжелыми аллергическими реакциями. По специально разработанным протоколам в условиях доступа неотложной терапии человек ежедневно употребляет аллерген, начиная с микродоз, постепенно повышая их до максимальной дозы (например, от следов молочного белка в выпечке до стакана молока), в которой нужно будет продолжать ежедневно принимать аллерген длительное время (часто – пожизненно) для поддержания достигнутой переносимости. Цель такого лечения – не вернуть в рацион свой «бывший» аллерген, а в случае случайного контакта с аллергеном сделать реакции менее тяжелыми. В нашей стране такое лечение пока не проводится, так как нет одобренных протоколов для этого вида терапии. Обратите внимание: самостоятельно проводить такое лечение очень опасно.

