Книга: О чем говорят врачи? Как понимать рекомендации доктора и результаты анализов
Назад: Глава 8 Как понимать электрокардиограмму
Дальше: Большое сердце — не метафора, а тревожный знак
Тонкости ЭКГ
ЭКГ — это метод измерения и записи электрической активности сердца, которая изображается в виде графика — кривой на миллиметровой ленте. На графике по одной оси откладывается время, а по другой — вольты, или, точнее, милливольты. Вот как выглядит ЭКГ (рис. 1).

Рис. 1
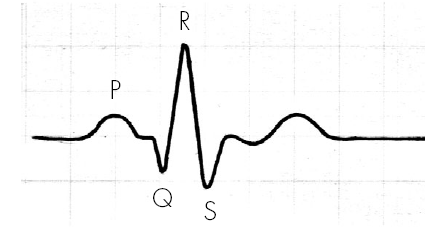
Рис. 2
Как видите, синусоиды тут действительно нет, а вот синусовый ритм (рис. 2) есть. Откуда взялся этот термин? От синусового узла, в котором вырабатываются импульсы, отображенные на картинке.
Почему врач в заключении написал: «Ритм синусовый»? На рисунке видны зубцы различной формы. Если читать слева направо, получится: P — «пэ», Q — «ку», R — «эр», S — «эс» и Т — «тэ». Таков полный комплекс одного сокращения сердца, отраженный записью его электрической активности. Наличие зубцов P и Q — а главное, равное во всех комплексах расстояние между ними — и указывает, что ритм синусовый. То есть стартовые сигналы на сокращение вырабатываются именно в синусовом узле. И это совершенно нормально.
Теперь перейдем к фразе «отклонение электрической оси влево». Я не стану загружать читателя математикой, физикой и биологией, хотя понятие ЭОС родилось на стыке этих наук. Как я уже говорил, при работе сердца вырабатываются электрические импульсы. Они одновременно снимаются с рук и ноги. То есть при регистрации стандартной ЭКГ (в том виде, в каком она возникла еще в первой половине XX века) вокруг сердца образуется что-то вроде воображаемого треугольника, на плоскости которого тенью ложится график ЭКГ. Этот треугольник образован сторонами: I — правая рука — левая рука; II — левая нога — правая рука; III — левая рука — левая нога.
Вот как выглядит треугольник Эйнтховена, названный так в честь создателя метода ЭКГ (рис. 3).
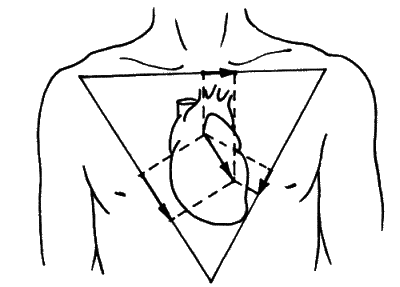
Рис. 3
Обратите внимание на черную стрелку, изображенную поверх сердца. Это вектор электрической силы. А идущие от стрелки тени — проекции, опущенные на стороны треугольника. Соотношение пропорций этих теней и определяет электрическую ось сердца. Если стрелка смотрит строго вниз — это вертикальное положение ЭОС; если отклонена правее (в сторону правой ноги), то и ЭОС отклонена вправо; если направлена почти горизонтально направо — то ЭОС отклонена резко вправо; если повернута больше в сторону левой руки — это нормальное положение; если в сторону левого плеча — ЭОС горизонтальна; а если выше левого плеча — ЭОС отклонена влево.
Теперь вы понимаете, откуда берется это выражение. А что оно означает? Электрическая активность сердечной мышцы зависит от количества здоровых клеток миокарда и формы сердца. Так, если клетки повреждены в результате каких-либо болезней: миокардита, эндокардита, инфаркта, хронической ишемии, то очевидно, что ось будет повернута в сторону здоровых тканей. И понятно, что у человека, перенесшего инфаркт в левом желудочке, ЭОС будет сдвинута к вертикали или вправо, а вот у больного ожирением или атлета-бодибилдера из-за гипертрофии миокарда ЭОС, наоборот, отклонится к горизонтали или резко влево. К слову, у дамы, мне звонившей, имелся изрядный лишний вес. Значит, для нее отклонение ЭОС влево — это норма.
Сотрудники «скорой» или врач-кардиолог, впервые рассматривая вашу кардиограмму, просят показать старые. Их интересует изменение ЭОС за прошедшее время.
Если отклонения — поворота «стрелки» — не наблюдается, то ничего плохого не случилось.
А вот если ЭОС за последние полгода или год сильно изменила направление, явно имеется какая-то патология в сердце, и нужно с ней разбираться.
Изменения миокарда левого желудочка. В этой фразе не содержится ровным счетом никакой существенной информации. Это все равно как новостях говорят: «Президент сделал важное сообщение». И все. Ни где, ни какое, ни о чем. Просто «сделал». Возникает вопрос: зачем тогда врач это написал? Для объема. Чтобы побольше было написано. Вроде как он посмотрел ЭКГ и узрел изменения в миокарде левого желудочка, но никому не скажет какие. Так есть они или нет? А если нет, то для чего пугать «важным правительственным сообщением»?
Дело в том, что изменения, конечно, есть. Куда им деться? Но они не фатальны и не имеют какого-либо клинического значения. Это, к примеру, та самая гипертрофия миокарда или небольшое, на границе нормы, замедление внутрижелудочковой проводимости. Мог врач не писать этой фразы? Мог. Но он поглядел на возраст, вспомнил тучную пациентку и понял, что нужно что-нибудь добавить.
Единичные желудочковые экстрасистолы (ЕЖЭС). А вот эта фраза имеет смысл. Она означает, что у пациентки на ЭКГ выловлены редкие сокращения, импульсы которых зародились и привели к сокращению только желудочков. Проще говоря, в этот момент сократилась только нижняя часть сердце. Невпопад.
Что такое экстрасистола? Если перевести буквально, то «систола» — это «сокращение», а «экстра» — «внеочередное». Желудочковая — место, где она возникла и которое сократилось.
Это опасно? Если ЭС единичная — нет. Если групповые — да. У любого здорового человека в течение суток пролетает до 2000 ЭС. Он их обычно не замечает. В чем опасность групповых и слишком частых ЭС?
Вот как выглядит ЕЖЭС на ЭКГ (рис. 4).
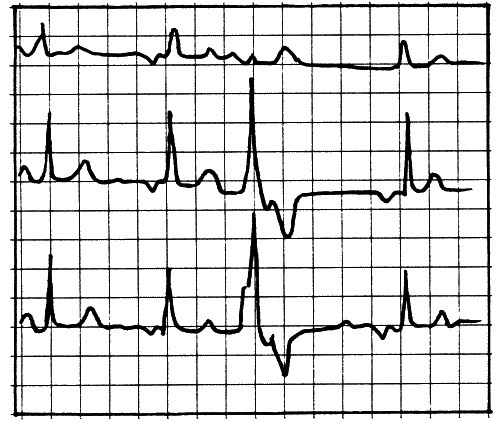
Рис. 4
Кажется, большая такая, сильная. На деле совсем не так. Несмотря на силу электрического импульса, из-за несвоевременности сокращения, ненаполненности сердца выброс получается слабый, причем настолько, что по пульсу его невозможно уловить. В случае с единичными ЭС это никакой угрозы жизни и здоровью не несет.
Совсем иная ситуация изображена на рис. 5.
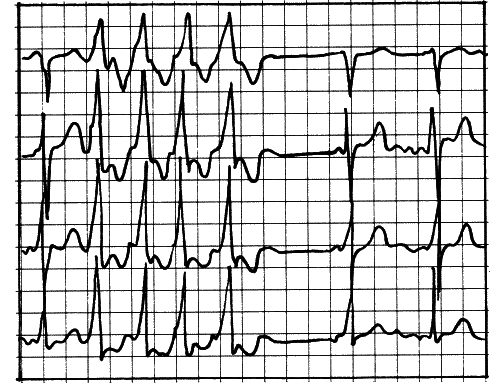
Рис. 5
Как видите, тут «вылетели» четыре желудочковые экстрасистолы подряд, а значит, произошло четыре малоэффективных сокращения. Заметит человек такие перебои в работе сердца? Необязательно. Подобные группки могут появляться не слишком часто, и на кровообращении это никак не отразится. А в чем тогда опасность? В том, что они вообще возникают.
Со временем они могут стать гораздо более частыми, и в какой-то момент сердце вдруг сорвется в крупноволновую фибрилляцию, а по сути — остановится, то есть перестанет качать кровь (рис. 6, 7).
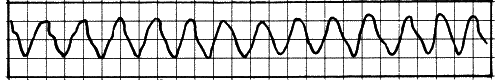
Рис. 6
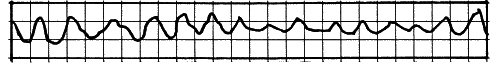
Рис. 7
Таким образом, запись о единичных ЭС нужна для того, чтобы при снятии следующей ЭКГ врач знал о том, что раньше они уже возникали. Теперь, если вдруг появятся «группки», это не проскочит мимо внимания кардиолога.
«Признаков ишемиине обнаружено». Сразу успокою: фраза означает, что все в порядке, инфаркта нет. Тогда зачем об этом упоминать? Опять для объема, как в случае с «изменениями в миокарде»? Вовсе нет. Видимо, пациентка пришла к участковому врачу, прижимая руку к левой груди, и сообщила, что у нее «болит сердце». Немедикам неведомо, что сердце прячется посередине груди, а совсем не слева. Оно лишь развернуто влево. Если с ним что-то приключается, то боль возникает не в области молочной железы или подмышки, а ближе к грудине.

Однако жалоба на сердце прозвучала. Пациентка еще пожаловалась на одышку и частые боли где-то… непонятно где: то в левом плече, то в шее, то в лопатке, то в желудке. В общем, болит сердце — и все тут! ЭКГ нужно делать. Тем более что после прошлой съемки минуло уже полгода. Естественно, в такой ситуации кардиолог обязан отразить в заключении ЭКГ, есть ли в миокарде участки сниженного питания или нет. И он пишет: «Признаков ишемии не обнаружено».
Что такое ишемия? На русский язык это слово можно перевести одновременно и как голодание, и как недостаток кислорода. Ведь кровь несет и питание, и кислород для его сжигания. И если какие-либо ткани и клетки недополучают еды и кислорода из-за сужения сосуда, такое состояние называется ишемией. Она бывает не только в сердце, а где угодно. Если вдруг перекроется почему-то артерия, питающая палец, — разовьется ишемия пальца. Но мы говорим об ЭКГ и о сердце. Ишемия миокарда — мышцы сердца или ее участка — на ЭКГ отображается изменениями формы импульса.
На рис. 8 вы можете увидеть горизонтальный участок кривой между зубцами S и Τ — его называют «Сегментом S-T». Если какая-нибудь часть сердца недополучает питания, этот сегмент начинает опускаться.
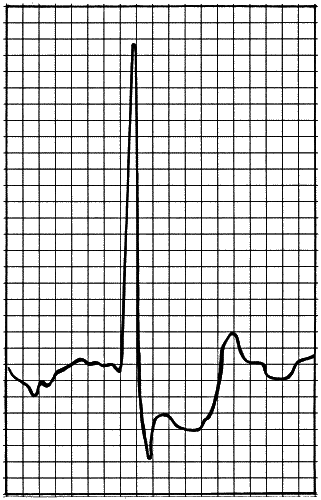
Рис. 8
Если бы на ЭКГ моей знакомой врач увидел такую картину (которая, как правило, сопровождается жалобами на боли в сердце при физической нагрузке или в покое), он написал бы: «Есть признаки ишемии миокарда в таких-то отделах» — и, я думаю, сразу предложил бы госпитализироваться. Подобные изменения очень тревожны и указывают на весьма вероятное развитие инфаркта миокарда в скором времени. Как правило, на это указывает такая ЭКГ, как на рисунке.
Что еще стоит знать читателю?
В некоторых описаниях ЭКГ можно встретить фразу: «Синдром ранней реполяризации желудочков (СРРЖ)». На ЭКГ это выглядит так (рис. 9):
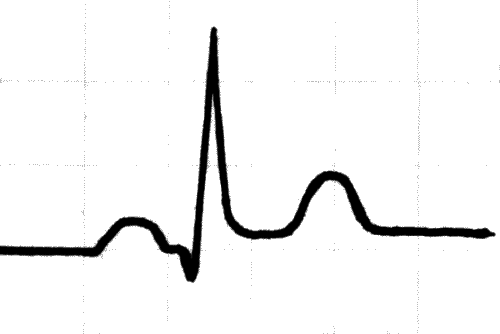
Рис. 9
Ранняя реполяризация желудочков — это ЭКГ-феномен, который не является патологией. Хотя картинка на первый взгляд весьма тревожная, она исчезает после нагрузок: нескольких приседаний или теста на велоэргометре. Этот синдром характерен для людей, занимающихся спортом и имеющих гипертрофию миокарда левого желудочка. Случаются курьезы, когда тучные люди, впервые сделавшие ЭКГ и обнаружившие СРРЖ, ложились в больницу, чтобы исключить серьезные патологии.
Сегмент P-Q. Он очень важен. Дело в том, что зубец Р — это импульс запуска сокращения предсердий, а вот QRS — это импульс сокращения желудочков. Другими словами, Р — своеобразный стартер для QRS. И задержка ответа желудочков на сокращение предсердий говорит о нарушении проводимости или блокаде. В случае с удлинением интервала P-Q речь идет о предсердно-желудочковой (или, как ее называют на латыни, атриовентрикулярной (АВ, AV) блокаде. Это серьезная патология.
Так, если отмечается АВ-блокада 1-й степени (небольшое удлинение интервала при сохранении синхронизации сокращений), это настораживает кардиолога, и он ставит пациента на учет. АВ-блокада имеет несколько степеней тяжести (рис. 10–12) и в самом тяжелом варианте проявляется периодическими остановками сердца с потерей сознания — синдромом МЭС (Морганьи — Эдемса — Стокса).
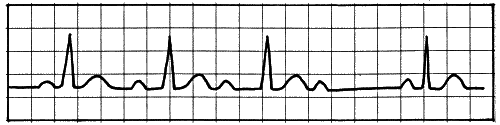
Рис. 10
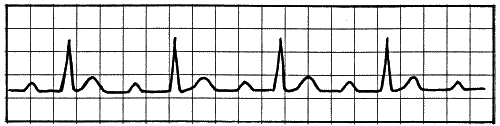
Рис. 11
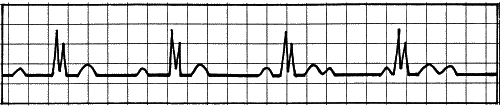
Рис. 12
АВ-блокада является абсолютным показанием для установки искусственного специального кардиостимулятора, который работает от одного до трех лет с последующей заменой батареи.
Из очень распространенных нарушений сердечного ритма укажу мерцательную аритмию (МА). Она подразделяется на приступообразную, или пароксизмальную, и постоянную, или нормосистолическую. Особенность ЭКГ при МА — отсутствие выраженного зубца Р. Точнее, эти импульсы настолько частые и невыразительные, что как бы размазываются по всей ЭКГ. Выискивать их бессмысленно.
Характерной картиной при МА является отсутствие интервалов Р-Q, а также неравномерность сокращений: работа сердца то ускоряется почти до 100 ударов в минуту, то замедляется до 50 (рис. 13, 14).
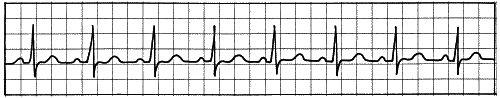
Рис. 13
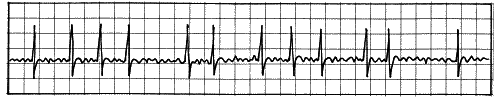
Рис. 14
МА — довольно нехорошее заболевание. Главная опасность в том, что неравномерный ток крови — условие для повышенного тромбообразования. То есть человеку с постоянной формой МА требуется регулярно контролировать свертывание крови и применять специальные препараты, замедляющие свертывание (антикоагулянты).
Приступообразная МА тоже опасна. Во-первых, во время приступа сокращения сердца теряют эффективность; чаще всего МА сопровождается еще и слишком частым сокращением желудочков — тахикардией. Во-вторых, регулярные срывы ритма могут привести к «стрельбе» кусочками тромбов из левого предсердия. То есть больные с МА — вероятные кандидаты на инсульты, инфаркты, тромбозы артерий в разных органах и частях тела (кроме легких).
Назад: Глава 8 Как понимать электрокардиограмму
Дальше: Большое сердце — не метафора, а тревожный знак

