Книга: В лабиринтах уха, горла и носа. Скрытые механизмы работы, неочевидные взаимосвязи и полезные знания, которые помогут «дотянуть» до визита к врачу
Назад: Часть II Горло
Дальше: Глава 2. Аденоиды
Глава 1. Как устроено горло?
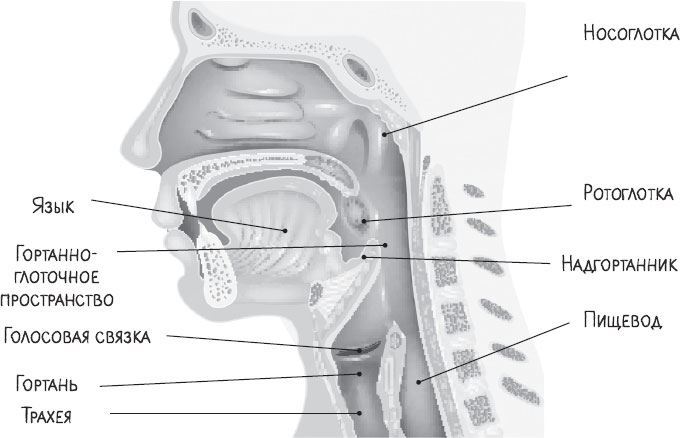
Представим себе горло как своеобразный многоэтажный дом, каждый этаж которого — отдельный орган. Например, забравшись на чердак, мы попадем в просторное помещение — носоглотку, название которой говорит само за себя. Это та часть горла, которая связывает нос и глотку. Если проникнуть в нос через одну из ноздрей и прогуляться по нему, то мы попадем прямиком в носоглотку. Только следует быть осмотрительнее: у носоглотки имеются стены и крыша — купол носоглотки, но нет пола, и, глядя по сторонам, можно запросто провалиться этажом ниже. В носоглотку открываются две слуховых трубы, с которыми мы уже успели познакомиться, изучая ухо. Как вы помните, многие заболевания носоглотки могут сказаться на среднем ухе, и теперь понятно почему.
КАК УСТРОЕНО ГОРЛО
При глотательном движении слуховые трубы открываются, давая возможность выравнять давление между средним ухом и окружающей средой. Если раньше врач не имел возможности увидеть работу слуховых труб, то теперь, с появлением эндоскопа — тоненькой трубочки, соединенной с видеокамерой, — мы, врачи, можем не только наблюдать, как открываются устья (вход) слуховых труб, но и, заглянув глубже, увидеть их просвет.
Сразу за слуховыми трубами располагаются так называемые тубарные валики — подушкообразные возвышения, формирующие устья слуховых труб. Следом за валиками находятся тубарные миндалины.
Раз уж мы подошли к миндалинам, сделаем важное отступление. В народе их называют гландами, но при этом имеют в виду только те, которые расположены с двух сторон от языка, — нёбные миндалины. Однако многие даже не догадываются, что «гланд»-миндалин на самом деле не две, а целых шесть! Помимо тубарных и нёбных, есть еще глоточная (аденоиды) и язычная миндалины. Но и это еще не все: по всей глотке «разбросаны» лимфоидные фолликулы — небольшие фрагменты тканей, похожие на миндалины и выполняющие такую же функцию — защиты от проникновения инфекции с вдыхаемым воздухом или пищей. Таким образом, миндалины — это прежде всего органы иммунитета, которые, словно стражники у ворот замка, защищают нас от незваных гостей, пытающихся проникнуть в наш «дом» — организм. Конечно, наша иммунная система гораздо сложнее и далеко не ограничивается одними миндалинами, которые лишь первый рубеж защиты — местный иммунитет.
Миндалины имеют рыхлую структуру, похожую на губку, очень привлекательную для микробов, которые с удовольствием в ней селятся и размножаются. Но это ловушка, ведь большинству из них так и не удается проникнуть дальше. Миндалины немедленно передают информацию о попавших в ловушку врагах своим коллегам — клеткам, которые изготавливают смертельное оружие — антитела. Последние мгновенно мобилизуются, чтобы нейтрализовать врага.
Но миндалины не всесильны. Если микроб очень активен, или не успели выработаться антитела, или же иммунная система ослаблена, враг может прорваться сквозь первый рубеж в организм. В этом случае возникает общий иммунный ответ и проявляются все признаки инфекции — высокая температура, слабость, возможно, боль в горле, кашель.
Если миндалины усиленно работают или сами подвергаются воспалению, они начинают увеличиваться в размерах — как лимфатические узлы. Когда инфекция затихает, в большинстве случаев они возвращаются в прежнее состояние, однако так происходит далеко не всегда.
При частых насморках, обычно у детей, именно увеличение тубарных миндалин и аденоидов может привести к дисфункции слуховых труб.
Но продолжим наше путешествие по «многоэтажному дому». Если посмотреть вверх — на купол носоглотки, то увидим глоточную миндалину, более известную как аденоиды. Аденоиды в основном можно увидеть у детей, у взрослых они большая редкость. Дело в том, что, выполнив свою функцию иммунитета в детском возрасте, они полностью исчезают к 12–18 годам.
Аденоиды могут быть совсем маленькими, представляя собой небольшое скопление рыхлой ткани в куполе носоглотки, но могут и разрастаться так, что полостью перекрывают дыхательные пути и даже слуховые трубы. Дыхательные отверстия, через которые нос сообщается с носоглоткой, называются хоаны. Именно по степени того, насколько аденоиды перекрывают хоаны, врачи и оценивают их размер.
В носоглотке можно обнаружить не только аденоиды. Нередки случаи, когда здесь разрастаются и опухоли, доброкачественные и злокачественные. Вот почему врач должен тщательно осматривать носоглотку эндоскопом, особенно при определенных симптомах. Невооруженным глазом носоглотка практически не видна.
Важно: если у вас или вашего ребенка появилась и не проходит гнусавость, длительная заложенность носа (в том числе с одной стороны), случаются носовые кровотечения, обратитесь к лор-врачу для проведения эндоскопического исследования носа и носоглотки.
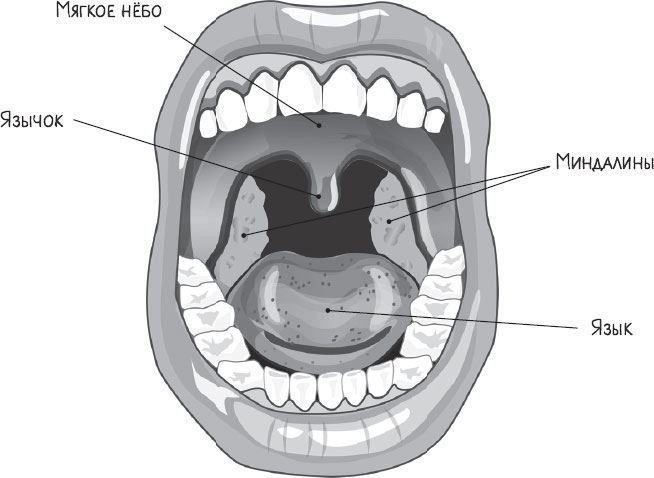
Спустимся на этаж ниже — в ротоглотку. Как вы уже догадались, ротоглотка — это та часть горла (или правильнее сказать — глотки), которая находится на уровне полости рта и соединена с ней. Условной границей, разграничивающей носоглотку и ротоглотку, является мягкое нёбо — своеобразное перекрытие между этажами, разделяющими полость носа и рта. Спереди оно имеет костную основу — твердое нёбо, а сзади, в области глотки, представлено мягкими тканями — мышцами, слизистой оболочкой, что и формирует мягкое нёбо. Мягкое нёбо еще называют нёбной занавеской, по центру которой свисает маленький язычок, или, если говорить медицинским языком, — увула (лат. uvula). Мягкое нёбо вместе с увулой участвуют в глотании и препятствуют попаданию пищи в нос. К слову, именно вибрирующее мягкое нёбо и маленький язычок чаще всего являются источником храпа.
СТРОЕНИЕ ГОРЛА
Если попросить пациента открыть рот и при этом прижать корень языка шпателем, можно хорошо разглядеть все структуры ротоглотки: нёбные миндалины (гланды), заднюю стенку глотки и корень языка — заднюю часть языка, на которой располагается шестая миндалина — язычная. Именно по цвету задней стенки глотки мамы и бабушки ставят свой «диагноз» — горло красное! И действительно, зачастую первым признаком простуды является покраснение, или, как говорят врачи, гиперемия задней стенки глотки.
Важно: ангина, или острый тонзиллит, — это острое воспаление миндалин, и при этом мы обычно подразумеваем именно нёбные миндалины (гланды). Однако воспалению также могут подвергаться и все остальные миндалины, включая фолликулы задней стенки глотки. При этом симптомы заболевания могут быть одинаковыми.
Но спустимся в цокольный этаж — в гортаноглотку (по международной медицинской терминологии — гипоглотку). Она занимает пространство между корнем языка и входом в дыхательное горло — гортань. Именно при глотании надгортанник перекрывает дыхательное горло для того, чтобы туда не попала пища. Гортань — самое удивительное и загадочное место нашего «дома». Словно в подвале, в гортани прячется таинственное чудовище — именно такие ассоциации возникают у пациентов, когда им показываешь в увеличенном масштабе видео эндоскопии гортани. Причудливо двигая своими лопастями — голосовыми складками, — оно рождает звуки. К слову, голосовые складки совершенно неправильно называть связками — это вовсе не связки, а именно складки слизистой оболочки, словно струны, натянутые между хрящами гортани. А в гортани только хрящей девять и более двадцати мышц, обеспечивающих все разнообразные функции гортани. Впрочем, гладкая перламутровая поверхность голосовых складок, напоминающая некие «связки», может сбить с толку. При дыхании голосовые складки расходятся в стороны, обеспечивая свободный проход воздуха, однако стоит лишь произнести звук, кашлянуть или сделать глоток, как они тотчас же смыкаются, препятствуя попаданию чужеродных веществ в трахею и бронхи. Произвести вдох в этот момент тоже невозможно. Наверняка каждый из нас хотя бы раз в жизни испытывал малоприятное ощущение нехватки воздуха, когда голосовые складки захлопывались при попадании воды или пищи «не в то горло».
Удивительно, но среди огромного разнообразия мышц, которые отвечают за работу гортани, всего лишь одна выполняет разведение голосовых складок в стороны. Все силы организма брошены на то, чтобы не допустить аспирацию — попадание чужеродных веществ в дыхательные пути. Достаточно вывести из строя лишь один нерв, и голосовая складка станет неподвижной и начнет препятствовать дыханию. Именно поэтому при параличе голосовых складок возникает угрожающее жизни состояние — сужение (стеноз) гортани. Если человек не может дышать из-за паралича, опухоли либо попавшего в гортань инородного предмета, проводится экстренная операция — трахеотомия. При этом хирург делает отверстие в трахее на передней поверхности шеи, чтобы обеспечить дыхание.
Телевизионные советы взять любой острый предмет (включая пишущую ручку) и проделать дырку в шее, когда человек задыхается, вызывают у меня просто нервный смех. А некоторые советчики даже умудряются продемонстрировать эту «простую» манипуляцию на манекене или на картинках. Ни в коем случае не делайте этого самостоятельно — это может закончиться плачевно! Экстренная трахеотомия требует не только ювелирной работы врача, это еще и весьма стрессовый момент даже для тех, кто провел не одну сотню таких вмешательств. Ведь у хирурга есть всего лишь несколько минут, чтобы спасти человека. Это только кажется, что трахея располагается сразу под кожей. На самом деле она скрыта под несколькими слоями тканей (жира, мышц, щитовидной железы) и далеко не всегда имеет прямой ход. В лучшем случае можно попасть в эти ткани и застрять в них, в худшем — промахнуться и повредить сонную артерию или яремную вену, которые проходят в опасной близости. К тому же хрящ трахеи может быть настолько плотным, что даже скальпель его сразу не возьмет.
Хорошо, когда трахеотомия плановая и у врача есть время на подготовку: больной заинтубирован (то есть в трахее уже стоит трубка, через которую осуществляется дыхание) и находится в наркозе — можно спокойно искать трахею. Совсем другое дело, когда аспирация случается неожиданно и трахеотомия экстренная.
Помню, еще в начале ординатуры меня отправили на дежурство по городу, когда бригада лор-врачей (как правило, состоящая из одного врача и неопытного, а потому испуганного ординатора) курсирует на машине «Скорой помощи» по московским больницам, в которых нет лор-отделений, и оказывает экстренную помощь. Как правило, такие выезды связаны в большей степени именно с трахеотомиями. Понимая, что каждый врач сталкивается с такими случаями в своей практике, я хотела как можно быстрее освоить эту спасительную операцию. Однажды, отправляясь под звук сирены в очередную больницу на трахеотомию, я буквально засыпала вопросами лор-врача, пытаясь узнать у него секрет успешной операции. Его ответ врезался в мою память на всю жизнь: «Я сделал больше тысячи трахеотомий, но ни одна не похожа на другую. До сих пор эта операция вызывает у меня сильное душевное волнение».
Теперь, после множества проведенных операций, я полностью подтверждаю его слова. Я помню каждую свою экстренную трахеотомию. А одну я не забуду до конца жизни.
Случай из практикиОднажды, как это часто бывает, глубокой ночью меня срочно подняли с постели в больницу: «Скорая» везла молодую женщину на последнем месяце беременности со стенозом гортани. В тот день дежурил молодой врач, он боялся взять на себя такую ответственность. Пока я молнией неслась по московским проспектам, по телефону давала ему указания. Когда я влетела в хирургический корпус, пациентку везли на каталке в экстренную операционную. Не нужно быть специалистом, чтобы узнать этот страшный, характерный для стеноза гортани звук, который раздавался гулким эхом в коридорах больницы. У женщины оказалась доброкачественная, но очень опасная опухоль в гортани — папиллома, которая стремительно развилась во время беременности. Я сразу обратила внимание на шею пациентки. Особенности шеи многое определяют в ходе трахеотомии. Если шея толстая и короткая — жди приключений. Но здесь, увидев хрупкую женщину с изящной шеей, я немного расслабилась — сложности возникнуть не должны. Теперь-то я знаю, насколько обманчивым может быть первое впечатление.В экстренных случаях, когда человек задыхается, операция выполняется без наркоза, обычно пациент может дышать лишь в положении сидя, и само погружение в наркоз в горизонтальном положении может вызвать полную остановку дыхания. Кроме того, анестезиолог может просто не найти вход в трахею из-за опухоли. Именно поэтому, пока человек хоть с большими усилиями, но дышит, операцию проводят в полном сознании. Главное — успеть сделать отверстие в трахее.Я отчетливо помню каждое мгновение той операции. Вот я беру скальпель и делаю разрез на шее, затем откладываю его в сторону — теперь он мне понадобится лишь в конце операции, когда я буду разрезать трахею. Беру специальные ножницы и зажим, шаг за шагом разрезаю и развожу в стороны мягкие ткани. Чувствую, как бешено колотится мое сердце. Словно со стороны слышу свой абсолютно спокойный голос, дающий команды ассистенту — молодому лор-врачу и операционной медсестре. В глубине сознания даю команду сама себе: не волновать пациентку, ни в коем случае не показывать, что она находится на грани жизни и смерти. В операционной стоит гробовая тишина, нарушаемая лишь ритмичным свистом, с которым воздух жадно втягивается в суженные дыхательные пути.Мысленно благодарю анестезиолога — он делает все, чтобы максимально облегчить состояние будущей мамы: дает ей подышать кислородом, вводит успокоительные. Все с нетерпением ждут лишь одного — звука, когда воздух с силой врывается в трахею. Бегут секунды, но его нет. Я продолжаю действовать максимально быстро, рассекаю и развожу ткани, но трахеи все нет — она располагается неожиданно глубоко для такой тонкой шеи. Вот-вот трахея должна показаться, кажется, что еще одно движение инструмента — и я ее увижу. В обычное время, когда пациент «на трубе» — интубирован и в наркозе, — я смело ее прощупываю, но здесь даже малейшее нажатие на трахею могло вызвать полную остановку дыхания. А звук из сипения тем временем переходит в громкий хрип, что служит мне сигналом: пациентка держится из последних сил, у меня остается очень мало времени. И вдруг, в этот драматический момент, когда я, кажется, уже близка к цели, возникает сильное кровотечение. «Зажим!» — мой голос выходит из-под контроля. Наугад захватив зажимом кровоточащие ткани и просушив рану, с облегчением выдыхаю — кровотечение остановлено. И тут происходит то, чего больше всего боится каждый врач, — остановка дыхания.Дальше все как в замедленном кино: гнетущая тишина в операционной, бросок анестезиолога к операционному столу с выражением отчаяния на лице (как будто он мне может чем-нибудь помочь).— Скальпель! — требую я, и в этот уже, кажется, невозможный миг я вижу трахею. Зажимаю ее второй рукой и делаю спасительный разрез…Время словно останавливается, все в страшном напряжении — и вот он, этот долгожданный звук — звук воздуха, который буквально засасывается через отверстие в трахее. Мы опустошены и физически, и психологически и вместе с тем счастливы!
Назад: Часть II Горло
Дальше: Глава 2. Аденоиды

