Книга: Программа восстановления иммунной системы
Назад: Часть II. Стресс как фактор аутоиммунных заболеваний
Дальше: Глава 6. Рабочая тетрадь
Глава 5. Что нужно знать о стрессе
В наше время слово «стресс» слышится постоянно. Выражения «у меня стресс», «я живу в постоянном стрессе» воспринимаются как cвоего рода знак отличия, свидетельство насыщенной деловой жизни. Однако не стоит относиться к стрессу так легкомысленно. Хотя мы и рассматриваем стресс как эмоциональное состояние, но это понятие гораздо шире. По сути, он запускает ряд физиологических процессов в организме, и их частота и продолжительность оказывают колоссальное влияние на наше здоровье, особенно на иммунную систему. Чтобы понять эту связь, необходимо иметь представление о самом феномене стресса. Стресс определяется как реакция организма на так называемые стресс-факторы. Они могут быть эмоциональными или физическими. К тяжелым стрессовым событиям относятся смерть любимого человека, развод или разрыв, факт физического или эмоционального насилия или травмы. Менее очевидными стресс-факторами можно считать недосып, недоедание, длительную напряженную работу, чрезмерные физические нагрузки и излишнюю заботу о других в ущерб себе. Стресс-факторами могут стать и позитивно окрашенные события, как, например, свадьба, получение работы, о которой мечтали, или переезд в другой город.
Есть люди, очень восприимчивые к стрессу, сразу замечающие как его физические последствия (например, боль в желудке, головные боли или учащенное сердцебиение), так и эмоциональные (раздражительность, усталость, тяга к сладкому или соленому). Но мне часто встречаются и другие люди, с легким веселым характером, довольные жизнью, которые даже и не подозревают, что их организм, возможно, страдает или что физические симптомы, которые они ощущают, не что иное, как следствие стресса. В сущности, многие настолько привыкают жить в состоянии постоянного стресса, что просто его не замечают. А другим он просто необходим, чтобы чувствовать себя преуспевающим человеком. Тем не менее, несмотря на многообразие нюансов, все стресс-факторы запускают целый каскад процессов в организме, который называется реакцией на стресс.
Важно иметь в виду, что время от времени все мы оказываемся в ситуации стресса. Я ни в коем случае не предлагаю замкнуться в собственной скорлупе, отгородиться от всего мира или полностью изгнать стресс из жизни. Это невозможно. Зато мы вполне в состоянии контролировать свою реакцию на стресс. Мы можем держать под контролем пути воздействия стресса на наш организм и механизмы его влияния на нервную систему и гормональный баланс. И мы можем предотвратить ослабление нашей иммунной системы и связанные с этим болезни.
Реакция на стресс
Чтобы понять, что такое стресс, нужно усвоить одну важную вещь: наш организм выработал два основных механизма ответа на стресс. Первый – реакция нервной системы, второй – активация гормонов, важнейшие из которых, кортизол и адреналин, производятся надпочечниками.
Реакция нервной системы на стресс
Чтобы понять, как нервная система реагирует на стресс, давайте проясним несколько моментов. Головной и спинной мозг человека представляют собой центральную нервную систему. Остальные нервы образуют периферическую нервную систему, которая подразделяется на две части – соматическую и вегетативную. Нервы соматической нервной системы связаны с мышцами, эту часть легко контролировать сознательным мысленным усилием. Например, таким образом мы двигаем рукой, поднимаем ногу или смотрим направо или налево. Вегетативная нервная система управляет функциями организма, которые считаются автоматическими, – частотой сердечных сокращений, температурой тела, кровяным давлением, частотой дыхания, пищеварением и другими.
От вегетативной системы в значительной мере зависит, как работает наш организм. В ней имеются две уравновешивающие друг друга составляющие, которые играют роль переключателя. Одна из них – симпатическая нервная система – включается, когда мы находимся в состоянии стресса. Это один из механизмов стрессовой реакции. Вторая составляющая – парасимпатическая нервная система – своего рода выключатель, она действует как тормоз, помогая нам расслабиться и отключить стрессовую реакцию.
Вегетативная нервная система – система с жестко запрограммированной последовательностью действий. Это означает, что стрессовая реакция запускается в мозге, и далее сигнал идет через все нервы, стимулируя разные органы, включая желудок, сердце, надпочечники и лимфоидные органы, где созревают и развиваются все Т-клетки. Эта запрограммированная встроенность в иммунную систему имеет большое значение для функционирования Т-клеток (см. рисунок 3).
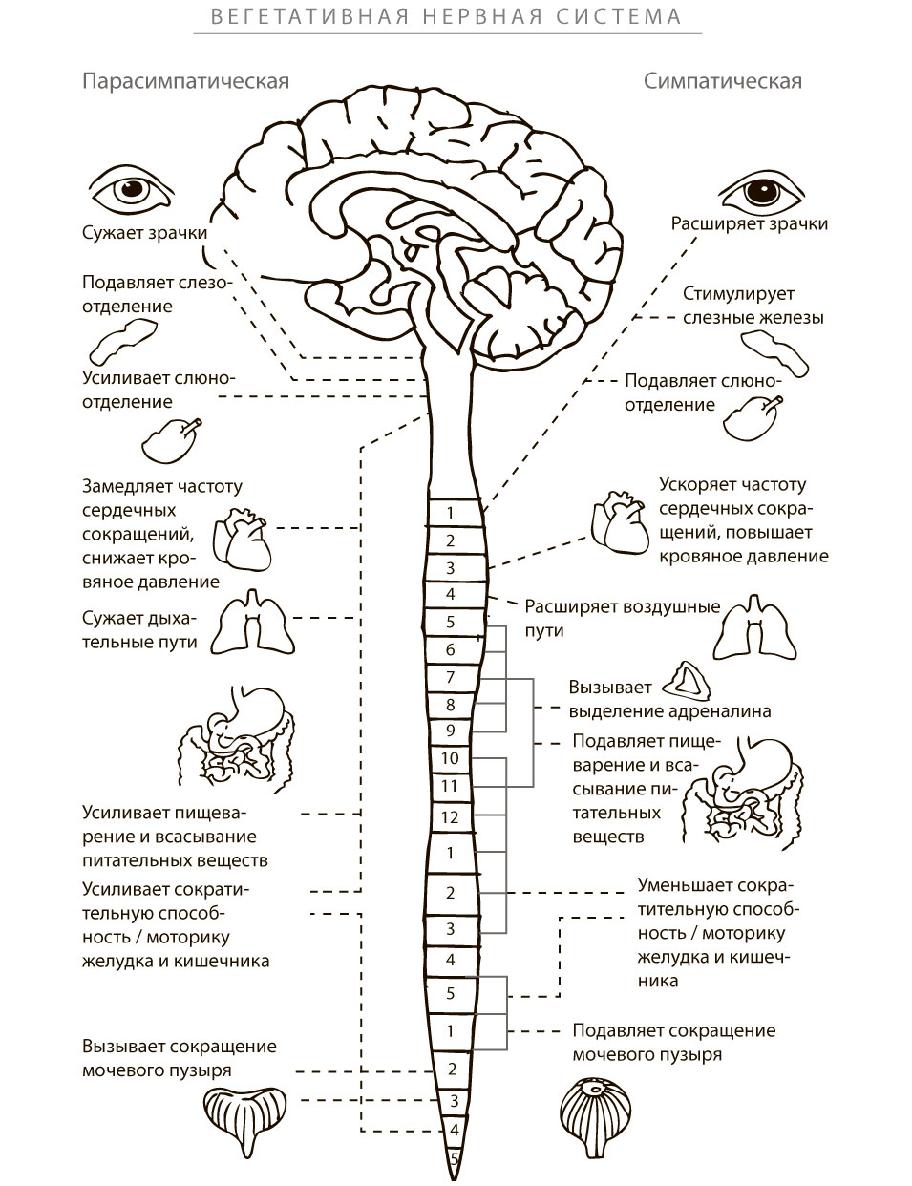
Рисунок 3
Когда мы переживаем стресс, наша симпатическая система запускает так называемую реакцию «бей или беги». Первое ее проявление – учащение сердечного ритма. Это обусловлено двумя причинами. Во-первых, симпатическая нервная система стимулирует сердце напрямую, во-вторых, надпочечники выбрасывают гормон адреналин, который также увеличивает частоту сердечных сокращений. Но в нашем организме предусмотрен и антидот от этого: в дело вступает парасимпатическая нервная система, которая должна отключить реакцию «бей или беги» и тем самым помочь нам вернуться в состояние равновесия, чтобы мы недолго оставались перегруженными.
Реакция гормональной системы на стресс
Второй механизм реагирования на стресс – запуск цепи гормональных реакций в мозге. Цепная реакция начинается в гипоталамусе и гипофизе, областях мозга, которые регулируют работу гормональной системы. Они расположены рядом и тесно связаны между собой. Эти области часто рассматриваются как место, где наши эмоции, мысли и чувства преобразуются в гормональные сигналы. Гипофиз можно представить в роли дирижера оркестра, состоящего из желез внутренней секреции. Он секретирует гормоны, которые, в свою очередь, стимулируют все эндокринные железы, включая щитовидную железу, надпочечники и яичники или яички, продуцировать собственные гормоны (см. рис. 4). Когда запускается стрессовая реакция, гипоталамус начинает выделять кортикотропин-рилизинг-гормон (КРГ), затем гипофиз выделяет гормон адренокортикотропин. Это заставляет надпочечники секретировать главный стрессовый гормон – кортизол.
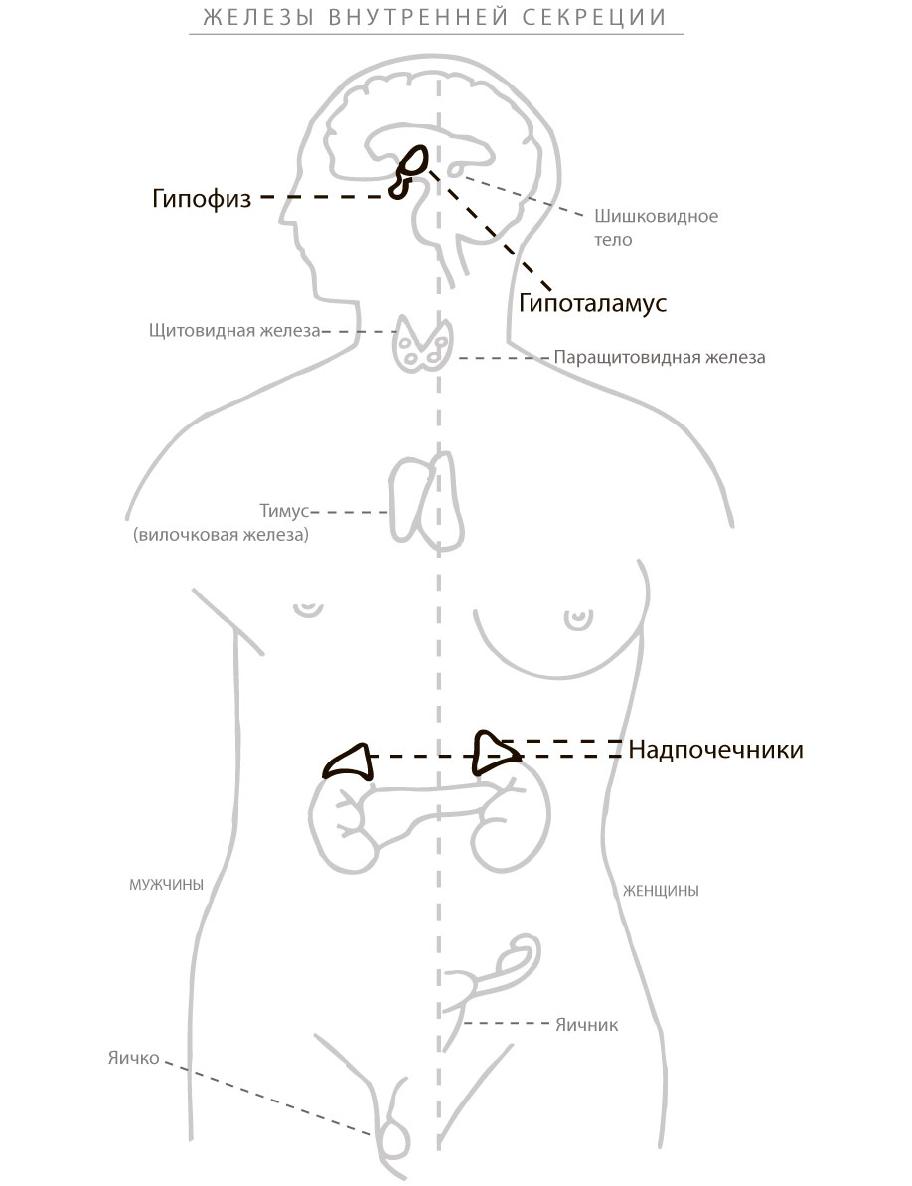
Рисунок 4
Из нескольких стрессовых гормонов кортизол – самый мощный, он оказывает многостороннее воздействие на организм. Сильный и внезапный стресс приводит к повышению уровня кортизола (см. вставку ). Кортизол вызывает повышение уровня сахара в крови, чтобы обеспечить энергию для реакции «бей или беги». Это главный противовоспалительный гормон, подавляющий клетки иммунной системы и подготавливающий организм к возможному повреждению. В случае травмы воспаление, спровоцированное клетками иммунной системы, может затруднить процесс выздоровления. Поэтому, подавляя иммунную систему, кортизол помогает предотвратить ее гиперактивацию и продукцию молекул, повреждающих ткани, которые нужно восстановить.
Проявления реакции на стресс
Разобраться в этих двух стрессовых реакциях (реакции симпатической нервной системы «бей или беги» и кортизоловой реакции) необходимо, так как они непосредственно влияют на иммунную систему. Но сначала давайте поговорим о том, какие ощущения вызывает реакция на стресс. Реакция на стрессовую ситуацию может быть острой, но она также может длиться и после того, как ситуация разрешится. Например: если у вас были конфликты с другом или партнером или вы ухаживали за тяжело больным родственником, вы, возможно, долго не могли заснуть ночью из-за беспокойства или тревоги, чувствовали напряжение мышц, вызывающее боль в спине или шее, или учащенное сердцебиение. Могут возникнуть головная боль напряжения или другие виды головной боли, боль в желудке и синдром раздраженного кишечника, выражающийся в диарее и/или запоре. Возможны и такие симптомы, как сухой глаз, сухость во рту, холодные руки или ноги. Если подобные ощущения не проходят слишком долго, вы можете обнаружить, что начали часто болеть. Произошел сбой в работе иммунной системы.
ПОСЛЕДСТВИЯ ВЫСОКОГО УРОВНЯ КОРТИЗОЛА
1. Повышенный аппетит и пищевые пристрастия.2. Увеличение количества телесного жира.3. Снижение мышечной массы.4. Уменьшение плотности костной ткани.5. Повышенная тревожность.6. Усиление депрессии.7. Перепады настроения (гнев и раздражительность).8. Снижение полового влечения.9. Нарушения в работе иммунной системы.10. Нарушение памяти и способности к обучению.11. Усиление симптомов ПМС, таких как задержка жидкости и раздражительность.12. Изменение менструального цикла.13. Усиление симптомов менопаузы, таких как приливы и ночная потливость.
Один из наиболее типичных симптомов постоянно повышенного уровня кортизола – увеличение объема талии. Исследования показали, что в состоянии стресса люди испытывают непреодолимую тягу к сладкой и жирной пище. Такие продукты стимулируют выработку инсулина, гормона, который понижает уровень сахара в крови. Сочетание высоких концентраций инсулина и кортизола вызывает отложение жира вокруг внутренних органов, что и приводит к абдоминальному ожирению. Мало того, что становится трудно застегнуть брюки, жир в области живота, или «бурый жир», выглядит и ведет себя не так, как другая жировая ткань в организме, – он вызывает многочисленные очаги воспаления. А воспаление – типичная первопричина всех аутоиммунных заболеваний и других болезней, таких как болезнь сердца, инсульт, диабет и рак. (Кроме того, от абдоминального жира очень трудно избавиться.)
Хронический и острый стресс
Как и многое в нашей жизни, стресс не может быть только черным или только белым. Не всякий стресс плох. Реакция «бей или беги» бывает полезной, так как продуцируемые при ней гормоны могут помочь нам спастись от нападающего, подготовиться к важному выступлению, поговорить с начальством или скатиться на лыжах по самой сложной горной трассе. Это примеры острого стресса. У него есть начало и есть конец. Проблемы возникают, когда мы «зависаем» в состоянии стресса. Это состояние называется хроническим стрессом. Однажды я смотрела документальный фильм о поведении зебр и львов в естественной среде обитания. Когда лев начинал преследовать зебру, было ясно, что зебра демонстрирует модель поведения «бей или беги», убегая, чтобы спастись. В конце концов, когда зебре удалось ускользнуть от преследователя, ее тело начала сотрясать сильная дрожь. А потом произошло нечто поразительное: зебра, которая только что мчалась во весь опор, борясь за свою жизнь, стала преспокойно щипать траву, как будто ничего не случилось. Она уже забыла о недавней смертельной опасности, и я думаю, что, если бы мы замерили уровень стрессовых гормонов у пасущейся зебры, мы бы увидели показатели, близкие к норме. Зебра знает, как отключить стрессовую реакцию и продолжать жить дальше.
Как и у зебры, наша стрессовая система запрограммирована на поддержание равновесного состояния. Но дело в том, что, в отличие от зебры, мы помним о льве. В результате наши мысли все время крутятся вокруг одного и того же, заставляя вновь и вновь оживлять в памяти травматическое событие. А поскольку на физическом и эмоциональном уровне мы переживаем мысли и образы так же, как и само событие, то надолго оказываемся в тисках стресса. В сущности, большинство из нас проводит больше времени, тоскуя о прошлом или беспокоясь о будущем, чем живя настоящим. Чтобы стать и оставаться здоровыми, мы должны научиться не зацикливаться на каких-то конкретных мыслях, иначе сами навредим своему организму хронически высоким уровнем кортизола. Именно он вызывает недомогания и не дает улучшить самочувствие. Я говорю не только об аутоиммунных заболеваниях. Стресс считается одним из факторов, ответственных за 80 % всех хронических болезней, включая аутоиммунные заболевания, болезнь сердца, инсульт, диабет и рак.
Надпочечники
Я хочу подробнее поговорить о надпочечниках, так как они несут наибольшую ответственность за формирование стрессовой реакции. Когда я упоминаю их в разговоре со своим пациентами, часто оказывается, что они ничего не знают об этом жизненно важном органе. Они даже не подозревают, что надпочечники и гормоны имеют большое значение как для здоровья в целом, так и для нормальной работы иммунной системы. Когда речь заходит о кортизоле, выясняется, что многие пациенты слышали об этом гормоне стресса, но большинство не вполне понимают, как он влияет на организм. Как ни странно, не только мои пациенты обращают мало внимания на надпочечники. Традиционная медицина тоже их игнорирует. Почему? Потому что наша медицинская система заточена прежде всего на поиск болезни, а основные болезни надпочечников – это чрезвычайные ситуации. Среди них синдром Иценко – Кушинга, вызванный крайне высокой концентрацией кортизола, обычно вследствие опухоли, и Аддисонова болезнь – аутоиммунное заболевание, которое настолько разрушает надпочечники, что они и вовсе перестают вырабатывать гормоны.
Но здоровье и болезнь нельзя рассматривать как диаметрально противоположные состояния, как черное или белое: либо мы здоровы, либо больны. Эти понятия включают широкий спектр состояний, в том числе своеобразные серые зоны, где один из органов функционирует не в полную силу и находится на пути к болезни. Вот почему так важно определить, насколько хорошо работают надпочечники. В этой главе я расскажу, как разглядеть признаки нездоровья надпочечников, так как это важнейший шаг к восстановлению баланса иммунной системы.
У нас два надпочечника, которые расположены на вершинах обеих почек. Внешняя часть железы (кора надпочечников) продуцирует множество разных соединений. Одни из них – гормоны, другие – прегормоны. (Прегормоны – вещества, которые не являются истинными гормонами, но помогают организму их вырабатывать.) К ним относятся:
• Альдостерон, гормон, помогающий регулировать кровяное давление. При избытке альдостерона почки задерживают натрий, в результате чего кровяное давление повышается. (Это один из возможных механизмов развития гипертонии вследствие стресса.)
• Дегидроэпиандростерон (ДГЭА, DHEA), прегормон, который секретируется в надпочечниках. Он помогает регулировать уровень сахара и липидов в крови, а также сохранять кости крепкими. У женщин надпочечники могут вырабатывать из ДГЭА тестостерон и эстроген, то есть те гормоны, которые в норме образуются в яичниках. После менопаузы, по мере угасания функции яичников, надпочечники увеличивают производство этих гормонов. У мужчин преобразование ДГЭА в тестостерон происходит не так легко, но и у них ДГЭА оказывает прямое воздействие на уровень липидов и сахара в крови и на состояние костей.
• Кортизол, самый сильнодействующий стрессовый гормон, считается главным гормоном. Это значит, что при его отсутствии человек умирает.
Когда организм переживает стресс, иногда все эти гормоны секретируются в большом количестве, в других случаях вырабатывается преимущественно кортизол. Это зависит от индивидуальных особенностей человека. Однако нужно отметить, что в стрессовой ситуации надпочечники секретируют большое количество кортизола и продолжают это делать, пока не исчезнет стресс-фактор, или вы не научитесь эффективно справляться со стрессом, или ваши надпочечники не выдохнутся (наступит так называемая усталость надпочечников).
Невозможно предсказать, сколько времени пройдет до истощения надпочечников, если вы постоянно пребываете в состоянии «бей или беги». Это зависит от того, как вы заботитесь о себе. Для оптимального здоровья надпочечников необходимо спать не меньше семи часов (а лучше восемь и более), питаться сбалансированной пищей с адекватным количеством белковых продуктов и овощей, ограничить потребление сахара и белой муки, практиковать какую-нибудь форму релаксации, заниматься физкультурой с умеренными нагрузками (не очень много, но и не очень мало) и минимизировать воздействие токсинов. (Мы обсудим токсины более подробно в главе 11.) При всесторонней заботе о здоровье ваши надпочечники смогут легко выдержать все испытания внешними факторами стресса и травматическими событиями. Но если надпочечники ослаблены вследствие неправильного образа жизни, они быстрее устанут при столкновении с новым стресс-фактором.
Часто первым признаком истощения надпочечников становится понижение уровня ДГЭА и тестостерона. Почему это происходит? Потому что надпочечники все свои усилия направляют на выработку кортизола. ДГЭА и тестостерон – второстепенные гормоны (то есть без них можешь заболеть, но не умрешь), поэтому ими жертвуют для бесперебойной выработки кортизола. И это серьезная проблема, ведь, помимо сохранения полового влечения, ДГЭА и тестостерон играют важную роль в сохранении мышечной массы и плотности костей, а также в регулировании содержания холестерина и сахара в крови, что особенно много значит для здорового старения. Часто низкий показатель ДГЭА – первое, что я замечаю в анализе крови, он указывает на возможные проблемы с надпочечниками.
Если стрессовая ситуация долго не разрешается и мы пренебрегаем своим здоровьем, надпочечники полностью истощаются и не могут секретировать достаточное количество кортизола или адреналина. Когда концентрация этих двух важнейших гормонов начинает резко снижаться, наступает упадок сил, часто сопровождающийся воспалением в суставах или мышцах, которое вызывает боль, опухание или тугоподвижность, особенно по утрам, когда уровень кортизола должен быть самым высоким. Такая ситуация становится испытанием для нашей иммунной системы. Исследования показали, что стресс – один из факторов риска развития аутоиммунного заболевания и что люди с недостаточной стрессовой реакцией (что означает низкую концентрацию кортизола и нейротрансмиттера норэпинефрина, продуцируемого симпатической нервной системой) подвержены большему риску развития воспаления. Если организм неспособен отвечать на стресс соответствующим образом, он не может контролировать работу иммунной системы и регулировать воспалительные процессы.
Эти проблемы решаемы: вы можете оживить свои усталые надпочечники с помощью программы лечения, описанной в этом разделе, а также следуя другим рекомендациям авторов относительно питания, стресса, вызванного хроническими инфекциями, нарушения пищеварения и воздействия токсинов. Все это не только поможет восстановить здоровье иммунной системы, но и устранит неполадки в работе надпочечников.
Как действуют стрессовые гормоны
Стресс влияет не только на концентрацию кортизола: он также может изменять содержание адреналина, тестостерона, прогестерона и эстрогена. Первоначально стресс вызывает повышение уровня всех гормонов, но если он становится хроническим, со временем уровень гормонов начинает падать. Связь между стрессом и гормональным балансом – очень важный механизм влияния стресса на иммунную систему, так как все наши гормоны являются так называемыми иммуномодуляторами, то есть они способны влиять на количество клеток иммунной системы или изменять их деятельность, делая их слабее или сильнее. Из второй главы мы узнали, что пища может выполнять роль иммуномодулятора, так как она оказывает влияние на иммунную систему. Два главных стрессовых гормона, кортизол и адреналин, тоже являются иммуномодуляторами. Они оказывают существенное влияние на развитие и созревание Т-клеток, вызывая дисбаланс, который может способствовать развитию болезни. Мы не хотим, чтобы иммунная система действовала слишком активно, потому что это может спровоцировать воспаление и заставить иммунную систему атаковать собственные ткани организма. Но мы не хотим также, чтобы иммунная система действовала недостаточно активно, ведь это делает нас слишком восприимчивыми к инфекциям. Мы просто хотим, чтобы она работала нормально. Наш организм гибок, и стрессовую систему, будь она гиперактивна или недостаточно активна, можно привести в норму. Я расскажу, как это делается.
Предположим, вас пригласили в кабинет начальника и сообщили об увольнении. Эта плохая новость застала вас врасплох. Вы совершенно потрясены. Всего несколько минут назад вы были уверены, что с работой у вас все в порядке, просто замечательно. Но внезапно вы оказались в состоянии эмоционального смятения, и у вас начинается психологический стресс. Как я скажу об этом мужу (жене)? Как буду оплачивать счета? Как накопить на пенсию или образование детей? Найду ли я другую работу? Сердце колотится в груди, дыхание становится поверхностным, кровь быстрее бежит по жилам: все это признаки того, что включилась система «бей или беги». В результате в организме происходит немедленный выброс адреналина, кортизола и нейротрансмиттера норэпинефрина (норадреналина), образующегося в симпатической нервной системе.
В течение следующих двух-четырех часов стресс вызывает также увеличение количества клеток-киллеров, циркулирующих по организму, но это ненадолго. Через несколько часов, если стресс-фактор не исчезает, высокая концентрация кортизола и активная реакция «бей или беги» со стороны симпатической нервной системы очень скоро подавляют Т-клетки-киллеры. В одном исследовании, проведенном в Университете Лойолы, изучалась реакция женщин на необходимость биопсии молочной железы для выявления рака груди. Исследователи обнаружили, что это неприятное известие вызывало снижение активности клеток-киллеров. Помните, я говорила, что подавление иммунного ответа (иммуносупрессия) – процесс несбалансированный: в то время как клетки-киллеры подавлены, В-клетки активируются и начинают продуцировать больше антител. Поскольку клетки-киллеры играют главную роль в борьбе с вирусами и бактериальными инфекциями, первое, что можно заметить, – это повышение восприимчивости к болезням.
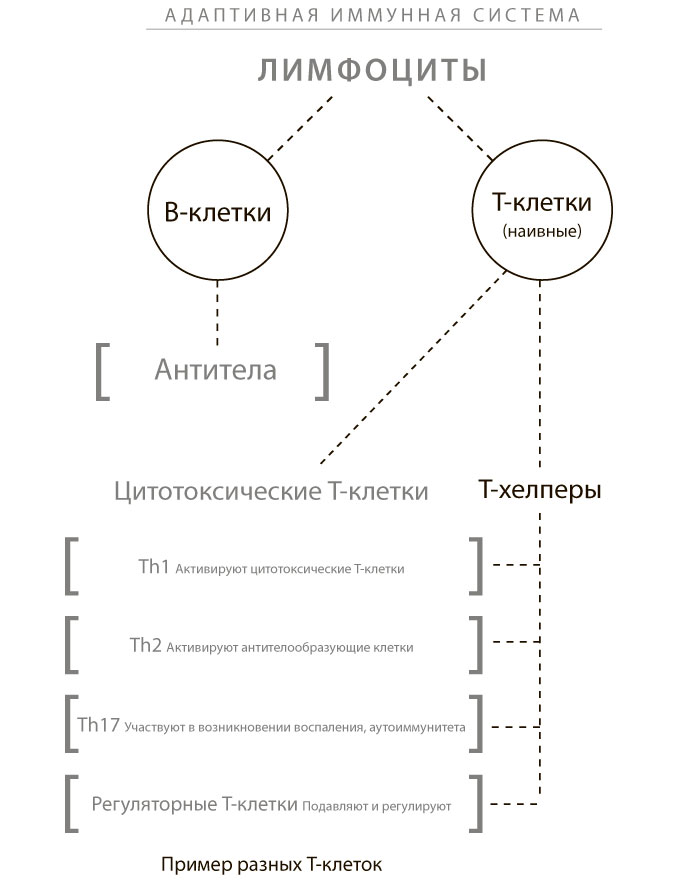
Рисунок 5
А теперь вернемся к примеру с увольнением. Вы в состоянии сильного стресса, ваша симпатическая система активирована, адреналин и кортизол наводняют ваш организм, поэтому клетки иммунной системы – первая линия обороны в борьбе с инфекциями – работают не так, как нужно. Это значит, что если вы и ваш друг, который не испытывает стресса, заразитесь одной и той же инфекцией, вам будет намного труднее избавиться от инфекции, чем вашему другу. Он будет переносить болезнь гораздо легче, если вообще заболеет. Вот еще один пример из моей практики, связанный с инфицированием вирусом Эпштейна – Барр, который вызывает мононуклеоз. Если иммунная система ослаблена стрессом, вирус может реактивироваться, вызывая сильную усталость и истощение. Очень важно укреплять свою иммунную систему, чтобы вирусы, которые всегда таятся в нашем организме, не выходили из-под контроля и не вызывали заболевания.
Реакция на стресс: кортизол и аутоиммунные заболевания
Как я уже упоминала, наши иммунные клетки образуются и запасаются в так называемой лимфоидной ткани. Лимфоидная ткань есть в легких, костном мозге, тимусе, селезенке, лимфатических узлах и клетках, находящихся под выстилкой кишечника. В этой ткани незрелые Т-лимфоциты превращаются в специализированные клетки Т-хелперы или регуляторные Т-клетки. Для обеспечения здоровья иммунной системы необходимо, чтобы процесс созревания проходил ровно и спокойно. Однако исследования показывают, что в этих органах может неожиданно появиться мятежная группа незрелых иммунных клеток. Вместо того чтобы развиваться в один из трех типов Т-клеток, эти бунтари начинают нападать на собственные ткани организма, хотя должны уничтожать только внешних врагов. Как вы, вероятно, помните из первой главы, так начинается аутоиммунное расстройство.
Исследования показывают, что в норме кортизол прикрепляется к этим клеткам-бунтарям, что помогает выбраковывать их и уничтожать, прежде чем они обнаружат себя, разойдутся по всему организму и вызовут серьезные повреждения. Это позитивный, регулирующий процесс, но когда уровень кортизола слишком высок или слишком низок, могут возникнуть проблемы. При высокой концентрации кортизола все клетки-киллеры подавляются. На краткий период это может быть полезно: клетки-киллеры после активирования выделяют большое количество воспалительных молекул, поэтому снижение их количества поможет уменьшить воспаление, спровоцированное инфекцией или травмой. Например: если вы попали в автомобильную аварию и сломали ногу, ткани будут сильно повреждены. Это колоссальный стресс-фактор для организма, поэтому высвобождаются все стрессовые гормоны, и организм переходит в режим «бей или беги». Высокая концентрация кортизола подавляет воспаление, и повреждение не усугубляется реакцией организма. Как только первая боль и стресс от травмы утихнут, ответ «бей или беги» должен отключиться. После этого уровень кортизола падает, парасимпатическая нервная система восстанавливает баланс, и начинает работать иммунная система, предупреждая инфекцию, вызванную микроорганизмами, которые могли проникнуть через кожу. Как видите, первоначальная реакция на стресс полезна, но если она продолжается слишком долго, может развиться серьезная инфекция, которая воспрепятствует восстановлению тканей ноги. Естественный ход вещей в борьбе за выживание предполагает, что иммунная система должна ослабить свою реакцию после активации стрессовой системы, но эта супрессия не должна продолжаться долго.
При снижении производства клеток-киллеров может произойти следующее. Во-первых, как я упоминала, возрастает риск инфекции. Во-вторых, поскольку подавление клеток-киллеров сопровождается чрезмерным ростом количества антител, этот процесс может выйти из-под контроля, и антитела начнут поражать собственные ткани организма. И тогда развивается аутоиммунное заболевание, обусловленное доминированием антител, такое как волчанка.
Хронический стресс и усталость надпочечников
Теперь давайте поговорим о низкой концентрации кортизола. Со временем хронический стресс может вызвать истощение надпочечников. В этом случае уровень кортизола падает, то же самое происходит и с другими важными гормонами, такими как адреналин, и нейротрансмиттерами, в частности норэпинефрином. Это представляет проблему для всех, даже вполне здоровых. Но при аутоиммунном заболевании это особенно серьезно, так как в свое время снижение уровня вышеупомянутых веществ могло спровоцировать начало аутоиммунной реакции в организме, а теперь оно же препятствует улучшению самочувствия. В отсутствие достаточного для уничтожения плохих Т-клеток количества кортизола эти клетки могут трансформироваться и начнут поражать собственный организм. Здесь снова наблюдается эффект перекоса: низкий уровень кортизола вызывает дисбаланс между количеством клеток-киллеров и антител. Клетки-киллеры вызывают воспаление во всем организме, поэтому чем их больше, тем обширнее воспаление и, следовательно, тем сильнее повреждение тканей.
Что вы при этом испытываете? При низкой концентрации кортизола, вызывающей избыток клеток-киллеров и распространение воспаления по всему телу, появляются такие неспецифические симптомы, как одутловатость, тугоподвижность и болезненность суставов и мышц, общий упадок сил. Но при аутоиммунном заболевании, затрагивающем какой-то конкретный орган, например суставы, как при ревматоидном артрите, могут возникнуть такие симптомы, как боль, опухание и даже деформация суставов. В сущности, при всех аутоиммунных заболеваниях отмечается избыточное количество клеток-киллеров, нападающих на собственные ткани организма. Вот почему людям с аутоиммунными заболеваниями совершенно необходимо восстановить функцию надпочечников и стрессовую систему. Исследования показывают, что при недостаточной функции надпочечников возрастает риск развития аутоиммунного заболевания, особенно аутоиммунной болезни щитовидной железы, ревматоидного артрита, волчанки и ксеродерматоза.
В одном из серьезных исследований, опубликованном Медицинской школой Маунт-Синай, рассматривался случай 71-летней пациентки с базедовой болезнью, при которой организм вырабатывает антитела, стимулирующие щитовидную железу на секретирование большого количества тиреоидных гормонов, играющих важную роль в метаболизме и поддержании энергии, помимо всего прочего. Но при слишком высокой их концентрации возникают такие симптомы, как учащенное сердцебиение, бессонница, снижение веса и другие. Это может быть очень опасно для сердца. У пациентки обнаружили крайне низкий уровень кортизола. Ей назначили прием кортизола в таблетках в дозе, достаточной для восполнения того количества, которое вырабатывали бы сами надпочечники, если бы были здоровы. Через месяц уровень гормонов щитовидной железы нормализовался, а через два года полностью прошла ее базедова болезнь. Это небольшое исследование выявило четкую связь между концентрацией кортизола и аутоиммунными заболеваниями. Оно также подчеркивает важность восстановления функции надпочечников для увеличения выработки кортизола, если его недостаточно. Я очень редко использую препараты кортизола в медицинской практике, но применяю растительные и другие пищевые добавки для питания надпочечников и стимуляции выработки кортизола. В рабочей тетради к этой главе я расскажу вам, как это делать.
Есть ли у вас усталость надпочечников?
Упадок сил и крайняя усталость – самые типичные жалобы моих пациентов. Нередко до меня они консультировались с разными специалистами, стараясь выяснить причину отсутствия энергии и получить лечение, которое бы улучшило их самочувствие. Не дождавшись облегчения, многие начинают искать в интернете идеи для решения проблемы и узнают о состоянии, которое называется «усталость надпочечников».
Упадок сил может быть вызван разными причинами, и усталость надпочечников одна из них. Я начинаю подозревать ее, если вижу в истории болезни много жалоб на стресс, а также пренебрежение своим здоровьем. Вот пять составляющих заботливого отношения к себе, которые позволят восстановить здоровье надпочечников: хороший сон по ночам, регулярные физические нагрузки, ежедневные занятия любым видом релаксации, питание цельными продуктами, которое я описала в , и образ жизни, максимально исключающий воздействие токсинов, о котором я расскажу в главе 11. Если вы испытываете сильный стресс в течение нескольких лет, плохо спите и не занимаетесь физкультурой, в вашем рационе много сахара и вредных жиров, вы не снижаете темп жизни, не расслабляетесь и испытываете высокую токсическую нагрузку (это может быть ртуть в потребляемой рыбе, пестициды в пище, воздействие других химических загрязнителей окружающей среды), надпочечники могут устать.
При определении диагноза я руководствуюсь следующими фактами из истории болезни пациента: пережитый стресс, забота о собственном здоровье и энергетическая модель поведения в течение дня. Если вы просыпаетесь усталым, лучше всего чувствуете себя c 14 до 16 часов, валитесь с ног и нуждаетесь в отдыхе после полудня, а вечером у вас открывается «второе дыхание», – это классическая картина усталости надпочечников. Помните, что у вашей усталости могут быть и другие причины: чрезмерное потребление сахара, дефицит питательных веществ, низкий уровень гормонов щитовидной железы, слишком много токсинов в организме, хронические вирусные инфекции. Но если ваша история болезни укладывается в модель, которую я описала выше, скорее всего, проблема в надпочечниках.
В рабочей тетради к этому разделу я предложу вопросы для самопроверки, которые помогут вывести диагноз из вашей истории болезни и симптомов. Я включила сюда и тестирование, которое мы проведем с вами вместе.
Другие важные гормоны надпочечников
Прежде чем закончить рассказ об усталости надпочечников, я хочу сказать несколько слов о ДГЭА. Как показывают исследования, сам по себе этот гормон помогает снизить уровень холестерина и сбалансировать содержание сахара в крови и у женщин, и у мужчин. У женщин ДГЭА может трансформироваться в тестостерон в разных тканях организма, включая и надпочечники. Поэтому, не будучи гормоном, как тестостерон, ДГЭА способен усиливать гормональную активность в организме.
Специфические гормоны, которые активирует ДГЭА, называются андрогенами. Андрогены помогают формированию костей и мышц, что особенно важно по мере старения, так как они предупреждают остеопороз и снижение мышечной массы. У женщин здоровые надпочечники и достаточное производство ДГЭА обеспечивают нормальный уровень тестостерона. У мужчин ситуация другая: весь тестостерон у них образуется в яичках, но и им необходим гормон ДГЭА, секретируемый надпочечниками. Когда мы испытываем длительный стресс, ДГЭА – первый из гормонов надпочечников, концентрация которого уменьшается. Это происходит даже раньше, чем начинает падать уровень кортизола. Хронический стресс также вызывает снижение уровня тестостерона, так как падает продукция ДГЭА и стресс стимулирует действие фермента ароматазы, превращающего тестостерон в эстроген.
Низкая концентрация ДГЭА и тестостерона обнаруживается у пациентов с ревматоидным артритом и волчанкой. Это плохо, так как ДГЭА подавляет продуцирование воспалительных молекул из Т-клеток, а тестостерон, как выяснилось, помогает уничтожать активированные иммунные клетки, не давая им выходить из-под контроля. Исследователи Медицинской школы Джонса Хопкинса давали группе больных волчанкой по 200 мг ДГЭА ежедневно в течение трех месяцев. В конце курса состояние всех пациентов улучшилось, а 53 % из них смогли снизить дозу принимаемого лекарства – преднизолона. У участников исследования с самыми тяжелыми симптомами и с самой высокой дозой лекарства этот метод лечения позволил добиться наиболее заметных результатов.
Это не единственное исследование, показывающее благотворное влияние повышения уровня ДГЭА или тестостерона у людей с аутоиммунными заболеваниями. Исследователи Университетской больницы в Утрехте, Нидерланды, обнаружили низкую концентрацию ДГЭА у группы женщин с ревматоидным артритом до и после диагностирования болезни. После того как им назначили прием тестостерона, исследователи отметили у них ослабление болей и уменьшение степени нетрудоспособности вследствие болезни.
Положительные результаты такого лечения можно найти не только в специальной литературе – я наблюдала их и в своей практике. Я проверяю уровень ДГЭА и тестостерона у всех пациентов, и при низких показателях мы применяем для их нормализации методы управления стрессом и вспомогательные лечебные средства. Помните: восстановление нормальной функции надпочечников и умение справляться со стрессом – главные условия сохранения нормального уровня ДГЭА и тестостерона, даже если вы решите принимать пищевые добавки. Итак, как быть со стрессом, который подстерегает нас повсюду? Невозможно замкнуться в своем мирке и изгнать все волнения из своей жизни, поэтому мы должны научиться лучше справляться с последствиями стресса и научиться контролировать его влияние на наш организм. Для этого нужно с большим вниманием относиться к своим ощущениям, чтобы распознать состояние стресса. Тогда мы сможем сделать глубокий вдох и расслабиться, тем самым не позволяя запустить стрессовую реакцию и не дать себе зависнуть в этом состоянии надолго. Таким образом мы сможем сбалансировать количество и соотношение стрессовых гормонов. Я расскажу, как это делается, в следующей главе.
Стресс и инфекции
Стресс в сочетании с инфекциями может привести к проблемам аутоиммунного характера. Как ни удивительно это звучит, но каждое перенесенное нами когда-либо вирусное заболевание оставляет в организме вирусные частицы. Среди них вирусы простого герпеса, ветряной оспы, опоясывающего лишая, гепатитов, Эпштейна – Барр и другие. Все эти вирусы могут быть реактивированы, когда стрессовые гормоны или нейротрансмиттеры подавляют иммунную систему, затрудняя ее борьбу с инфекцией. Как это происходит? Принято считать, что тяжелый стресс вызывает подавление клеточного иммунитета (знакомые вам цитотоксические Т-клетки), что позволяет вирусу внедриться в ткани нашего организма. Кроме того, известно, что многие аутоиммунные заболевания могут быть спровоцированы инфекциями. Поэтому создание для вирусов благоприятной среды в организме – это еще один фактор, с помощью которого стресс запускает аутоиммунное заболевание или обостряет уже существующее. Как мы уже говорили, это может быть и эмоциональный стресс, и сильный физический стресс, вызванный нездоровым образом жизни с курением, злоупотреблением алкоголем и неправильным питанием. Укрепление иммунной системы поможет держать остаточные вирусные частицы в состоянии ремиссии.
Стресс, здоровье пищеварительного тракта и иммунная система
Наша желудочно-кишечная система, или пищеварительный тракт, включает желудок, тонкий кишечник и толстый кишечник. В третьей части книги мы в подробностях обсудим значение здорового пищеварительного тракта для всего организма. А здесь я хочу отметить, что, как показывают исследования, стресс меняет внутреннюю среду желудка и кишечника.
Все больше исследований говорят о том, что разные типы стресса значительно влияют на физиологию кишечника. Например, существует отчетливая связь между стрессом и воспалительными заболеваниями кишечника, а также синдромом раздраженного кишечника. Пока же я хочу сосредоточиться на тех связанных со стрессом изменениях в пищеварительном тракте, которые влияют на иммунную систему. Семьдесят процентов нашей иммунной системы приходится на пищеварительный тракт, так что понятно, почему необходимо следить за здоровьем этой области, и делать это лучше двумя способами. Первый способ – обеспечить правильное количество полезных бактерий в пищеварительном тракте. Второй способ – следить за здоровьем клеток, выстилающих стенки всего пищеварительного тракта и образующих барьер, регулирующий попадание в кровоток. Если в кишечнике недостаточно полезных бактерий или если клеточный барьер, выстилающий стенки пищеварительного тракта, становится проницаемым, иммунная система слабеет.
Исследования показали, что стресс может снижать количество полезных бактерий (в частности лакто- и бифидобактерий) и стимулировать рост вредных бактерий в тонком кишечнике. В этом задействованы разные механизмы. Во-первых, стресс может напрямую подавлять молекулу иммунной системы (так называемый секреторный иммуноглобулин IgA), которая, коротко говоря, способствует размножению полезных бактерий и уничтожению вредных бактерий и дрожжевых грибов. Кроме того, исследования показывают, что стресс вызывает выброс таких веществ, как адреналин и норэпинефрин (норадреналин), в пищеварительный тракт, что может напрямую привести к чрезмерному росту численности вредных бактерий.
Стресс также способствует повышению проницаемости слизистой выстилки стенок пищеварительного тракта, в результате чего вредные бактерии и бактериальные антигены могут просочиться в организм. Этот ослабленный барьер (так называемый «протекающий» кишечник) также позволяет проникать в кровоток белкам из пищи, которые стимулируют иммунную систему, вызывая воспаление и возможность возникновения новых видов пищевой аллергии или чувствительности. Мы обсуждали это в , но теперь вы точно знаете, какую роль мог сыграть стресс в развитии у вас пищевой аллергии или чувствительности.
Психосоматическая связь
До сих пор мы говорили о том, какой вред наносит стресс организму. Теперь пора предпринять какие-то шаги для уменьшения стресса. Итак, как задействовать систему релаксации? Долгое время мы считали, что наша вегетативная, или автономная, нервная система работает в автоматическом режиме. Потом, в 30-е годы ХХ века, Ганс Селье в результате экспериментов на мышах в деталях описал механизмы стрессовой реакции, и мы узнали, что на стрессовую реакцию и ее последствия для вегетативной нервной системы могут влиять факторы окружающей среды, включая пищу и условия жизни. Его исследования помогли объяснить известные факты о монахах из гималайских пещер, умеющих регулировать температуру тела с помощью медитации. Она расслабляет, кровеносные сосуды расширяются, в результате чего по организму прокачивается больше крови, что вызывает ощущение тепла. Тот факт, что мы можем контролировать такие функции организма, как кровяное давление, частоту сердечных сокращений, температуру тела и работу иммунной системы, поражает и даже шокирует, тем не менее это правда.
Медитация – одна из составляющих психосоматической медицины – направления интегративной медицины (функциональная медицина – также одно из направлений интегративной). Она рассматривает влияние наших мыслей, чувств и эмоций на физическое здоровье и, наоборот, влияние физического здоровья на душевное и эмоциональное самочувствие. Если регулярно практиковать такие психосоматические техники, как медитация, контролируемая релаксация и визуализация, это окажет мощный позитивный эффект на нас и наше здоровье. Какую пользу можно извлечь из занятий психосоматическими техниками? Во-первых, наш организм научится отвечать на ситуацию другой реакцией, которая не запускает выработку вредных гормонов, а наоборот, поддерживает в равновесии наш внутренний мир, что позволит предотвратить и остановить любую хроническую болезнь, особенно связанную с иммунной системой. Не менее важно и то, что эти техники помогут понять, какие колоссальные стрессовые нагрузки испытывает организм. Осознание этого, в свою очередь, поможет увидеть, что следует изменить в образе жизни и поведении, чтобы не вредить своему здоровью. Психосоматическая медицина предлагает инструменты для такого рода экспериментов и для восстановления душевного равновесия.
Далее в этом разделе я расскажу, как овладеть ими самостоятельно, в домашних условиях.
Другие полезные эффекты психосоматических техник
Когда мы начинаем осваивать психосоматические техники, происходит интересная вещь: наше самочувствие сразу улучшается. Почему? Потому что мы делаем что-то хорошее лично для себя. Мы заботимся о себе (а не об окружающих). Мы активно работаем ради собственного здоровья. И это помогает нам избавиться от ощущения беспомощности, почувствовать уверенность в своих силах и вернуть себе способность контролировать ситуацию. Многочисленные исследования показывают, что забота о своем здоровье сама по себе является довольно эффективным лечением и без дополнительного бонуса в виде восстановления баланса вегетативной нервной системы. Эффективность психосоматических техник объясняется реакцией нервной системы. Осознание того, что только мы сами можем привести себя в порядок, – вот что лежит в основе улучшения нашего самочувствия.
Еще одно преимущество психосоматических техник – то, что они дают нам возможность лучше узнать и понять себя. Использование слов, рисунков, движений, медитации и визуализации помогает осознать свои беды и стрессы, вытащить их на поверхность и разобраться с ними. Знание, как известно, сила, и самопознание будет служить вам ориентиром и опорой в процессе изучения и понимания своего организма и его возможных реакций на разнообразные стресс-факторы в окружающем мире. Это очень бодрит, так как показывает, что вы сами в силах улучшить свое здоровье.
Чуть позже я помогу вам выявить ваши стресс-факторы и вероятную связь каких-либо из ваших симптомов с воздействием стресса. В программу лечения включены упражнения для самостоятельного выполнения в домашних условиях и ресурсы, которые помогут получить помощь специалистов.
Мой личный опыт
Я начала практиковать психосоматические техники и изучать себя после занятий в Центре психосоматической медицины, куда я впервые обратилась за помощью в трудное время. Я чувствовала себя несчастной, но не понимала почему. У меня было трое детей младше десяти лет и небольшие финансовые трудности, неприятные, но преодолимые. И я никак не могла понять, почему мне все виделось в черном цвете. Был ли виноват в этом мой муж? (Так легко винить самых близких нам людей, особенно когда все вокруг кажется ужасным.) Может быть, дело было в том, что я взяла отпуск на работе, чтобы посвятить себя детям? Я не знала, что и думать. Поэтому я нашла психотерапевта и провела восемнадцать месяцев на кушетке, стараясь разобраться в своих чувствах.
Потом мне в руки попал буклет, приглашающий на девятидневный тренинг для специалистов в области психосоматической медицины. Я никогда не уезжала от мужа и детей так надолго. Но внутренний голос убеждал меня, что это нужно сделать. Слава богу, я к нему прислушалась, и это событие, как никакое другое, изменило мою жизнь. Здесь я познакомилась с доктором Джеймсом Гордоном, который вместе с коллегами из Центра психосоматической медицины много лет обучает специалистов-медиков использовать психосоматические техники для себя и для лечения своих пациентов. На девять дней я полностью погрузилась в изучение активного и спокойного методов медитации, контролируемой визуализации, техники биологической обратной связи и использования рисунков и письменных работ для осмысления себя. За девять дней занятий я узнала о себе больше, чем за полтора года общения с психотерапевтом. Это было удивительно! Я поняла, что причины моей подавленности крылись внутри меня и не имели никакого отношения к кому-либо еще. Мне нужно было найти себя. Мне нужно было разобраться в том, кто я есть и чего я хочу от жизни. Мне также нужно было найти свой путь к счастью и решить, как изменить то, что необходимо было изменить. Я поделилась своими открытиями с моим психотерапевтом, и он был просто поражен. Мы прекратили сеансы, и я больше никогда его не посещала.
В конце концов я поняла, что корень моих проблем в неудовлетворенности своей работой и что я смогу вновь обрести счастье вне рамок традиционной медицины, там, где практикуется более холистический подход к пациенту. В Центре здоровья Блюм мы обучаем психосоматическим техникам на групповых занятиях. Я с радостью наблюдаю за процессом преобразований, в результате которого люди изменяют свое тело, склад ума, душевное состояние и, в итоге, свою жизнь, как когда-то сделала я. Когда я вижу, что лечение приносит пациенту всестороннюю пользу, я испытываю такое глубокое удовлетворение, какое трудно описать словами. Вот почему я продолжаю делать свою работу и почему написала эту книгу. И вы тоже в силах это сделать. Позвольте показать как.

