Книга: Медицинская микробиология, иммунология и вирусология
Назад: Глава 72 Внутрибольничные (госпитальные) инфекции
Дальше: Часть восьмая К ВОПРОСУ О ФИЛОСОФИИ ЖИЗНИ
Глава 73
Микроорганизмы полости рта и вызываемые ими болезни
Ротовая полость топографически делится на два отдела: передний – преддверие рта, и собственно полость рта. Они широко сообщаются друг с другом при открытом рте. При закрытом – полость рта представляет собой узкую горизонтальную щель, образуемую сводом твердого нёба и языком; боковые края языка в таком положении почти плотно прикасаются к челюстям и язычной поверхности зубов. Полость рта выстлана слизистой оболочкой, в толще которой расположены многочисленные мелкие слюнные, слизисто-слюнные и сальные железы. Кровоснабжение, лимфоток и иннервация стенок полости рта тесно связаны с сосудистой и нервной системами челюсти. Щелевидное пространство между пришеечной поверхностью зуба и прилегающим к нему свободным краем десны называют зубодесневым, или десневым, карманом.
Полость рта участвует в акте дыхания, образовании голоса и артикуляции речи. Но одна из главных ее функций – прием, размельчение пищи и проталкивание ее в глотку. В полости рта начинаются и первые этапы пищеварения. Это обусловлено наличием в слюне ферментов, расщепляющих углеводы, а также ряда анализаторов, рецепторные отделы которых располагаются в слизистой оболочке и перицементе. Анализаторы позволяют отличать пригодную пищу от ненужных и вредных для организма веществ и судить о вкусовых и физических качествах пищи. Слизистая оболочка полости рта и зубы обладают различными типами поверхностной чувствительности. В полости рта постоянно содержится жидкость – слюна. Она состоит из секрета трех пар больших слюнных желез (околоушных, подъязычных и подчелюстных) и большого количества содержащихся в полости рта слизистых желез. Слюна содержит муцин, белок, различные ферменты (в том числе птиалин), секреторные иммуноглобулины IgAs, другие органические и неорганические вещества, остатки пищи.
Микрофлора полости рта
Благодаря постоянному наличию питательных веществ и оптимальным для размножения многих микроорганизмов температуре (37 °C) и рН (слабощелочная, около 6,9 – 7,0) полость рта является средой, исключительно благоприятной для существования и размножения самых различных видов микроорганизмов. В больших количествах они постоянно обнаруживаются на слизистой оболочке щек, десен, языка, в десневых карманах и на зубах. В слюне количество их может достигать 108 клеток на 1 мл, что соответствует количеству хорошо размножающихся бактерий в 1 мл МПБ. Эти микроорганизмы в известной мере представляют смешанную флору из различных областей полости рта, однако большинство из них присутствует на поверхности зубов. Накапливаясь на зубах, они образуют так называемые бактериальные, или зубные, бляшки. Содержание бактерий в них достигает 1011 клеток на 1 г сухого веса, что соответствует количеству бактерий в колонии, выросшей на плотной среде.
Микрофлора полости рта подразделяется на постоянную и случайную. Постоянная, нормальная, специфическая микрофлора сформировалась благодаря определенным, эволюционно выработанным отношениям симбиоза и антагонизма между различными видами микроорганизмов, с одной стороны, и между ними и защитными механизмами макроорганизма, с другой.
Постоянная, нормальная микрофлора ротовой полости представлена в основном комменсалами. Она, несомненно, выполняет ряд важных для организма функций: стимулирует развитие лимфоидной ткани и играет важную защитную роль. Представители нормальной микрофлоры, благодаря антагонистическому воздействию на представителей различных патогенных видов бактерий, попадающих в полость рта, подавляют их размножение. Нормальная микрофлора во многом обеспечивает самоочищение ротовой полости. Как и другие представители нормальной микрофлоры кишечного тракта, микроорганизмы полости рта способствуют снабжению организма ценными аминокислотами и витаминами, которые секретируются ими в процессе метаболизма. Наконец, продукты жизнедеятельности этих микроорганизмов могут стимулировать секрецию слюнных и слизистых желез, выделение слюны, необходимой для постоянного обмывания слизистой полости рта и осуществления актов приема пищи, жевания и глотания.
Микрофлора полости рта представляет собой сложнейшую форму биоценоза, в котором постоянно сосуществуют аэробы, факультативные и облигатные анаэробы, представленные многочисленными и разнообразными видами грамположительных и грамотрицательных бактерий. Исторически между ними в соответствии с имеющимися в полости рта условиями сложились определенные сбалансированные взаимоотношения. Нарушение этого баланса, например в результате нерационального применения антибиотиков, – частая причина дисбактериоза оральной микрофлоры. В этих случаях возникают «лекарственные» поражения слизистой оболочки (стоматиты, глосситы, ангины и т. п.). Их возбудителями чаще всего оказываются грибы рода Candida, энтерококки, различные грамотрицательные палочки (протей, кишечная палочка и др.).
Наиболее значительную часть нормальной оральной микрофлоры в различных областях полости рта представляют α-, β– и γ-стрептококки: факультативно-анаэробные (в том числе S. salivarius, S. mitis, кариесогенные и др.) и облигатные анаэробы (Peptostreptococcus), а также грамположительные нитевидные микроорганизмы (Actinomyces). В составе микрофлоры полости рта обнаруживаются такие организмы, как лактобациллы и грамнегативные кокки, относящиеся к родам Neisseria и Veillonella, а также грамотрицательные бактерии, строгие анаэробы из семейства Bacteroidaceae (Bacteroides, Fusobacterium, Leptotrichia). К постоянной микрофлоре полости рта следует отнести различные виды спирохет (Treponema denticola, T. orale, T. macrodentium, Borrelia buccalis), микоплазмы (M. salivarium, M. orale), нокардии, а также другие такие микроорганизмы, которые пока не удается культивировать, так как условия их роста слабо изучены.
К случайной микрофлоре полости рта относятся комменсалы, обитающие на других слизистых оболочках и коже, сапрофиты внешней среды и различные патогенные микроорганизмы, которые попадают в полость рта в результате аэрогенного или алиментарного заражения от больных или бактерионосителей. Очень высокой способностью адаптироваться к существованию в ротовой полости обладают стафилококки, стрептококки серологических групп A, C, D, F, G; коринебактерии; грибы кандида; вирусы герпеса, эпидемического паротита и др. В связи со сложным видовым составом оральной микрофлоры не всегда легко определить, какой (какие) специфический патоген является возбудителем того или иного патологического процесса в полости рта человека. Определенные виды возбудителей или их группы могут оказывать существенное влияние своими метаболическими процессами на развитие болезни. Оральные бактерии обладают многими токсическими факторами, с помощью которых они опосредуют свое патогенное действие. Например, активность таких бактериальных ферментов, как гиалуронидаза, нейраминидаза, коллагеназа, муциназа, протеазы и т. п., может оказать существенное воздействие на формирование и развитие патологического очага. Другим примером веществ, способных оказывать пагубные действия на ткани организма, являются кислые метаболиты и конечные продукты, особенно органические кислоты, образующиеся при потреблении бактериями углеводов.
Болезни зубов протекают обычно в виде хронических инфекций. В табл. 56 представлены наиболее важные сведения о них и микроорганизмах, которые можно рассматривать в качестве их потенциальных возбудителей.
Таблица 56
Основные болезни зубов и микроорганизмы, потенциально участвующие в их развитии

В связи с тем, что свойства ряда этих микроорганизмов выше не были рассмотрены, ниже приводится характеристика наиболее важных представителей микрофлоры полости рта.
Peptostreptococcus. Этот род включает 5 видов: P. anaerobius, P. productus, P. lanceolatus, P. micros и P. parvulus. Пептострептококки имеют форму шаровидных или овальных клеток диаметром 0,7 – 1,0 мкм, иногда 0,3 – 0,5 мкм. Располагаются парами в виде коротких или длинных цепочек, жгутиков не имеют, спор не образуют, грамположительны, строгие анаэробы. Хемоорганотрофы. Сбраживают углеводы (за одним исключением) с образованием кислоты или газа либо того и другого. Некоторые виды образуют газ в пептонной воде без углеводов. При ферментации углеводов и пептона образуют следующие кислоты (по отдельности или в сочетаниях): уксусную, муравьиную, пропионовую, масляную, изомасляную, валериановую, капроновую, янтарную. Нитраты не восстанавливают, каталазы не имеют, индола обычно не образуют, желатин не разжижают. Редко обладают гемолитическими свойствами. Не образуют лецитиназы, липазы и ацетоина. Не сбраживают адонита, эритрита и гликогена. Выделены из нормальных и инфицированных женских половых путей, из дыхательных путей и кишечника здоровых людей и животных, из септических ран, при аппендиците, а также из ротовой полости при гноеродных инфекциях. Дифференциальные признаки, по которым различают виды этого рода, представлены в табл. 57.
Помимо пептострептококков, в полости рта обитают факультативные анаэробные оральные стрептококки. По своим общим биологическим свойствам оральные стрептококки соответствуют характеристике рода Streptococcus, к которому они относятся.
Основные свойства кариесогенных стрептококков приведены ниже. Дифференциальные признаки некоторых видов оральных стрептококков представлены в табл. 58.
Таблица 57
Дифференциальные признаки видов рода Peptostreptococcus
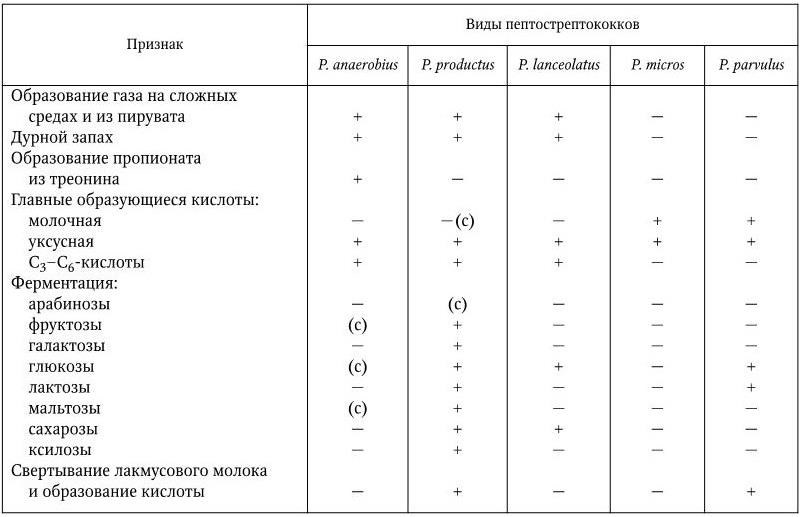
Примечание. (+) – признак положительный; ( – ) – признак отсутствует; (с) – наблюдается слабая положительная реакция.
Таблица 58
Дифференциальные признаки некоторых видов оральных стрептококков
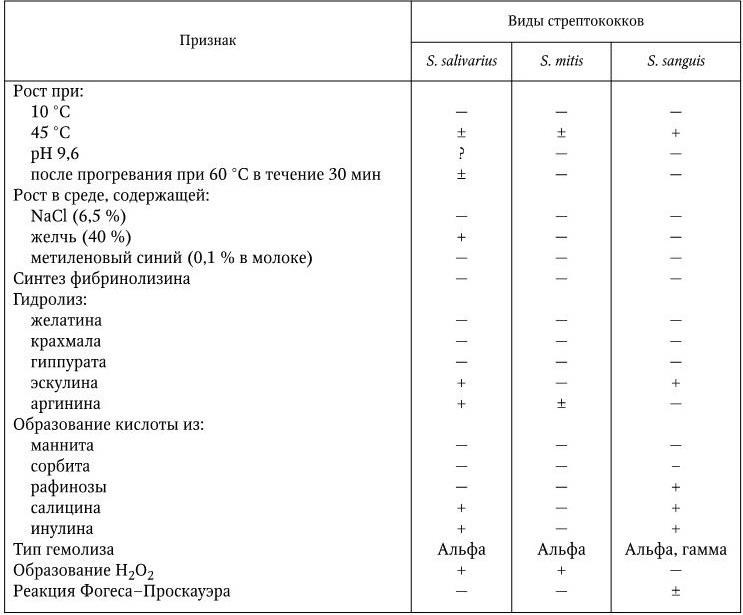
Примечание.(+) – признак положительный; ( – ) – признак отсутствует; (±) – признак непостоянный, у одних штаммов положительный, у других – отсутствует.
Veillonella. К роду Veillonella (семейство Veillonellaceae) относятся мелкие (0,3 – 0,5 мкм в диаметре), грамотрицательные, неподвижные, не образующие спор анаэробные кокки. При светооптической микроскопии они выглядят в виде диплококков, скопления клеток или в виде коротких цепочек. При электронной микроскопии одиночные клетки имеют шаровидную форму, а диплококки уплощены в месте соединения клеток. Содержание Г + Ц в ДНК составляет 40 – 44 мол %. Оптимальная температура для их роста 30 – 37 °C, ниже 18 °C и выше 45 °C не растут. Диапазон рН для роста 6,5 – 8,0. Хемоорганотрофы со сложными питательными потребностями. Углеводы и многоатомные спирты не ферментируют. Желатин не разжижают, индола не образуют, гемолитическими свойствами не обладают, восстанавливают нитраты в нитриты, образуют сероводород из серусодержащих аминокислот. Из лактата образуют ацетат, пропионат, СО2 и Н2. Для выделения культур используют агаровые среды, содержащие лактат и ванкомицин (7,5 мкг/мл), к которому вейллонеллы устойчивы в концентрации 500 мкг/мл. Колонии на плотной среде мелкие (1 – 3 мм), гладкие, чечевицеобразные, ромбовидные или сердцевидной формы, серовато-белые и маслянистые, непрозрачные.
Семейство Bacteroidaceae. В полости рта обитают представители главным образом следующих родов этого семейства: Bacteroides, Fusobacterium, Leptotrichia.
Bacteroides. Род включает более 45 видов. К нему относятся грамотрицательные, не образующие спор, подвижные (перитрихи) или неподвижные палочки, строгие анаэробы. Основное отличие бактероидов от рода фузобактерий состоит в том, что они образуют из глюкозы и пептона в качестве одного из главных продуктов масляную кислоту (без изомасляной и изовалериановой кислот). Бактероиды – хемоорганотрофы. В процессе метаболизма углеводов или пептона продуктами брожения, кроме масляной кислоты, являются также комбинации янтарной, молочной, уксусной, муравьиной и пропионовой кислот. Каталазу, лецитиназу и липаз обычно не образуют. Гиппурат не гидролизуют. Оптимальная температура для роста 37 °C, рН 7,0. Содержание Г + Ц в ДНК составляет 40 – 55 мол%.
Для дифференциации на виды учитывают комплекс признаков, в том числе образование черного пигмента на агаре с лаковой кровью или желатином, степень сбраживания углеводов, рост в 20 % желчи, образование индола, потребность в гемине, образование кислот при ферментации ряда углеводов, форма клеток, подвижность, образование газа, восстановление нитратов в нитриты, гидролиз желатина, эскулина и др.
Отличительные признаки Bacteroides melaninоgenicus: образуют черный пигмент на агаре с лаковой кровью. Колонии на такой среде через 2 – 3 дня инкубации серые или коричневые, или черные, диаметром 0,5 – 3,0 мм, чернеют при более продолжительной инкубации (5 – 14 дней). На бульоне с глюкозой при росте образуют диффузное помутнение и осадок. Большинство штаммов для роста нуждается в гемине (1 мкг/мл) или в менадионе (0,1 мкг/мл), или в обоих. Растут при температуре 25 °C и рН 8,5; некоторые штаммы растут при 45 °C. Выделены из слюны, мочи, испражнений, а также при инфекционных заболеваниях полости рта, мягких тканей, дыхательных путей, кишечного и урогенитального трактов.
По степени ферментативной активности B. melaninogenicus подразделяют на три подвида: сильно ферментирующие, слабо ферментирующие и неферментирующие. Подвиды различаются по сахаролитической, протеолитической активности и по образованию кислоты из глюкозы.
1. Сильно сахаролитический, непротеолитический B. melaninogenicus subsp. melaninogenicus – из глюкозы образует кислоту, протеолитическими свойствами не обладает.
2. Умеренно сахаролитический, умеренно протеолитический B. melaninogenicus subsp. intermedius.
3. Не ферментирующий глюкозы B. melaninogenicus subsp. asaccharolyticus.
Отличительные признаки B. oralis: черного пигмента не образует; углеводы сбраживает интенсивно, один из главных продуктов сбраживания – янтарная кислота. Гемин для роста не требуется. Из арабинозы кислоты не образует. Длинных и тонких клеток не образует. Колонии на плотной среде через два дня круглые, гладкие, выпуклые, полупрозрачные, диаметром 0,5 – 2,0 мм. Гемолитическими свойствами, как правило, не обладает. На сахарном бульоне рост сопровождается помутнением, без осадка или с образованием осадка. Декарбоксилаз лизина, орнитина, аргинина и глутаминовой кислоты, а также уреазы и сероводорода не образует. Выделены из десневых карманов у людей и при инфекциях полости рта, верхних дыхательных и половых путей.
Fusobacterium включает 16 видов. К роду относятся грамотрицательные, не образующие спор бактерии, неподвижные или подвижные (перитрихи). Хемоорганотрофы. Ферментируют ряд углеводов. Продуктами сбраживания углеводов или пептона являются молочная, уксусная, масляная кислоты, меньше образуется пропионовой, янтарной и муравьиной кислот. Пируват превращают в ацетат и бутират.
Каталазу обычно не образуют. Строгие анаэробы. Оптимальная температура для роста – 37 °C, рН 7,0. Содержание Г + Ц в ДНК составляет 26 – 34 мол %. Виды дифференцируют по следующим признакам: образование индола, пропионата из лактата или треонина; гидролиз эскулина; образование кислоты из лактозы, маннозы, мальтозы, маннита, сахарозы; образование газа в глубине глюкозного агара; форма клеток; восстановление нитратов, подвижность.
К виду F. plauti относятся подвижные (перитрихи) палочки длиной около 10 мкм, не образующие индола; не образующие (или почти не образующие) газа в глубине глюкозного агара; не восстанавливающие нитраты и не гидролизующие эскулин.
Leptotrichia. Лептотрихии имеют вид прямых или слегка изогнутых грамотрицательных палочек диаметром 1,0 – 1,5 мкм и длиной 5,0 – 15,0 мкм, с одним или двумя закругленными или, чаще, заостренными концами. Две или больше клеток объединяются в септированные, различной длины нити, которые в старых культурах достигают длины 200 мкм и чаще переплетаются друг с другом. При лизисе клеток в нитях появляются круглые шаровидные или луковицеобразные вздутия. Ветвящихся и булавовидных клеток не образуют. Неподвижны. Строгие анаэробы. Гетеротрофы со сложными питательными потребностями. Глюкозу ферментируют с образованием кислоты без газа. Главные продукты брожения – молочная и уксусная кислоты, масляной кислоты не образуют. Реакция Фогеса – Проскауэра отрицательная. Желатин не разжижают, нитраты обычно не восстанавливают. Индола, H2S и каталазы не образуют. Оптимальная температура для роста 37 °C, ниже 25 °C и выше 45 °C не растут; оптимальная рН 7,2 – 7,4. Содержание Г + Ц в ДНК составляет 32 – 34 мол %. Место обитания – ротовая полость человека.
Leptotrichia buccalis – типовой вид рода. Отличительные признаки: в столбике агара образуют дольчатые, свернутые, извилистые колонии, которые напоминают голову Медузы; на среде, содержащей кристаллический фиолетовый, колонии имеют радужный вид. Поверхность колоний по консистенции варьирует от маслянистой до хрупкой. L. buccalis лучше растет в атмосфере, содержащей 5 % СО2, и на средах с добавлением сыворотки, асцитической жидкости или крахмала. Рост в глубине агарового столбика начинается обычно на 1 см ниже его поверхности. Роста не происходит в отсутствие 2 % NaCl. Хорошо растет в среде, содержащей 0,001 % кристаллического фиолетового или 10 мкг/мл стрептомицина. Ферментирует глюкозу, фруктозу, мальтозу, маннозу и сахарозу с образованием кислоты без газа. Обычно ферментирует также салицин, трегалозу, галактозу, лактозу, рафинозу и крахмал. Не образует кислоты из арабинозы, дульцита, инулина, глицерина, маннита, рамнозы, сорбита и ксилозы; не ферментирует лактаты.
Род Lactobacillus включает в себя не менее 25 видов. Бактерии имеют вид палочек от длинных и тонких до коротких типа коккобактерий. Нередко образуют цепочки, особенно в поздней стадии log-фазы. Как правило, неподвижные, редко встречаются подвижные (перитрихи). Спор не образуют, в молодых культурах грамположительны; в старых культурах и при повышенной кислотности становятся грамотрицательными. У некоторых штаммов обнаруживаются зернистость, биполярные включения или полосатость при окраске по Граму или метиленовым синим. Метаболизм бродильный, но могут расти и на воздухе; некоторые – строгие анаэробы. Одно из важнейших свойств – способность ферментировать сахара с образованием молочной кислоты, но лактата не сбраживают. Дополнительные продукты брожения – уксусная и янтарная кислоты, СО2 и этанол. Желатин не разжижают, индола и сероводорода не образуют, каталазо– и цитохромотрицательны. Нитраты восстанавливают редко и только при рН выше 6,0. Редко образуют пигмент от желтого или оранжевого до ржавого или кирпично-красного цвета. Обладают сложными питательными потребностями, специфическими для каждого вида. Содержание Г + Ц в ДНК составляет 35 – 54 мол %. Температурные границы роста от 5° до 53 °C, оптимальная температура обычно 30 – 40 °C. Кислотолюбивы – оптимальная рН 5,5 – 5,8. Обычно растут при рН 5,0 и ниже. Встречаются в различных молочных продуктах, в воде, сточных водах, пиве, вине, на фруктах и в фруктовых соках, в солениях, маринадах, закваске для теста. Являются обитателями ротовой полости, кишечного тракта и влагалища многих теплокровных животных и человека.
Отличительные признаки Lactobacillus casei: короткие или длинные палочки диаметром менее 1,5 мкм, очень часто имеют уплощенные концы и образуют цепочки, неподвижны. Колонии на плотной среде гладкие, имеют форму чечевицы или алмаза, беловатого или светло-желтого цвета. Рост на бульоне сопровождается помутнением. Обычно ферментирует сорбит; мальтозу и сахарозу часто ферментирует медленнее; гликоген и крахмал не расщепляет. Основной продукт брожения – молочная кислота. Рибозу ферментирует с образованием молочной и уксусной кислот без газа. Для роста нуждается в рибофлавине, фолиевой кислоте, пантотенате кальция и ниацине.
Три подвида L. casei дифференцируют по следующим признакам (табл. 59).
Таблица 59
Подвиды L. casei

От всех других лактобацилл L. casei отличается тем, что до 90 % штаммов всех трех подвидов хорошо растут на среде с пируватом и ферментируют его. Остальные виды лактобацилл этим свойством не обладают. Содержание Г + Ц в ДНК L. casei около 46 мол %. L. casei – постоянный обитатель полости рта, кишечного тракта и слизистой влагалища человека.
Род Actinomyces. К нему относятся грамположительные, неравномерно окрашивающиеся, не образующие спор и неподвижные бактерии. Они не обладают кислотоустойчивостью. Могут образовывать, особенно в 48-часовых микроколониях, нити с истинным ветвлением.
Имеют форму дифтероидных или ветвящихся палочек, нередко в виде V-, Y– или Т-образных форм. Хемоорганотрофы. Сбраживают углеводы с образованием кислоты без газа. Конечные продукты брожения глюкозы – уксусная, муравьиная, молочная и янтарная кислоты, но не пропионовая. Протеолитическая активность наблюдается редко и слабая. Индола не образуют, уреазы не имеют. Факультативные анаэробы. Лучше растут в присутствии СО2. Для роста нуждаются в органическом азоте. Виды дифференцируются по характеру микроколоний (гладкие или нитевидные) и по биохимическим признакам.
Actinomyces viscosus. Отличается от остальных видов тем, что образует каталазу, у остальных видов этот признак отсутствует. Другие отличительные признаки A. viscosus: микроколонии нитевидные; восстанавливает нитраты; не ферментирует арабинозу, рибозу и ксилозу; реакция с метиловым красным положительна; реакция Фогеса – Проскауэра отрицательна; на агаре с тремя сахарами и железом (среда TSI)
образует H2S; гидролизует эскулин, не гидролизует желатин. Различают два серотипа. Выделены из ротовой полости человека, крыс и хомячков. У крыс и хомячков вызывают болезни периодонта, спонтанные и при экспериментальном заражении.
Семейство Spirochaetaceae. В полости рта у человека обнаруживаются следующие виды спирохет: Treponema denticola, T. macrodentium, T. orale и Borrelia buccalis.
Treponema denticola имеет вид тонких спиральных клеток длиной 6,0 – 16,0 мкм и диаметром 0,10 – 0,25 мкм. Концы клеток слегка изогнуты. Две осевые нити (фибриллы) присоединены к каждому концу клетки. Очень немногие осевые нити как бы протянуты между концами клеток. Подвижны. Молодые клетки быстро вращаются вокруг своей оси. Растут хорошо на среде с пептоном, дрожжевым экстрактом и сывороткой в анаэробных условиях. Колонии через две недели культивирования белые, диффузные, размером 0,3 – 1,0 мм. Растут при температуре от 25 до 45 °C. Оптимальная температура 37 °C. Оптимальная для роста рН 7,0; могут расти в диапазоне рН от 6,5 до 8,0. Рост угнетается в присутствии 3 % и более NaCl или 1 % желчи. Для роста обязательно требуется добавление сыворотки животных. Рост стимулирует добавление кокарбоксилазы. Углеводы не ферментирует. Гидролизует крахмал, гликоген, декстрин, эскулин, желатин, но не гиппурат. Большинство штаммов образует индол и H2S. Проба с метиловым красным отрицательная. Содержание Г + Ц в ДНК составляет 37 – 38 мол %. Обнаруживается в полости рта людей и шимпанзе, обычно в местах соединения зубов с деснами.
Treponema orale – тонкие спиральные клетки длиной 6 – 16 мкм и диаметром 0,10 – 0,25 мкм. Обычно образуют цепочки. Одна осевая нить прикреплена к каждому концу клетки. В бульонной культуре концы клеток часто зернисты. Обладают активной подвижностью. Растут на среде, содержащей пептон и дрожжевой экстракт, а также на среде, применяемой для выращивания микоплазм (PPLO) без кристаллического фиолетового. Каждая из этих сред содержит глюкозу, цистеин, никотинамид, кокарбоксилазу, тетрагидрохлорид спермина, натрий изобутират, а также 10 % инактивированной кроличьей сыворотки или 0,05 % α2-глобулина. В жидкой среде дает равномерное помутнение. Углеводы не ферментирует, но ферментирует аминокислоты; образует индол и H2S. Гидролизует желатин, но не крахмал. Оптимальная для роста температура 37 °C, рН 7,0. Содержание Г + Ц в ДНК составляет 37 мол %. Обнаруживается в десневых карманах у людей.
Treponema macrodentium – тонкие спиральные клетки длиной 5 – 16 мкм и диаметром 0,10 – 0,25 мкм. Концы клеток заострены. Одна осевая нить прикреплена к каждому концу клетки. Очень подвижны, молодые клетки обладают быстрым вращательным движением. Растут на среде, содержащей пептон, дрожжевой экстракт, 10 % сыворотки или асцитической жидкости, кокарбоксилазу, глюкозу и цистеин. Для роста обязательно требует добавления животной сыворотки, которая может быть заменена изобутиратом, спермином и никотинамидом. Углеводы ферментирует и использует как источники энергии. Ферментирует с образованием кислоты без газа глюкозу, фруктозу, мальтозу, ксилозу, сахарозу, галактозу и рибозу. Не ферментирует маннозу, рамнозу, лактозу, арабинозу, маннит, инулин, сорбит и салицин. Крахмал не гидролизует, но гидролизует желатин. Индола не образует, образует сероводород. Оптимальная для роста температура 37 °C, рН 7,0. Содержание Г + Ц в ДНК составляет 39 мол %. Обнаруживается в десневых карманах у людей.
Borrelia buccalis – извитые клетки длиной 7 – 20 мкм и диаметром 0,3 – 0,4 мкм. Это одна из наиболее крупных оральных спирохет, вяло подвижная: обладает извивающейся, сгибательной и слабой вращательной подвижностью. Этот вид боррелий мало изучен, однако он был выделен из полости рта человека.
Халитозис
Халитозис (лат. halitus – дыхание + osis – нездоровое состояние) – дурной запах изо рта – одно из наиболее распространенных неблагоприятных состояний полости рта, которым страдают около 70 % людей. Причиной его могут быть различные обстоятельства, привычки и болезни. Поэтому плохой запах изо рта служит потенциальным показателем плохого здоровья.
Халитозис может быть при диабете, заболевании печени, десен, почечной недостаточности, при синусите, туберкулезе, эмпиеме, хроническом гастрите, грыже пищевода, бронхите и других заболеваниях. Он часто возникает при курении табака, употреблении спиртных напитков. Халитозис обусловлен тем, что в выдыхаемом воздухе содержатся вещества, имеющие неприятный запах. Установлено, что в обычном выдохе человека содержится около 400 эфирных соединений, но далеко не все из них имеют неприятный запах. Чаще всего он связан с наличием в выдыхаемом воздухе метилмеркаптана и сероводорода. Они образуются во рту в результате гниения остатков пищи – органических соединений – и распада микробных клеток.
В полости рта обитает более 300 видов микроорганизмов, главным образом бактерий, а общее количество их во рту может достигать, особенно когда нарушена функция слюноотделения, более 1,5 триллионов.
В процессе своей жизнедеятельности они образуют и выделяют различные вещества, в том числе и с неприятным запахом. Кроме того, огромное количество микроорганизмов во рту постоянно разрушается под действием неблагоприятных для них факторов, включая секреторные IgAs, при этом также высвобождаются органические и неорганические соединения. В большинстве случаев халитозис обусловлен, по-видимому, изменением нормального состава микрофлоры полости рта – дисбактериозом: в ней возрастает количество тех видов микроорганизмов, которые участвуют в процессах гниения, сопровождающихся образованием меркаптанов, сероводорода и других дурно пахнущих соединений. Процессы гниения органических соединений во рту в основном связаны с активностью всегда имеющихся на слизистой рта и десен нескольких видов строгих анаэробов: Veillonella alcalescens, Peptostreptococcus anaerobius, P. productus, P. lanceolatus, Bacteroides melaninogenicus, Fusobacterium nucleatum, а также факультативного анаэроба Klebsiella pneumoniae. Последствием такого дисбактериоза могут быть заболевания десен и зубов.
Лечение халитозиса, если он обусловлен какой-то болезнью, сводится к лечению этого заболевания. Устранение халитозиса, обусловленного дисбактериозом микрофлоры полости рта, – тщательный уход за зубами, деснами и языком (на бороздках языка обитают миллионы бактерий, поэтому его следует также чистить), своевременное удаление зубного камня, употребление жевательной резинки без сахара и других веществ, способствующих слюноотделению (слюна – зубной эликсир, она удаляет бактерии и губительно действует на многие из них). Применение различных зубных эликсиров дает лишь кратковременный эффект. Главное – постоянный и тщательный уход за ртом и зубами.
Болезни зубов
Кариес зубов. Кариес (лат. caries – гниение) зубов – прогрессирующее разрушение твердых тканей зуба с образованием дефекта в виде полости. Древнее и наиболее распространенное поражение зубов. В основе его лежит поражение эмали, дентина, цемента. В зависимости от степени поражения твердых тканей зуба выделяют следующие стадии развития болезни.
1. Кариес в стадии пятна. Появление пятна на зубе происходит незаметно для больного.
2. Поверхностный кариес – поражена эмаль, но дентин не затронут.
3. Средний кариес – поражена эмаль и периферическая часть дентина.
4. Глубокий кариес – поражение, охватившее глубокую часть дентина.
Для объяснения кариеса были предложены различные теории: химико-бактериальная, физико-химическая, биологическая (биотрофическая) и бактериальная. За последние годы накопилось достаточно данных, свидетельствующих о том, что в этиологии кариеса зубов ведущую роль играют оральные кариесогенные стрептококки группы Streptococcus mutans. Впервые S. mutans был выделен от больного кариесом в 1924 г. Дж. Кларком. Но прошло много лет, прежде чем его роль в этиологии кариеса была достаточно обоснована. Этот стрептококк обнаруживается в зубных бляшках, в слюне, в испражнениях и в крови. S. mutans отличается от других стрептококков по морфологии колоний, его способности ферментировать маннит, сорбит;
некоторым другим биохимическим признакам (ферментирует рамнозу, салицин и инулин; не образует перекиси водорода, дает положительную реакцию Фогеса – Проскауэра); способностью клеток прилипать к гладкой поверхности в присутствии сахарозы и антигенными свойствами. Изучение антигенного строения позволило выявить 8 серотипов S. mutans: a, b, c, d, e, f, g, h. Изучение других свойств S. mutans показало, что существует несколько видов кариесогенных стрептококков: S. mutans, S. macacae, S. sobrinus, S. rattus, S. ferus, S. cricetus. В зубных бляшках человека чаще всего обнаруживается серовар с. Основные различия между кариесогенными стрептококками представлены в табл. 60.
Факторы патогенности S. mutans. Патогенность S. mutans связана прежде всего с его способностью прикрепляться к гладкой поверхности зубов и формировать кариесогенные бляшки. Это свойство опосредуется синтезом полимеров из сахарозы, которая присутствует в пище. У S. mutans обнаружен фермент глюкозилтрансфераза, которая расщепляет сахарозу на фруктозу и глюкозу и осуществляет синтез глюкановых полимеров. Образующийся при этом нерастворимый глюкан играет ключевую роль в прикреплении и агрегации S. mutans и в формировании зубных бляшек. Глюкозилтрансфераза обладает двумя активностями: декстрансахаразы и мутансинтетазы. Оба фермента необходимы для синтеза глюкана из сахарозы. На клеточной стенке S. mutans имеются рецепторы полисахаридной и белковой природы, с которыми соединяется глюкозилтрансфераза. Этот фермент не только обеспечивает синтез глюкана из сахарозы, но и служит посредником, с помощью которого нерастворимый глюкан прикрепляется к поверхности клеток стрептококка. В дополнение к глюканам S. mutans синтезируют из сахарозы фруктаны с помощью особого фермента – фруктозилтрансферазы. Фруктаны, как и глюканы, участвуют в формировании зубной бляшки, которая состоит из полисахаридного матрикса, связанного с различными видами бактерий. Благодаря образованию глюканов и фруктанов S. mutans вызывает межклеточную агрегацию как самого S. mutans, так и других видов бактерий, колонизирующих бляшки (Neisseria, Nocardia, Actinomyces viscosus, Candida). Формирование бляшки складывается из двух отдельных событий: а) прилипание бактерий к поверхности зуба; б) агрегация клеток, из которых формируется бактериальный матрикс бляшки. Глюкан стабилизирует бляшку и препятствует диффузии молочной кислоты, которую в большом количестве образует S. mutans. В результате этого молочная кислота оказывает продолжительное воздействие на поверхность зуба, следствием чего является растворение эмали. Таким образом, вирулентность S. mutans определяется его способностью прикрепляться к поверхности зубов благодаря образованию нерастворимых глюканов и фруктанов, формировать зубные бляшки и продуцировать молочную кислоту, отвечающую за деминерализацию зуба, которая и приводит к возникновению кариеса. Между кариесогенностью, адгезивностью in vitro и синтезом нерастворимого глюкана существует четкая корреляция. У мутантов S. mutans, утративших способность синтезировать нерастворимый глюкан, кариесогенные свойства значительно снижены.
Таблица 60
Дифференциальные признаки кариесогенных стрептококков

Примечание. (+) – признак положительный; ( – ) – признак отрицательный;? – не определено; * – штаммы серовара h ферментируют инулин, не образуют Н2О2, чувствительны к бацитрацину.
В последние годы уделяется большое внимание изучению генетики кариесогенных стрептококков. Проведено клонирование их генов, которые кодируют синтез глюкозилтрансферазы, фруктозилтрансферазы и декстраназы, необходимых для колонизации стрептококками поверхности зубов и десен. Установлено, что штаммы S. mutans синтезируют бактериоцины. Этот признак может быть использован для их идентификации.
В связи с широким распространением кариеса серьезное внимание уделяется разработке методов активной иммунизации. Возможность создания вакцины против кариеса подтверждается тем, что, во-первых, у больных, страдающих кариесом, в сыворотке крови обнаруживаются антитела к различным антигенам кариесогенных стрептококков. Во-вторых, в опытах по иммунизации хомячков и крыс вакцинами из S. mutans установлено, что они вызывают появление антител, обеспечивающих снижение кариеса. Этот иммунный эффект опосредуется как сывороточными IgG, так и секреторными IgAs, которые появляются в слюне и жидкости десневой щели, препятствуя взаимодействию S. mutans с поверхностью зуба и образованию зубной бляшки. Созданию вакцин из цельных клеток S. mutans, убитых или живых, препятствует то обстоятельство, что у некоторых серотипов S. mutans имеются антигены, общие антигенам тканей сердца, почек и скелетных мышц человека и животных, которые могут вызывать серьезные аутоиммунные нарушения. Проблема состоит в том, что для создания эффективной вакцины против кариеса зубов необходимо выявить у кариесогенных стрептококков такие антигены, которые обладали бы максимальными иммуногенными (протективными) свойствами и были бы безвредными для организма.
Лечение кариеса зависит от стадии развития патологического процесса. При начальном кариесе (пятно на эмали) применяют местное лечение препаратами фтора, кальция и реминерализующей жидкостью. В последние годы широко используют фторсодержащий лак. Лечение поверхностного кариеса – оперативное с последующим пломбированием. Лечение среднего кариеса – оперативное с последующим устранением дефекта и пломбированием. При глубоком кариесе большое внимание уделяют состоянию пульпы, от нее зависит метод лечения: применяют пломбирование с наложением под пломбу одонтотропных паст, которые уплотняют подлежащий дентин и оказывают противовоспалительное действие.
Пульпит (воспаление пульпы) возникает в большинстве случаев как осложнение кариеса в результате воздействия микроорганизмов, продуктов их жизнедеятельности и распада органических веществ дентина. Возникновению пульпита способствуют различные травмы зуба; воздействие некоторых химических веществ, содержащихся в пломбировочных материалах (фосфорная кислота, фтористый натрий, тимол и др.); неблагоприятные температурные влияния; оперативные и лечебные вмешательства на пародонте и т. п. Непосредственными виновниками воспаления пульпы чаще всего служат различные микроорганизмы: стрептококки (особенно группы D, реже групп C, A, F, G и др.); лактобациллы и их ассоциации со стрептококками; стафилококки и др. Проникают они в пульпу чаще всего из кариозной полости по дентинным канальцам, иногда ретроградно через одно из апикальных отверстий или дельтовидных ответвлений корневого канала. Источником инфекции служат патологические зубодесневые карманы, остеомиелитические очаги, гаймориты, другие воспалительные инфекционные очаги. Редко наблюдается гематогенный занос возбудителя (при значительной бактериемии). Механизмы защиты от воспаления связаны с активностью макрофагов, фибробластов и других клеточных элементов.
В основе патогенеза пульпита лежит комплекс структурных и функциональных нарушений, связанных между собой и проявляющихся в определенной последовательности. Степень этих нарушений зависит от вирулентности бактерий, вызывающих воспаление; действия их токсинов; продуктов метаболизма клеток, а также от реактивности пульпы и организма. Для острого пульпита характерно развитие экссудативных проявлений, так как воспаление протекает по типу гиперергической реакции, способствующей резкому отеку ткани пульпы. Ее объем увеличивается, и это вызывает болевой синдром. Спустя несколько часов от начала обострения воспаление принимает характер гнойного процесса, образуются инфильтраты и абсцессы. Исход острого пульпита – некроз пульпы, или процесс принимает одну из форм хронического пульпита, протекающего с обострениями.
В соответствии с особенностями течения пульпитов предложена следующая их классификация.
I. Острые формы воспаления.
1. Острые пульпиты (открытые и закрытые формы).
II. Хронические формы воспаления (открытые и закрытые формы).
1. Хронический пульпит простой.
2. Хронический пульпит гангренозный.
3. Хронический гипертрофический пульпит.
III. Обострившийся хронический пульпит.
Лечение. Существует два вида специализированного лечения пульпита: девитальный (удаление зуба) и витальный (с сохранением зуба) методы. Витальный подразделяется на консервативный и оперативные. Консервативный метод включает ряд последовательных этапов: обезболивание пульпы; удаление некротического дентина; формирование полости, антисептическая обработка ее, наложение лечебных смесей и пломбирование зуба.
Оперативные методы различаются по способу обезболивания пульпы. Если при этом используются девитализирующие пасты, то такие методы носят название девитальных. Если для обезболивания пульпы применяют препараты, которые не лишают ее жизненных свойств, то такие методы называют витальными. Оба способа подразумевают методы частичного удаления пульпы (ампутация) или ее полного удаления (экстирпация). Оперативные методы включают ряд последовательно проводимых этапов.
1. Оказание первой помощи (применяется только при острых формах пульпита).
2. Обезболивание или девитализация пульпы.
3. Вскрытие и препарирование полости зуба.
4. Ампутация или экстирпация пульпы.
5. Антисептическая обработка зубных тканей.
6. Наложение лечебных смесей.
7. Пломбирование корневых каналов.
8. Пломбирование зуба.
Профилактика пульпита заключается в применении средств, которые повышают устойчивость тканей зуба к действию кариесогенных факторов; в проведении периодических осмотров и санации полости рта, определяемой степенью активности кариеса.
Болезни пародонта
Пародонт – комплекс тканей, состоящий из десны, альвеолярной кости, периодонта и зубов. Система входящих в пародонт тканей имеет близкую структуру, общее происхождение (за исключением эпителия слизистой оболочки десны), выполняет однотипные функции, имеет общую систему кровоснабжения и иннервации. Слизистая оболочка десны плотная по структуре и имеет бледно-розовую окраску. Снаружи она покрыта эпителием, остальные ее отделы представлены сосочковым слоем и собственно слизистой оболочкой. Подслизистого слоя десна, как правило, не имеет и плотно сращена с подлежащей надкостницей. Эпителий десны подходит к зубным тканям не в виде прямой линии, а под некоторым углом, образуя неглубокую складку – физиологический десневой карман. При заболеваниях пародонта дно физиологического кармана разрушается, и образуется патологический десневой карман, который служит одним из симптомов заболевания. Розовый цвет слизистой оболочки десны обусловлен наличием в ней огромного количества кровеносных сосудов. Пародонт выполняет следующие функции: 1) трофическую; 2) барьерную; 3) пластическую; 4) амортизирующую; 5) регуляции жевательного давления.
Заболевания пародонта, по данным ВОЗ (1978), наблюдаются у 80 % детей и почти у 100 % взрослого населения большинства стран мира. К этой категории болезней относятся все патологические процессы, поражающие пародонт. Они могут либо затрагивать одну ткань, либо поражать несколько или все ткани пародонта; возникают самостоятельно либо на фоне других заболеваний органов и систем организма. Патологические процессы в пародонте носят воспалительный, дистрофический или атрофический характер, либо имеет место их сочетание. В результате заболеваний пародонта существенно страдает жевательная функция, происходит потеря большого количества зубов, наблюдается интоксикация организма и изменение его реактивности.
Классификация заболеваний пародонта.
По существующей ныне классификации заболеваний пародонта их подразделяют на следующие основные формы:
I. Гингивит – воспаление десны, обусловленное неблагоприятным воздействием местных и общих факторов и протекающее без нарушения целостности зубодесневого прикрепления. Формы: катаральный, гипертрофический, язвенный. Течение: острый, хронический, обострившийся, ремиссия. Тяжесть процесса: легкий, средней тяжести, тяжелый. Распространенность процесса: локализованный, генерализованный.
II. Пародонтит – воспаление тканей пародонта, характеризующееся прогрессирующей деструкцией периодонта и кости. Течение: острый, хронический, обострившийся (в том числе абсцедирование), ремиссия. Тяжесть процесса: легкий, средней тяжести, тяжелый. Распространенность процесса: локализованный, генерализованный.
III. Пародонтоз – дистрофическое поражение пародонта. Течение: хронический, ремиссия. Тяжесть процесса: легкий, средней тяжести, тяжелый. Распространенность процесса: локализованный, генерализованный.
IV. Идиопатические заболевания пародонта с прогрессирующим лизисом тканей. По клиническим проявлениям, течению и прогнозу не укладываются в приведенные выше нозологические формы.
V. Пародонтомы – опухоли и опухолеподобные процессы в пародонте.
Этиология болезней пародонта. Этиологию и патогенез следует рассматривать применительно к каждой форме этой болезни с учетом ведущей роли местных или общих факторов, или их сочетания. Локализованные формы заболевания пародонта развиваются в результате действия местных факторов (травма, зубной камень, зубной налет), функциональной недостаточности и др. Среди общих факторов большое значение имеют гипо– и авитаминозы, особенно недостаток витаминов С, А, Е и группы В, которые влияют на функции клеточных элементов пародонта; нарушение обмена веществ; заболевания сосудистой, нервной и эндокринной систем организма. Большую роль в развитии воспаления пародонта играет зубной налет, который чаще всего образуется в области шейки зуба, в непосредственной близости ее десневого края. В зубном налете содержится большое количество микробных клеток, которые там размножаются, секретируют биологически активные вещества, экзотоксины и ферменты, а при разрушении микроорганизмов выделяются эндотоксины и различные антигены, которые обладают сильными токсическими и аллергенными свойствами. Все это обусловливает постоянное воздействие микробных факторов на слизистую оболочку десны. Зубной налет и факторы ротовой жидкости представляют собой сбалансированную биологическую систему. Нарушение равновесия между микробным биоценозом и состоянием слизистой оболочки полости рта – одна из важных причин заболевания пародонта. Поэтому в развитии воспалительных явлений в пародонте большую роль играют зубные бляшки, которые содержат огромное количество микроорганизмов. Благодаря их ферментативной активности происходят дегенеративные изменения соприкасающихся с ними клеток эпителиального покрова. В результате деполимеризации межклеточного вещества эпителия и основного вещества в соединительной ткани под действием бактериальных ферментов (гиалуронидаза, коллагеназа и др.) нарушается проницаемость эпителия; повышение проницаемости капилляров приводит к повреждению основного вещества и коллагена стромы; все это вместе способствует развитию воспалительных процессов в пародонте. В свою очередь воспаление способствует еще большему образованию зубных отложений. В образующихся патологических зубодесневых карманах формируются поддесневые бляшки и зубной камень, которые усиливают интоксикацию нервных окончаний пародонта. Формирование патологических зубодесневых карманов создает благоприятные условия для размножения микрофлоры полости рта. В содержимом зубодесневых карманов обнаруживаются в большом количестве нейтрофилы, меньше – других фагоцитов и лимфоцитов и большое количество грамположительных и грамотрицательных кокков (анаэробных и факультативно анаэробных) в ассоциации с бактероидами, фузобактериями, лептотрихами, спирохетами и простейшими. Эти микроорганизмы могут играть роль как первичного, так и вторичного звена в патогенезе заболеваний пародонта. В зависимости от вида, степени и продолжительности патогенного действия внешних факторов, а также от иммунного статуса организма возникают разные по характеру патологического процесса и клиники заболевания пародонта.
Общая симптоматика заболеваний пародонта. Заболевания пародонта развиваются медленно, в течение ряда лет. Вначале у больного появляются жалобы на чувство онемения в зубах, покалывание и зуд в области десен, неприятный привкус во рту. Потом появляются жалобы на кровоточивость десен, наличие зубных отложений, неприятный запах изо рта. Появляется подвижность зубов, вначале временная, а затем постоянная. Она неуклонно прогрессирует и постепенно заканчивается полной утратой зубов. В результате обнажения шеек и частично корней зубов возникают боли от температурных и химических раздражителей. Из-за нарушения статики зубов и их перемещения развиваются явления травматической артикуляции и окклюзии.
Гингивит. Заболевание, характеризующееся воспалением десен и протекающее без образования зубодесневых карманов, т. е. без нарушения целости зубоэпителиального прикрепления. Чаще всего имеет форму катарального (серозного) и гипертрофического гингивита. Острый гингивит обычно возникает на фоне общих заболеваний организма (инфекционно-аллергических, обусловленных вирусами, бактериями, грибами) и сопровождается поражениями других слизистых оболочек полости рта; либо вследствие повреждения десен механическими, физическими и химическими факторами. Хронический катаральный генерализованный гингивит развивается при заболеваниях сердечно-сосудистой системы, пищеварительного тракта, гормональных нарушениях, болезнях системы крови, иммунодефицитных болезнях, а также при приеме лекарственных веществ. Ведущая роль в патогенезе хронического локализованного катарального гингивита принадлежит зубным бляшкам с их сложной микробной флорой. Существенную роль в развитии гингивита играют эндотоксины и антигены грамотрицательных бактерий и различные ферменты микробного происхождения.
Лечение гингивита основано на принципе строго индивидуального подхода к больному с учетом его общего и стоматологического статуса. Оно носит комплексный характер с применением местного воздействия (консервативные, хирургические, ортопедические и физиотерапевтические методы) и общеукрепляющей терапии с использованием витаминов.
Пародонтит характеризуется воспалением всего комплекса тканей пародонта, сопровождается разрушением периодонта и костной ткани альвеолы и образованием патологических зубодесневых карманов. Пародонтит развивается обычно после гингивита и сопровождается воспалительными и дистрофическими изменениями в тканях. В ходе развития болезни происходит нарушение эпителиального прикрепления десны к зубу, разрушение связочного аппарата зуба, резорбция костной ткани цемента и дентина корня зуба. Пародонтит нередко вызывает тяжелые осложнения как в челюстно-лицевой области, так и во внутренних органах.
Патогенез и клиника пародонтита определяются структурными и функциональными особенностями пародонта, сенсибилизацией его тканей, нарушением трофики, а также рядом других факторов, в том числе патогенностью и антибиотикоустойчивостью микрофлоры полости рта. Острые локализованные пародонтиты встречаются очень редко. В патогенезе хронического локализованного пародонтита определяющую роль играют те же факторы, которые служат причиной хронических локализованных гингивитов.
Инфекционный пародонтит возникает как следствие непосредственного проникновения в пародонт микроорганизмов из канала зуба. Реже они заносятся гематогенным или лимфогенным путем. Воспаление пародонта может переместиться из патологического процесса в альвеолярном отростке челюсти, из рядом расположенных патологических очагов у соседних зубов (остеомиелит, гайморит и т. п.). При пародонтите, как и при гингивитах, обнаруживаются, как правило, не отдельные виды микроорганизмов, а их различные ассоциации, состоящие из стрептококков, пептострептококков, стафилококков, коринебактерий, бактероидов (особенно B. melaninogenicus), фузобактерий, лептотрих, нокардий, актиномицетов, лактобацилл, вейллонелл, спирохет и др.
Синдром пародонтального альвеолярного гноеистечения из десневого кармана. Основной симптом этого заболевания – образование кармана, выделяющего гнойную жидкость. Развитие десневого кармана происходит следующим образом.
1. В воспаленном участке десны эпителий десневого кармана опускается, обнажая шейку зуба.
2. Нарастание десквамативных процессов на внутренней поверхности десневого кармана приводит к появлению очагов микронекроза эпителия.
3. Деструктивные процессы в десневом кармане ведут к нарушению целости эпителиального покрова и изъязвлению кармана.
4. Одновременно с этими явлениями продолжается погружение эпителия вдоль корня и разрушение костных элементов, в результате чего образуется костный карман. Таким образом, возникает более стойкое и глубокое нарушение пародонта, которое распространяется не только на десну, но и на альвеолу.
Пародонтальное гноеистечение часто вызывается долго длящимся гингивитом. В некоторых случаях образование кармана может быть связано с нарушением физиологического перемещения зубов. При бактериологическом исследовании содержимого десневого кармана обнаруживаются различные виды микроорганизмов (грамположительные и грамотрицательные кокки, лактобациллы, спирохеты, амебы). Основная масса их обнаруживается главным образом в верхних слоях кармана; в более глубоких отделах десневых и костных карманов их содержится меньше. Хотя какого-либо специфического возбудителя этой болезни не обнаружено, все же возникновение пародонтального гноеистечения несомненно связано с действием тех или иных микроорганизмов, способных вызывать гнойно-воспалительные процессы. Поэтому для лечения болезни используют различные антисептические вещества и антибиотики.
Лечение пародонтита сводится к применению комплекса лечебных воздействий, которые включают в себя местные консервативные, физиотерапевтические, хирургические и ортопедические процедуры и применение средств, оказывающих общеукрепляющее влияние на весь организм.
Пародонтоз в чистом виде встречается редко, характеризуется генерализованным дистрофическим поражением всех тканей пародонта. Ведущими и определяющими факторами в патогенезе изменений десны и костной ткани при пародонтозе служат нарушения обмена, первичные явления гипоксии, обусловленные сосудистыми изменениями, которые приводят к нарушению синтеза белка, с чем и связана тканевая дистрофия. Наряду с дистрофией эпителия десны в соединительной ткани происходит отчетливая коллагенизация структур, дегенерация нервных окончаний, склероз сосудов. В костной ткани наблюдается уменьшение костно-мозговых пространств, склероз сосудов и утолщение компактной пластинки. Для клинической картины пародонтоза характерны медленное прогрессирующее течение, снижение высоты альвеолярного отростка и ретракция десны. Воспалительные явления, как правило, отсутствуют. Десна анемична и плотная на всем протяжении. Имеет место атрофия межзубных сосочков. Глубина зубодесневых карманов в пределах нормы. Эпителиальное прикрепление смещается на цемент корня. Нередко наблюдаются сужение периодонтальной щели и гиперцементоз, а также внутризубные дентикулы и петрификаты.
По степени клинических проявлений различают легкую, средней тяжести и тяжелую формы пародонтоза. Пародонтоз легкой степени не сопровождается выраженными субъективными ощущениями. Только некоторые больные жалуются на чувство жжения, зуда в деснах, преимущественно фронтальных зубов нижней челюсти. Иногда наблюдается боль в интактных зубах от температурных и химических воздействий. Десна бледная, истонченная, при прикосновении не кровоточит. Имеется незначительное количество зубного камня. Карманов нет, подвижности зубов также нет. Рентгенологически отмечается снижение высоты межальвеолярных перегородок до одной четверти, явлений остеопороза и расширения периодонтальной щели не наблюдается.
При пародонтозе средней тяжести субъективные расстройства выражены сильнее, при осмотре наблюдается значительная ретракция десны. Подвижности зубов и воспалительных изменений десны, а также карманов нет. Нередко имеются клиновидные дефекты. Вследствие ретракции десны межзубные промежутки зияют. Рентгенологически наблюдается снижение высоты межальвеолярных перегородок на 1/2 длины корня.
При пародонтозе тяжелой степени больные жалуются на повышенную чувствительность от температурных раздражителей. Воспалительных явлений в десне нет. Из-за ретракции десны корни обнажаются на 1/2 длины и более. Может быть подвижность зубов I – II степени. Карманы, как правило, отсутствуют. Рентгенологически наблюдается резорбция альвеолы на 1/2 и более длины корня, атрофия идет по горизонтальному типу.
Лечение пародонтоза носит комплексный характер, включает в себя меры местного и общего воздействия и при необходимости – ортопедическое лечение. Принимаются меры, направленные на улучшение кровоснабжения и регенерации тканей пародонта (массаж десен, электрофорез витаминов С, В, 1 – 2 % раствор фторида натрия и т. п.). При осложнениях воспалительного характера и образовании зубодесневых или костных карманов производится хирургическое лечение, как при пародонтите. Общее лечение проводится в соответствии с состоянием организма больного. При необходимости могут быть применены средства общего воздействия на организм, как при генерализованных гингивитах.
Идиопатические заболевания пародонта характеризуются лизисом тканей пародонта, в первую очередь кости альвеолы. К этой категории болезней относятся десмодонтоз и гистиоцитоз, объединяющие такие болезни, как эозинофильная гранулема, болезнь Хенда – Шулера – Крисчена, болезнь Леттерера – Зиве, а также синдром Папийона – Лефевра. Этиология и патогенез не известны.
Для идиопатических заболеваний характерно образование зубодесневых карманов с серозно-гнойными выделениями, подвижность зубов. При десмодонтозе отмечается симметричность поражения пародонта (область моляров и резцов). При остальных болезнях клиника сходна с клиникой пародонтита.
Лечение симптоматическое, в стадиях развития – хирургическое с удалением зубов в зоне поражения и с последующим ортопедическим лечением.
Пародонтомы. К этой группе заболеваний относятся все новообразования, исходящие из тканей пародонта, как доброкачественного, так и злокачественного характера. Чаще всего наблюдаются фиброматоз десен и эпулис (нарост на десне). Этиология и патогенез не известны. Для фиброматоза характерно бугристое разрастание слизистой оболочки десны по всему альвеолярному отростку. Болезнь медленно прогрессирует. Разрастания безболезненны. При рентгенологическом исследовании костная ткань обычно без изменений, возможен незначительный остеопороз. При эпулисе наблюдается разрастание десны, чаще межзубного сосочка, на ограниченном участке. Различают фиброзные, сосудистые и гигантоклеточные эпулисы. При рентгенографии обнаруживается очаговый остеопороз межзубной альвеолярной перегородки.
Лечение – хирургическое.
Профилактика заболеваний пародонта проводится в двух направлениях. Одно из них предусматривает предупреждение развития заболеваний пародонта и включает лечебно-оздоровительные мероприятия по профилактике и лечению общих заболеваний, борьбу с профессиональными вредностями и своевременную санацию зубов, которая должна обязательно заканчиваться тщательным удалением зубных отложений. Другое направление – предупреждение развития более тяжелых форм заболеваний пародонта и их возможных осложнений, т. е. своевременная диагностика и лечение ранних форм заболеваний пародонта.
Заболевания слизистой оболочки полости рта
Среди этой категории заболеваний особый интерес представляют язвенно-некротический стоматит (Венсана), сифилис, туберкулез и ВИЧ-инфекция полости рта. Для краткого описания клинических проявлений этих заболеваний нами с любезного разрешения профессора М. М. Царинского использованы некоторые его публикации.
При инфекционных заболеваниях, вызываемых некоторыми возбудителями, нередко наблюдаются изменения слизистой оболочки полости рта; иногда они являются первичными проявлениями этих заболеваний. К ним относятся: сифилис, туберкулез, ВИЧ-инфекция, лепра и гонорея. Микробиология этих заболеваний подробно изложена в соответствующих главах, но поскольку эти заболевания часто проявляются в полости рта, врачу-стоматологу важно уметь их своевременно диагностировать и осуществлять необходимые профилактические и лечебные меры.
Язвенно-некротический стоматит (Венсана). Этиология и патогенез этого заболевания полностью не раскрыты. Предполагается, что в его этиологии важную роль могут играть фузобактерии, бактероиды, спирохеты и другие микроорганизмы, в особенности их ассоциации. Болезнь возникает при ослаблении защитных сил организма (переохлаждение, гиповитаминозы, недостаточность секреторных IgAs на слизистой рта, различные стрессовые состояния и т. д.).
Заболевание протекает в форме острого и хронического воспаления. По тяжести течения процесса различают легкую, средней тяжести и тяжелую формы. В диагностике заболевания значительную роль играют дополнительные методы обследования: общий анализ крови, а также цитологические и бактериологические исследования. Лечение носит комплексный характер и включает общие и местные воздействия. При легкой и средней тяжести заболевания ведущая роль отводится местному лечению: активное удаление под анестезией местных некротических налетов слизистой, орошение раствором 1 % хлорамина, обработка ферментами, присыпание новарсенолом. Общее лечение сводится к назначению внутрь витаминов C и D. При тяжелой форме течения болезни применяют антибиотики. Выздоровление наступает через 3 – 5 дней при легкой и через 2 – 3 нед. при тяжелой форме болезни.
Сифилис – хроническое инфекционное заболевание всего организма, вызываемое бледной трепонемой. Основной путь заражения – половой, но возможно заражение через рот.
Первичный период длится 6 – 7 нед.; элементы поражения – твердые шанкры, которые чаще локализуются на языке, красной кайме губ, но могут быть и на других участках ротовой полости. Шанкры чаще единичные, могут быть нетипичными – иметь вид ссадины, эрозии или трещины. Поражения миндалин, как правило, односторонние, регионарные лимфатические узлы увеличены, плотны, безболезненны. В случае присоединения вторичной инфекции шанкр становится болезненным. Диагноз сифилиса ставится на основании обнаружения на поверхности шанкра и в пунктате регионарных лимфатических узлов бледной трепонемы. Серологические реакции становятся положительными через 4 – 5 нед. после заражения.
Вторичный сифилис часто проявляется только в полости рта. Различают вторичный свежий и вторичный рецидивный сифилис. Субъективные ощущения отсутствуют. Формы проявления – розеола, папула, пустула. Локализация – чаще зев, мягкое нёбо, нёбные дужки, слизистая щек, языка. В углах рта могут быть трещины, расположенные на инфильтрированном основании. Сифилитические папулы беловатого цвета с воспалительным ободком и четкими контурами. Они могут эрозироваться, на их поверхности появляется большое количество бледных трепонем. Диагноз сифилиса ставится на основании обнаружения бледных трепонем и положительных серологических реакций. Продолжительность вторичного сифилиса – от 4 – 6 нед. до 6 мес. Даже без специального лечения по истечении этого срока изменения в полости рта исчезают.
Третичный сифилис в полости рта проявляется в виде гумм, бугоркового сифилиса, склерозирующего глоссита. При расположении гумм на твердом нёбе имеют место некроз и секвестрация кости с последующим образованием дефекта. Гумму следует дифференцировать от раковой и туберкулезной язв. Бугорковый сифилис обычно локализуется на губах. Бугорки безболезненные, имеют синюшно-красный цвет, быстро распадаются с образованием язв с плотными краями. Регионарные лимфатические узлы не всегда изменены, серологические реакции часто отрицательны. В случае подозрения на сифилис больной должен быть обследован врачом-венерологом, который назначает соответствующее лечение с использованием противосифилитических средств. При изъязвлениях в полости рта используют противовоспалительную терапию и кератопластику, припудривание язв осарсолом, миарсенолом и т. п.
Туберкулез полости рта. Чаще наблюдается в виде вторичных туберкулезных поражений, вызываемых микобактерией туберкулеза. При туберкулезной волчанке в основном поражается кожа лица, однако процесс может захватывать губы и слизистую полости рта. Наиболее частая локализация в полости рта – десна верхней челюсти, верхняя губа, твердое нёбо, язык. Основной патологический элемент – туберкулезный бугорок размером 1 – 3 мм, мягкой консистенции. При разрушении бугорка в его центре образуется язва. Бугорки располагаются группами. При расположении их на губах образуются кровянистые корки, болезненные трещины. Регионарные лимфатические узлы увеличены, уплотнены и болезненны при пальпации. Микобактерии туберкулеза в язвах обнаруживаются не всегда. Туберкулез слизистой полости рта возникает в результате аутоинфекции из первичного легочного очага. Туберкулезная язва локализуется в местах наибольшего травмирования (слизистая щек, мягкого нёба). Язва быстро разрастается, она неглубокая, с неровными краями, болезненна. Окружающая слизистая отечна. Лимфатические узлы увеличены и болезненны.
Лечение проводится под контролем врача-специалиста. Местное лечение включает санацию полости рта. Лечение туберкулеза симптоматическое, с использованием для местного воздействия специфических противотуберкулезных химиопрепаратов и антибиотиков.
Поражения ротовой полости при ВИЧ-инфекции. Подробно микробиология, патогенез, клиника и причины иммунодефицита при ВИЧ-инфекции изложены в главе 57. Как известно, ВИЧ-инфекция характеризуется сложными проявлениями, отягощенными присоединением оппортунистических инфекций. При ВИЧ-инфекции возможны поражения и ротовой полости различного происхождения. Согласно литературным данным, при ВИЧ-инфекции обнаруживаются следующие поражения ротовой полости.
1. Поражения, вызываемые грибами рода Candida (налеты типа «молочницы»), встречаются у 75 % больных ВИЧ-инфекцией и у 35 % бессимптомных лиц с сероположительной реакцией (возможно, вирусоносители).
2. Бактериальные инфекции в виде некротизирующего гингивита, тяжелых форм пародонтита, изъязвлений в полости рта, вызванных различными видами бактерий.
3. Вирусные заболевания, вызванные вирусом простого герпеса или Herpes zoster.
4. Так называемая «волосатая» лейкоплакия и инфекция, вызванная вирусом папилломы человека.
5. Опухолевые поражения в виде саркомы Капоши, рака языка, лимфом.
6. Поражения невыясненной этиологии: афтозные стоматиты, сухость слизистой, двусторонние опухоли околоушных слюнных желез.
Все лица, у которых выявлены в ротовой полости указанные поражения, подлежат тщательному эпидемиологическому, клиническому и серологическому обследованию с целью выявления у них возможного заболевания СПИД или ВИЧ-инфекции (вирусоносительства). Больные СПИДом подлежат специальному лечению, а вирусоносители берутся под контроль.
Поскольку ВИЧ легко проникает в организм с остатками крови больного (носителя) через мельчайшие повреждения кожи и слизистых оболочек, исследование полости рта (как и другие лечебно-диагностические приемы – взятие крови, удаление зубов, введение крови и т. п.) у таких больных следует проводить с соблюдением строжайших мер, исключающих возможность заражения этим вирусом.
Назад: Глава 72 Внутрибольничные (госпитальные) инфекции
Дальше: Часть восьмая К ВОПРОСУ О ФИЛОСОФИИ ЖИЗНИ

