Книга: Медицинская микробиология, иммунология и вирусология
Назад: Глава 70 Патогенные грибы
Дальше: Глава 72 Внутрибольничные (госпитальные) инфекции
Глава 71
Патогенные простейшие
Простейшие, или протисты, являются наиболее примитивно организованными, состоящими из единственной клетки животными, относящимися к эукариотам. Они достаточно подробно изучаются в курсе медицинской биологии. Простейшие имеют микроскопические размеры и могут вызывать различные паразитарные заболевания у человека, поэтому они являются предметом изучения и медицинской микробиологии. В настоящей главе основное внимание уделено особенностям морфологии возбудителя и лабораторной диагностике протозойных инфекций.
Простейшие представляют собой как гетеротрофные, так и аутотрофные одноклеточные организмы, которые могут быть одноядерными или многоядерными (иногда только на определенных стадиях их жизненного цикла) и в ряде случаев образуют колонии. В настоящее время известно около 30 000 видов простейших. Они обитают повсюду, где есть влажная среда. Около 3500 видов простейших ведут паразитический образ жизни, обитая в различных тканях и органах человека, животных и растений, и способны вызывать тяжелые заболевания.
Простейшие устроены в основном так же, как и любые эукариотические клетки. Хотя у них встречаются различные отклонения в морфологии клеточных органелл, форма и число их такие же или близкие к наблюдаемым в клетках многоклеточных. Лишь немногие специализированные органеллы простейших не встречаются у более высокоразвитых организмов.
Как и в любой животной клетке, обязательной и важнейшей составной частью клетки простейших является ядро. Оно слагается из тех же компонентов, что и ядра клеток многоклеточных организмов, окружено типичной двуслойной мембраной, пронизанной многочисленными порами. В цитоплазме сосредоточены все жизненно необходимые органеллы. Обычно в цитоплазме простейших обособляются два слоя: тонкий наружный слой – эктоплазма, более плотная и гомогенная, и внутренний, или эндоплазма, имеющая более жидкую консистенцию. Нередко самый поверхностный слой эктоплазмы еще более плотный и образует периферическую пленку, или пелликулу. Она представляет собой мембрану, утолщенную и усложненную дополнительными структурами, что придает ей механическую прочность, позволяя выполнять защитную функцию и придавать клетке более или менее постоянную форму. Кроме того, у некоторых простейших имеются парные фибриллы и минеральный скелет.
Передвигаются простейшие либо с помощью псевдоподий – временных выростов цитоплазмы, либо с помощью жгутиков или ресничек. Размножаются половым или бесполым путем: в основе того и другого лежит деление ядра. В основе бесполого размножения лежит митоз; половое размножение сводится к слиянию двух генеративных ядер, прошедших редукционное деление и содержащих гаплоидный набор хромосом.
При неблагоприятных условиях простейшие перестают питаться, теряют органеллы, округляются и покрываются толстой оболочкой, что сопровождается затуханием жизненных процессов: образуется циста. Процесс инцистирования является защитной реакцией, возникшей в ходе эволюции. Именно цисты играют большую роль в распространении протозойных инфекций.
Классификация простейших
До недавнего времени простейшие рассматривались как один из типов животного мира. Сейчас царство животных подразделяют на два подцарства: одноклеточных и многоклеточных. В свою очередь, одноклеточных (простейших) подразделяют на 5 самостоятельных типов, отличающихся по внутренней организации: саркожгутиконосцы (Sarcomastigophora), споровики (Sporozoa), книдоспоридии (Cnidosporidia), микроспоридии (Microsporidia) и реснитчатые, или инфузории (Ciliophora). Термин Protozoa означает подцарство. Следует подчеркнуть, что эта классификация также далека от совершенства, так как не учитывает в полной мере, например, характер размножения или особенности строения органелл движения, что учитывалось в предыдущей классификации, по которой тип простейших делили на 4 класса (споровики, жгутиковые, саркодовые и инфузории). Видимо, по мере накопления новых данных о простейших их классификация в будущем значительно изменится.
Патогенная амеба
Entamoeba histolytica относится к типу Sarcomastigophora, классу Sarcodina (корненожек), была открыта Ф. Лешем и Ф. Шаудином в 1875 г., вызывает типичную кишечную инфекцию – амебиаз. Известно, что в кишечнике человека паразитируют шесть видов амеб. Пять видов обитают в просвете кишечника, питаются бактериями и не оказывают патогенного действия на организм человека. Один же вид – патогенная (ранее называемая дизентерийной) амеба – при определенных условиях может вызывать довольно тяжелое заболевание. У человека патогенная амеба может существовать в трех формах.
1. Вегетативная малая форма (просветная) – forma minuta.
2. Вегетативная крупная форма (тканевая) – forma magna.
3. Циста (рис. 114).
У большинства заразившихся амебы обитают в просвете толстой (слепой) кишки в виде вегетативной просветной формы, которая в нижних отделах кишечника превращается в цисту и выводится с испражнениями наружу. У незначительного числа инфицированных амеба проникает в слизистую толстой кишки, превращается в крупную тканевую форму, способную фагоцитировать эритроциты и ими питаться. Крупная вегетативная форма (эритрофаг) имеет размер 30 – 40 мкм, толчкообразно движется с помощью тупых широких эктоплазматических псевдоподий (ложноножек), которые возникают внезапно. Псевдоподии могут увеличиваться в одном направлении за счет непрерывного поступления, как бы переливания в них цитоплазмы (амеба принимает форму языка), в результате чего осуществляется поступательное движение. Ядро сферическое, размером 3 – 7 мкм. На свежих препаратах ядро видно лишь при фазово-контрастной микроскопии. При окрашивании гематоксилином хроматин ядра в виде мелких глыбок темно-бурого цвета сконцентрирован на внутренней поверхности ядерной оболочки, так что при микроскопии представляется в виде сплошного зубчатого кольца. В центре ядра – маленькая кариосома. В цитоплазме может быть обнаружено до 20 эритроцитов и более, которые гематоксилином окрашиваются в черный цвет. Бактерии эта форма не фагоцитирует. Способность патогенной амебы фагоцитировать эритроциты в кишечнике является характерным признаком и позволяет отличать ее от других видов амеб кишечника.
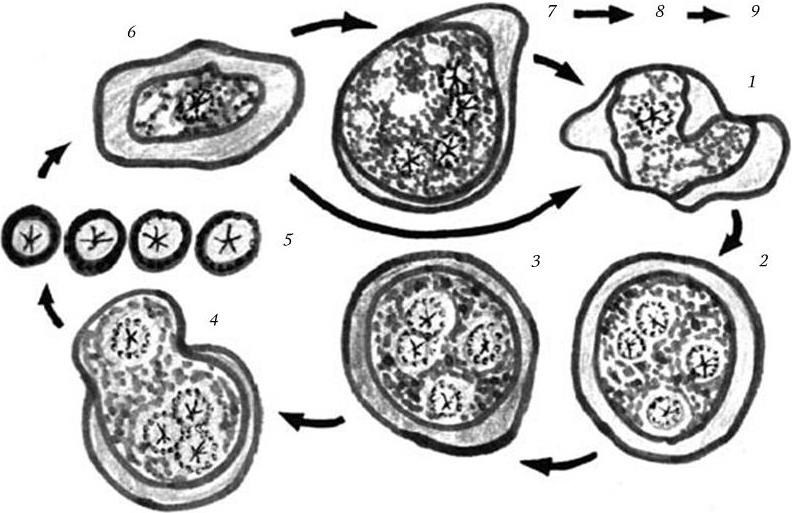
Рис. 114. Цикл развития патогенной амебы:
1 – в просвете кишки; 2 – циста; 3 – цисты во внешней среде; 4 – эксцистирование; 5, 6 – вегетативные формы амебы (5 – forma minuta; 6 – forma magna); 7 – амеба в стенке кишки; 8 – амеба в токе крови; 9 – абсцесс печени
Малая (просветная) форма имеет размеры 15 – 20 мкм, и общее ее строение аналогично строению большой вегетативной формы, основные отличия – меньшая активность и отсутствие фагоцитированных эритроцитов. Иногда в цитоплазме можно обнаружить небольшое число бактерий. При сгущении испражнений подвижность прекращается, амебы округляются и напоминают одноядерные цисты без оболочки (предцистные формы).
Цисты правильной шаровидной формы, иногда слегка вытянуты, диаметр 8 – 15 мкм. Хорошо заметна бесцветная оболочка. Зрелые цисты содержат 4 ядра, имеющих такое же строение, как ядра вегетативной формы. Незрелые цисты имеют одно, два, три ядра и вакуоль, содержащую гликоген. В свежем препарате ядра едва заметны; они хорошо выявляются при обработке препарата раствором Люголя и при окраске гематоксилином. У некоторой части цист содержится одно или несколько хроматоидных телец, имеющих вид коротких толстых палочек с тупыми концами, слабо заметных в свежем препарате и окрашивающихся гематоксилином в черный цвет.
Просветная и тканевая формы очень нестойки во внешней среде и в испражнениях погибают через 20 – 30 мин. Цисты сохраняют жизнеспособность в течение 1 мес. в испражнениях и во влажной среде, на продуктах – в течение нескольких дней. Погибают при кипячении.
При выращивании на искусственных средах удается получить рост вегетативных форм. Интенсивный рост происходит на средах, богатых питательными веществами, при частичном анаэробиозе при температуре 37 °C и рН 7,0.
Источник инфекции – человек, выделяющий с испражнениями цисты (больной в стадии ремиссии, реконвалесцент, носитель). Выделение цист может продолжаться годами. Механизм заражения – фекально-оральный, цисты попадают в организм здорового через питьевую некипяченую воду, продукты, грязные руки, предметы обихода.
Патогенез и клиника. После эксцистирования амебы неопределенно долго могут обитать в толстом кишечнике. Патологический процесс возникает в результате проникновения в стенку толстой кишки. Переход носительства в болезнь определяется нарушением иммунного статуса организма, изменениями состава бактериальной флоры, а также вирулентностью штамма возбудителя. Поражается преимущественно слепая кишка, реже сигмовидная и прямая кишка. Гематогенным путем амебы попадают в печень и другие органы, вызывая образование абсцессов. Для типичного течения заболевания характерны понос с примесями слизи и крови, схваткообразные боли в животе, болезненные тенезмы, стул – до 15 раз в сутки. Возможна перфорация кишечника с последующим развитием перитонита.
Лабораторная диагностика основана на обнаружении тканевой формы с эритроцитами (патогномоничный признак) или характерных четырехъядерных цист в испражнениях больного. В качестве консерванта испражнений при их пересылке для исследования используют поливиниловый спирт. Изредка для подтверждения диагноза используют серологический метод (латекс-агглютинация, встречный иммуноэлектрофорез и др.).
Специфическая профилактика не разработана. Для лечения используют метронидазол (трихопол, метрогил), делагил, тетрациклин, мономицин, эмитин, аминарсон, осарсол, энтеросептол.
Лямблия
Возбудитель лямблиоза – Lamblia intestinalis (Giardia lamblia) – был открыт в 1859 г. Д. Ф. Лямблем. Лямблии относятся к типу жгутиконосцев. В организме человека обитают в двенадцатиперстной и тощей кишке в вегетативной форме (трофозоит) (рис. 115, 4) и в виде цисты. Вегетативная форма плоская, грушевидная или сердцевидная с округлым передним и заостренным хвостовым концом, обладает билатеральной симметрией, имеет размеры в длину 9 – 18 мкм и в ширину 5 – 10 мкм. Тело покрыто пелликулой. На брюшной стороне расширенной части тела имеется присасывательный диск, служащий для прикрепления к клеткам кишечного эпителия. Посередине тела до самого заднего конца проходит двойной аксостиль, состоящий из двух эластичных нитей, начинающихся от базальных телец. В средней, широкой части расположены два ядра с четко различимыми центральными кариосомами (ядрышками). Имеются одно или два парабазальных тельца.
Очень характерны колебательные, или танцующие, движения лямблии в свежих препаратах. Органами движения служат 4 пары жгутиков: одна пара отходит от заднего конца тела, остальные – снизу и с боков.
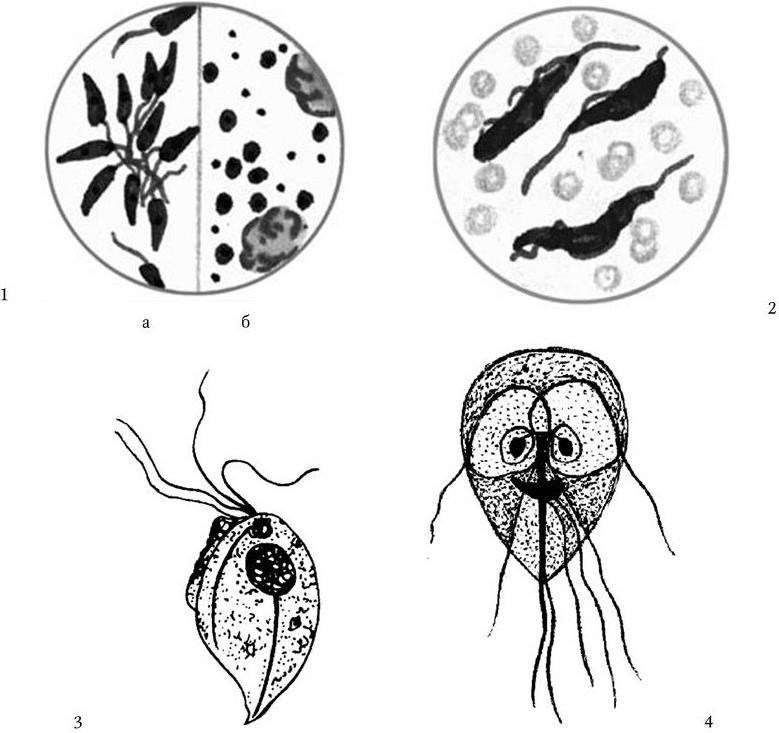
Рис. 115. Морфология простейших:
1. Лейшмании (а – промастигота в культуре, б – амастигота в тканях). 2. Trypanosoma gambiense, мазок крови. 3. Trichomonas vaginalis. 4. Lamblia intestinalis, вегетативная форма
Специализированных органов питания нет, лямблии питаются через оболочку клетки.
При попадании паразитов в толстый кишечник происходит их дегидратация, и они превращаются в цисты: утрачиваются жгутики, форма становится овальной, образуется плотная оболочка, происходит деление ядра. Цисты лямблий имеют размеры 8 – 16 мкм и два (незрелые цисты) или четыре (зрелые цисты) ядра, смещенные к одному из полюсов. Лямблии не растут на искусственных питательных средах. Лямблии могут паразитировать в кишечнике человека, обезьян и свиней. Обычно источник инфекции – больной человек или паразитоноситель, которые с испражнениями в течение суток могут выделять несколько миллиардов цист.
Лямблиоз встречается повсеместно, лямблии выявляются у 10 – 12 % практически здорового взрослого населения и у 50 – 80 % детей. Заражение здоровых людей происходит фекально-оральным путем, факторами передачи являются вода, пища, предметы обихода, грязные руки. Инвазивны только цисты лямблий, довольно устойчивые во внешней среде.
Патогенез и клиника. Лямблии, попавшие в организм человека, размножаются в огромных количествах и заселяют слизистую двенадцатиперстной и тощей кишки, иногда полностью покрывая ворсинки. Это приводит к нарушению перистальтики, процессов пристеночного пищеварения и всасывания. При этом выделяются эндогенные факторы воспаления (гистамин, серотонин, простагландины) и аллергические продукты метаболизма возбудителя. Развивается дисфункция кишечника (жгутиковая, или лямблиозная, диарея), испражнения обильные, имеют крайне неприятный запах, могут иметь примесь крови. В процесс могут вовлекаться желчевыделительные пути и желчный пузырь (холангит и холецистит), а также поджелудочная железа. В нарушении секреторной и двигательной функции кишечника, поджелудочной железы и желчного пузыря играет роль расстройство их регуляции пептидными гормонами (секретин, панкреозимин). У лиц с дефицитом IgA заболевание протекает хронически, с обострениями и ремиссиями. В большинстве случаев лямблиоз может протекать бессимптомно. При лямблиозе развивается клеточный и гуморальный иммунитет, сохраняющийся 2 – 6 мес. после излечения.
Лабораторная диагностика. Диагноз основывается на обнаружении цист в оформленных испражнениях или цист и вегетативных форм в жидких испражнениях. Препараты рассматривают в микроскопе в нативном виде или после обработки раствором Люголя. При наличии признаков холангита и холецистита наилучший результат дает микроскопия дуоденального содержимого, полученного при зондировании; обнаруживаются вегетативные формы. Следует учитывать, что в испражнениях выделение паразита может быть непостоянным, поэтому требуются повторные их исследования. Иногда используют серологическое исследование: титры специфических антител, выявляемых в непрямой РИФ, выше при клинически выраженном лямблиозе.
Специфическая профилактика не разработана. Для лечения используют трихопол (метронидазол), тинидазол (фазижин), хинакрина гидрохлорид (атабрин), фуразолидон, аминохинол, акрихин.
Лейшмании
Лейшмании были открыты в 1898 г. русским военным врачом П. Ф. Боровским (возбудитель кожного лейшманиоза) и в 1903 г. У. Лейшманом и Ш. Донованом (возбудитель висцерального лейшманиоза). В настоящее время известны около 20 видов и подвидов лейшманий. Они относятся к типу Sarcomastigophora, для них характерен сложный жизненный цикл, проходящий в организме двух хозяев, одним из которых является позвоночное (в том числе человек), второй хозяин и переносчик – москиты родов Phlebotomus (Европа, Азия, Африка) и Lutzomyia (Америка). В организме человека и позвоночных лейшмании развиваются внутриклеточно в виде амастиготы (безжгутиковая, или лейшманиальная, или тканевая, форма, см. рис. 115, 1б) в свободных макрофагах или клетках системы мононуклеарных фагоцитов. Амастиготы представляют собой мелкие овальные клетки размером 1 – 3 × 2 – 6 мкм с расположенным сбоку овальным ядром и хорошо видимым палочковидной формы кинетопластом. В просвете кишечника переносчика-москита и в культуре на питательной среде безжгутиковые формы превращаются в подвижные жгутиковые промастиготы (лептомонадная форма, см. рис. 115, 1а). Они имеют веретенообразную вытянутую форму, размеры 4 – 6 × 10 – 20 мкм и жгутик, отходящий от кинетопласта. При окраске по Романовскому – Гимзе цитоплазма амастиготы и промастиготы окрашивается в голубой или голубовато-фиолетовый цвет, а ядро, кинетопласт и жгутик – в красный или красно-фиолетовый цвет.
Лейшмании могут быть выращены на питательных средах (например, на среде NNN, содержащей дефибринированную кровь), на хорион-аллантоисной оболочке куриного эмбриона, а также в культуре клеток. На питательной среде через 3 – 4 дня при температуре 23 °C образуются мелкие прозрачные колонии, состоящие из промастигот. В старых культурах жгутик утрачивается.
Различают кожный и висцеральный лейшманиозы и несколько их разновидностей. Патогенез и особенно клиника могут иметь существенные отличия. При этом практически отсутствует разница в морфологии возбудителя, хотя обнаружены значительные штаммовые различия в вирулентности, тропизме к тканям, а также в биологических, эпидемиологических свойствах и чувствительности к антипротозойным препаратам.
Антропонозный кожный лейшманиоз Старого Света (поздно изъязвляющийся кожный лейшманиоз, ашхабадка, сухая форма, городская форма, «годовик»). Возбудитель – L. tropica minor. Встречается на севере Африки, юге Европы, на Ближнем Востоке, в Средней Азии, Индии, Пакистане. Источник инфекции – больной человек, заражение происходит трансмиссивным путем при укусе москитов рода Phlebotomus. Инкубационный период до 3 – 15 мес. Возбудитель размножается в месте внедрения, вначале образуется папула, которая увеличивается, через 3 – 6 мес. покрывается корочкой и изъязвляется. Далее язва покрывается грануляциями и к концу 12 мес. рубцуется. Язвы чаще локализуются на лице и конечностях, их количество от 1 – 3 до 8 – 10. Общая реакция организма выражена слабо. После перенесенной болезни остается стойкий иммунитет.
Зооантропонозный кожный лейшманиоз Старого Света (рано изъязвляющийся кожный лейшманиоз, острая мокнущая, некротизирующая форма; пендинская язва; пустынно-сельский кожный лейшманиоз). Встречается в Южной и Средней Азии, иногда в Африке. Возбудитель – L. tropica major. Переносчик – Phlebotomus papatasi; резервуаром возбудителя является большая песчанка, заболевание имеет выраженный природно-очаговый характер. Инкубационный период 7 – 45 дней. Появляется воспалительный инфильтрат, через 1 – 2 нед. он изъязвляется. Вокруг него часто отмечаются вторичные множественные бугорки со склонностью к изъязвлению. Рубцевание начинается через 2 – 4 мес. и заканчивается через 6 – 7 мес. Процесс локализуется чаще на нижних конечностях, реже на туловище и лице. Остается стойкий иммунитет.
Кожно-слизистый лейшманиоз Нового Света (эспундия). Мексиканский лейшманиоз вызывается L. mexicana, бразильский – L. brasiliensis, перуанский – L. peruviana. Резервуар возбудителя инвазии – грызуны, многие дикие и домашние животные; заболевание – типичный природно-очаговый зооантропоноз. Переносчики – москиты рода Lutzomyia. Инкубационный период – от 2 нед. до 3 мес. На месте укуса образуются глубокие язвы, в процесс вовлекаются слизистые, лимфатические сосуды и узлы. Могут развиваться грубые рубцовые изменения носа, ушных раковин, носоглотки, гортани, половых органов, часты бактериально-септические осложнения. Течение длительное, прогноз серьезный.
Индийский висцеральный лейшманиоз (кала-азар). Регистрируется в Индии, Пакистане, Бангладеш, Китае, Непале. Возбудитель – L. donovani. Источник инфекции – больной человек, переносчики – москиты рода Phlebotomus. Из места укуса возбудитель гематогенным путем проникает в селезенку, печень, костный мозг, лимфатические узлы, размножается в клетках системы мононуклеарных фагоцитов. В пораженных органах развиваются воспалительные, дистрофические и некротические изменения. При гибели лейшманий и в процессе их метаболизма образуются токсические вещества, обусловливающие общую интоксикацию и специфическую сенсибилизацию. Инкубационный период 6 – 8 мес. У заболевшего увеличивается селезенка, нарастает слабость, отмечается длительная волнообразная лихорадка, кожные покровы приобретают темный цвет. Прогрессирует похудание, нарастают анемия и агранулоцитоз, развиваются отеки и асцит, кровоизлияния, появляются кожные высыпания – лейшманоиды. На фоне кахексии наступает смерть. Прогноз серьезный. После перенесенного заболевания развивается стойкий иммунитет.
Средиземноморский висцеральный лейшманиоз. Встречается на Ближнем Востоке, в Казахстане, Средней Азии, Закавказье, странах Средиземноморья. Возбудитель – L. donovani infantum. В городах источник инфекции – собаки, в природных очагах – лисы, шакалы. Переносчики – москиты рода Phlebotomus. К этой форме лейшманиоза очень близок американский висцеральный лейшманиоз, возбудителем которого является L. donovani chagasi. Распространен в странах Южной Америки, источник инфекции – человек, собаки и хищники. Инкубационный период 20 – 180 дней, на месте укуса москита иногда появляется папула. Клиника болезни напоминает кала-азар, но кожа никогда не темнеет, нет кожных лейшманоидов, иногда заболевание протекает остро.
Восточно-африканский висцеральный лейшманиоз. Регистрируется в Кении и Судане, возбудитель – L. donovani archibaldi, переносчики – москиты рода Phlebotomus, источник инфекции – человек, хищники и грызуны. Клинической особенностью является частое развитие папулы на месте укуса москита, позднее – появление кожных лейшманоидов, рецидивирующее течение заболевания.
Лабораторная диагностика. При кожных формах лейшманиоза исследуют соскобы с очагов поражения, биоптаты ткани, пунктат лимфатических узлов. При висцеральном лейшманиозе исследуют кровь, пунктаты костного мозга, печени, селезенки, лимфатических узлов, иногда корочки со слизистой оболочки носа. В препаратах, окрашенных по Романовскому – Гимзе, обнаруживают внутриклеточно расположенные амастиготы. Используют также выделение чистой культуры, заражение лабораторных животных (белые мыши, хомячки). В ряде случаев прибегают к серологическому исследованию (РПГА, непрямая РИФ и др.). Эти реакции недостаточно специфичны и могут давать перекрестные реакции при инфекции, вызванной Trypanosoma cruzi. Реакция Напье является неспецифическим тестом при кала-азаре и обусловлена повышением уровня сывороточных глобулинов: при добавлении 1 капли формалина к 1 мл сыворотки больного образуется опалесцирующий гель (альдегидная реакция). При эпидемиологических исследованиях широко применяют кожные аллергические тесты, положительные результаты которых указывают на наличие в прошлом контакта с лейшманиями (реакция Монтенегро).
Специфическая профилактика и лечение. Для профилактики зооантропонозного кожного лейшманиоза иногда используется живая культуральная вакцина, которая вводится не позднее чем за 3 мес. до выезда в эндемичные районы. Для лечения используют антибиотики (мономицин), солюсурьмин, акрихин, аминохинол, пентамидина изотионат.
Трихомонады
Род Trichomonas, относящийся к жгутиконосцам, насчитывает большое количество видов, из них 3 вида могут быть обитателями организма человека: T. elongata (T. tenax) – обитатель ротовой полости; T. hominis (T. intestinalis) – обитатель тонкого и толстого кишечника; и T. vaginalis – паразит мочеполовых путей женщин и реже – мужчин. Ротовая и кишечная трихомонады иногда могут вызывать воспалительные заболевания ротовой полости и кишечника, и они обычно служат проявлением дисбактериоза или микст-инфекции и отягощают течение основного заболевания. Наибольшее значение в патологии человека играет влагалищная трихомонада, вызывающая у мужчин и женщин трихомоноз (трихомониаз, трихомонадоз); открыта в 1836 г. А. Донне.
T. vaginalis имеет грушевидную форму и размеры 10 – 20 мкм, иногда до 30 мкм; это самая крупная из всех трихомонад человека. Для трихомонад характерны вращательные или колебательные движения. Они имеют четыре расположенных спереди жгутика (см. рис. 115, 3), один из жгутиков проходит вдоль тела к заднему концу клетки и образует вместе со складкой плазмолеммы ундулирующую мембрану, причем у влагалищной трихомонады она доходит только до середины тела, а у кишечной выходит за границы тела, заканчиваясь свободным жгутиком. Под ундулирующей мембраной внутри клетки находится сократимая палочка – коста, служащая опорой для движения. Аксостиль (осевой тяж) у трихомонад не совершает активных движений. У влагалищной трихомонады постоянный клеточный рот (цитостом) отсутствует, но при некоторых условиях на передней части тела может дифференцироваться участок, через который внутрь путем фагоцитоза проникают частички пищи, бактерии, эритроциты. В основном питание осуществляется через оболочку клетки. Размножение происходит путем продольного деления.
Трихомонады можно культивировать на жидких и плотных питательных средах. Для влагалищной трихомонады необходимо использовать среды более богатого состава (печеночная среда с цистеином, пептоном, мальтозой и др.). Она лучше растет в анаэробных условиях, при рН 5,5 – 6,0 и температуре 35 – 37 °C. Через 2 – 3 дня на средах, содержащих около 0,1 % агара, обнаруживается четкий рост трихомонад на дне пробирки в виде придонного осадка.
T. vaginalis не образуют цист и поэтому малоустойчивы во внешней среде. Быстро гибнут при низких и особенно при высоких температурах, высыхании, действии солнечных лучей. В морской воде гибнут в течение 10 – 60 мин. В моче могут сохраняться в течение суток.
Трихомоноз – типичный антропоноз, распространен повсеместно, передается в большинстве случаев половым путем.
Патогенез и клиника. Попавшие на слизистую мочеполовых органов, трихомонады могут вызвать выраженную воспалительную реакцию, особенно при наличии большого количества паразитов. У женщин может поражаться влагалище, уретра, шейка матки, вульва, редко – прямая кишка. У мужчин развиваются уретрит, простатит, орхоэпидидимит. Заболевание может протекать бессимптомно, особенно у женщин, при выраженной клинике наблюдается появление гнойного отделяемого, зуд, болезненность или чувство жжения на слизистой мочеполовых путей.
Лабораторная диагностика. Применяют неоднократное микроскопическое исследование отделяемого уретры, влагалища, сока простаты. Изучают фиксированные мазки, окрашенные по Романовскому – Гимзе, по Граму или метиленовым синим. Трихомонады выглядят как округлые клетки с вытянутыми или треугольными ядрами; размер паразитов в 2 раза больше, чем лейкоцитов, которые присутствуют в мазке в больших количествах. Если проводилось лечение или хотя бы попытка лечения противотрихомонадными препаратами, трихомонады отсутствуют или имеют атипичную морфологию. При смешанной инфекции (гонорея + трихомоноз) в мазках можно обнаружить фагоцитированные трихомонадами гонококки. Хороший результат дает также микроскопия свежего нативного материала, смешанного с физиологическим раствором, в препарате «раздавленная капля». Особенно удобна в этом случае фазово-контрастная микроскопия, позволяющая наблюдать движение живых трихомонад.
Надежным методом диагностики является посев исследуемого материала на питательные среды. Этот метод особенно ценен при обследовании мужчин, а также для установления наступившего освобождения от трихомонад после лечения.
Специфическая профилактика не проводится. Для лечения используют различные препараты: метронидазол (трихопол, флагил), фуразолидон и др., часто в сочетании с препаратами, обладающими трихомонацидным эффектом при местном применении.
Трипаносомы
К роду Trypanosoma относятся жгутиконосцы, являющиеся паразитами крови позвоночных, в том числе млекопитающих. Несколько видов трипаносом могут инвазировать человека, однако патогенны только три. Возбудители африканского трипаносомоза были открыты в 1902 г. Д. Даттоном (T. gambiense) и в 1910 г. Г. Фантемом (T. rhodesiense). Возбудитель американского трипаносомоза (T. cruzi) был открыт в 1909 г. Ш. Шагасом в Бразилии.
Трипаносомы проходят определенный цикл развития, который, как правило, характеризуется сменой хозяев и жизненных форм. Различные формы обозначаются в зависимости от места отхождения жгутика как крипто– или амастиготы (не имеющие жгутика); промастиготы (имеют жгутик на переднем конце клетки); эпимастиготы (криптидиальные формы, жгутик отходит от середины клетки перед ядром) и трипомастиготы (трипаносомные формы со жгутиком на заднем конце клетки). В крови млекопитающих, в том числе у человека, трипаносомы находятся в виде зрелых трипомастигот. Африканские трипаносомы при микроскопии крови не отличаются от других и могут иметь размеры 15 – 30 мкм в длину и 1,4 – 3,0 мкм в ширину, длина жгутика колеблется от 12 до 42 мкм. Удлиненноовальное ядро лежит почти в середине клетки, на заднем конце располагается блефаропласт, от которого отходит жгутик. Последний волнообразно изогнут, между ним и телом трипаносомы натянута прозрачная ундулирующая мембрана. От противоположного конца клетки жгутик продолжается на некотором расстоянии свободно. Трипаносомы передвигаются благодаря колебаниям жгутика, ундулирующей мембраны и изгибанию тела. Питание у них осуществляется через оболочку клетки. Размножаются трипаносомы продольным делением: сначала делится ядро и наступает деление протоплазмы, начиная с переднего конца тела. При окраске по Романовскому – Гимзе цитоплазма трипаносом окрашивается в голубой цвет; ядро, блефаропласт и жгутик – в красный. Цист трипаносомы не образуют (см. рис. 115, 2).
Патогенные для человека трипаносомы можно культивировать на различных средах, в том числе на кровяных (см. раздел «Лейшмании»). В культурах преобладают эпимастиготы.
Трипаносомоз является типичным трансмиссивным заболеванием. Африканский трипаносомоз, или сонная болезнь, протекающая хронически, вызывается T. gambiense; более тяжелая и остро протекающая – T. rhodesiense. Эти заболевания распространены в странах соответственно Западного и Восточного побережья Африки. Многие авторы считают этих возбудителей подвидами T. brucei, которая не патогенна для человека, но поражает многих диких животных (антилопы, зебры), не вызывая у них клинической картины заболевания. У домашнего скота она вызывает смертельную инфекцию – нагану. Африканский трипаносомоз передается кровососущей мухой цеце рода Glossina, причем гамбийский вариант болезни является зоонозом, а родезийский вариант – зооантропонозом. Источник инфекции – рогатый скот и дикие травоядные животные.
Американский трипаносомоз (болезнь Шагаса) вызывается T. cruzi, источником инфекции служат больные люди и домашние животные. Переносчик – триатомовые клопы родов Triatoma и Rhodnius. Инфицировать человека может и T. rangeli, обычно не вызывающая развития заболевания.
Патогенез и клиника. Африканские трипаносомы проникают в организм при укусе мухи цеце и размножаются в месте входных ворот, образуя первичный очаг уплотнения, превращающийся в трипаносомный шанкр. В дальнейшем инфекция распространяется в лимфатические сосуды и узлы, в кровяное русло, где возбудитель внеклеточно размножается, а в заключительной стадии заболевания – в ЦНС, вызывая развитие специфического синдрома сонной болезни: утомляемость, похудание, неспособность принимать пищу, нарушения сознания, сопор и смерть.
Возбудитель американского трипаносомоза проникает в организм человека при попадании инфицированных экскрементов триатомовых клопов на слизистую глаза или через поврежденную кожу, но не при укусе клопа (при укусе могут попасть T. rangeli). В месте проникновения происходит развитие амастигот в промастиготы и эпимастиготы и их размножение. Образуется уплотнение, может развиться поражение кожи («шагома»). Затем повышается температура, развивается лимфаденит, происходит диссеминация возбудителя в кровь и ткани, где он продолжает размножаться в клетках системы мононуклеарных фагоцитов, образуя вначале крупные скопления амастигот.
Фазы размножения в тканях сменяются фазами паразитемии с последующим разрушением кровяных форм паразитов, освобождением их токсинов, что сопровождается характерными приступами перемежающейся лихорадки, интенсивность которых постепенно снижается. Под действием образующихся антител наступает гибель трипаносом, но те, в которых произошло изменение антигенной структуры, становятся источником развития новых популяций. С этим связаны новые приступы лихорадки.
Лабораторная диагностика. Для микроскопического исследования используют кровь больного во время повышения температуры, ликвор, пунктат лимфатического узла. Возбудителя обнаруживают при окраске по Романовскому – Гимзе в мазке или в толстой капле. Можно также в свежей крови обнаружить подвижные трипаносомы. При американском трипаносомозе делают посевы крови или пунктатов лимфатических узлов для выделения чистой культуры. Используют заражение лабораторных животных (мыши, щенки, котята), в крови которых через несколько дней появляются трипаносомы. При наличии возбудителя в крови больного появляются антитела (IgM и IgG), которые могут быть определены с помощью РСК или РИФ. В некоторых случаях при американском трипаносомозе прибегают к ксенодиагностике: несколько «чистых» выращенных в лаборатории триатомовых клопов используют для кормления на больном, после чего каждые 7 – 10 дней исследуют их экскременты для выявления различных стадий развития трипаносом.
Специфическая профилактика не разработана. Для лечения используют пентамидина изотионат (ломидин), сурамин натрия (германин), при поражениях ЦНС – сурамин и меларсопрол. Более эффективен нифуртимокс. Следует отметить низкую степень эффективности проводимой терапии, особенно при американском трипаносомозе.
Возбудитель балантидиаза
Балантидиаз – протозойное заболевание, характеризующееся лихорадкой, болями в животе, поносом и язвенным поражением толстого кишечника.
Возбудитель – Balantidium coli – относится к типу Ciliophora, был открыт в 1856 г. П. Мальмстеном. Это единственная патогенная для человека инфузория и самое крупное простейшее из паразитов человека (рис. 116). Тело балантидии имеет овальную форму, размеры 30 – 200 × 20 – 110 мкм. Характерны движения: сочетание вращения вокруг продольной оси и непрерывного «ввинчивания». Тело усеяно ресничками, располагающимися спиральными рядами. Близ переднего конца тела имеется углубление в виде неглубокой щели – цитостом, ведущий в короткую глотку. По краю ротовой щели располагаются особые сильно развитые реснички, направляющие пищу внутрь балантидии. На заднем конце тела находится анальная по́ра, или цитопрокт. Под пелликулой лежит тонкий слой прозрачной эктоплазмы. В зернистой эндоплазме располагаются 2 ядра – крупный бобовидный макронуклеус и рядом с ним значительно меньший сферический микронуклеус, а также 2 сократительных вакуоли, частички пищи и пищеварительные вакуоли.
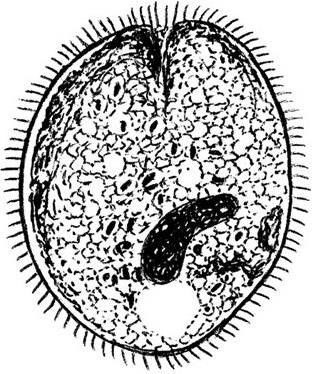
Рис. 116. Balantidium coli, вегетативная форма
При инцистировании у паразита формируется двуслойная оболочка, циста имеет правильную сферическую или округлую форму и диаметр 45 – 70 мкм. Под оболочкой скрыт ресничный покров. В цистах видны макронуклеус и иногда сократительные вакуоли. Инцистирование происходит в нижних отделах толстого кишечника. Размножаются балантидии путем поперечного деления. При быстрых повторных делениях в толще кишечника могут образовываться гнезда мелких балантидий.
Балантидии можно выращивать на простых питательных средах (например, в разбавленном в 5 раз физиологическим раствором МПБ).
Источником возбудителей инвазии являются домашние и дикие свиньи, почти поголовно зараженные балантидиями и постоянно выделяющие цисты во внешнюю среду с испражнениями. Вегетативные формы сохраняются во внешней среде 3 – 5 ч, цисты – 3 – 4 нед. Не исключена вероятность заражения от больных людей и носителей. Передача возбудителя происходит через пищу, воду, загрязненные руки. Заболевание встречается преимущественно в виде спорадических случаев, главным образом в районах свиноводства, расположенных в зоне теплого и влажного климата.
Патогенез и клиника. При проглатывании цист их оболочка растворяется, при этом освобождаются вегетативные формы, которые перемещаются с пищевыми массами в толстый кишечник, где они питаются за счет бактерий и содержимого кишки, размножаются и образуют цисты, которые выходят во внешнюю среду с испражнениями. В большинстве случаев паразиты не причиняют никакого вреда макроорганизму. Однако изредка балантидии инвазируют слизистую и подслизистую оболочки толстой кишки и терминальные отделы тонкого кишечника. В результате их размножения образуются абсцессы, а затем язвы неправильной формы с нависающими краями. Клинически отмечается понос, чередующийся с запорами. Характерны слизистый стул с кровью, тенезмы и колики.
Лабораторная диагностика основана на обнаружении балантидий или цист паразита в жидких или в оформленных испражнениях. Достоверным признаком заболевания служит обнаружение возбудителя в материале, полученном при сигмоидоскопии. К выделению чистой культуры прибегают очень редко.
Специфическая профилактика не разработана. Для лечения используют тетрациклины, аминарсон, дийодогидрохинон.
Плазмодии малярии
Малярия – острая протозойная трансмиссивная инфекция, характеризующаяся периодическими приступами лихорадки, увеличением печени и селезенки, анемией, рецидивирующим течением.
Возбудители малярии относятся к типу споровиков, подотряду гемоспоридий, роду Plasmodium. Открыты впервые в 1880 г. А. Лавераном. В организме человека паразитируют четыре вида плазмодиев: P. vivax – возбудитель чрезвычайно широко распространенной трехдневной малярии, P. malariae – возбудитель четырехдневной малярии; P. falciparum – тропической малярии и P. ovale – тропической трехдневной малярии (Западная Африка). Они являются двухозяинными пигментообразующими амебовидными внутриклеточными паразитами, размножающимися в эритроцитах и клетках других тканей.
Плазмодии малярии имеют сложный цикл развития, складывающийся из спорогонии, проходящей в организме переносчика – самки комара рода Anopheles, и шизогонии, проходящей в организме человека. Человек является промежуточным, а комар основным хозяином паразита.
При сосании крови больного в желудок самки комара попадают находящиеся в эритроцитах гаметоциты и претерпевают ряд изменений, в результате которых происходит оплодотворение. Образуется зигота, превращающаяся в оокинету, которая из просвета желудка проникает в стенку желудка, округляется и инцистируется; образуется ооциста (через 2 – 7 дней после заражения комара). Содержимое каждой ооцисты начинает делиться, образуются споробласты, затем спорозоиты (до 10 тысяч в 1 ооцисте). Обладающие подвижностью спорозоиты покидают ооцисту, проникают в гемолимфу, разносятся по всем тканям, примерно 2 % их накапливается в слюнных железах. С этого момента самка комара на протяжении всей своей жизни заразна для человека, так как при кровососании с ее слюной в кровь проникают инвазивные для человека спорозоиты.
Из крови спорозоиты попадают в гепатоциты, округляются и превращаются во внеэритроцитарные (тканевые) трофозоиты, которые растут, превращаются в шизонты и делятся, при этом образуются мерозоиты, выходящие в плазму крови. Продолжительность тканевой фазы – 6 – 15 сут. При трехдневных маляриях возможно длительное (месяцы и даже годы) пребывание паразитов в печени, после чего они выходят в кровь. На этом заканчивается внеэритроцитарная (тканевая) шизогония, и начинается эритроцитарная шизогония.
Мерозоиты проникают путем эндоцитоза в эритроциты, где образуется паразитофорная вакуоль. Этот процесс занимает 30 с. Далее мерозоиты превращаются в бесполые формы растущих плазмодиев, когда паразит питается гемоглобином и в нем накапливается пигмент. В случаях трехдневных малярий увеличиваются размеры и самого пораженного эритроцита. В развитии паразита различают следующие стадии (см. цв. вкл., рис. 117): перстневидный юный, полувзрослый, взрослый шизонт; наступает деление его ядра – меруляция, при этом образуется 7 – 30 мерозоитов. При разрыве эритроцита они выходят в плазму и внедряются в новые эритроциты. Эритроцитарная шизогония у P. vivax, P. falciparum и P. ovale занимает 48 ч, у P. malariae – 72 ч. Результатом эритроцитарной шизогонии некоторое время спустя является образование половых форм паразита – мужских и женских гаметоцитов. Главное диагностическое значение в дифференциации видов малярийных плазмодиев имеет их морфология в пораженных эритроцитах.
Малярия является типичным антропонозом, источник инфекции – больной или паразитоноситель. Заболевание распространено по всей тропической, субтропической и умеренной зонах Земного шара. Однако внутри ареала существуют участки, свободные от малярии (пустыни, высокогорья, некоторые острова в Тихом океане) вследствие отсутствия переносчиков или невозможности завершения спорогонии в них из-за недостатка тепла.
Патогенез и клиника. Клинические проявления малярии связаны с эритроцитарной шизогонией. Малярийный приступ возникает в ответ на выброс в плазму пирогенных веществ: остатков разрушенных эритроцитов, погибших мерозоитов, продуктов метаболизма мерозоитов. При тропической малярии эритроцитарная шизогония проходит в мелких сосудах внутренних органов, вызывая нарушения микроциркуляции крови. Если процесс локализуется в головном мозге, развивается малярийная кома. При тропической малярии в результате иммунопатологического процесса может возникать острый гемолиз эритроцитов, не пораженных плазмодием. Массивный гемолиз приводит к острой почечной недостаточности. При всех формах малярии могут наблюдаться ранние рецидивы, связанные с развитием сохранившихся эритроцитарных форм паразита при снижении иммунитета.
Иммунитет. Новорожденные от матерей, переболевших малярией, получают пассивный иммунитет, сохраняющийся 3 – 6 мес. Врожденной невосприимчивостью к P. vivax обладают коренные жители Западной Африки. Устойчивость к P. falciparum свойственна лицам с врожденными гемоглобинопатиями. Например, при серповидно-клеточной анемии зараженные эритроциты удаляются из кровотока до завершения в них шизогонии. Приобретенный иммунитет непродолжителен, возникает к определенному виду возбудителя и поддерживается повторными заражениями. Развитием иммунитета объясняется самопроизвольное излечение. Механизмы иммунного ответа сложны и включают как клеточный, так и гуморальный компоненты, причем клеточный компонент имеет более выраженную протективную значимость. На ранних стадиях малярии большую роль играет фагоцитоз.
Лабораторная диагностика. Важнейшим методом является микроскопическое исследование препаратов крови: толстой капли и мазка, окрашенных по Романовскому – Гимзе. Кровь берут из пальца, начиная со стадии предвестников приступа. Толстая капля обладает значительным преимуществом перед мазком: за одно и то же время можно просмотреть в 20 – 50 раз большее количество крови. Толстую каплю окрашивают в нефиксированном состоянии, при этом эритроциты разрушаются, а плазмодии деформируются. Ядро плазмодия окрашивается в вишнево-рубиновый цвет, цитоплазма – в сине-голубой. При всех видах малярии, кроме тропической, в толстой капле и мазке обнаруживаются все стадии развития возбудителя. При неосложненной тропической малярии в периферической крови обнаруживаются лишь юные шизонты в форме перстней (иногда одновременно 2 – 3 в одном эритроците) и через 8 – 10 дней после начала заболевания – гаметоциты полулунной, или серповидной, формы.
Серологические реакции (РИФ, ИФМ и др.) имеют ограниченное применение, так как дают положительную реакцию лишь со второй недели заболевания; чаще используются при обследовании доноров или в серологических эпидемиологических исследованиях. Разработан новый метод диагностики – ДНК-зонды с различными метками. Метод чувствительный, основан на обнаружении в лизированной крови высокоспецифических для возбудителя фрагментов ДНК.
Специфическая профилактика и лечение. ВОЗ проводятся изыскания по созданию антиспорозоитной, антимерозоитной и антигаметной вакцин с использованием генно-инженерных методов. Вакцины уже созданы в Колумбии, США и Швейцарии, их эффективность изучается.
Для лечения используют многочисленную группу противомалярийных препаратов: производные 4-аминохинолина (хлорохин, плаквенил), 8-аминохинолина (примахин), хинин, пириметамин, сульфаниламиды и др.
Токсоплазма
Единственной патогенной для человека токсоплазмой является Toxoplasma gondii, открытая в 1908 г. Ш. Николем и Л. Мансо. Она относится к типу споровиков, отряду Coccidia, обладает широко развитыми приспособительными механизмами, которые позволяют ей обитать на разных континентах и широтах, паразитировать и размножаться в сотнях видов млекопитающих и птиц, поражать различные клетки и ткани хозяина. При всем этом токсоплазма относительно безвредный паразит, так как заражение ею не всегда ведет к каким-либо заметным вредным последствиям. Основным хозяином служат кошки (домашняя или дикие кошачьи), в которых наряду с бесполыми фазами протекают и половые стадии развития. Любое теплокровное животное, а также человек потенциально являются промежуточным хозяином, в котором развитие токсоплазмы может доходить до образования тканевых цист. В цистах идет бесполое размножение. В результате формируются цистозоиты (мерозоиты), которые, заглатываясь с мясом другим промежуточным хозяином, начинают размножаться и могут вызывать у него острую форму болезни. На этой фазе T. gondii инвазивна для многих хозяев, в том числе и для человека. Так же заражаются и кошки. Характерной особенностью паразита является внутриклеточное прохождение цикла развития. Детерминированный только в мужскую сторону гамонт претерпевает множественное деление, в результате чего образуются многочисленные микрогаметы, в то время как гамонт, детерминированный в женскую сторону, развивается в единственную крупную макрогамету. Размножаются токсоплазмы только в цитоплазме живой клетки-хозяина.
Жизненный цикл токсоплазмы включает в себя четыре основных этапа развития: шизогонию, эндодиогению (внутреннее почкование), гаметогонию, спорогонию. Шизогония, гаметогония и начало спорогонии протекает только в клетках эпителия кишечника представителей семейства кошачьих, спорогония завершается во внешней среде, а эндодиогения осуществляется в клетках тканей промежуточного хозяина (и человека) и в клетках кошачьих. Гаметогония – половая стадия, остальные – стадии бесполого размножения.
В органах экспериментально зараженных мышей токсоплазмы имеют форму полумесяца или дольки апельсина (рис. 118) размерами 2 – 4 × 4 – 7 мкм (при внутриклеточном расположении) или чуть крупнее – до 10 мкм (при разрушении клеткихозяина). По Романовскому – Гимзе протоплазма паразита окрашивается в голубой цвет, в ней часто выявляются гранулы и небольшие вакуоли. Полюса окрашиваются несколько интенсивнее. Ядро имеет рубиново-красный цвет и расположено немного ближе к более закругленному полюсу клетки, имеет зернистую или дольчатую структуру. Органом движения у них служит сеть из 12 – 16 тончайших волокон, отходящих от заостренного конца тела к центру по поверхности пелликулы; сеть видна только в электронном микроскопе. Помимо единичных паразитов в препаратах могут встречаться скопления токсоплазм – псевдоцисты и цисты. Псевдоцисты образуются в активной фазе заболевания и представляют собой временные скопления токсоплазм в вакуолях цитоплазмы клетки-хозяина, в которой они размножались. Эти скопления не имеют собственной оболочки. Цисты токсоплазм встречаются в организме чаще при затухающем процессе и обнаруживаются преимущественно в мозге, сетчатке глаза, матке, миокарде и скелетных мышцах. Цисты окружены двуслойной оболочкой. Они образуются в вакуоле цитоплазмы клетки-хозяина, но имеют собственную оболочку. Когда клетка разрушается, циста оказывается свободно лежащей на фоне ткани. Размеры цист – 20 – 100 мкм.
Токсоплазмы можно культивировать только в присутствии живых клеток – в тканевых культурах или в эмбрионах, где они и размножаются внутриклеточно при температуре 37 – 39 °C.
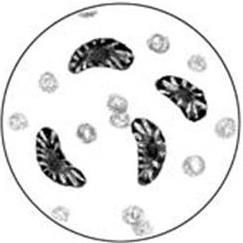
Рис. 118. Toxoplasma gondii
Мазок крови
Токсоплазмоз для человека является природно-очаговой зооантропонозной инфекцией. Восприимчивость людей к токсоплазмам высока. Заражение происходит либо плацентарным путем от больной матери плоду, либо алиментарным путем при попадании цист с пищей, водой, через грязные руки и т. д. В соответствии с этим различают врожденный (фетальный) и приобретенный токсоплазмоз.
Патогенез и клиника. Гибель клеток хозяина связана непосредственно с эндодиозоитами (трофозоитами), которые обладают тропизмом в отношении паренхиматозных клеток и клеток системы мононуклеарных фагоцитов. Люди относительно резистентны к инвазии, поэтому клиника может быть весьма вариабельной: от незаметных форм до поражений лимфатических узлов, пневмонии, энтероколита, хориоретинита, гепатита, нефрита и т. д. Часто появляется пятнисто-папулезная сыпь. При врожденном токсоплазмозе отмечаются такие поражения со стороны плода, как гидро– или микроцефалия, хориоретинит, обызвествления в мозге. Такие последствия наступают, только если мать сама впервые заражается во время беременности. Если инфекция была у нее еще до этого, мать оказывается иммунной, и заболевания плода не наступает.
Лабораторная диагностика. Для исследования используют костный мозг, кровь, ликвор, различные экссудаты, биоптаты тканей, кусочки плаценты, соскоб полости матки, пунктат лимфатического узла и т. д. В этих материалах возбудитель обнаруживается в мазках и срезах тканей при окраске по Романовскому – Гимзе. Выявление цист или псевдоцист, нафаршированных паразитами, преимущественно в головном мозге или других тканях ЦНС свидетельствует в пользу хронической инфекции. При биологическом методе здоровым животным вводится исследуемый материал (внутрибрюшинно или в головной мозг). Если животные (белые мыши, хомячки, кролики) погибают, в их органах обнаруживаются токсоплазмы. Если не погибают, то за ними ведут наблюдение в течение 6 нед., после чего ставят серологические реакции для выявления специфических антител. Можно забивать зараженное животное и материалом от него заражать новое животное. Обычно в брюшной полости зараженного животного скапливается экссудат, содержащий большое количество токсоплазм. Для биологической пробы могут быть использованы 7 – 8-дневные куриные эмбрионы, которых обычно заражают на хорион-аллантоисную оболочку. Для диагностики и эпидемиологических целей используется серологическая реакция с красителем Себина – Фельдмана. Механизм этой реакции связан с появлением у больных через 2 – 3 нед. антител, которые воздействуют на наружную мембрану выращенных в лабораторных условиях живых токсоплазм, делая ее непроницаемой для щелочного раствора метиленового синего. Поэтому в присутствии «положительной» сыворотки паразиты не окрашиваются. Могут быть использованы также непрямая РИФ, РСК и РПГА, но иногда при хроническом заболевании они бывают отрицательными. При аллергическом методе делают пробу с токсоплазмином, в основе которой лежит ГЧЗ.
Специфическая профилактика не разработана. Для лечения используют хлоридин в сочетании с сульфаниламидами, пириметамин и трисульфапиримидиновые препараты.

