Книга: Инсульт. Жизнь до и после
Назад: Глава 3. Диета при атеросклерозе
Дальше: Глава 5. Мерцательная аритмия как фактор риска инсульта
Глава 4. Гипертоническая болезнь как предвестник инсульта
В настоящее время общепризнано, что гипертоническая болезнь – один из главных факторов риска развития сердечно-сосудистых заболеваний. Если для инфаркта миокарда эта болезнь стоит в ряду прочих факторов риска, то для инсульта она наиболее прогностически важна. Не будет преувеличением сказать, что, нормализовав давление, мы сделали б́ольшую часть зависящего от нас для того, чтобы избежать инсульта.
Артериальная гипертензия – самое распространенное заболевание в мире. Около 30 % населения Земли имеет повышенное артериальное давление. В 95 % случаев это гипертоническая болезнь, на долю остальных 5 % приходится симптоматическая артериальная гипертензия, осложняющая такие заболевания, как, например, гломерулонефрит или некоторые опухоли. О наличии высокого АД знает не более половины больных, причем лишь половина из информированных получает хоть какое-нибудь лечение и только половине из них удается понизить его до нормальных цифр. Таким образом, эффективно лечится около 12 % больных гипертонией.
Артериальное давление – это сила, с которой кровь давит изнутри на стенки артерий. Систолическое (верхнее) определяется давлением крови во время сокращения сердца – систолы. Диастолическое (нижнее, его некоторые больные почему-то называют сердечным) обусловлено давлением крови на сосуды в момент расслабления сердца – диастолы. Кровяное давление поддерживает циркуляцию крови в организме. Благодаря ему клетки получают кислород и питательные вещества, обеспечивающие жизнедеятельность.
У здорового человека АД нестабильно, оно снижается и повышается в зависимости от жизненных обстоятельств. Тяжелая физическая работа или эмоциональная нагрузка могут вызвать увеличение давления, а во сне оно, как правило, уменьшается.
Процесс регулирования АД осуществляется тремя способами:
1. Изменение силы сердечных сокращений и их частоты. Чем выше эти показатели, тем выше АД.
2. Изменение тонуса стенок артерий. Сужение стенок этих сосудов ведет к повышению АД.
3. Изменение количества воды в организме. Чем больше почки выводят жидкости из организма, тем меньше становится объем циркулирующей крови, что снижает АД.
Здоровый организм регулирует АД самостоятельно. Однако чрезмерные нагрузки, стресс, вредные привычки, злоупотребление поваренной солью могут нарушить этот процесс, особенно у генетически предрасположенных к гипертонии людей.
Многие жители блокадного Ленинграда, выжившие во время войны, умерли вскоре после ее окончания от тяжелой гипертонической болезни. Врачи склонны связывать «блокадную» гипертонию с нечеловеческими условиями жизни, которые оказывали непрерывное стрессовое воздействие на ленинградцев.
Как правило, гипертоническая болезнь прогрессирует постепенно, многие годы, в связи с чем человек не замечает повышенного уровня АД до тех пор, пока не возникнут осложнения – инфаркт или инсульт.
Риск артериальной гипертензии увеличивается, если у ваших родителей или близких родственников было высокое АД или они перенесли инсульт в молодом возрасте. По мере старения доля гипертоников среди населения растет. Избыточный вес также не прибавляет нам здоровья. Каждый лишний килограмм повышает АД на 1–2 мм ртутного столба. Злоупотребление алкоголем и курение стимулируют активность симпатической нервной системы, провоцируя выделение адреналина, что ухудшает состояние тонуса сосудов и способствует подъему давления. Нарушение режима труда и отдыха, психоэмоциональное перенапряжение также отрицательно влияют на гормональный баланс, являясь пусковым фактором для развития гипертонии или содействуя ее прогрессированию.
Как измерить давление
Для того чтобы иметь представление об уровне своего АД, не обязательно все время ходить к врачу. Процесс измерения прост и доступен практически каждому. Подходит любой тонометр из имеющихся в продаже. Предпочтение надо отдать обычным дешевым тонометрам со шкалой в виде циферблата и стрелки. Они удобны и обладают предсказуемой относительно небольшой погрешностью. Автоматические и полуавтоматические тонометры тоже можно использовать, особенно если у вас ослаблен слух. Правда, к их показаниям надо относиться несколько более настороженно, особенно в пожилом возрасте. Нежелательно пользоваться автоматическими тонометрами с манжеткой, накладывающейся на запястье. Их показания наименее точны. Надо сказать, что результаты измерения, полученные с помощью любых автоматических тонометров, не считаются достоверными – таковы рекомендации Всемирной организацией здравоохранения.
Одна из моих пациенток в течение двух дней звонила мне, жалуясь на головную боль. Цифры АД, которые она мне сообщала, не вызывали опасений, поэтому я рекомендовал ей прием обезболивающих средств. На третий день я нашел возможность посетить больную и измерить АД своим тонометром. Оказалось, систолическое давление у пациентки превышало 200 мм рт. ст. При измерении автоматическим тонометром, накладывающимся на запястье, цифры были 140/70.
Сделаем важный вывод: если результаты измерений существенно отличаются от ожидаемых, постарайтесь как можно скорее измерить давление другим аппаратом либо срочно обратитесь к врачу.
Правила измерения АД:
1. Перед процедурой необходимо расслабиться и отдохнуть в течение 2–5 минут.
2. За 30 минут до измерения нельзя употреблять кофе, чай и алкоголь. Также нельзя курить.
3. Манжета накладывается на середину плеча ровно, без перегибов (обычно нижний край ее при этом на 2 см выше локтевого сгиба).
4. Рука должна лежать на столе. Сидеть нужно спокойно и прямо, ноги следует поставить на пол.
5. Нагнетать давление в манжете надо равномерно до уровня, превышающего обычный на 30 мм рт. ст.
6. Зафиксировать капсулу стетоскопа в локтевой ямке. Появление отчетливых тонов соответствует уровню систолического АД, их исчезновение – уровню диастолического АД.
7. Желательно произвести измерение на обеих руках. Разница во времени при неоднократных измерениях на одной руке должна быть не менее 3–5 минут.
В настоящее время общепризнано, что регулярное самостоятельное измерение АД обеспечивает оптимальный контроль над эффективностью лечения.
Обычно для записи результатов измерения давления врачи рекомендуют завести тетрадь, где показатели фиксируются в виде таблицы примерно такого вида (таблица 3).
Таблица 3. Результаты измерения давления
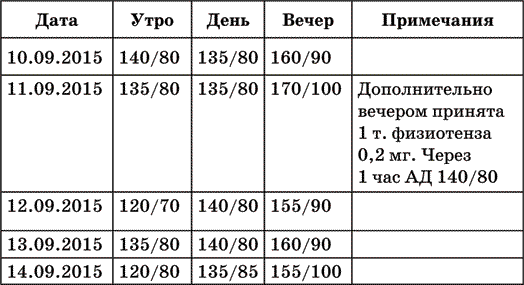
Имея возможность оценить результаты самостоятельных измерений АД, врач может сделать вывод об эффективности терапии и необходимости внесения изменений в назначения. Например, изучив приведенную таблицу, можно заметить, что у данного пациента АД обычно повышается вечером, следовательно, надо назначить дополнительный прием препарата в середине дня, чтобы к вечеру развилось его действие.
В таблице 4 приведена классификация уровня артериального давления и представлены рекомендации по тактике лечения при впервые выявленном его повышении (из книги «Профилактика, диагностика и лечение первичной артериальной гипертензии в Российской Федерации»).
Таблица 4. Классификация уровня артериального давления и рекомендации при впервые выявленном его повышении
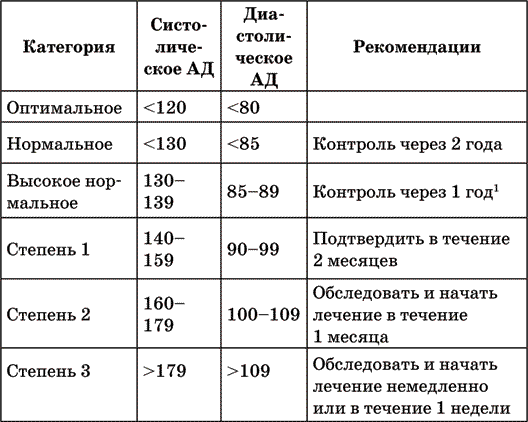
1 Необходимо рекомендовать немедикаментозные методы коррекции, а при их неэффективности назначается медикаментозная терапия.
Остановимся подробнее на немедикаментозных методах лечения.
Первый шаг на пути к выздоровлению – изменение образа жизни. Стрессы, переживания, недосыпание и работа без выходных представляют для вас опасность. Надо постараться оградить себя от стресса… Дать такой совет очень легко, но как его выполнить? Нет, не надо бросать работу и семью, «уходить в болезнь» и не думать больше ни о чем, кроме здоровья. Об этом речь, конечно, не идет. Но, может быть, у вас есть возможность сократить объем обязанностей, отказаться от подработки или перейти на более спокойное место? Если это так – прекрасно! Есть шанс, что давление нормализуется без лекарств.
Несколько лет назад я познакомился с врачом, который в течение длительного времени трудился на Кубе. Он рассказал мне, что в этой стране практически не болеют гипертонией. Жизнерадостные кубинцы много танцуют, мало работают и легко относятся к неприятностям. Такой образ жизни предотвращает развитие данного недуга.
На начальных стадиях гипертонической болезни физические упражнения могут быть так же эффективны, как лекарства. Благоприятное воздействие физкультуры на артериальное давление доказано в клинических исследованиях на большом количестве пациентов. Помимо этого регулярные тренировки помогут снизить вес, нормализовать самочувствие и сон, повысить прочность костной ткани. Подойдет ходьба или, например, занятия на велотренажере. Доказано, что 10-минутные ежедневные тренировки на велотренажере могут улучшить состояние сосудов, что приводит к снижению артериального давления и способно даже затормозить процесс развития атеросклероза.
На первых занятиях установите для себя какой-то минимум нагрузки, от выполнения которого вы не откажетесь ни при каких обстоятельствах. Не ставьте невыполнимых задач и не изнуряйте себя.
Но определенный комплекс упражнений выполняйте ежедневно.
86-летний мужчина, которого я наблюдаю в связи с целым рядом хронических заболеваний, ежедневно совершает двухкилометровую прогулку. Ни дождь, ни снегопад, ни мороз ни разу не заставили его отказаться от этой традиции. Я часто привожу его в пример тем пациентам, которые говорят, что возраст, болезни и погодные условия мешают им заниматься физкультурой… Как гласит пословица, «хочешь – найдешь способ, не хочешь – причину».
В настоящее время доказано, что чем выше исходное давление, тем эффективнее аэробные упражнения снижают АД. Таким образом, именно при выраженной артериальной гипертензии физическая нагрузка наиболее полезна. Существуют интересные наблюдения – оказывается, при занятиях физкультурой 30 и 60 минут в день гипотензивный эффект примерно одинаков. Однако он проявляется при кратности занятий, составляющей 3 раза в неделю и более. Таким образом, регулярность нагрузок важнее, чем их продолжительность.
Третьим способом немедикаментозного воздействия на течение гипертонической болезни является соблюдение бессолевой диеты. Вспоминаются слова Гиппократа, который охарактеризовал гипертоников так: «Люди, едящие много соли, имеют твердый пульс и рано умирают от заболеваний сердца и головного мозга». В одной фразе он обозначил одну из главных причин гипертонии, метод ее выявления, доступный на тот момент (определение такой характеристики, как твердость пульса), и прогноз. Правильная диета может быть важнейшим условием снижения давления, причем результат проявляется очень быстро, уже через несколько дней. В идеале пищу солить не надо совсем. Хлорид натрия присутствует практически повсеместно, и необходимое его количество организм усвоит даже из несоленых продуктов. Вместо соли можно употреблять специи и травы, они придадут еде более насыщенный вкус без вреда для здоровья. Если от соли сразу отказаться тяжело, досаливать можно, но ваш максимум – 4–5 г в сутки. Перестать солить продукты бывает иногда трудно, но опыт показывает, что за несколько месяцев организм привыкает к снижению соли в пище, и те продукты, которые вы ели раньше, будут казаться пересоленными. Помните, что много соли есть не только в селедке или соленых огурцах, но и в консервах, бульонных кубиках, готовых супах, сыре.
Лекарственная терапия гипертонической болезни
В декабре 1952 года 74-летний И. В. Сталин, глава одного из величайших государств мира, человек, определявший судьбы планеты, вызвал к себе для консультации академика В. Н. Виноградова, который был на тот момент одним из крупнейших медицинских специалистов в мире. Сталин жаловался на головные боли, утомляемость и плохой сон. Была диагностирована гипертоническая болезнь. Рекомендации свелись лишь к ограничению нагрузок, что для Сталина, естественно, было неприемлемо – это означало бы отказаться от управления страной. Академик Виноградов вскоре был репрессирован, а менее чем через три месяца Сталин скончался от геморрагического инсульта, явившегося закономерным следствием нелеченной гипертонической болезни.
В декабре 2002 года в одной из деревень Тверской области 74-летний пенсионер, работавший всю жизнь в местном колхозе, вызвал на дом фельдшера из амбулатории. Он жаловался на головные боли, утомляемость и плохой сон. Была диагностирована гипертоническая болезнь, рекомендованы ежедневный самостоятельный контроль АД с помощью тонометра, бессолевая диета и два гипотензивных препарата. Летом 2003 года, находясь на отдыхе в деревне, я осмотрел этого человека. Самочувствие его к тому времени значительно улучшилось, цифры АД не превышали 140/80, больной был активен, занимался домашним и приусадебным хозяйством. Терапия и диета не менялись до сих пор (2016 год). Наблюдение продолжается.
В общем, медицина и фармакология добились некоторых успехов. За последние 40–50 лет было синтезировано большое количество препаратов, способных удержать АД в норме. Поэтому, если попытки нормализовать давление с помощью немедикаментозных мероприятий оказались безуспешными, вам надо начать принимать лекарственные препараты.
Лечение, как правило, продолжается всю жизнь. Дело в том, что гипертоническую болезнь в подавляющем большинстве случаев вылечить не удается. Постоянный прием лекарств лишь поддерживает АД на нормальном уровне, обеспечивая профилактику инфаркта, инсульта и защищая так называемые органы-мишени от неблагоприятного воздействия на них повышенного давления.
Курсовое лечение и тем более эпизодическое применение лекарств опасны. После окончания приема препаратов давление в лучшем случае возвращается к исходным цифрам, а в худшем (обычно при прекращении приема клофелина или бета-блокаторов) происходит феномен рикошета – АД резко повышается, возникает гипертонический криз, который может закончиться инсультом или инфарктом.
Цель, к которой мы стремимся, – достижение уровня АД 140–120/85–70 мм рт. ст. Это относится к больным любого возраста, в том числе и пожилым. При быстром падении АД в первые дни возможно небольшое ухудшение состояния в виде головокружения и слабости. Поэтому АД обычно снижают, постепенно увеличивая дозу препаратов, а не назначая ее сразу. Впрочем, вопрос дозировки решается не больным, а врачом.
В следующих разделах перечислены препараты для лечения гипертонической болезни.
Мочегонные препараты
Эти препараты довольно часто рекомендуются при гипертонической болезни. Основное их назначение – выведение из организма соли и воды. Этим достигается снижение давления. Тяжелые побочные эффекты от них возникают редко; обычно они сопровождают прием самых сильных препаратов – фуросемида, урегита, особенно если их применение не контролируется врачом. Мочегонные могут вызывать головокружение, слабость, судороги, нарушения сердечного ритма. Прием препаратов калия (аспаркам, панангин) помогает предотвратить развитие побочных эффектов.
Однажды я приехал на вызов к пациенту, который жаловался на слабость и учащенное неритмичное сердцебиение. На ЭКГ регистрировалась мерцательная аритмия, АД было понижено до цифр 70/40. При опросе выяснилось, что этот человек страдал гипертонической болезнью и участковый врач прописал ему 1 таблетку фуросемида 1 раз в 3 дня. Больной неправильно понял назначение и принимал по 1 таблетке 3 раза в день. Через 4 дня такого «лечения» он почувствовал себя плохо и решил вызвать скорую помощь. Капельное введение хлорида калия быстро восстановило ритм, затем нормализовалось давление. Было рекомендовано не превышать дозу фуросемида. К лечению добавлен аспаркам.
В настоящее время синтезированы и широко применяются калийсберегающие мочегонные (например диувер), которые лишены такого тяжелого побочного эффекта и переносятся очень хорошо.
Как ни удивительно, но до сих пор встречаются люди, которые принимают мочегонные (обычно фуросемид), чтобы сбросить вес. Данный препарат даже включен в список лекарств, запрещенных к употреблению спортсменами. Перед соревнованиями они иногда пытаются снизить свой вес с целью приведения его в соответствие определенной весовой категории. Очевидно, что это не приносит никакой пользы организму, ведь выводится не жир, а вода. Ну а спортсмены, принявшие мочегонное, будут чувствовать слабость и судороги. Возможны и другие побочные эффекты, что вряд ли поможет им достичь высоких результатов. Помните, что здоровым людям такие препараты принимать нельзя! Это не витамины.
Надо отметить, что приверженность больных лечению мочегонными невысока. Людям не нравится побочный эффект, и они не всегда понимают, для чего вообще нужен их прием. Нередко приходится слышать: «Зачем мне мочегонные? У меня с этим все в порядке, мочи достаточно». В действительности такие препараты очень хороши для лечения гипертонической болезни. Они меняют состав мочи, способствуя более интенсивному выведению из организма натрия, что помогает снизить давление даже у тех людей, у которых отделяется нормальное количество мочи. Часто к рекомендациям пациентов, страдающих гипертонией, устойчивой к проводимому лечению, бывает достаточно добавить мочегонный препарат, чтобы АД быстро пришло в норму.
Бета-блокаторы
К ним относятся препараты с международным названием, оканчивающимся на «лол» (пропранолол, метопролол, бисопролол, карведилол). Они более известны под такими торговыми называниями, как анаприлин, эгилок, беталок ЗОК, конкор, дилатренд.
Данные препараты обладают двумя основными свойствами – обеспечивают урежение сердечного ритма и ослабление силы сокращений сердечной мышцы. Этим и достигается их гипотензивный эффект. Кроме того, их прием предотвращает нарушения сердечного ритма.
Бета-блокаторы снижают потребность сердечной мышцы в кислороде, что делает их незаменимыми в лечении стенокардии и острого инфаркта миокарда.
Главным побочным действием препаратов этой группы является способность вызывать бронхоспазм, ухудшая течение бронхиальной астмы и хронического обструктивного бронхита. Людям, страдающим этими заболеваниями, противопоказаны даже самые современные бета-блокаторы. Другой их побочный эффект – способность маскировать симптомы гипогликемии, что заставляет соблюдать осторожность при назначении бета-блокаторов больным сахарным диабетом. Опыт показывает, что этот побочный эффект встречается очень редко. Из-за вызываемого этими препаратами сужения сосудов их стараются не назначать при таком заболевании, как облитерирующий атеросклероз сосудов нижних конечностей.
Для бета-блокаторов типично развитие привыкания. Через некоторое время после начала их приема организм приспосабливается к ним, и их действие ослабевает. Отсюда следуют два важных вывода. Первый: ни в коем случае нельзя быстро отменять эти препараты. Организм ответит учащением пульса и резким подъемом давления.
Одна из моих пациенток была госпитализирована в больницу для планового удаления желчного пузыря. Несмотря на мое предупреждение о том, что прием эгилока нельзя прекращать ни на один день, она все же не приняла его в день операции. За полтора часа до оперативного вмешательства у нее возник тяжелый гипертонический криз, чего с ней не случалось уже несколько лет, так как схема лечения была давно отрегулирована и сбоев не давала. АД удалось снизить с большим трудом, операция была перенесена. Через 3 дня она все же была благополучно прооперирована. Прием гипотензивных препаратов в день операции никакого вреда ей не принес.
Второй вывод: нередко для достижения оптимального результата бывает необходимо постепенное ступенчатое увеличение дозы. Обычно достаточно 2–3 таких «ступеней», чтобы лекарства заработали в полную силу.
Завершая разговор о препаратах этой группы, надо отметить, что благодаря своему противоаритмическому действию они чрезвычайно эффективны. Их регулярный прием (естественно, при отсутствии противопоказаний) показан практически всем больным, перенесшим инфаркт миокарда.
Ингибиторы АПФ
К препаратам этой группы относятся лекарства с международным названием, оканчивающимся на «прил» (каптоприл, эналаприл, лизиноприл, периндоприл). Торговые названия – капотен, ренитек, диротон, престариум.
Спектр их положительных воздействий очень широк. Именно синтез ингибиторов АПФ произвел прорыв в лечении гипертонической болезни, ИБС, сердечной недостаточности. Создание первого препарата из этой группы далось ученым нелегко. Затраты составили сумму, которой было бы достаточно для постройки авианосца (в России, кстати, на данный момент такой корабль всего один, хотя их требуется гораздо больше). Но полученный результат оправдал все ожидания. Препараты этой группы расширяют периферические вены и артерии, снижают нагрузку на сердце, препятствуют выведению с мочой необходимых организму веществ, замедляют гипертрофию левого желудочка и даже способствуют обратному его развитию. Их вклад в лечение сердечной недостаточности очень велик, благодаря им появилась возможность значительно улучшить качество жизни и ее продолжительность больным, перенесшим крупноочаговый инфаркт, а также страдающим пороками сердца и кардиомиопатиями.
Побочные действия встречаются относительно редко. Самый распространенный из них – сухой кашель. Он возникает не чаще чем в 10 % случаев, причем обычно у женщин. После отмены этих препаратов кашель быстро проходит.
В настоящее время ингибиторы АПФ доступны по цене и хорошо сочетаются с другими гипотензивными средствами. Эти качества, а также высокая эффективность и нормальная переносимость делают их наиболее часто назначаемыми лекарствами для лечения больных сердечно-сосудистыми заболеваниями.
Блокаторы рецепторов к ангиотензину 2
Международное название этих препаратов оканчивается на «сартан» (лозартан, вальсартан, кандесартан, телмисартан, азилсартан). Торговые названия – козаар, диован, атаканд, микардис, эдарби.
Действие этих лекарственных средств во многом сходно с действием ингибиторов АПФ. Однако их воздействие, как правило, происходит медленно и достигает максимума через несколько недель регулярного приема. Сартаны редко вызывают кашель, поэтому при непереносимости ингибиторов АПФ из-за возникшего кашля может быть целесообразен переход на препараты этой группы. Правда, они существенно дороже и поэтому не получили пока столь широкого распространения.
Блокаторы кальциевых каналов
Международное название препаратов этой группы заканчивается на «дипин» (нифедипин, исрадипин, амлодипин, лерканидипин). Торговые названия – коринфар, ломир, норваск, нормодипин, калчек, занидип.
Это средства, ускоряющие сердечный ритм и обладающие выраженным сосудорасширяющим действием. В настоящее время для постоянного приема обычно назначаются препараты продленного действия – коринфар ретард, норваск. Они сохраняют свой эффект 12–24 часа после приема и достаточно надежно снижают давление. Препараты короткого действия, например коринфар, пригодны лишь для однократных приемов с целью купирования гипертонического криза.
Блокаторы кальциевых каналов могут быть полезны для комплексной терапии стенокардии. Они улучшают кровоток в коронарных артериях и снимают сосудистый спазм.
Основные побочные действия препаратов этой группы – покраснение лица, учащение сердцебиения, отеки лодыжек и голеней.
Одна из моих пациенток в течение нескольких месяцев принимала норваск, который достаточно надежно снижал ей давление, и его переносимость была хорошей. Во время автобусной экскурсии по Европе она длительное время находилась в сидячем положении, в результате чего у нее появились отеки на голенях. Вероятнее всего, это был побочный эффект норваска. После возвращения к обычному образу жизни отеки прошли. Все же, как правило, при обнаружении отеков блокаторы кальциевых каналов приходится заменять препаратами другой группы.
К блокаторам кальциевых каналов относятся также верапамил и дилтиазем. Они обладают противоаритмической активностью, что позволяет применять их для лечения больных, страдающих различными формами нарушения ритма.
ВниманиеВерапамил и дилтиазем несовместимы с бета-блокаторами. Одновременный их прием очень опасен и может вызвать остановку сердца. Нифедипин и амлодипин можно принимать одновременно с бета-блокаторами, более того, это сочетание используется довольно часто и прекрасно себя зарекомендовало.
Альфа-адреноблокаторы
Международное название препаратов этой группы оканчивается на «зозин». Чаще всего во врачебной практике используются празозин и доксазозин (кардура). Побочным эффектом является недержание мочи, иногда возникающее при их приеме. Это качество позволяет назначать их для лечения гипертонической болезни у мужчин, страдающих аденомой предстательной железы. Прием кардуры относительно безопасно снижает давление и попутно облегчает мочеиспускание.
Препараты центрального действия
Узнать препараты этой группы можно по окончанию «нидин». Это клонидин (клофелин), моксонидин (физиотенз, цинт) и рилменидин (альбарел).
Их механизм работы заключается в том, что они «не разрешают» мозгу направлять сигналы, вызывающие сужение сосудов. Эти препараты чрезвычайно действенны и для экстренного снижения АД подходят, пожалуй, лучше всего. Однако в настоящее время постоянный прием клофелина назначают крайне редко, да и к остальным препаратам данной группы относятся с осторожностью. Это связано с возможностью привыкания, эффектом «отдачи» и плохой переносимостью.
При приеме клофелина возникают сонливость, сухость во рту и общее ощущение разбитости. Кроме того, при внезапной отмене этого препарата может произойти гипертонический криз, который невозможно купировать ничем, кроме того же клофелина. Привыкание заставляет увеличивать дозу препарата, поэтому нередко приходится видеть больных, которые, однажды начав лечиться небольшими дозами клофелина, постепенно дошли до 5–6 таблеток в сутки. Клофелин не сочетается с алкоголем, который многократно усиливает его действие.
Работая на скорой помощи, я неоднократно успешно снимал гипертонические кризы путем внутривенного применения клофелина. При медленном введении одной ампулы он действовал относительно безопасно. Но однажды, когда я начал вводить этот препарат 55-летнему мужчине, цифры АД у него за несколько секунд упали с 250/110 до 100/50. Оказалось, что накануне он выпил около бутылки водки, о чем сначала умолчал. Остатки алкоголя «прореагировали» с клофелином, вызвав резкое снижение давления. Интересно, что такая реакция наступила после введения около 1/20 части ампулы.
Нежелательные последствия приема клофелина привели к тому, что в настоящее время врачи практически полностью отказались от его назначения в качестве базовой терапии. Тем не менее для купирования гипертонического криза он может применяться, поэтому наличие его в домашней аптечке очень желательно. Физиотенз и альбарел тоже могут использоваться для экстренного снижения АД. Действуют они несколько слабее, зато переносятся лучше и не имеют столь выраженного побочного эффекта.
Следует помнить, что после приема клофелина с целью снятия гипертонического криза необходим постельный режим на несколько часов. Клофелин вызывает резкое падение давления при переходе тела в вертикальное положение.
Комбинированные препараты
В настоящее время фармацевтическими фирмами часто выпускаются препараты, содержащие в себе два и более гипотензивных веществ. Рациональным сочетанием является, например, комбинация мочегонных с ингибиторами АПФ или бета-блокаторами, бета-блокаторов с блокаторами кальциевых каналов (только нифедипином или амлодипином). Пациенты любят комбинированные препараты, ведь психологически легче принять одну таблетку, чем две. Пить их «горстями» никому не нравится. Однако у таких лекарств есть один существенный недостаток. Иногда в процессе подбора терапии возникает необходимость в увеличении или уменьшении дозы одного из лекарственных средств или внесении других изменений. Например, выясняется, что больному достаточно принимать мочегонное через день, а доза престариума должна быть разделена на два приема. Если такому пациенту назначен комбинированный препарат, от него придется отказаться и назначить его компоненты порознь.
Лечение гипертонического криза
Гипертонический криз – это острое и значительное повышение АД, сопровождающееся характерной клинической симптоматикой. Как правило, больные ощущают головную боль, головокружение, учащенное сердцебиение, может возникать пелена перед глазами. Симптомы очень многообразны.
Причины повышения давления определить удается не всегда. Все же, как правило, прослеживается связь со следующими обстоятельствами:
• отрицательные эмоции, психические травмы, длительный стресс;
• нарушение бессолевой диеты, причем последствия злоупотребления солеными продуктами могут проявиться буквально через несколько часов и чаще от этого страдают женщины;
• употребление большого количества жидкости;
• изменение погоды (весной и осенью гипертонические кризы случаются чаще, чем летом и зимой);
• воздействие инфекционных заболеваний (иногда течение гипертонической болезни дестабилизируется на фоне гриппа или ОРВИ, поэтому при появлении симптомов этих заболеваний желательно чаще контролировать АД);
• резкое прекращение приема клофелина или бета-блокаторов.
Если лечение пациента хорошо отлажено, то вероятность возникновения криза снижается, но не исчезает совсем. Поэтому любой человек, страдающий гипертонической болезнью, должен быть готов к неотложным действиям для купирования гипертонического криза. Для этого необходимо заранее обсудить с лечащим врачом тактику при подъеме АД. Практика показывает, что почти всегда есть возможность справиться с этой проблемой самостоятельно, не прибегая к услугам скорой помощи.
Гипертонические кризы можно поделить на два типа: нейровегетативные и водно-солевые. При первом типе обычно наблюдаются тревога, испуг, возбуждение, дрожь в руках, учащенное мочеиспускание. Характерно появление головной боли. Систолическое давление повышено относительно больше, чем диастолическое (например, 210/90). Чаще всего этот тип криза возникает на фоне психических травм.
Тактика при нейровегетативном типе криза должна быть следующей:
1. Сесть или лечь. Принять 40–60 капель корвалола или валокордина. В некоторых случаях другие действия могут даже не понадобиться. Эмоциональное спокойствие играет огромную роль в снижении давления.
2. Принять под язык 1 таблетку коринфара, или клофелина, или физиотенза. Дозу препаратов и их наименование определяет лечащий врач. Если тактика не обсуждалась, начать надо с 10 мг коринфара.
3. Измерить АД через 30–40 минут после приема препаратов. Если появилась тенденция к его снижению, дополнительный прием обычно не требуется. Нормализация цифр АД не должна быть слишком быстрой: 2–3 часа – достаточный срок, чтобы оно вернулось к обычным показателям. Головная боль может пройти не сразу, отнеситесь к этому спокойно.
4. При ухудшении состояния или отсутствии тенденции к снижению давления рассмотреть вопрос о приеме дополнительных лекарств либо вызове скорой помощи.
5. Избегать в этот день эмоциональных и физических нагрузок.
6. Проанализировать причины происшедшего и постараться не повторять в дальнейшем действия, приведшие к повышению давления.
Второй тип гипертонического криза характеризуется появлением отечности лица, рук (тяжело снять кольцо с пальца), чувствуются сонливость и подавленность. Также отмечаются головные боли. Количество выделяемой мочи уменьшается. Диастолическое давление повышено больше, чем при первом типе криза (например, 180/130).
Тактика при водно-солевом типе криза следующая:
1. Сесть или лечь.
2. Принять внутрь или под язык 1 таблетку фуросемида или 25–50 мг гипотиазида. Дополнительно обычно рекомендуется 10 мг коринфара. Иногда назначают препараты из группы ингибиторов АПФ (капотен, престариум, эналаприл). Дозу препаратов и их наименование желательно обсудить с лечащим врачом заранее.
3. Измерить АД через 30–40 минут после приема препаратов. Важны не цифры давления, а наличие тенденции к его снижению. Хорошим признаком является появление мочеиспускания.
4. При ухудшении состояния или отсутствии тенденции к снижению давления рассмотреть вопрос о приеме дополнительных лекарств либо вызове скорой помощи.
5. Проанализировать причины случившегося. Анализ должен происходить с учетом съеденной пищи и количества выпитой жидкости. Это частая причина кризов такого типа. Вспомните, не употребляли ли вы слишком соленые продукты, и если да, откажитесь от них впредь.
Не всегда подъем давления может быть отнесен к первому или второму типу. К тому же реакция разных людей на лекарства может варьироваться в широких пределах. Поэтому приведенные здесь рекомендации стоит рассматривать лишь как попытку прояснить ситуацию, а не как руководство к действию. Назначения врача позволят лечиться при гипертоническом кризе более грамотно и четко.
Ответы на вопросы
Вопросы, которые задают пациенты, недавно начавшие получать лечение по поводу гипертонической болезни, как правило, однотипны. Людей интересуют побочное действие препаратов, возможность их длительного приема и другие аспекты. Некоторые моменты, вероятно, стали более ясны читателям после прочтения этой главы. На других придется остановиться отдельно.
1. Я не чувствую повышенного давления. У меня оно постоянно 170/100, голова не болит, работоспособность хорошая, зачем же мне лечиться?
Действительно, эта проблема волнует многих пациентов. Как уже упоминалось, довольно часто прогрессирование гипертонической болезни происходит медленно и человек может не ощущать повышенного АД. Иногда встречаются пациенты, живущие с давлением 200/100 и при этом не высказывающие никаких жалоб.
В настоящее время накоплено огромное количество данных, свидетельствующих о том, что повышенные цифры давления прямо связаны с такими заболеваниями, как инфаркт и инсульт. При этом прекрасное самочувствие человека не является фактором, влияющим на прогноз. Иначе говоря, инфаркт с одинаковой вероятностью может развиться как у пациента, который ежедневно мучается от головной боли, так и у человека, не испытывающего никаких симптомов, но, тем не менее, страдающего гипертонической болезнью. При этом очевидно, что в первом случае приверженность лечению будет выше.
Психологам давно известен такой факт: чем более далекие планы на будущее строит человек, тем большего успеха он сможет добиться в жизни. Вспомните, например, Кибальчича, который, сидя в одиночной камере и ожидая казни, рисовал чертеж космического корабля. На другом полюсе бомжи, которые занимаются сбором пустых бутылок, причем только до тех пор, пока не наберут сумму, нужную для покупки дешевой водки или вина. Что будет завтра, их не беспокоит.
Так и в отношении к лечению. Если человек осознает, что прием лекарств способствует продлению его жизни, он будет их принимать. Если ему все равно – не будет. Со стороны врачей было бы наивно надеяться, что все пациенты строят долгосрочные планы. Наша задача – разъяснить необходимость лечения. После этого дело за вами! Прочитав эту главу, вы получили информацию. И если вам не все равно, как вы будете чувствовать себя лет, например, через пять, лечиться надо.
2. Я прочитал листок-вкладыш к препарату, который назначил мне мой кардиолог. Там указано много противопоказаний и побочных действий. Надо ли мне принимать препарат?
Однозначно ответить на этот вопрос нельзя. Если вы рассказали лечащему врачу о заболеваниях, которыми страдаете помимо гипертонической болезни, то он, скорее всего, учел это при назначении вам препарата. К тому же не всегда пациенты могут правильно понять, что имеет в виду фирма-производитель, описывая те или иные побочные действия и противопоказания. Например, почечная недостаточность (часто встречающееся противопоказание для приема некоторых препаратов) и нетяжелое заболевание почек, например хронический пиелонефрит без хронической почечной недостаточности, – далеко не одно и то же. Хронический холецистит и хроническая печеночная недостаточность тоже имеют мало общего. Тем не менее некоторые пациенты, прочитав инструкцию и неверно ее истолковав, бросают прием лекарств, тем самым нанося себе вред! Помните: обычно чем более добросовестно фирма-производитель описала побочный эффект, тем менее опасен препарат. Побочные действия большинства препаратов встречаются очень редко и бесследно проходят при прекращении их приема. В любом случае, если вас что-то тревожит, надо проконсультироваться с врачом, а не прекращать лечение самостоятельно.
3. Неужели я должен принимать препараты от давления всю жизнь?
Как уже упоминалось, лечение гипертонической болезни – длительный процесс. Не исключено, что он будет продолжаться всю жизнь. Иногда давление снижается, например, после перенесенного инфаркта, при этом необходимость в лекарствах от давления уменьшается, но приходится добавлять другие препараты. Назначая какое-то средство, мы всегда помним, что из двух зол надо выбирать меньшее. В постоянном приеме лекарств, конечно, приятного мало. Но вред от них (а он, безусловно, присутствует) неизмеримо меньше, чем вред, который приносит организму нелеченная гипертоническая болезнь. В настоящее время накоплен большой опыт многолетнего применения противогипертонических лекарств. Он свидетельствует о том, что даже самые старые препараты (например, адельфан) способны продлить жизнь человека и предотвратить развитие инфаркта и инсульта.
4. У меня закончилась упаковка препарата для лечения гипертонии. Мне надо покупать еще или курс лечения завершен?
Как ни странно, очень часто препарат прекращают принимать, когда упаковка заканчивается. Если бы это не было столь распространенным явлением, я не стал бы включать такой вопрос в книгу. Ответ, думаю, для вас очевиден. Никаких курсов – только постоянный прием.
5. Я принимаю препараты от давления уже три дня. Давление снизилось недостаточно. Что делать?
Не стоит ожидать нормализации давления за 1–2 дня. Иногда такое бывает, но далеко не всегда. В течение первых нескольких дней мы должны отслеживать тенденцию. Если есть медленное и постепенное снижение давления, все в порядке. Если ничего не меняется, не исключено, что надо искать другой препарат. Помните, что лекарства назначаются именно путем подбора. Не всегда первая же схема бывает удачной, иногда приходится действовать методом проб и ошибок. Возможно, второе или третье назначение вашего врача будет более эффективным. Доверие к лечащему врачу и настойчивость в преодолении болезни являются необходимыми условиями успеха.
6. На второй неделе лечения давление стало нормальным. Не понизится ли оно еще больше, если я продолжу принимать препарат?
Эти опасения беспочвенны. Давление нормализуется вследствие правильно назначенной терапии. Дальнейший прием лекарства будет поддерживать его необходимую концентрацию в крови, что защитит вас от подъема давления. Прекращение приема быстро вернет его к прежним цифрам.
7. Я принимаю престариум в комбинации с арифоном уже 4 года. Все это время чувствую себя хорошо, давление не превышает норму. Надо ли менять схему лечения, чтобы не накопились побочные действия препаратов?
Нет, схему лечения менять не надо. Если препараты переносятся хорошо и виден результат их работы, то принимать их можно неограниченно долгий срок. Смена лекарств может неблагоприятно сказаться на состоянии здоровья.
8. Недавно у меня диагностировали гипертоническую болезнь. Назначено два препарата для ее лечения. Если я начну их принимать, я больше никогда не смогу жить без лекарств?
Ответ на этот вопрос необходимо знать всем, кто колеблется между тем, чтобы приступить к лечению, и тем, чтобы пустить все на самотек. Как правило, ход мыслей пациента такой: если я начну пить препарат, организм никогда не сможет сам отрегулировать давление. Я «подсяду» на таблетки, и со временем мне придется принимать все больше лекарств для того, чтобы снизить давление. А если я потерплю, организм сам что-нибудь придумает.
В действительности положение вещей прямо противоположное. Появление гипертонической болезни, особенно устойчивой к немедикаментозным мерам, о которых мы говорили выше, свидетельствует о том, что человек болен. Произошло разрегулирование системы управления собственным артериальным давлением. Ситуация эта не только необратима, но при отсутствии лечения имеет тенденцию к прогрессированию. Дело в том, что повышенное давление ведет к ухудшению кровоснабжения почек, что в свою очередь усиливает выработку веществ, повышающих давление. Круг замыкается – гипертоническая болезнь усугубляет сама себя. Чем дольше продолжается такое положение дел, тем сложнее в итоге нормализовать давление, причем в запущенных случаях это не удается сделать вовсе. Напротив, при своевременном начале лечения мы разрываем порочный круг, поддерживая нормальное давление относительно небольшим количеством препаратов.
Таким образом, ответ на данный вопрос – да, без лекарств, скорее всего, обойтись не получится. Тем не менее принимать их необходимо, чтобы не ухудшить состояние здоровья и чтобы не пришлось назначать большее количество лекарств в самом ближайшем будущем. Самоизлечения при гипертонической болезни не бывает.
9. Можно ли пользоваться автоматическим аппаратом для измерения давления?
Крайне нежелательно. Если вас интересует верный результат, пользоваться надо аппаратом, снабженным стрелочным либо ртутным прибором, контролируя тоны локтевой артерии с помощью фонендоскопа. На данный момент это единственный способ измерения давления, признаваемый Всемирной организацией здравоохранения. Любая медицинская манипуляция, от самой простой до самой сложной, требует многократного повторения для вырабатывания навыка. Считается, что для уверенного выполнения медицинской процедуры ее надо сделать 100 раз. Нет ничего удивительного в том, что первые самостоятельные измерения давления получаются плохо. Не унывайте – диалектический закон перехода количества в качество сработает, и через несколько недель вы будете легко, быстро и точно определять свое давление, не полагаясь на непредсказуемый автоматический прибор.
Назад: Глава 3. Диета при атеросклерозе
Дальше: Глава 5. Мерцательная аритмия как фактор риска инсульта

