Книга: Сердце и сосуды. Большая энциклопедия здоровья
Назад: Глава 5 Атеросклероз: молчаливый убийца
Дальше: Глава 7 Сердечная недостаточность
Глава 6
Атеросклероз: виновен ли холестерин?
Толчком к активному изучению атеросклероза послужили наблюдения врачей, сделанные во время войны между США и Кореей в 50-е годы прошлого века. У половины погибших американских солдат в возрасте 20–21 года были обнаружены атеросклеротические бляшки в артериях сердца. Причем у некоторых просвет сосудов был сужен более чем на 50 %!
Доктор медицинских наук, профессор, заслуженный деятель науки РФ, основатель школы реабилитологии больных инфарктом миокарда и другими формами ишемической болезни сердца в СССР и России, руководитель лаборатории сочетанной патологии Государственного научного центра профилактической медицины Давид Меерович АРОНОВ занимается вопросами патогенеза, диагностики и лечения больных с коронарной патологией сердца. В нашей программе он рассказал об истории исследования атеросклероза и о том, как противостоять развитию атеросклероза и связанных с ним сосудистых заболеваний.
Эпидемия сердечно-сосудистых заболеваний
Об атеросклерозе знали уже 200 лет назад. Но интерес к нему резко возрос после Второй мировой войны, когда американцы вдруг обнаружили, что у них резко подскочила смертность от коронарного тромбоза (то есть от закупорки сосудов, питающих сердце). Это заболевание стало у них чрезвычайно популярной темой для бесед, даже в кино герои могли сказать друг другу что-нибудь вроде: «У тебя будет коронарный тромбоз!» Тогда ученые в США решили основательно подойти к проблеме – наконец-то выяснить, в чем причина столь мощного роста сердечно-сосудистых заболеваний, в том числе приводящих к смерти, и что можно сделать, чтобы остановить эту эпидемию. Они были первыми, кто показал миру: если точно знать, что делать, и выполнять все предписания врача, можно сократить смертность от сердечно-сосудистых заболеваний.
Холестериновая теория
Почему развивается атеросклероз?
Более двух веков назад появилась холестериновая теория развития атеросклероза. Попросту говоря, атеросклероз – это бляшки в сосудах.
Холестерин – жироподобное вещество, которое играет очень важную роль в организме. Оно необходимо для работы головного мозга, для целостности сосудов, используется при делении клеток в качестве строительного материала, для синтеза гормонов. Но когда организм вырабатывает избыточное количество холестерина, тот может откладываться на внутренних стенках сосудов – главным образом в сосудах сердца и головного мозга. Конечным итогом этого процесса может стать инсульт, потеря памяти и т. д. (при поражении сосудов мозга) или инфаркт миокарда (при поражении сосудов сердца).
Иногда атеросклероз становится причиной внезапной смерти, у тех же, кому удалось пережить приступ (а это случается чаще всего), развивается хроническая коронарная недостаточность и ишемическая болезнь сердца.
Ишемия – это недостаточное кровоснабжение какого-либо органа. В данном случае мы говорим об ишемической болезни сердца, но может развиться и ишемия мозга.
Сейчас уже не секрет, что первые признаки атеросклероза появляются в раннем детстве, а настоящие атеросклеротические бляшки в сосудах начинают формироваться в возрасте между 13 и 19 годами. Врачи объясняют это повышением уровня холестерина в крови. В течение жизни холестерин медленно оседает на стенках сосудов, их просвет сужается, но человек этого долго не замечает. Приступы стенокардии появляются, когда степень сужения сосудов достигает 70 % и даже более. Помочь в таком случае может только хирургическое вмешательство.
Получается, пока сосуд не сузится на 70 %, человек может и не заметить признаков грозного заболевания.
Атеросклероз коварен. Иногда наблюдается практически полная закупорка сосудов, но у человека болезнь клинически никак не проявляется или проявляется настолько слабо, что он не обращает на это внимания. Резервы человеческого организма действительно велики.
Однако самое главное заключается в том, что образование бляшек – процесс очень медленный, рассчитанный на 100–150 лет. Соответственно, начинаясь в детстве и продолжаясь до глубокой старости, атеросклеротический процесс должен постепенно приводить к тому, что жизненный путь человека оканчивается естественным образом. Так, может, вовсе не лечить атеросклероз и не пытаться противостоять ему?
До начала XX века развитие атеросклероза протекало медленно, и люди его просто не замечали, так как по разным причинам до глубокой старости не доживали. Но с начала XX века атеросклероз стал развиваться гораздо быстрее, если не сказать стремительно.
Впервые русские ученые поставили диагноз «инфаркт миокарда» прижизненно в 1910 или 1911 году. Тогда это были единичные случаи, так что никакой тревоги ни государство, ни врачи, ни ученые по этому поводу не испытывали. Они начали, конечно, заниматься данной проблемой, но не очень интенсивно. А вот эпидемия сердечно-сосудистых заболеваний, разразившаяся в Америке после Второй мировой войны, дала старт серьезным исследованиям.
Неблагоприятная биологическая ситуация
Что изменилось в жизни людей в 50-е годы прошлого столетия и почему это отразилось на сосудах?
Совершенно изменилась биологическая ситуация. Человек продолжает существовать в природном окружении, но условия жизни стали другими. Появилось много искусственного, в том числе в питании, возникло загрязнение почвы, воздуха. Произошла интенсификация жизни, на человека обрушился колоссальный поток информации, он перестал заниматься физическим трудом.
Раньше люди были здоровы; в селах, например, наши предки таскали дрова, воду из колодца. Теперь все у нас под рукой. Уже и дома готовят немногие: европейцы давно привыкли ужинать в ресторанах или заказывать на дом готовые блюда.
Интенсификация жизни и привела к тому, что развитие атеросклероза ускорилось.
Холестерин плохой и хороший
Что представляет собой анализ на холестерин и каков нормальный уровень холестерина в крови здорового человека?
Анализ, для которого у человека берут кровь из вены, сейчас делается очень быстро с помощью автоматов. Это простая, абсолютно доступная методика. К сожалению, в наших поликлиниках определяют преимущественно общий уровень холестерина. А ведь общий холестерин состоит из очень плохого холестерина, более-менее плохого холестерина и хорошего холестерина.
Когда холестерина в крови много, то есть более 5 ммоль/л, это вызывает у врачей опасения – необходимо этот показатель уменьшать.
● Оптимальный уровень холестерина – менее 5 ммоль/л.
● Слегка повышенный уровень – между 5 и 6,4 ммоль/л.
● Умеренно высокий уровень – между 6,5 и 7,8 ммоль/л.
● Очень высокий уровень – выше 7,8 ммоль/л.
Почему один холестерин называют «плохим», а другой – «хорошим»?
Холестерин связан с определенными белками, которые выполняют транспортную функцию, то есть передвигают холестерин из одного места в другое.
● Плохой холестерин связан с белком, который схватывает холестерин внутри сосуда, отводит его к стенке, где тот и оседает.
● Хороший холестерин, наоборот, способен убрать плохой из бляшек. Зацепить, вытащить за собой и увести в печень – там он и разрушается. Иными словами, хороший холестерин выполняет транспортную роль.
Есть и другие промежуточные жиры, например триглицериды, уровень которых надо учитывать. Их, кстати, в анализе на холестерин тоже оценивают. Но, повторюсь, в поликлиниках определяются не все фракции жировых веществ, имеющих отношение к атеросклерозу, а в основном только общий холестерин.
Чуть-чуть – считается
Показатель холестерина 5 ммоль/л является пограничным, максимальным для взрослого человека. Показатель 6 ммоль/л уже довольно высокий: при таком уровне холестерина обязательно нужно принимать энергичные меры.
Кстати, уровни 5,1–5,2 ммоль/л не всегда вызывают тревогу. Мы думаем: «Чуть-чуть не считается». Но иногда вот эта одна, а тем более две десятые играют отрицательную роль, и от них нужно обязательно избавляться!
Как расшифровать анализ на холестерин
В бланке анализа на холестерин есть несколько граф.
● Сначала, как вы уже знаете, определяют общий уровень холестерина.
● Затем идет уровень атерогенности. Это показатель, получаемый путем деления уровня плохого холестерина, которого в крови больше, на процент хорошего холестерина, которого обычно меньше в несколько раз. Если результат больше 3 – это плохо. То есть во второй графе должна стоять цифра 3 – не выше.
Дети и холестерин
Сейчас в Европе и США очень активно занимаются детьми с ожирением или с тенденцией к нему. Оказалось, у этих детей признаки атеросклероза обнаруживаются уже в возрасте 2 лет!
Какие цифры для детей пограничные? Когда уже надо начинать бить тревогу?
У детей в России – по крайней мере в настоящее время – проблем с холестерином нет. В большинстве своем они не нуждаются в специальных обследованиях на содержание холестерина.
Однако американская ассоциация «Сердце» приводит такие данные: холестерин низкой плотности (плохой) не должен превышать 4,9 ммоль/л. То есть для ребенка 4,9 – пограничный уровень. Если он чуть выше, надо бить тревогу, принимать меры.
Есть, к сожалению, генетические аномалии, при которых даже у маленьких детей может развиваться атеросклероз и уже в раннем возрасте возможны инфаркт миокарда, инсульт и другие «взрослые» заболевания. Но это особые, крайне редкие случаи.
Мы же говорим сейчас о тенденциях – об ожирении как о факторе, связанном с неправильным питанием, неправильным образом жизни в семье. Пухленькие дети, которые нас так умиляют, на самом деле относятся к группе риска. Здоровый ребенок – это ребенок стройный, без лишнего веса.

Продолжительность и качество жизни человека закладываются с самого раннего детства. Поэтому, уважаемые родители, бабушки и дедушки, вы должны помнить: здоровье детей и их будущее в ваших руках! Обязательно следите за их весом, ведь потом уже может быть поздно что-то предпринимать.
Что влияет на развитие атеросклероза
Высокое давление плюс повышенный холестерин
Почему у здорового человека вдруг начинает быстрыми темпами развиваться атеросклероз?
Развитию атеросклероза способствуют некоторые внутренние факторы риска. Первый и главный из них, особенно в России, – это высокое кровяное давление, гипертоническая болезнь (артериальная гипертония).
Дело в том, что разделение на атеросклероз и гипертонию довольно условное. У каждого заболевания имеется главное направление развития, а кроме него – еще и дополнительные факторы и механизмы. И у гипертонии, и у атеросклероза механизмы развития практически одинаковые. Отличие только в том, что гипертония преимущественно проявляется в виде высокого кровяного давления, а атеросклероз – в виде высокого уровня холестерина и, соответственно, его отложений в сосудах сердца или мозга. Но одна болезнь влечет за собой другую и способствует ее развитию. Более того, сейчас существует термин «метаболический синдром», объединяющий разные, казалось бы, болезни, но имеющие общую основу. Среди них атеросклероз, гипертония, ожирение, сахарный диабет и др.
Курение – рукотворная болезнь
Второй по значимости фактор риска для россиян – курение. Это самая ужасная рукотворная болезнь, которая действительно убивает значительную часть человечества. Надо обязательно бросать курить и не допускать, чтобы курили близкие люди, особенно подростки.
В последние годы во многих европейских странах запретили курение в общественных местах. Прошло время, и врачи начали собирать свежую статистику о числе пациентов, поступивших в больницы из-за сердечно-сосудистых заболеваний. Результаты обнадеживают! Например, в Шотландии в первые же годы после введения данного запрета уровень острого коронарного синдрома среди курящих снизился на 14 %, среди куривших ранее – на 19 %, а среди никогда не куривших – на 21 %.
Эта привычка опасна не только для самих курильщиков. Пагубно влияет на здоровье и пассивное курение, когда люди, находящиеся в одном помещении с курящим человеком, вынуждены вдыхать табачный дым.
Гиперхолестеринемия
Третья причина развития атеросклероза у россиян (в некоторых странах она первая) – гиперхолестеринемия. Так называется высокий уровень в крови плохого холестерина.
Причина гиперхолестеринемии – нерациональное питание. Сейчас в России стала внедряться маркировка продуктов, где указывается, сколько и каких жиров содержится в данном продукте. Это должно помочь людям делать правильный выбор.
Атеросклероз и питание
Какие продукты нужно покупать, а от каких стоит отказаться?
Первое, что нужно запомнить: чтобы предотвратить атеросклероз, в день необходимо съедать четыре-пять фруктов или овощей, не считая картофеля. Клетчатка помогает вывести лишний жир через кишечник. К тому же в ней содержатся полезные вещества, которые хорошо действуют на сосуды.
Надо сокращать количество жиров животного происхождения. Это и жирное мясо, и желтки яиц, и молочные жиры (сливки, сметана, творог жирностью 2 % и выше).
Сыры особенно опасны, потому что они содержат более 40 % жира!
Людям, имеющим тенденцию к атеросклерозу и высокую степень холестеринемии, можно употреблять только маложирные сорта сыра, а из остальных молочных продуктов – лишь те, жирность которых не превышает 2 %.
К категории животных жиров относятся подкожный жир, жир на внутренних органах, сало, в том числе курдючное. Очень вредны готовые продукты, произведенные из жирных сортов мяса, причем не из цельного, а обработанного: фарш, пельмени, колбасы и т. д. В этом так называемом мясе содержится 60 % жира! Разумеется, людям, у которых повышен уровень холестерина, ни в коем случае нельзя употреблять подобные продукты.
Жиры полезные и вредные
Растительные жиры – самое лучшее средство против атеросклероза. Очень полезны жиры, которые имеются в льняном, кукурузном, подсолнечном и оливковом маслах.
Популярное сейчас оливковое масло надо употреблять обязательно. В нем содержатся жирные кислоты, не только не вызывающие атеросклероза, но и, наоборот, повышающие уровень хорошего холестерина. Впрочем, подсолнечное масло в этом отношении еще лучше. Если оливковое масло содержит одну единицу жирных кислот, то подсолнечное – несколько единиц.
Оливковым маслом хорошо заправлять салаты. Но основное масло на русском столе – наше родное, подсолнечное.
Самые же вредные – трансжиры (например, маргарин), которые используются при производстве полуфабрикатов и любых готовых продуктов: чипсов, крекеров, картофеля фри, кондитерских изделий. Такие жиры очень опасны, поскольку они значительно стимулируют накопление холестерина в сосудах.Не используйте маргарин в приготовлении домашних блюд!
При атеросклерозе необходимо употреблять рыбу, даже достаточно жирную. Рыбий жир помогает повысить уровень хорошего холестерина. Поэтому людям, перенесшим инфаркт мио карда, в качестве лекарственного средства назначают рыбий жир в капсулах.
В рационе, направленном против атеросклероза, должна регулярно присутствовать рыба в любом виде – можно жирных сортов (такая рыба обычно обитает в северных морях).
Однако важно помнить, что икра осетра и других рыб является одним из рекордсменов по содержанию вредного холестерина. Казалось бы, как же так: рыба полезная, а икра вредная? Ведь икра – производное рыбы! Но это действительно так.
А еще больше плохого холестерина присутствует в яичном желтке и мозге животных.
Желток, мозги, а также субпродукты людям, у которых имеется гиперхолестеринемия, употреблять не рекомендуется.
Для профилактики атеросклероза очень полезны отруби. Их нужно в небольшом количестве добавлять в другие блюда. Как и фрукты с овощами, отруби стимулируют выведение вредного холестерина, который мы употребляем с пищей.
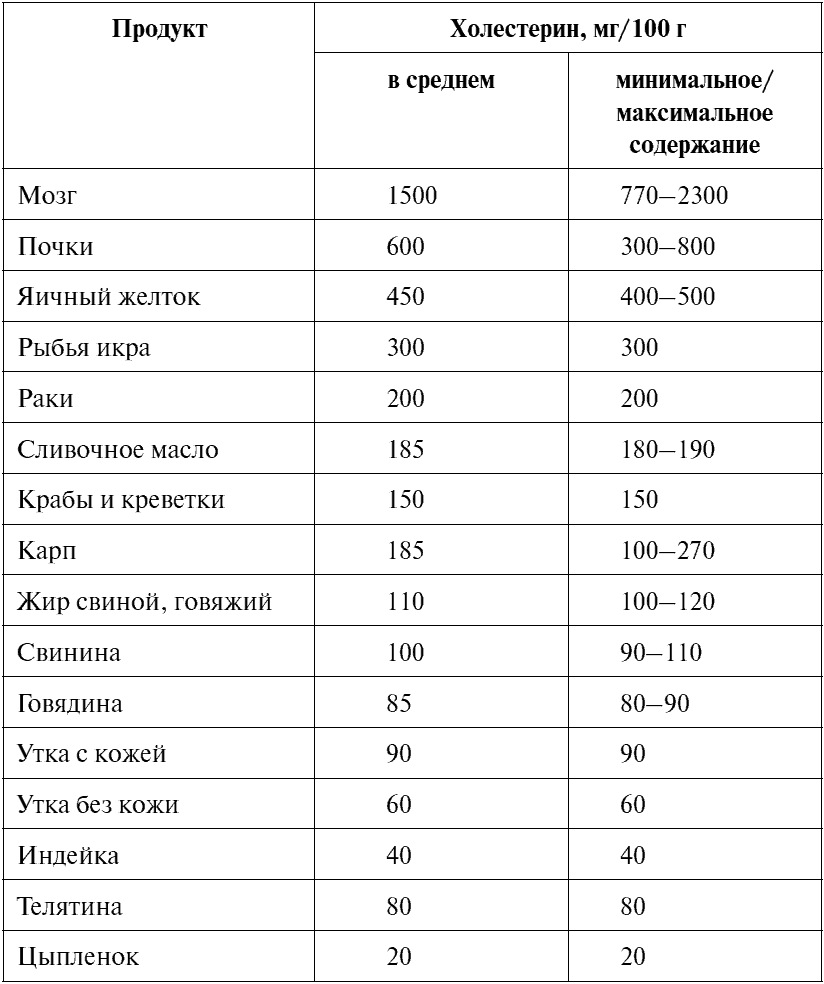
Узнать, сколько холестерина содержится в некоторых продуктах животного происхождения, вы можете из таблицы 1.
Таблица 1
Содержание холестерина в некоторых продуктах животного происхождения
Статины и атеросклероз
Можно ли противостоять развитию атеросклероза с помощью лекарств?
Сейчас имеется довольно широкий выбор лекарств, позволяющих снизить уровень липидов в крови, – это так называемые статины. Причем существуют различные комбинации статинов со специальными препаратами, которые тормозят не только синтез холестерина, но и его усвояемость в желудочно-кишечном тракте.
Многолетние наблюдения показывают, что прием статинов позволяет значительно замедлить развитие ишемической болезни сердца.
Статины предназначены для снижения концентрации холестерина (ЛПНП, ЛПСП, ЛПВП) в крови человека. Они достаточно дороги, но принимать их нужно. Возможно, это придется делать всю жизнь, чтобы уровень холестерина не повышался. Кроме того, обязательно следует принимать препараты типа аспирина, чтобы уменьшить тромбообразование в суженных артериях, и обязательно надо контролировать давление. При постоянном наблюдении бессимптомное течение ишемической болезни сердца возможно многие годы.
Принимать или не принимать
Практически любой препарат оказывает на организм не только положительное, но и отрицательное действие – идеальных лекарств не бывает. В связи с этим о статинах очень много спорят. Они влияют на обменные процессы, а в некоторых дозировках могут пагубно отражаться на функции печени и даже скелетных мышц. Иначе говоря, не так уж статины и безобидны – они способны навредить человеку, особенно при длительном приеме. Так где же наименьшее зло?
Прежде всего, конечно, чтобы хорошо себя чувствовать, нужно попытаться неукоснительно соблюдать строжайшую диету, исключив из рациона все животные жиры.
Если же это не помогает, то, прежде чем покупать статины, больной должен обязательно пройти обследование печени: статины обладают угнетающим действием на ее функцию. А в случаях, когда гастроэнтеролог рекомендует какие-либо препараты для улучшения работы печени, не лишней будет и консультация у кардиолога.
Нужно иметь в виду, что прием статинов абсолютно исключает употребление алкогольных напитков!
Могут ли статины вызывать онкологические заболевания?
Нет. Более важную роль играет предрасположенность к онкологическим заболеваниям. У человека должны быть положительно выявленные маркеры какого-либо онкологического заболевания, особенно если это заболевание печени. В любом случае необходимо пройти индивидуальное обследование, прежде чем начинать прием каких-либо препаратов.
А вот что рассказал о статинах кардиохирург, профессор Сергей Леонидович Дземешкевич.
Холестерин только часть проблемы. При гипертонии нарушается обмен веществ – отсюда повышенный уровень холестерина. Это продукт обмена, который практически самостоятельно вырабатывается человеческим организмом. И вырабатывается, и удаляется. Если этого не происходит, то в крови накапливаются липопротеиды низкой плотности, которые попадают в сосудистую систему.
При наличии гипертонии чаще всего к этому букету присоединяется диабет.
Накопление холестерина в сосудах приводит к формированию атеросклеротических бляшек. Ухудшается питание сосудистой стенки – нарушается функция клеток, которые выстилают сосудистую стенку. Там откладывается холестерин, а затем и кальций. Так образуется атеросклеротическая бляшка.
Что касается лекарств, которые снижают содержание холестерина, то, в принципе, не с этого обычно начинают. По всем международным стандартам начинать нужно с диеты.
В диете главное – уйти от животных жиров. Говядине стоит предпочесть телятину, жареному мясу – отварное. Хорошо проваренное мясо никому ничем не грозит. Рекомендуются куриное белое мясо, рыбные продукты, овощи, фрукты – все, что содержит достаточно много витаминов.
А препараты, которые призваны снижать уровень холестерина – так называемые статины, – вмешиваются в обменные процессы. Тем более что, помимо холестерина, они влияют еще на ряд важных показателей (их необходимо отслеживать, чтобы остановить развитие атеросклероза).
Принимать статины следует очень осторожно, под контролем врача. И самое главное: этих препаратов уже десятки, поэтому нужно подобрать именно тот, который наиболее подходит пациенту.
Каждому больному – свои статины
Как уже неоднократно упоминалось, при повышенном содержании холестерина надо не просто принимать лекарства, но прежде всего изменить образ жизни – в первую очередь характер питания. В этом случае негативное действие статинов на печень будет минимальным.
Статины – замечательные средства, созданные относительно недавно. Они могут сыграть для человечества положительную роль. Именно благодаря им удается предотвратить прогрессирование атеросклеротического процесса у заболевшего человека и даже частично вызвать обратное развитие атеросклероза – уменьшить толщину бляшки, которая загораживает дорогу крови в сосудах. Статины подбираются индивидуально лечащим врачом.

