Книга: В интернете кто-то неправ! Научные исследования спорных вопросов
Назад: Глава 1 “У гомеопатии нет побочных эффектов!”
Дальше: Глава 3 “ВИЧ не приводит к СПИДу”
Глава 2
“Прививки вызывают аутизм”
Судя по всему, нет. Этот миф происходит из единственной научной публикации, которая впоследствии была отозвана из журнала, поскольку автор был уличен в подтасовке данных.
Мальчик, известный публике под именем “пациент 11”, выглядел вполне здоровым, пока ему не исполнился год и месяц. В этом возрасте начали появляться тревожные симптомы. При попытках говорить ребенок произносил все слоги очень медленно, растягивая звуки. Он демонстрировал стереотипные, многократно повторяющиеся движения рук. Состояние ребенка постепенно ухудшалось, и к полутора годам стало понятно, что речь идет об аутизме.
Другой ребенок, “пациент 2”, развивался, как все дети, до года и девяти месяцев. Но потом он начал кричать по ночам и биться головой о кроватку. В дальнейшем у него тоже был диагностирован аутизм.
Оба ребенка в возрасте года и трех месяцев получили прививку от кори, краснухи и паротита. Оба, вместе с еще десятью детьми, стали героями знаменитого исследования Эндрю Уэйкфилда о связи между вакцинацией и аутизмом, опубликованного в 1998 году в известном медицинском журнале The Lancet [1].
Через несколько лет медицинский журналист Брайан Дир обратил внимание на одну маленькую деталь: в статье Уэйкфилда было указано, что первые признаки аутизма проявились у пациента 11 через неделю после прививки (а не за два месяца до нее), у пациента 2 – через две недели (а не через полгода). Это отчетливо противоречило словам родителей, у которых Дир брал интервью [2]. Мама пациента 2 впоследствии объяснила это расхождение тем, что Дир давил на нее и требовал четкого ответа о времени начала заболевания, словно представитель бульварной прессы, и она растерялась. Папа пациента 11 сказал: “Если в статье Уэйкфилда действительно описан случай моего сына, то это явная фальсификация” [3].
Озадаченный Брайан Дир добился того, чтобы Главный медицинский совет Великобритании запросил медицинскую документацию по всем детям, участвовавшим в исследовании Уэйкфилда. Там действительно обнаружилось множество несостыковок. Уэйкфилд утверждал, что исследованные им дети страдают от регрессивного аутизма (с утратой достигнутых навыков), – но этот диагноз был подтвержден только для одного мальчика. Гипотеза Уэйкфилда заключалась в том, что ослабленный вирус кори, содержащийся в вакцине, расселяется в клетках кишечника и вызывает воспаление, а затем приводит к появлению симптомов аутизма, – но по крайней мере некоторые из детей, у которых действительно были проблемы с кишечником, страдали от них еще до того, как получили прививку от кори. Чтобы обнаружить колит, доктор Уэйкфилд делал многим детям колоноскопию – весьма неприятное вмешательство – без каких-либо внятных медицинских показаний, что вызвало серьезные сомнения в этичности исследования. Ко всему прочему обнаружилось, что пациентов набирали по знакомству, преимущественно среди противников прививок.
В общем, даже если допустить, что исследование Уэйкфилда не было сознательной фальсификацией, очевидно, что работа проведена крайне небрежно и данные, якобы подтверждающие гипотезу Уэйкфилда о связи прививок, кишечных расстройств и аутизма, буквально притянуты за уши. Для чего врачу понадобилось так рисковать своей репутацией? Пока Уэйкфилд еще был на вершине славы и раздавал направо и налево интервью о своих исследованиях, он подчеркивал, что, по его мнению, не следует прививать детей от кори, краснухи и паротита одновременно; необходимо использовать отдельные вакцины [6]. Брайану Диру не составило труда выяснить, что одну такую вакцину от кори Эндрю Уэйкфилд как раз запатентовал – чуть меньше чем за год до того, как обнаружил страшную опасность комплексной вакцины. Существовал и ряд других интересных обстоятельств, типа сговора Уэйкфилда с компанией, которая собиралась судиться с производителями вакцин. Проанализировав совокупность установленных фактов, редакция журнала The Lancet приняла решение отозвать статью Уэйкфилда [7] (ее и сейчас можно найти в интернете, но каждая страница перечеркнута ярко-красной надписью RETRACTED), а Главный медицинский совет Великобритании лишил Уэйкфилда права заниматься медицинской деятельностью.
Для того чтобы выяснить, вызывает ли обстоятельство Х последствие Y, двенадцати придирчиво отобранных детей совершенно недостаточно. Даже если бы у них у всех действительно, без фальсификаций, после прививки начался аутизм, можно точно так же найти двенадцать детей, у которых он начался после того, как они впервые попробовали кабачок; остались ночевать у бабушки; побывали в “Диснейленде”. Важны исследования на больших выборках – и в случае с вакцинацией, как легко догадаться, в них нет недостатка, потому что привитых детей много (и непривитых, к сожалению, тоже).
В Дании у каждого человека есть личный идентификационный номер, типа нашего ИНН, но только к нему привязывается еще и медицинская информация, в том числе данные о прививках и о поставленных диагнозах. Это обстоятельство позволило проанализировать состояние здоровья всех детей, родившихся в промежутке с 1 января 1991 года до 31 декабря 1998 года, – в общей сложности их было 537 303, из них 440 655 были вакцинированы против кори, краснухи и паротита, а 96 648 по тем или иным причинам прививку не делали [8]. В первой группе аутизм был диагностирован у 269 детей, а во второй группе – у 47. По грубым прикидкам получается, что аутизмом заболевает 0,06 % детей в группе привитых и 0,05 % в группе непривитых – вообще говоря, это гораздо больше похоже на статистическую погрешность, чем на строгую причинно-следственную связь. Но авторы работы использовали более сложные алгоритмы подсчета, их интересовал такой показатель, как person-years, количество лет, включенных в наблюдение, и, кроме того, они делали поправку на пол детей, их вес при рождении и ряд других факторов, которые, по статистике, могут оказывать влияние на вероятность развития аутизма. При таком подсчете получилось, что шансы заболеть аутизмом для вакцинированного ребенка даже ниже, чем для невакцинированного, – правда, уровень расхождения цифр примерно такой же, статистически недостоверный. К сожалению, опираясь на результаты этого исследования, мы не можем говорить “Вакцинация против кори защищает от аутизма!” – но и антипрививочники не могут говорить, что вакцинация против кори его вызывает.
Похожее масштабное исследование с похожими выводами проводилось и в Финляндии, но ссылаться на него я не стала: в работе указано, что она поддержана фармацевтической компанией Merck, а этот факт, естественно, влечет подозрения в необъективности. Да и вообще, по возможности лучше всегда ссылаться не на отдельные исследования, а на метаанализы, обобщающие результаты работы нескольких независимых групп. Очередной большой метаанализ [9] о поисках связи аутизма с вакцинацией против кори, краснухи и паротита был опубликован летом 2014 года. В него были включены пять крупных когортных исследований (при такой методике сравнивают риск развития заболевания в больших группах детей, в данном случае привитых и непривитых) и пять исследований “случай-контроль” (здесь в центре внимания дети, у которых уже развился аутизм, и ученые исследуют, какие прививки им делали и могут ли эти обстоятельства быть связаны). В общей сложности были проанализированы данные по 1 266 327 детям, и авторы с уверенностью утверждают, что никакой связи между вакцинацией и расстройствами аутистического спектра не существует. В конце есть трогательное лирическое отступление: “Я эпидемиолог, и я считаю наши выводы достоверными, – пишет один из авторов. – При этом, как отец троих детей, я понимаю страхи, связанные с вакцинацией. У моих первых двух детей из-за рутинной вакцинации были фебрильные судороги. Но это не стало для меня поводом отказаться от прививания третьего ребенка, я просто более внимательно относился к его состоянию”.
Считается, что самые лучшие статьи, обобщающие результаты испытаний лекарственных препаратов, публикует некоммерческая организация Cochrane Collaboration. Устоявшегося варианта транслитерации нет, сосуществуют варианты “Кокран” и “Кохрейн” с многочисленными производными от них. Как бы там ни было, у нее есть научный обзор про вакцину против кори, краснухи и паротита [10], включающий результаты 64 больших исследований, в которых в общей сложности приняли участие 14 700 000 детей (четырнадцать миллионов, Карл!). В основном работа посвящена оценке эффективности вакцины (получается, что разовая доза страхует от заболевания корью в 95 % случаев), но также отмечается, что связь прививки с аутизмом (а еще с астмой, лейкемией, сенной лихорадкой, диабетом 1-го типа, нарушениями походки, болезнью Крона, демиелинизирующими заболеваниями и подверженностью бактериальным и вирусным инфекциям – вот сколько страшилок!) весьма маловероятна. В переводе с вежливого языка науки на человеческий это означает “связь отсутствует”, просто серьезные ученые стараются не делать категоричных заявлений.
Ложечки нашлись, а осадок остался
Когда человек пишет научную статью (или даже научно-популярную книжку), которую перед публикацией будут читать серьезные люди, он вынужден быть аккуратным в формулировках, ссылаться на источники, не делать бездоказательных сильных утверждений, все время пересыпать свою речь оборотами типа “вероятно”, “не исключено”, “можно предположить”.
Затем, когда автор, пользуясь дивидендами от своего напечатанного текста, оказывается на пресс-конференции, перед телекамерой, отвечает на вопросы после публичной лекции, – он обычно позволяет себе намного большую степень категоричности. Это в значительной степени непроизвольная реакция: ты и сам лучше помнишь то, что кажется тебе ярким, а перепроверить в режиме прямой речи не можешь; ты понимаешь, что если отвечать совсем корректно, то это история на полчаса, а регламент предполагает две минуты; наконец, сложно не говорить того, чего от тебя явно и откровенно ждут журналисты и аудитория, а они ждут чего-нибудь простого, яркого и восхитительного. Даже если ты не хочешь вводить никого в заблуждение, в устной речи это почти неизбежно. А уж если ты сознательно хочешь ввести общественность в заблуждение – нет ничего проще, чем сделать это во время публичного выступления. Тебе говорят: “Нет научных данных, подтверждающих вашу теорию”, а ты отвечаешь: “Таких данных полно, вы просто плохо знакомы с литературой”. Если ты делаешь это с достаточно уверенным видом, симпатии публики будут на твоей стороне, а перепроверять никто не станет.
Непосредственно в ланцетовской публикации Уэйкфилд говорит о связи аутизма и вакцинации дословно следующее: “Если существует причинно-следственная связь между описанным нами синдромом и вакцинацией против кори, краснухи и паротита, то можно ожидать повышения частоты синдрома после введения вакцины в Великобритании в 1988 году. Доступные данные не позволяют судить о том, есть ли какие-либо изменения в частоте синдрома или связь с вакцинацией”. В последовавших публичных выступлениях это закономерным образом переросло в утверждения о том, что комплексная вакцина вызывает аутизм и ее использование необходимо прекратить [11]. Не было скорректировано содержание речей Уэйкфилда и после разоблачения – ну а куда теперь деваться? “В моих исследованиях не было никакого мошенничества, никакой фальсификации, никаких мистификаций”, – стоит на своем бывший ученый, пока телеведущий зачитывает длинный-длинный ряд доказательств подлога [12]. Здесь важно, что любой нормальный человек, наделенный способностью к эмпатии, но не погруженный глубоко в тему, при просмотре подобного интервью невольно задумается, а не прав ли Уэйкфилд – иначе с чего бы он выглядел так самоуверенно?
Результаты работы Уэйкфилда не заставили себя ждать. В 1997 году в Англии были привиты против кори, краснухи и паротита 91,5 % двухлетних детей [13]. После того как родители начали массово отказываться от вакцинации, этот показатель пополз вниз и достиг 79,9 %. Только после 2004 года, когда был опубликован основной массив информации, найденной Брайаном Диром, уровень охвата вакцинацией начал восстанавливаться, но возвращения к исходным показателям удалось достичь только в 2012 году. Сходная картина наблюдалась в других частях Соединенного Королевства – Шотландии, Уэльсе и Северной Ирландии. Повлияли идеи Уэйкфилда и на другие страны; на российских антипрививочных сайтах он до сих пор пользуется почетом и уважением.
Снижение уровня вакцинации предсказуемо вызвало повышение заболеваемости корью. Если в 1998 году в Англии и Уэльсе было зарегистрировано 56 лабораторно подтвержденных случаев кори [14], то в 2006 году их было уже 740, а в 2008-м эта цифра достигла 1370, и британское Агентство по охране здоровья было вынуждено констатировать, что корь снова стала в Соединенном Королевстве эндемичной болезнью (то есть вирус постоянно циркулирует в популяции, а не завозится время от времени больными путешественниками) [15]. Уровень заболеваемости остается высоким и сегодня: за годы страха перед вакциной появилось вполне достаточно подросших непривитых детей, чтобы вирус кори мог спокойно передаваться от человека к человеку, не исчезая с острова.
Можно ли сказать, что в триумфальном возвращении кори в Соединенное Королевство и сопредельные страны виноват лично Эндрю Уэйкфилд? Вопрос неоднозначный. Первая после его публикаций вспышка кори, разразившаяся в Дублине в 2000 году и повлекшая гибель трех человек [16], вполне могла быть не связана с обаянием Уэйкфилда – там и до его выступлений был не слишком высокий уровень вакцинации. Мальчик, погибший от кори в Англии в 2006 году (по сообщению ВОЗ, первая жертва за 14 лет), не был привит от кори не из-за любви его родителей к Уэйкфилду, а по медицинским показаниям [17] (но, разумеется, его шансы столкнуться с корью существенно выросли из-за ее широкого распространения в Великобритании). При вспышке кори в Уэльсе в 2013 году, по данным СМИ, заболевали в основном дети, чья пропущенная плановая вакцинация от кори пришлась на период максимального страха перед прививкой [18], но все равно нет возможности установить, сколько детей заболели корью именно из-за Уэйкфилда, а сколько не были вакцинированы по каким-то другим причинам. Сам Уэйкфилд, комментируя ситуацию в Уэльсе, винит во всем правительство [19]: вот предоставили бы, говорит, людям хорошую вакцину только против кори (негласно подразумевается: например, такую, как я запатентовал) вместо ужасной комплексной вакцины против кори, краснухи и паротита – глядишь, люди бы тогда прививались и не болели.
Эволюция у вас под мышкой
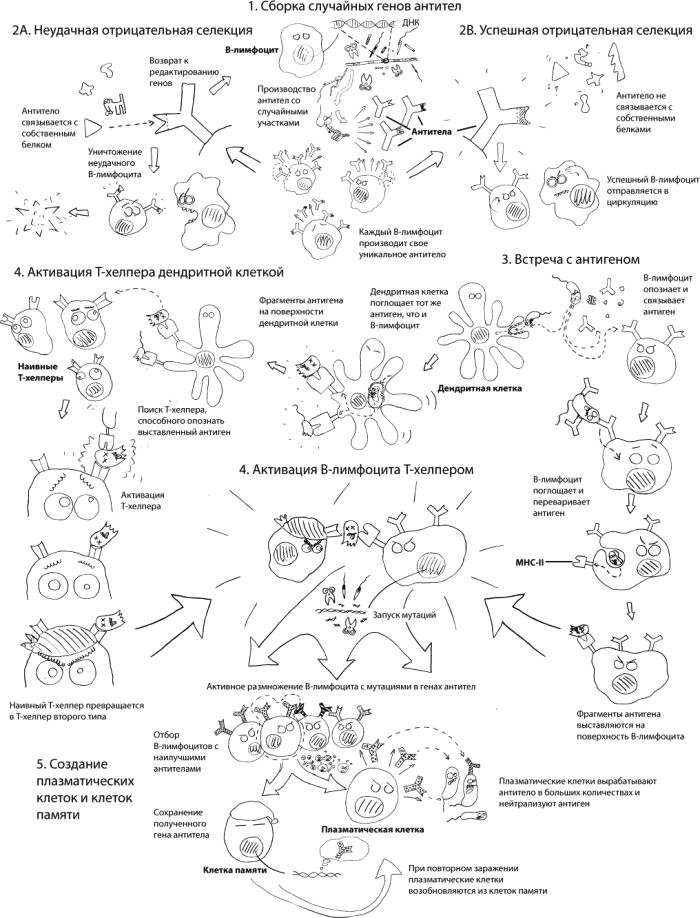
У человека менее 25 тысяч генов. При этом наша иммунная система способна распознать и обезвредить множество вражеских антигенов – по крайней мере миллион, говорит нам учебник по иммунологии [20]. Это значит, что все потенциально возможные антитела к разнообразным вирусам, бактериям и прочим опасным созданиям принципиально не могут быть заранее закодированы в нашей ДНК. Система гораздо сложнее.
В нашем организме ежеминутно происходит самый настоящий эволюционный процесс, в котором есть все положенные компоненты: изменчивость, наследственность, отбор.
Клетки, которые потом будут вырабатывать антитела против вирусов и бактерий, сначала созревают в костном мозге. При этом каждая такая клетка, B-лимфоцит, сама создает себе новые гены, с которых будут считываться совершенно новые, уникальные антитела (они же иммуноглобулины), такие, которых раньше вообще никогда не существовало. Новый ген собирается в результате случайного выбора фрагментов из существующей библиотеки вариантов, причем при соединении этих фрагментов между собой происходит еще и достраивание дополнительных нуклеотидов, которые вообще ни в каких генах не закодированы. В итоге получается, что хотя все иммуноглобулины построены по одному принципу, но вот конкретно тот участок, который способен связываться с патогенами, в каждой клетке уникален. К чему именно такие иммуноглобулины потом подойдут и подойдут ли к чему-нибудь вообще, пока совершенно не известно. Пока что самое главное – чтобы они не были способны связываться с собственными белками нашего организма (в противном случае развиваются аутоиммунные заболевания). Поэтому во время созревания B-лимфоциты проходят отрицательную селекцию: они знакомятся с большим количеством белков нашего тела, и если их иммуноглобулины могут с этими белками связываться, то будущая иммунная клетка либо проходит еще одну стадию редактирования своих генов, либо, если и это не помогло, уничтожается.
В-лимфоциты, прошедшие предварительный отбор, выходят из костного мозга, циркулируют по организму, тусуются в селезенке и в лимфатических узлах (например, в подмышечных – чтобы оправдать название главки) и ищут антигены, с которыми они смогли бы связаться, поскольку их иммуноглобулины, совершенно случайно, для этого подходят. Найдя такой антиген – самостоятельно или с помощью других иммунных клеток, – B-лимфоцит его хватает, разбирает на кусочки, выставляет эти кусочки на своей поверхности с помощью специальных белков-держателей MHC–II. И ждет, пока к нему подойдет помощник.
Помощник именно так и называется – хелпер, от английского help. Если совсем точно, “Т-хелпер второго типа”. Эта клетка иммунной системы принимает решение о том, должен ли B-лимфоцит запускать полноценные военные действия.
Ответ будет положительным, если Т-хелпер как раз недавно познакомился с точно таким же патогеном (а значит, эти встречи – не случайность, а закономерность). Сам Т-хелпер за микробами не гоняется, ему помогает третий участник истории: дендритная клетка, которая ловит врагов и притаскивает их в лимфатический узел. Там она выставляет молекулы патогенов на своей поверхности и демонстрирует наивным Т-хелперам (наивность – официальный термин: клетка еще не специализирована). Когда наконец найдется наивный Т-хелпер, способный этого врага опознать (у них там тоже сложный процесс формирования разнообразных рецепторов), то он может превратиться в Т-хелпер второго типа, способный стимулировать работу B-лимфоцита и синтез антител.
Когда Т-хелпер второго типа, способный распознавать те антигены, которые ему показала дендритная клетка, встречается с В-лимфоцитом, который тоже распознал аналогичные антигены, можно наконец-то запускать иммунный ответ. Под влиянием сигналов от Т-хелпера подходящий В-лимфоцит начинает интенсивно размножаться. При этом в новых клетках не просто воспроизводятся антитела, способные связывать вражеские антигены: запускается мутационный процесс, и у всех потомков антитела получаются немножко разными. Большинство из них будет связываться с антигеном хуже, чем антитела клетки-родоначальника, но некоторые, наоборот, начнут подходить гораздо лучше. И наконец, когда появятся В-лимфоциты с антителами, идеально подходящими к вражескому антигену, они дадут начало двум новым линиям клеток: плазматическим клеткам и B-клеткам памяти.
B-клетки памяти на войну с микробами не пойдут, зато сохранят варианты генов, идеально подходящие для строительства антител против данного возбудителя, чтобы при новом контакте с ним организму не пришлось бы заново изобретать велосипед. А вот плазматические клетки начнут интенсивно продуцировать антитела и выделять их в окружающее пространство. Эти антитела будут связываться с врагами, облеплять их со всех сторон, мешать им проникать в наши клетки, будут привлекать пристальное внимание других иммунных клеток (например, макрофагов, которые врага просто съедят), активировать систему комплемента (комплекс белков плазмы крови, которые будут разрушать врага) и так далее. В общем, если в крови есть много антител против патогена, то у него нет никаких шансов. По крайней мере, это верно для большинства болезней.
Для чего я все это рассказываю? Совершенно не обязательно, чтобы вы могли завтра пересказать, в каких отношениях находятся B-лимфоцит с T-лимфоцитом. Это знание пригодится при чтении второго такого же сложного куска про иммунную систему в главе про ВИЧ, но вот для восприятия всего остального текста книги в нем нет необходимости. Важнее другое. Я хочу подчеркнуть, что запуск иммунного ответа – это длинный, сложный и многоступенчатый процесс, для которого большое количество разных клеток должно оказаться в нужное время в нужном месте. Из этого вытекает важное неприятное следствие: на то, чтобы развернуть иммунную реакцию, требуется много времени. Пик выработки антител приходится на 8–10-е сутки с момента первого знакомства с антигеном. Этого времени многим бактериям и вирусам, увы, вполне может хватить для того, чтобы убить хозяина.
Совсем другое дело, если уже существует иммунологическая память. Организм в этой ситуации реагирует намного быстрее – процесс разворачивания боевых мощностей занимает всего 1–3 дня, да и концентрация антител при вторичном иммунном ответе в сотни раз выше. В этой ситуации человек либо вообще не заметит, что у него была потенциально смертельная болезнь, либо по крайней мере перенесет ее намного легче. Собственно, для этого и нужна вакцинация.
Алиса, это Пудинг. Пудинг, это Алиса
По легенде, открытие общего принципа вакцинации, как и многие другие великие открытия, было сделано благодаря разгильдяйству. В соответствии с описанием, которое приводится в чудесной книге Поля де Крюи “Охотники за микробами”, Луи Пастер заражал цыплят куриной холерой и искал способ ее лечения, но однажды ввел птицам просроченную, испорченную культуру. Они заболели, однако не умерли, а быстро поправились. Когда Пастер затем попытался использовать этих цыплят для последующих опытов, уже с хорошей культурой бактерий, выяснилось, что заразить их теперь не получается. Это позволило сформулировать идею, впоследствии подтвержденную для самых разных болезней: “Контакт с ослабленным возбудителем предохраняет от последующего тяжелого заболевания”.
Сегодня, когда мы понимаем, как все это работает [21], оказывается, что в некоторых случаях даже не требуется иметь дело с целым возбудителем: бывает достаточно отщипнуть от него кусочек и показать иммунной системе (как полицейской собаке дают понюхать предмет одежды пропавшего человека, чтобы она потом могла найти его самого). Например, в современной вакцине против гепатита B нет никаких возбудителей гепатита В – еще не хватало! – а есть только белок внешней оболочки вируса, HBsAg (hepatitis B surface antigen), синтезированный с помощью дрожжей. Вакцинация против дифтерии и столбняка формирует антитела не против самих бактерий, а против их токсинов, потому что убивают человека именно токсины. Если их обезвредить, то сами бактерии иммунная система спокойно ликвидирует без посторонней помощи. При этом вводят во время вакцинации не сам белок-токсин (он все-таки страшно ядовитый), а его инактивированную форму – анатоксин (разница приблизительно как между сырым и вареным яичным белком; на практике сходства достаточно для того, чтобы иммунная система могла запомнить важные аминокислотные последовательности и выработать к ним антитела, но вот активность токсина утрачена, и он не вредит клеткам нашего организма).
Такой способ вакцинации подходит, если вирус густо покрыт белками одного и того же типа (как в случае с гепатитом B) или если опасность во время заболевания представляет какой-то один конкретный белок (как в случае с дифтерией или столбняком). При профилактике многих других болезней надежнее было бы вырабатывать антитела не к одной-единственной молекуле, а сразу к широкому спектру белков, характерных для возбудителя, чтобы иммунная система атаковала его со всех сторон – в прямом смысле слова. Необязательно, чтобы возбудитель при этом был живым, – нужно, чтобы он был более или менее целым. Хотя у живых ослабленных возбудителей есть свои преимущества: после попадания в организм они успевают некоторое время там поразмножаться, благодаря чему привлекают особенно пристальное внимание иммунной системы (а значит, для надежного формирования иммунитета к болезни, как правило, требуется меньше ревакцинаций, чем при введении убитой вакцины или какого-нибудь отдельного белка). На практике оба типа вакцин – убитую и живую – можно комбинировать; именно так делают в последние годы при профилактике полиомиелита.
Вирус полиомиелита (мы сейчас говорим не о вакцинации, а о самой болезни) попадает в организм через рот и интенсивно размножается в слизистой оболочке кишечника. При этом вместе с фекалиями он в больших количествах выделяется в окружающую среду, неделями сохраняет жизнеспособность и может привести, например, к загрязнению воды, которой вы потом польете клубнику, которую потом плохо помоете, дальше понятно. Чаще всего люди болеют полиомиелитом бессимптомно – или с неспецифическими симптомами, напоминающими простуду. Но примерно у 4 % людей вирус вызывает воспаление мозговых оболочек (менингит), а у 1 % поражает моторные нейроны в спинном и головном мозге. По оценке ВОЗ, в 1 из 200 случаев после перенесенного полиомиелита развивается необратимый паралич (чаще всего нижних конечностей, но возможно и поражение дыхательных мышц, вызывающее мучительную смерть).
Оральную живую вакцину против полиомиелита разработал в 1950-х американский вирусолог Альберт Сэйбин. Он долго культивировал вирус в клеточной культуре, а этот процесс практически неизбежно снижает патогенность любого микроорганизма. Это связано с тем, что в культуре, где тебя заботливо переносят в беззащитные клетки, жить намного проще и приятнее, чем в целом организме с его физическими барьерами, иммунной системой и прочими ужасами. Вирусы хорошо мутируют, и у них неизбежно время от времени ломаются гены, необходимые для того, чтобы эффективно заражать хозяина, – но в тепличных условиях лаборатории такие вирусы-мутанты не отсеиваются естественным отбором. Зато есть искусственный отбор, который осуществлял сам Сэйбин. Он вводил полученные штаммы вирусов в спинной мозг макак (их нервная система еще чувствительнее к полиомиелиту, чем наша) и отбирал штаммы, не способные вызывать паралич – но при этом способные к размножению в кишечнике. На их основе и была создана вакцина, позволившая практически полностью искоренить полиомиелит – сначала в развитых странах, а затем и по всему миру. В 1952 году в одних только Соединенных Штатах Америки было зарегистрировано более 20 тысяч случаев паралича, вызванного полиомиелитом [22]. В 2014 году во всем мире (!) было зарегистрировано 359 случаев “дикого” полиомиелита [23], и в принципе есть основания надеяться, что через несколько лет он будет считаться искорененной болезнью – так же, как в свое время была ликвидирована оспа.
Серьезная проблема заключается в том, что, помимо “дикого”, существует еще “вакциноассоциированный” полиомиелит – и в том же 2014 году в мире было зарегистрировано 55 случаев этого заболевания (на десятки миллионов привитых детей). Предполагается, что его возникновение может быть связано с новыми мутациями живого вируса; что болезнь возникает у людей с иммунодефицитом; что риск существует прежде всего при самой первой вакцинации или при контакте ребенка, получившего живую вакцину, с непривитыми детьми. Исследованиям вакциноассоциированного полиомиелита мешает (к счастью!) то обстоятельство, что он все-таки мало распространен, причем сообщения о болезни приходят в основном из стран третьего мира. Например, 55 случаев 2014 года распределились по миру так: 22 в Пакистане, 30 в Нигерии, 2 в Южном Судане и 1 на Мадагаскаре. Это страны, вероятно, не самые благополучные и с точки зрения диагностики, и с точки зрения статистического учета, и с точки зрения здоровья вакцинируемых детей и соблюдения правил иммунопрофилактики. В конце лета 2015 года появились сообщения о двух зарегистрированных случаях вакциноассоциированного полиомиелита в Украине – вроде бы оба у непривитых детей, вследствие катастрофического падения уровня вакцинации в связи с политическим кризисом; но абсолютно точной официальной информации пока нет.
В принципе, полностью застраховаться от вакциноассоциированного полиомиелита помогает опять же вакцинация. Развитые страны с недавних пор (в случае России – с 2011 года) перешли на новую схему профилактики: теперь для двух первых прививок применяется инактивированная полиовирусная вакцина. При ее приготовлении вирусы 12 дней держат в растворе формальдегида, который лишает их способности кого-нибудь заразить. Зато иммунная система знакомится с этим обезвреженным (“убитым”) вирусом, и на третий раз ребенку уже можно ввести и обычную оральную полиовирусную вакцину (это если поступать в полном соответствии с национальным календарем прививок, который учитывает не только безопасность и эффективность, но и стоимость медицинских вмешательств; если же ваш иммунолог не возражает, вполне можно и продолжать прививать ребенка инактивированной вакциной, в ряде западных стран так и делают; правда, тогда понадобится больше инъекций – а это, в отличие от живой вакцины, именно инъекции – для достижения устойчивого результата).
Было бы бессмысленно перечислять здесь все болезни и все способы вакцинации против них. Вакцин много.
Вакцины разные. Про них есть много информации, в том числе на русском языке (логичнее всего брать ее из книг по вакцинологии, предназначенных для врачей, там пишут и об осложнениях, и об эффективности). Важен общий принцип: вакцины – это шикарная возможность заранее застраховаться от потенциальных серьезных неприятностей в будущем, причем происходит это давно уже не вслепую, не интуитивно, как во времена Дженнера, а с хорошим пониманием того, какие именно антигены вводятся человеку, как и зачем. По-видимому, самая главная проблема, связанная с вакцинацией, состоит в том, что нас уже 7,5 миллиарда и становится только больше. Если численность населения Земли и дальше будет расти так же быстро, как в XX веке, у нас скоро закончатся нефть и сельскохозяйственные земли. В этом в значительной степени повинны коварные происки вакцинаторов, которые привели к серьезному сокращению детской смертности и вообще смертности от инфекционных заболеваний. То ли дело в добрые старые времена.
Управление рисками
О том, что именно происходило в добрые старые времена, есть интересное исследование [24] американских Центров по контролю и профилактике заболеваний (подразделение местного Минздрава). Авторы перерыли всю медицинскую статистику XX века, подсчитали среднее количество заболеваний и смертей в США до введения вакцинации от соответствующих болезней и сравнили его с современным. Получились такие результаты:
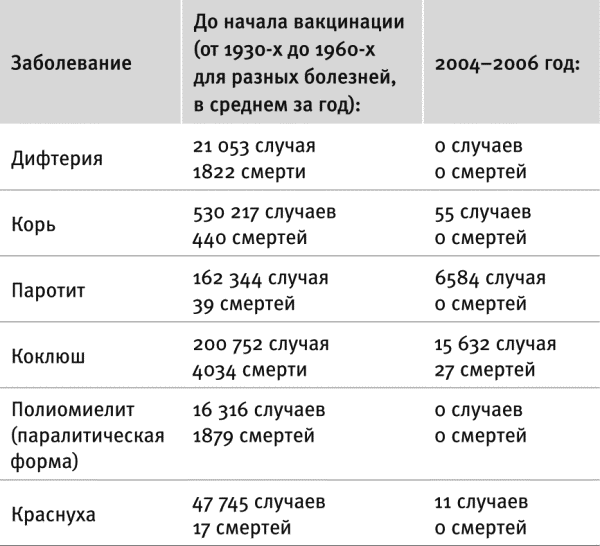
Мне кажется, что этой таблицы уже более чем достаточно, чтобы показать, что вакцинация – отличное изобретение, и всю остальную главу, вообще говоря, можно было бы и не писать. Но антивакцинаторам так не кажется. В ответ на подобные подсчеты они обычно говорят: “Уровень заболеваемости снизился просто потому, что мы за последние полвека стали лучше жить, а вакцинация тут серьезной роли не играет”. К сожалению, это оптимистичное утверждение не вполне соответствует реальности.
Национальный календарь прививок в любой стране включает только те болезни, которыми люди действительно всерьез рискуют заразиться. В Европе, в отличие от Африки и Латинской Америки, не прививают от желтой лихорадки – если только вы не собираетесь в путешествие. В США, в отличие от России, нет всеобщей вакцинации от туберкулеза – она рекомендуется только детям из групп риска. А вот если люди массово перестают прививаться против какой-то болезни, которая в их национальном календаре прививок вообще-то есть, это практически неизбежно приводит к новой эпидемии соответствующего заболевания, какими бы хорошими ни были условия жизни в стране. Про вспышку кори в Великобритании в связи с паникой вокруг работы Уэйкфилда мы уже говорили. Другая известная вспышка кори, в 2000–2001 году в Нидерландах (3292 случая, 3 смерти), примечательна тем, что заразились 94 % невакцинированных детей в религиозной общине; те 25 детей, которые там все же были вакцинированы, не пострадали [25]. Во время эпидемии дифтерии в СНГ в 1990-х заболели [26] более 140 000 человек и умерли более 4000. Конкретно в России с 1990 по 1997 год погибли 2967 человек [27], из которых 2528 не были привиты совсем, а еще 318 получили за свою жизнь менее трех доз вакцины (календарь прививок рекомендует ввести шесть доз вакцины против дифтерии в детстве – в 3 месяца, 4,5 месяца, 6 месяцев, 18 месяцев, в 6 и в 14 лет, а затем проходить ревакцинацию каждые 10 лет). Интересно, что первая вспышка заболевания была зарегистрирована в 1990 году в Москве, а уже потом возбудитель стал распространяться по соседним городам и странам. Вряд ли Москва даже в это время была самым голодающим городом СНГ – но зато, вполне вероятно, самым свободомыслящим, восприимчивым к новым модным идеям. В том числе, увы, таким, как отказ от вакцинации.
Люди часто опасаются побочных эффектов от вакцинации. Да, они существуют. Нет, их не так много, как нам кажется. Странно выступать в роли Капитана Очевидность, но вред от побочных эффектов даже близко нельзя сопоставить с пользой от снижения риска болезни. Я могла бы здесь вспомнить любую современную вакцину с ничтожной вероятностью рисков и высокой эффективностью, рассказать о смертности от соответствующего заболевания и почивать на лаврах. Но, чтобы не облегчать себе задачу, я лучше расскажу, наоборот, про наиболее спорную прививку – БЦЖ, применяемую для профилактики туберкулеза. БЦЖ – самая устаревшая из применяемых сегодня вакцин (принцип ее создания не меняется с 1921 года). Это абсолютный лидер по числу осложнений (в России каждый год регистрируются около 20–30 случаев на каждые 100 000 привитых, или 0,0002 %, – намного больше, чем от любой другой вакцины [28]). Она применяется против заболевания, которое, в принципе, лечится и распространение которого зависит в том числе от социально-экономических факторов. Она, по-видимому, малоэффективна для защиты взрослых и даже в случае детей совершенно не гарантирует, что человек не заразится при тесном контакте с больным. Мы используем БЦЖ только потому, что у нас пока нет вакцины лучше. И все равно ее применение имеет смысл.
В общем и целом можно сказать, что БЦЖ мало влияет на распространение инфекции – но заметно сдерживает развитие заболевания и снижает смертность. Мне показалось интересным турецкое исследование 979 детей (в среднем семилетних), с младенчества проживающих вместе с родителями (или старшими братьями и сестрами), у которых была диагностирована легочная форма туберкулеза [29]. Среди этих детей 770 были вакцинированы, а 209 не вакцинированы. По лабораторным данным, заражены туберкулезом оказались 306 вакцинированных детей (40 %) и 110 невакцинированных (53 %). Разница не такая уж существенная. Но вот среди 13 детей, которые к этому времени заполучили активную форму туберкулеза, привитых было только трое. Понятно, что сложно делать уверенные выводы, сравнивая такие небольшие числа, но все же с позиций здравого смысла 3 больных на 770 привитых представляются более хорошим результатом, чем 10 больных на 209 непривитых. Кроме того, для среднестатистического российского ребенка вакцинация будет более эффективна, чем для детей в этом исследовании, – по двум причинам. Во-первых, БЦЖ в Турции вводится не сразу после рождения, а в возрасте трех месяцев. Во-вторых, на развитие туберкулеза влияют генетические особенности, так что если у ребенка болеют туберкулезом родители, то, вполне вероятно, он и сам предрасположен к этому заболеванию.
Важно, что БЦЖ снижает риск развития самых скоротечных и опасных форм болезни: туберкулезного менингита и диссеминированного туберкулеза (при котором бактерии разносятся с током крови и образуют многочисленные очаги как в легких, так и в других органах). По оценке ВОЗ, риск развития менингита у зараженного ребенка благодаря вакцинации снижается на 73 %, а риск диссеминированного туберкулеза – на 77 %, что позволяет каждый год предотвращать более 40 000 смертей [30].
“Ну о'кей, – говорят люди, скептически настроенные по отношению к прививкам, – у нас-то в доме нет туберкулезного больного, нас защищает коллективный иммунитет, благодаря массовой вакцинации в России практически не циркулируют те болезни, от которых прививают, и зачем нам в этой ситуации даже ничтожный, в 0,0002 %, риск осложнения?” В принципе, резонное возражение – конечно, когда мы говорим о болезнях, передающихся только от человека к человеку, а не, например, о столбняке, чьи возбудители сидят в почве и от массовой вакцинации никак не зависят. Но, во-первых, прививки в принципе делают от тех болезней, которые в стране встречаются. По данным Роспотребнадзора [31], в 2014 году в России было зарегистрировано 4690 случаев кори, 4678 случаев коклюша и 78 125 новых (!) случаев туберкулеза, из них 3012 у детей и подростков младше 14 лет. Во-вторых, как мы неоднократно наблюдали, чем меньше делается прививок – тем больше становится болезней. С этой точки зрения по-настоящему изумляет пропаганда антипрививочных взглядов. Очевидно же, что если вы хотите воспользоваться коллективным иммунитетом, то ваша первейшая задача – как можно активнее убеждать всех окружающих в безусловной необходимости прививок. Убеждать окружающих в том, что прививки делать не надо, имеет смысл разве что в том случае, если у вас-то они сделаны, при этом вы не любите толпы в метро, очереди в детских садиках и конкуренцию за рабочие места.
Как привести жизнь в порядок
Вот я, например, все это время убеждала вас в необходимости прививок как раз потому, что сомневалась в своем иммунном статусе. У моей мамы очень интересное отношение к вакцинации: она считает, что котикам делать прививки нужно (потому что они, конечно, защищают от болезней), а детям – необязательно (потому что детей, если что, врачи вылечат, а зато не надо заранее заморачиваться с посещением поликлиники). Поэтому в детстве меня прививали или не прививали совершенно хаотически, и никто уже не знает, от чего и сколько раз. В старших классах школы и в университете я, разумеется, на все предложенные прививки соглашалась, но потом снова выпала из сферы внимания врачей, уже в силу собственного разгильдяйства. Поэтому теперь я решила, раз уж все равно пишу главу о прививках, воспользоваться служебным положением и напросилась в гости в НИИ вакцин и сывороток им. Мечникова – взять интервью [32] о том, что именно должны делать такие люди, как я, если они вообще-то не хотят погибнуть от инфекционного заболевания в 30 лет и в XXI веке. Директор института Виталий Зверев и зав. лабораторией вакцинопрофилактики Михаил Костинов, во-первых, развеяли мою надежду на то, что существует какой-нибудь волшебный комплексный анализ на антитела, который можно сдать и сразу выяснить, что, допустим, к кори и паротиту у меня иммунитет есть, а к краснухе и столбняку нет. То есть вообще-то такие анализы бывают, отдельно для каждой болезни, но здоровому человеку их никто рекомендовать не будет, разве что если у него бесконечно много лишнего времени и денег; во всех остальных случаях проще заново сделать прививку и не париться. Во-вторых, они рассказали, что взрослому человеку, который не уверен в своей прививочной истории, точно нужна ревакцинация против дифтерии и столбняка; нужна прививка от кори, потому что людям, родившимся до 1990 года, прививку от кори делали только один раз, а для надежного пожизненного иммунитета нужно две; не помешает привиться от гепатита B, потому что эту вакцину ввели в календарь недавно, мы не застали. В идеале можно еще и сделать прививку против вируса папилломы человека, который резко повышает вероятность рака шейки матки, – формально она рекомендуется тем, кто еще не начал вести половую жизнь (то есть, скорее всего, не заражен ВПЧ), но на самом деле у этого вируса много разных онкогенных штаммов, и если прививка и не поможет против всех, то поможет хотя бы против некоторых. А вообще, говорят, надо взрослому человеку идти на прием к иммунологу и с ним уже на месте решать, какие именно у него проблемы и потребности. Если есть хронические заболевания – порекомендуют прививки против пневмококковой и гемофильной инфекции (эти твари часто провоцируют обострения). Если человек много шастает по лесам – нужна прививка против энцефалита, а если по жарким странам – против желтой лихорадки. Если человек планирует беременность – повышается важность прививки против краснухи, опасной для плода. И так далее.
Вдохновившись, я сразу же отправилась в консультативно-диагностическое отделение того же НИИ Мечникова (если вы в Москве и тоже туда хотите, то это 10 минут от “Курской”) – уже не как журналист, а как частное лицо. К врачу меня пустили без записи, в порядке живой очереди (отсутствующей в будний день), я рассказала ему свою скорбную историю, и врач предложил мне базовый джентльменский набор: дифтерию со столбняком, корь-краснуху-паротит, гепатит B, рассказал о побочных эффектах, я радостно на все согласилась, и мне сразу же сделали нужные инъекции – все удовольствие обошлось в полчаса и 4500 рублей (правда, от гепатита еще понадобятся две ревакцинации).
Следующую неделю я очень старательно прислушивалась к своему состоянию – мне, в конце концов, главу о прививках писать! Никаких осложнений у меня, естественно, не было, зато были поствакцинальные реакции. Это две разные вещи: осложнение – то, что требует медицинской помощи (например, холодный абсцесс на месте укола БЦЖ у 6 детей из 100 000), а поствакцинальная реакция – мелкая неприятность, которая свидетельствует о том, что в организме вообще-то формируется иммунный ответ, не вызывает у обладателя серьезного беспокойства и характерна для 20–40 % вакцинированных. Меня, в частности, первые два дня после вакцинации по вечерам знобило и клонило в сон (даже удалось временно нормализовать режим дня), а еще дней пять на месте укола АДС (дифтерия-столбняк) была прекрасная большая шишка: я могла очень убедительно изображать, что это у меня бицепс. Мне кажется, эти мелкие неприятности полностью компенсируются тем обстоятельством, что я теперь не умру от дифтерии, как многие люди, подвергшиеся этой участи в результате собственного легкомыслия. Чувство такое, как будто бы сохранился в компьютерной игре.

