Книга: Атлас. Практический массаж
Назад: Массаж при повреждениях и заболеваниях нервной системы
Дальше: Список литературы
Массаж при заболеваниях и повреждениях опорно-двигательного аппарата
Массаж при ушибах и растяжениях связочно-мышечного аппарата
Ушибы – это повреждения мягких тканей, при которых сохраняется целость наружных покровов. Клинические признаки ушиба – боль, припухлость, гематома с повышением кожной температуры в зоне повреждения.
Растяжение связочного аппарата – наиболее частый вид повреждения сустава. Степень растяжения различна: наряду с легким подвывихом сустава, на которые пациенты зачастую не обращают внимания, встречаются более тяжелые формы, сопровождающиеся разрывом или отрывом связок, причем в дальнейшем подвывих часто повторяется (например плечевой и голеностопный суставы). Наиболее часто наблюдаются растяжения связок голеностопного сустава при резкой аддукции и одновременной супинации стопы; при этом происходит надрыв или разрыв таранно-малоберцовой связки, расположенной поперечно впереди наружной лодыжки. Одновременно могут быть надрывы пяточно-малоберцовой и других связок этой области.
Массаж показан со 2–3-го дня после травмы. Ранний массаж способствует уменьшению болей, ускорению рассасывания кровоизлияния в тканях, выпота в суставах и слизистых сумках, в результате чего значительно сокращается срок восстановления нарушенных двигательных функций.
Первые 2–3 дня следует массировать выше места повреждения (отсасывающий массаж), при этом поврежденный сустав должен быть хорошо фиксирован рукой массажиста. Например, при растяжении связочного аппарата голеностопного сустава одна рука массажиста фиксирует стопу, другая – массирует мышцы бедра и голени.
Массажные приемы в первые дни после травмы: непрерывистое и прерывистое поглаживание, растирание (спиралевидное, круговое), сочетав с непрерывистым обхватывающим поглаживанием.
Массаж проводится в направлении венозного оттока ежедневно в течение 5–10 мин.
В первые дни после травмы прерывистая вибрация в форме рубления и поколачивания исключается.
С 4–5-го дня при отсутствии выраженных реактивных явлений (отсутствие отечности тканей, нормализация локальной и общей температуры, снижение зоны гиперестезии в месте травмы и др.) рекомендуется переходить к массажу в области повреждения. Процедура дополняется следующими массажными приемами: легкое разминание в различных направлениях попеременно с непрерывистым обхватывающим поглаживанием, массаж отдельных мышц или мышечных групп.
По мере стихания реактивных явлений интенсивность массажных движений постепенно нарастает. На поврежденных мышцах применяют приемы разминания – валяние, продольное и поперечное разминание, сдвигание и приемы вибрации – непрерывная вибрация, похлопывание, сотрясение и др.
Приемами поглаживания и глубокого растирания массируют суставные сумки, сухожильные влагалища, костные выступы суставных концов костей, сухожилия мышц и места их прикрепления.
Массируют симметрично расположенные неповрежденные сегменты и проводят воздействие на паравертебральные зоны спинномозговых сегментов и рефлексогенные зоны туловища.
При повреждениях нижних конечностей воздействуют на область поясничных симпатических узлов. Массируют также ягодичные мышцы, реберные дуги, гребни подвздошных костей.
При повреждениях верхних конечностей воздействуют на область шейных симпатических узлов, массируют грудино-ключично-сосце видные мышцы, надключичные порции трапециевидных мышц, наружные края широчайшей мышцы спины, дельтовидные мышцы, области грудино-ключичного и ключично-акромиального суставов пораженной стороны.
Массаж паравертебральных зон проводят в направлении от нижележащих сегментов к вышележащим. На суставах конечностей рекомендуются приемы поглаживания и растирания.
Массаж следует комбинировать с физическими упражнениями.
Продолжительность процедуры – 15–20 мин ежедневно. Курс лечения – 12–15 процедур.
Массаж при переломах костей
Перелом – нарушение целости кости, наступающее внезапно под влиянием механической травмы.
Основная задача любого метода лечения переломов – не только консолидация (сращение) отломков, но и непременное функциональное восстановление. Главный принцип лечения можно сформулировать таким образом – функциональный результат через анатомический.
В соответствии с характером травматического повреждения весь курс восстановительного лечения условно подразделяют на три периода:
• Период иммобилизации – время, в течение которого происходит костное сращение. Хорошая, непрерываемая и продолжительная иммобилизация в зоне травмы, как правило, приводит к восстановлению кости после перелома. Физические упражнения и массаж назначают с первых дней поступления пациента на лечение с целью ликвидации проявлений общей реакции организма на травму, предупреждения явлений гиподинамии.
• Постиммобилизационный период начинается после снятия гипсовой повязки или скелетного вытяжения с поврежденной конечности и предусматривает: восстановление функции поврежденной конечности: а) укрепление мышц; б) увеличение объема движений в суставах; нормализацию трофических процессов в зоне повреждения (операции).
• Восстановительный период характеризуется остаточными явлениями в виде недостаточности или ограничения объема движений в суставах поврежденной конечности, снижения силы и выносливости мышц. Задача – восстановление нарушенной функции поврежденной конечности, работоспособности пациента.
Один из критериев функционального восстановления поврежденной конечности – удовлетворительный объем движений в суставах, нормальная координация движений при положительной характеристике мускулатуры и восстановления рисунка ходьбы (при повреждении нижних конечностей).
Под влиянием массажа достигается улучшение кровообращения в суставах и в параартикулярных тканях опорно-двигательного аппарата, что способствует рассасыванию остаточных явлений воспалительного процесса и улучшению трофических процессов. Массаж, оказывая обез боливающее действие, улучшает функцию суставов, связочного аппарата и мышц, ускоряет процессы регенерации, предупреждает развитие соединительно-тканных сращений, тугоподвиджности, контрактур и гипотонию мышц пораженной конечности.
При закрытых переломах массаж проводится на всех стадиях его заживления, начиная со 2–3-го дня после перелома. Ранний массаж способствует снижению болевых ощущений в зоне травмы, ускорению рассасывания кровоизлияния, улучшению трофики поврежденных тканей, стимуляции регенеративных процессов и восстановлению функции поврежденной конечности.
Период иммобилизации
При наложении на травмированную конечность гипсовой повязки рекомендуется вибрационный (аппаратный) рефлекторно-сегментар ный массаж, который выполняется в соответствующей рефлексогенной области.
При повреждении костей верхней конечности вибрационный массаж с целью стимулирования репаративно-регенеративных процессов проводится в шейно-грудном отделе позвоночника, в области выхода корешков справа и слева соответственно сегментам С4–Тh2; при повреждении костей нижней конечности – в области нижнегрудного и поясничного отделов позвоночника, соответственно сегментам Тh8–L5.
Начиная со 2-й недели при переломе костей предплечья или голени, а при переломе плеча или бедра с с 3-й недели рекомендована легкая механическая вибрация в зоне травмы (продольно, поперечно), которая проводится через вырезанное в повязке окно 2–3 раза в день, особенно при замедленной консолидации перелома (Вербов А. Ф.).
Учитывая рефлекторное воздействие массажа, целесообразно массировать мышцы неповрежденной конечности.
В период иммобилизации рекомендовано наряду с массажем в занятия включать специальные упражнения: изометрические напряжения мышц (экспозиция 5–7 с), идеомоторные упражнения, активные движения в суставах, свободных от повязки.
При наложении скелетного вытяжения со 2–3-го дня после перелома массируют симметричную неповрежденную конечность в сочетании с выполнением активных движений во всех суставах и упражнений статического характера.
Учитывая рефлекторное воздействие массажа, целесообразно массировать мышцы неповрежденной конечности.
На стороне повреждения массаж проводится внеочагово. Например, при переломе костей голени массируют доступные массажу участки бедер, обращая в первую очередь внимание на мышечный тонус, который несколько повышен на значительном расстоянии от места травмы (особенно в течение первых 10–12 дней).
Применяют следующие массажные приемы: попеременно непрерывистое и прерывистое поглаживание, не вызывая повышения мышечного тонуса, а также усиления болей в зоне перелома. В дальнейшем добавляют в процедуру спиралевидное и круговое растирание, легкое поперечное разминание, которое, как и растирание, чередуют с непрерывистым поглаживанием.
Постиммобилизационный период
После прекращения иммобилизации не рекомендуется с первых же дней проводить энергичный или длительный массаж, так как при наличии лимфостаза, который обычно возникает вследствие длительной иммобилизации конечности и ограничения двигательного режима.
С целью улучшения лимфо– и кровообращения в зоне повреждения назначается отсасывающий массаж. Если не улучшить таким образом венозную и лимфатическую циркуляцию в проксимальных сегментах конечности, то могут возникнуть затруднения для лимфо– и кровообращения в периферических отделах поврежденной конечности.
В первые несколько дней целесообразно избегать в зоне повреждения обхватывающего непрерывистого поглаживания, лучше всего применять прерывистое поглаживание по форме зигзагообразных движений с тем, чтобы возможно меньше раздражать кожу в области перелома, которая часто после наложения гипсовой повязки подвергается трофическим нарушениям (Вербов А. Ф.). Также нецелесообразны приемы растирания.
Восстановительный период
При избыточной мозоли во время проведения массажа следует обходить место перелома. При замедленной консолидации перелома, наличии мягкой костной мозоли показан энергичный массаж в области самого перелома: обхватывающее прерывистое поглаживание, при котором руки массажиста движутся по направлению друг к другу, рубление локтевым краем кисти, а также похлопывание.
С целью стимуляции костного сращения Г. И. Турнер рекомендует проводить поколачивание в области места перелома с помощью деревянного молоточка.
Продолжительность массажа – 15–20 мин. Курс лечения – 15–20 процедур.
Массаж при остаточных явлениях после переломов костей конечностей
Показания: состояния после переломов костей, осложненных замедленным образованием костной мозоли, тугоподвижностью суставов, контрактурами.
План массажа: массаж паравертебральных зон. При переломах верхних конечностей спинномозговых сегментов Тh6–Тh1, С7-С3, при переломах нижних конечностей – S5-S1, L5-L1, T12–T11.
Методика массажа
• Массаж неповрежденной конечности. Применяются следующие массажные приемы: штрихами поглаживание и разминание мышц; массаж сегмента, расположенного симметрично пораженному, – глубокое поглаживание, растирание, разминание, вибрация; встряхивание конечности.
• Массаж пораженной конечности. Отсасывающий массаж. Вначале массируют сегменты выше места перелома, затем – пораженный участок и дистальные отделы конечности. Применяют следующие массажные приемы: поглаживание, растирание и разминание.
При локализации повреждений на нижних конечностях – массаж ягодичных мышц: глубокое поглаживание, растирание, штрихование и пиление, разминание, вибрации; поглаживание и растирание гребней подвздошных костей, области тазобедренного сустава и седалищного бугра; сотрясение таза.
При локализации повреждений на верхних конечностях – массаж дельтовидных мышц: поглаживание, растирание, разминание, вибрации; поглаживание и растирание лопатки, плечевого сустава, ключицы и акромиально-ключичного сочленения, сотрясение грудной клетки.
• Массаж поврежденного сегмента конечности: поглаживание и растирание мягких тканей, разминание мышц – продольное, поперечное, валяние, растяжение и сжатие. При гипотрофии мышц используют приемы стимуляции – пассивные растягивания и сокращения мышц и сухожилий в быстром темпе, потряхивание и стегание. При мышечных контрактурах – массаж укороченных (постуральных) мышц: плоскостное и щипцеобразное поглаживание, циркулярное растирание, штрихование, пиление, пересекание, легкие разминания и вибрации.
• Массаж тугоподвижных суставов. Применяются следующие массажные приемы: поглаживание и растирание периартикулярных тканей; массаж капсульно-связочного аппарата – продольное плоскостное подушечками пальцев и щипцеобразное поглаживание укороченных и расслабленных связок; растирание – штрихование, непрерывная вибрация.
Массаж зоны перелома – циркулярное поглаживание, растирание, легкие вибрации, сдвигание и растягивание мягких тканей, спаянных с костной мозолью.
При замедленной регенерации области перелома применяют глубокое циркулярное поглаживание подушечками пальцев, штрихование, пунктирование, непрерывную вибрацию, поколачивание, надавливание и сжатие тканей, рубление.
• Заканчивается массаж общими широкими штриховыми поглаживаниями пораженной конечности, встряхиваниями непораженной и пораженной конечности, пассивными и активными движениями, упражнениями, направленными на укрепление мышц конечностей. При контрактурах и тугоподвижности в суставах рекомендуются тракционные упражнения, коррекция положением, активные, активно-пассивные и пассивные движения в пораженном суставе.
Продолжительность процедуры – 15–20 мин.
Массаж при повреждениях крупных суставов
При повреждениях суставов, требующих длительной иммобилизации, довольно быстро развиваются типичные мышечные гипотрофии: а) при повреждениях коленного сустава гипотрофируется четырехглавая мышца бедра, икроножные мышцы; б) при повреждении тазобедренного сустава – большая ягодичная мышца; в) плечевого – дельтовидная и большая грудная мышцы; г) локтевого – трехглавая мышца плеча и мышцы-разгибатели пальцев.
Методика массажа
• При вывихах суставов после вправления и фиксации сустава назначают массаж в сочетании с физическими упражнениями.
• При вывихах в локтевом, лучезапястном суставах и суставах пальцев кисти массаж назначают через 3–4 дня, в плечевом – через 7– 10 дней, в коленном – через 10–12 дней.
• В первые дни проводится массаж только мышц, а затем и области сустава. Применяются сегментарно-рефлекторные воздействия: при повреждении суставов верхней конечности массируют шейно-грудные паравертебральные зоны иннервации Тh6-Тh1, С7-С3 спинномозговых сегментов; при повреждении суставов нижней конечности – пояснично-крестцовые и нижнегрудные паравертебральные зоны иннервации S -S, L5-L < T12-T11. Массаж мышц, залегающих проксимальнее и дистальнее пораженного сустава: поглаживание, растирание, разминание, легкие вибрации. При благоприятной клинической картине показан массаж области пораженного сустава (поглаживание и растирание), растирание капсульно-связочного аппарата.
• После вправления бедра при наличии вытяжения к массажу можно приступить не ранее 6–7-го дня. Массируются мышцы тазового пояса и вся поврежденная конечность.
• При хирургических вмешательствах по поводу привычного вывиха массаж и физические упражнения назначают с 10-го дня после операции. Массажные приемы проводятся осторожно с сегментов, прилегающих к оперированному суставу: обхватывающее поглаживание, разминание и легкие вибрации. На капсульно-связочный аппарат сустава воздействуют циркулярными поглаживаниями и растираниями подушечками пальцев, применяют щипцеобразное разминание и поколачивание кончиками пальцев. С целью ликвидации мышечных гипотрофий массируют: а) при вывихах тазобедренного сустава – ягодичные мышцы, мышцы бедра (приводящие и разгибатели); б) при вывихах коленного сустава – четырехглавую мышцу бедра; в) при вывихах плечевого сустава – дельтовидную и большую грудную мышцу; г) при вывихах локтевого сустава – трехглавую мышцу.
Массаж при заболевании суставов
Артриты – воспалительные заболевания суставов. Течение артрита может быть острым, подострым и хроническим. Общая клиническая симптоматика – боль в суставах, возможная их деформация, нарушение функции, изменение температуры и окраски их кожных покровов. Боль при артрите носит спонтанный характер, наиболее интенсивна во вторую половину ночи и утром, уменьшается после движения (так называемый воспалительный тип боли).
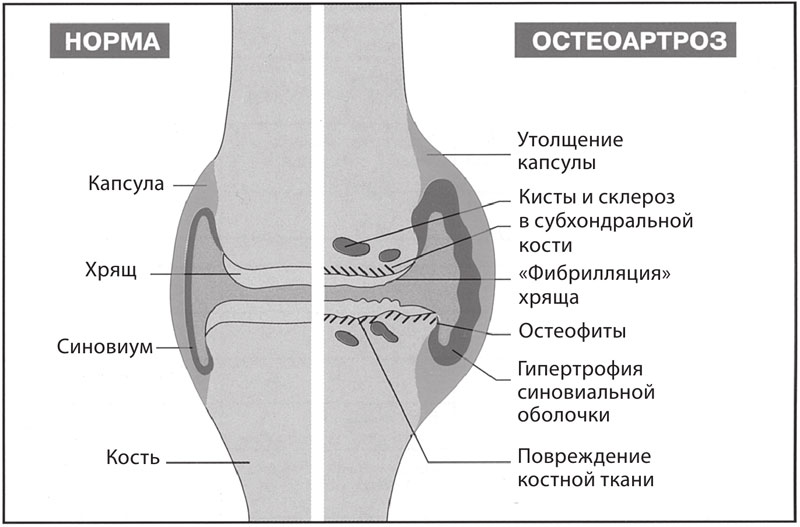
Рис. 126. Схема сустава в норме и при развитии остеоартроза
Наиболее полно оценить функциональную способность сустава позволяет ряд тестов, которые объективно отражают состояние опорно-двигательного аппарата пациента:
а) суставной индекс Ричи, характеризующий болезненность всех суставов (в баллах);
б) исследование силы кисти (динамометрия, кг);
в) скорость передвижения на расстояние 30 м (с);
г) ходьба по лестнице вверх-вниз – 10–15 ступенек (с);
д) функциональный тест Ли, который отражает способность пациента выполнять ряд бытовых навыков, оцениваемых суммарно в баллах;
е) болезненность оценивается в баллах:
– 0 баллов – отсутствие болезненности;
– 1 балл – пациент говорит о болезненности;
– 2 балла – пациент говорит о наличии болезненности и морщится;
– 3 балла – при исследовании сустава – резкая болезненность.
Артрозы (остеоартрозы, деформирующие остеоартрозы). Согласно современной дефиниции Американской коллегии ревматологов (ACR) остеоартроз представляет собой гетерогенную группу заболеваний суставов различной этиологии, но со сходными биологическими, морфологическими и клиническими признаками и исходом, приводящим к потере хряща и сопутствующему поражению других компонентов сустава – субхондральной кости, синовиальной оболочки, связок, капсулы и периартикулярных мышц» (рис. 126).
Классификация остеоартроза
Первичный (идиопатический) остеоартроз.
• Локализованный (поражение трех или менее суставов): суставы кистей, суставы стоп, коленные суставы, тазобедренные суставы, позвоночник и другие суставы.
• Генерализованный (поражение более трех суставных групп): с поражением дистальных и проксимальных межфаланговых суставов, с поражением крупных суставов, эрозивный.
Вторичный остеоартроз, который развивается вследствие ряда причин:
• Посттравматический.
• Врожденные, приобретенные или эндемические заболевания (синдром Петерса, синдром гипермобильности и др.).
• Метаболические болезни: охроноз, гемохроматоз, болезнь Вильсона – Коновалова, болезнь Гоше).
• Эндокринопатии: сахарный диабет, акромегалия, гиперпаратиреоз, гипотиреоз.
• Болезнь отложения кальция (фосфат кальция, гидроксиапатит кальция).
• Невропатии (болезнь Шарко).
• Другие заболевания, аваскулярный некроз, ревматоидный артрит, болезнь Педжета и др.
Развитие остеоартроза представлено на схеме 2.
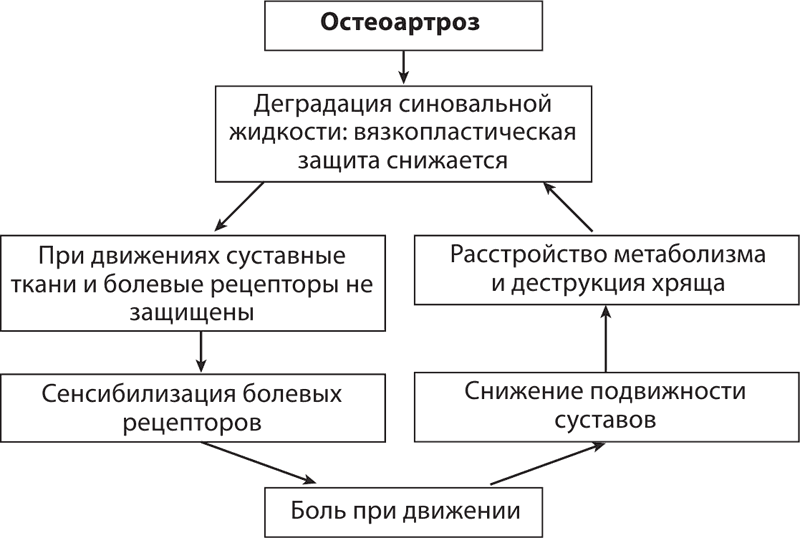
Схема 2. Развитие деформирующего остеоартроза
Диагноз любой формы артроза ставят на основании клинико-рентгено-логических и лабораторных данных.
1. Диагностические критерии остеоартроза Американской коллегии ревматологов.
Боль или утренняя скованность в мелких суставах кисти + наличие трех или четырех следующих признаков:
– разрастание твердых тканей более чем одного из десяти следующих суставов: а) II и III дистальные межфаланговые суставы обеих кистей; б) II и III проксимальные межфаланговые суставы обеих кистей; в) первые запястно-пястные суставы обеих кистей;
– разрастание твердых тканей более чем одного из десяти дистальных межфаланговых суставов;
– наличие отека не более чем в двух пястно-фаланговых суставах;
– деформация по крайней мере одного из десяти суставов, перечисленных выше.
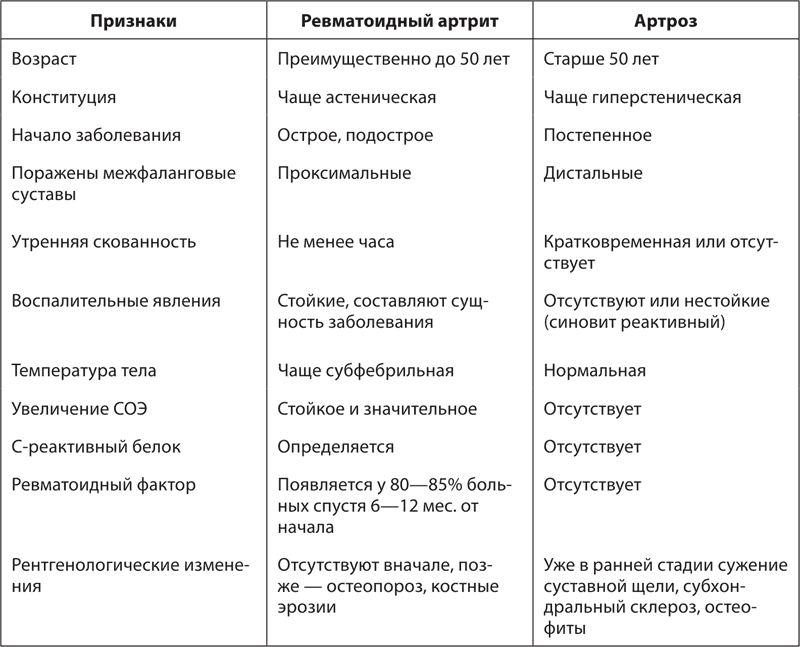
2. Дифференцировать остеоартроз при частых рецидивах синовита приходится с ревматоидным артритом (табл. 6).
Таблица 6. Дифференциально-диагностические признаки ревматоидного артрита и артроза (по Боровкову Н. Н., 1999)
План массажа: воздействие на паравертебральные зоны соответствующих спинномозговых сегментов: массаж мышц и сухожилий, расположенных проксимальнее и дистальнее пораженного сустава; массаж здоровых симметрично расположенных суставов; массаж области пораженного сустава и его капсульно-связочного аппарата. Пассивные и активные движения.
Положение пациента: при проведении процедуры массажа на нижних конечностях – лежа; на верхних конечностях – сидя.
Методика массажа
• При проведении массажа суставов нижних конечностей – воздействие на уровне спинномозговых сегментов L–L, T12–T11.
• При проведении массажа суставов верхних конечностей – Тh2-С4.
• Применяются следующие массажные приемы – поглаживание, растирание, разминание и вибрации.
• Для устранения гипертонуса массируют мышцы и сухожилия сегментов, прилегающих к пораженному суставу Воздействие начинают с проксимальных отделов. При заболевании коленного сустава массируют мышцы бедра, тазобедренного сустава – ягодичные мышцы, локтевого сустава – мышцы плеча и т. д.
• Для ликвидации выпотов в суставах и отечности периартикулярных тканей проводят отсасывающий массаж. Применяют массажные приемы: поглаживания – плоскостное и обхватывающее, глажение, крестообразное и щипцеобразное поглаживание; растирание – гребнеобразное, пиление, штрихование, строгание; разминание – продольное и поперечное, валяние, сдвигание, растяжение, сжатие, надавливание и подергивание; вибрации – непрерывная и прерывистая, потряхивание, похлопывание, рубление, стегание.
• Массаж дистального сегмента пораженной конечности и массаж здорового симметрично расположенного сустава.
• Массаж пораженного сустава. Применяют следующие массажные приемы: поглаживание и растирание. Массируют всю поверхность сустава и прилегающих к нему сегменты конечности. Затем переходят к массажу капсульно-связочного аппарата – продольное подушечками пальцев и щипцеобразное поглаживание, круговое растирание, штрихование; вибрация – непрерывная подушечками пальцев и ладонью. При массаже следует обратить внимание на проработку мест прикрепления сухожилий, сухожильные влагалища и суставные сумки.
• Выполняют пассивные и активные упражнения для пораженного сустава.
Продолжительность процедуры – 10–15 мин. Курс лечения – 12 процедур через день.
Массаж при сколиотической деформации позвоночника
Сколиоз – тяжелое прогрессирующее заболевание позвоночника, характеризующееся дугообразным искривлением позвоночника во фрон тальной плоскости и торсией позвонков вокруг вертикальной оси. Сколиоз определяется по той стороне, куда обращена дуга искривления. Он может быть простым, когда имеется только один изгиб вправо или влево (С-образный сколиоз), либо сложным, когда, кроме основного изгиба, возникает один или два менее выраженных – компенсаторных (S-образный сколиоз), направленных в противоположные стороны.
Клинико-рентгенологическая характеристика сколиоза
При сколиозе I степени клиническая картина представлена следующими симптомами: вялая осанка, надплечье на стороне искривления несколько выше, а угол лопатки отстоит дальше от средней линии, небольшая асимметрия треугольников талии, мышцы туловища ослаб лены. Определяется дуга искривления (до 5°), которая при наклоне вперед не исчезает. В положении стоя, при активном напряжении мышц спины, боковые изгибы позвоночника могут выравниваться. На рентгенограммах позвоночника можно выявить начальные явления торсии.
I степень сколиоза является началом серьезного заболевания, и к ней следует подходить со строгой оценкой на основании клинико-рентгенологических исследований.
Сколиоз II степени характеризуется тем, что появляется торсия, определяющая клиническую картину: более выраженной становится асимметрия контуров шеи, линии надплечий и углов лопаток, неравномерность треугольников талии и отклонение туловища. Намечается нарушение параллельности линий плечевого и тазового пояса, таз на стороне поясничного искривления немного опущен. В результате торсии формируются мышечный валик в поясничном отделе на стороне искривления и реберное выпячивание в грудном отделе. В положении стоя – при активном напряжении мышц спины сколиотическое искривление не выравнивается. В положении лежа – деформация полностью не исправляется. Угол искривления на рентгенограмме – до 25°.
Сколиоз III степени чаще является фиксированной формой. Развиваются резкая торсия, реберный горб, западение ребер и формирование мышечных контрактур. Плечо на стороне грудного искривления в значительной степени приведено вперед от фронтальной плоскости и большая грудная мышца находится в состоянии сокращения. В поясничном отделе мышечный валик увеличивается в объеме, таз принимает более косое направление. На вогнутой стороне выявляется резкое западение мышц и сближение реберной дуги с гребнем подвздошной кости. Туловище резко отклоняется, треугольник талии на стороне поясничного искривления не определяется. Выявляется значительное выбухание передних реберных дуг и ослабление косых мышц живота. На рентгенограммах угол искривления дуги от 25 до 45°.
Сколиоз IV степени характеризуется большой деформацией костной системы со значительным изменением мышечного аппарата. Значительная часть грудной клетки смещается в сторону искривления и «оседает» на подвздошную кость. Мышцы в области выступа резко растянуты, а на стороне поясничного западения уходят в узкий промежуток. В зоне вогнутости грудного искривления определяется выраженное западение ребер и лопатки, которую трудно вывести, а спереди – острый реберный горб. В поясничном отделе на стороне искривления таз опущен и резко выражен мышечный валик с растянутыми (фазическими) мышцами. На рентгенограммах угол искривления больше 45°. Выражены нарушения функций органов грудной клетки и нервной сис темы.
При развитии сколиоза с последующей торсией наступает смещение внутренних органов в сторону выпуклости. Эти изменения ведут к нарушению дыхательной функции и сердечной деятельности. В легочной ткани на выпуклой стороне искривления наблюдаются эмфиземотозные изменения, а на вогнутой – явления бронхоэктазии и ателектаза, что приводит к нарушению кровообращения. У больных часто возникает тахикардия, постепенно развивается легочное сердце.
Используя в занятиях сочетание массажных приемов с дыхательными упражнениями (статического и динамического характера) и упражнениями, направленными на коррекцию деформации позвоночника, можно повысить функциональные показатели кардиореспираторной системы и опорно-двигательного аппарата больного.
Во всех периодах лечения развитие дыхательной функции всегда должно находиться в поле зрения массажиста (методиста ЛФК).
Особенности проведения массажа при сколиозе
Массаж является одним из основных методов в комплексном лечении сколиоза, который используется не только как общеукрепляющее, но также как и корригирующее средство мышечных нарушений, характерных для данного заболевания. Они выражаются в асимметрии мышечного тонуса – повышении тонуса и укорочении мышц одной стороны (постуральные мышцы), в то же время перерастяжении и гипотрофии мышц (фазические мышцы) – другой. Устранение таких функциональных нарушений с помощью разнообразных массажных приемов и тем самым уменьшение асимметричной нагрузки на тела позвонков позволяют приостановить прогрессирование сколиоза.
Задачи массажа: укрепление растянутых мышц туловища и устранение локальных мышечных гипертонусов, уменьшение выраженности болевых синдромов, улучшение функции органов дыхания, повышение общего тонуса организма.
Дифференцированную методику при данном заболевании предложили Рейзман А. М. и Багров Ф. И.
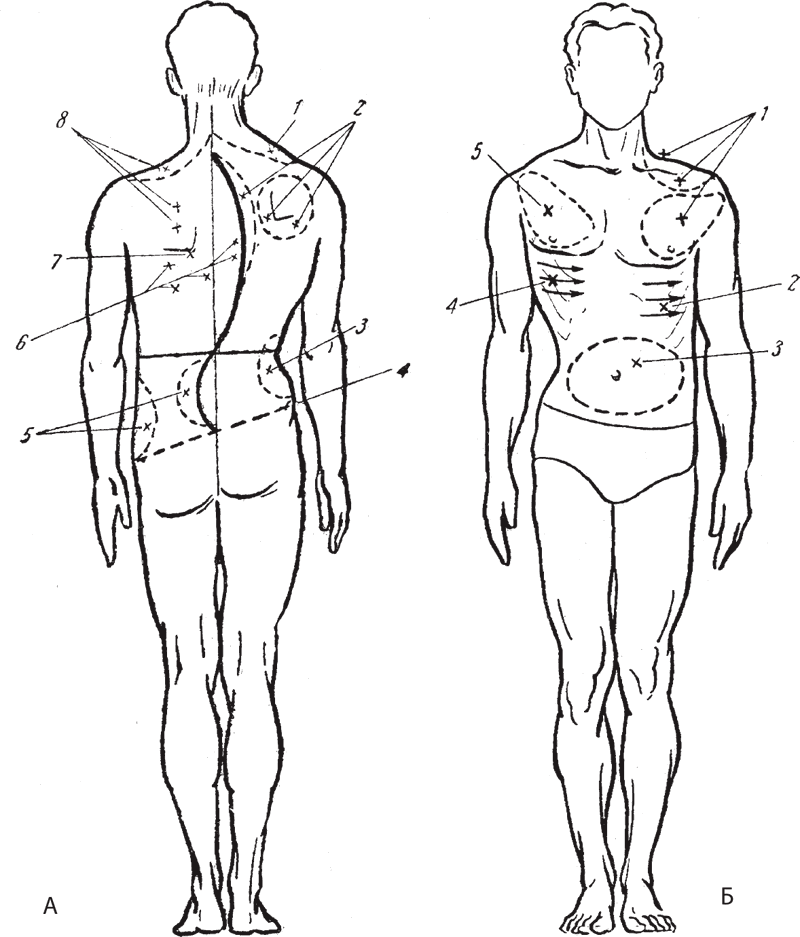
Рис. 127. Схема клинического дифференцированного массажа при кифосколиозе II–III степени А Вид сзади: 1 – расслабление и растягивание верхней порции трапециевидной мышцы; 2 – укрепление длинных мышц в области грудного сколиоза, реберного выступа и снижение его высоты ритмическим надавливанием на ребра; 3 – расслабление и растягивание запавших мышц в области поясничной вогнутости; 4 – оттягивание крыла подвздошной кости; 5 – укрепление мышечного валика, снижение его высоты и формирование талии; 6 – расслабление и растягивание межреберных мышц и связок в области грудной вогнутости; 7 – оттягивание угла лопатки; 8 – укрепление мышц над лопаткой и верхней порции трапециевидной мышцы. Б. Вид спереди: 1 – укрепление мышц плечевого пояса и грудных мышц; 2 – укрепление мышц в области переднего реберного горба и выравнивание его надавливанием по направлению кзади; 3 – укрепление мышц брюшного пресса; 4 – выравнивание реберных дуг, захватывая их от позвоночника и направляя кпереди; 5 – расслабление грудных мышц и оттягивание плеча назад к плоскости.
Положение больного – лежа на животе, лежа на боку (на противоположной стороне грудного искривления) и лежа на спине.
Методические рекомендации
• Массаж при кифосколиозе позвоночника представляет собой сочетание массажных приемов с механическим воздействием на патологически измененные мышцы и деформации позвоночника. Применяются следующие массажные приемы: поглаживание, растирание, разминание и вибрации. Движения проводятся в направлении от периферии к центру по ходу тока лимфы и венозной крови.
• В зависимости от патологии мышц массажные приемы применяются избирательно, например: сокращенные (постуральные) мышцы расслабляются легкими вибрационными движениями и растягиваются, а там, где мышцы ослаблены и гипотрофированы, проводятся почти все приемы массажа, переходя от легкого воздействия к более силь ному.
• Не рекомендуется допускать сильных поколачиваний в области реберного горба, более целесообразно применять легкое постукивание пальцами.
• В исходном положении больного – лежа на животе процедура массажа начинается с общего поверхностного и глубокого поглаживания всех мышц спины, после чего переходят к локальному (рис. 127) воздействию. Массажист стоит со стороны массируемого участка.
Методика массажа
• Массаж при сколиозах I степени представляет собой совокупность обычных приемов и их вариантов. Во время массажа укрепляются мышцы спины и живота. В тех случаях, когда намечается реберное выбухание, особенно следует укреплять мышцы на стороне искривления.
• Массаж начинают с грудного искривления. В области реберного горба он носит тонизирующий характер. Кроме приемов поглаживания и растирания, применяются разминание, похлопывание и вибрация.
• Длинные мышцы спины на стороне искривления массируются приемами растирания и похлопывания основанием большого пальца. Мышцы массируются до западения в поясничной области.
• В области кифоза лопатка отведена кнаружи вследствие растяжения и слабости трапециевидной (средней и нижней порции) и ромбовидной мышц. Для их укрепления лопатка активно приводится к средней линии. Массажист удерживает левой рукой отведенное назад плечо или для фиксации его прикладывает валик и массирует мышцы межлопаточной области и вокруг лопатки.
• Верхняя порция трапециевидной мышцы сокращена, создавая асимметрию линий надплечья. Для нормализации этой порции мышцы необходимо ее расслабить легкими вибрационными движениями и затем – растягивать, фиксировав один ее конец.
• Массаж выпуклого участка искривления. Кисть тыльной поверхностью располагают на вершине выступа и легкими вибрирующими движениями выполняют ритмическое надавливание на выступающие ребра. Далее кисть скользит от вершины выступа к боковой поверхности грудной клетки, продолжая надавливать и снижать тем самым высоту реберного горба. С этой же целью проводится надавливание на ребра вдоль выступа (рис. 128).

Рис. 128. Ритмическое надавливание на выступающие ребра
Механическое воздействие на реберный выступ целесообразнее производить главным образом при нефиксированных формах сколиозов и в начале появления выбухания ребер.
• Массаж области западения ребер. Ребра в центре вогнутости искривления сближены и межреберные промежутки сужены. Мышцы в этой зоне сокращены (контрагированы). Задача массажа – расслабление сокращенных мышц, расширение межреберных промежутков. С этой целью используются приемы массажа, направленные на расслабление мышц, с направлением движений: от периферии к центру углубления, куда сдвигаются ребра и мышцы, а при движении рук в обратном направлении – мышцы растягиваются. По мере расслабления мышц следует проникать в углубление межреберных промежутков и растягивать их. Для оттягивания нижнего угла лопатки в области углубления ребер массажист вводит пальцы правой кисти под угол лопатки и оттягивает ее. Левой рукой массажист захватывает левое плечо больного и помогает выполнить основной прием (рис. 129).
• Мышцы в области надплечья и на лопатке этой стороны ослаблены и гипотрофичны. В этом случае применяются массажные приемы, направленные на их укрепление.
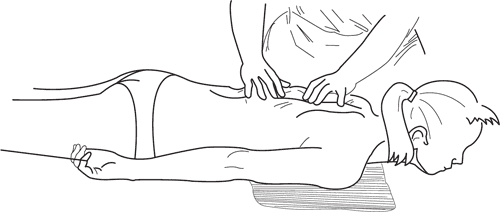
Рис. 129. Сближение ребер и мышц в области грудного западения с последующим их растяжением: а – первая фаза; б – вторая фаза движения.
• Массаж поясничного отдела позвоночника. Вследствие косого расположения таза, поднятого на стороне поясничного западения, происходит сближение реберной дуги с крылом подвздошной кости. Это влечет за собой сближение точек прикрепления мышц поясничного отдела. На данном участке массаж аналогичен массажу верхнего запавшего грудного отдела и преследует цель – расслабление мышц, расширение промежутка между крылом подвздошной кости и реберной дугой. Это расширение способствует растягиванию сокращенных поясничных мышц. Процедура выполняется в положении больного – лежа на боку на стороне поясничного искривления.
Механическое воздействие на реберный выступ целесообразнее производить главным образом при нефиксированных формах сколиозов и в начале появления выбухания ребер.
• На стороне поясничного искривления выражен мышечный валик, появившийся в результате торсии позвоночника. Положение больного – лежа на животе. Проводятся следующие массажные приемы: расслабляющие движения (снизить мышечное напряжение), растирание, разминание, поколачивание подушечками пальцев. Заканчивается массаж в этой области корригирующим воздействием, т. е. применением надавливания на мышечный валик тыльной поверхностью основных и средних фаланг пальцев по направлению от позвоночника в сторону (рис. 130). Массаж на передней поверхности грудной клетки. При II–III степени искривления позвоночника отчетливо выражена контрактура грудных мышц на стороне сколиоза, где они, сокращаясь, выдвигают плечо вперед. Задача массажа – расслабить и растянуть грудную мышцу с последующей коррекцией плеча.
а) при правостороннем грудном искривлении массажист приемами поглаживания и легкого растирания расслабляет эти мышцы, затем захватывает правой рукой плечо и по мере снижения их тонуса оттягивает его назад к плоскости кушетки, все время стремясь создать симметричное положение плечевого пояса (рис. 131).
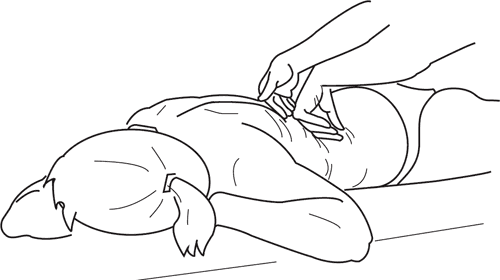
Рис. 130. Надавливание и снижение высоты мышечного валика с одновременным формированием талии
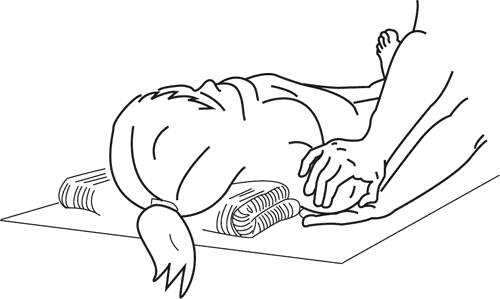
Рис. 131. Растягивание грудных мышц на стороне грудного искривления с отведением плеча к плоскости кушетки
б) на противоположной стороне искривления спереди образуется выбухание ребер. Пассивная коррекция и массаж этого отдела состоят в сглаживании реберных дуг надавливанием и растиранием ладонями по направлению расположения ребер. Пассивная коррекция заканчивается тонизирующим массажем мышц, покрывающим реберный выступ и грудную мышцу (рис. 132).
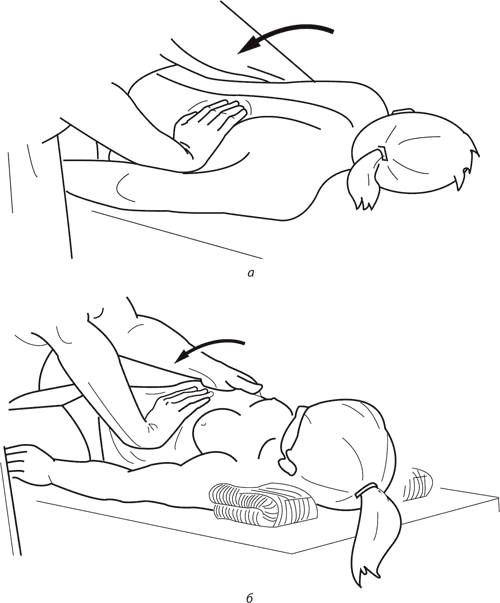
Рис. 132. Одновременная двусторонняя коррекция реберных дуг: а) в положении лежа на животе; б) в положении лежа на спине
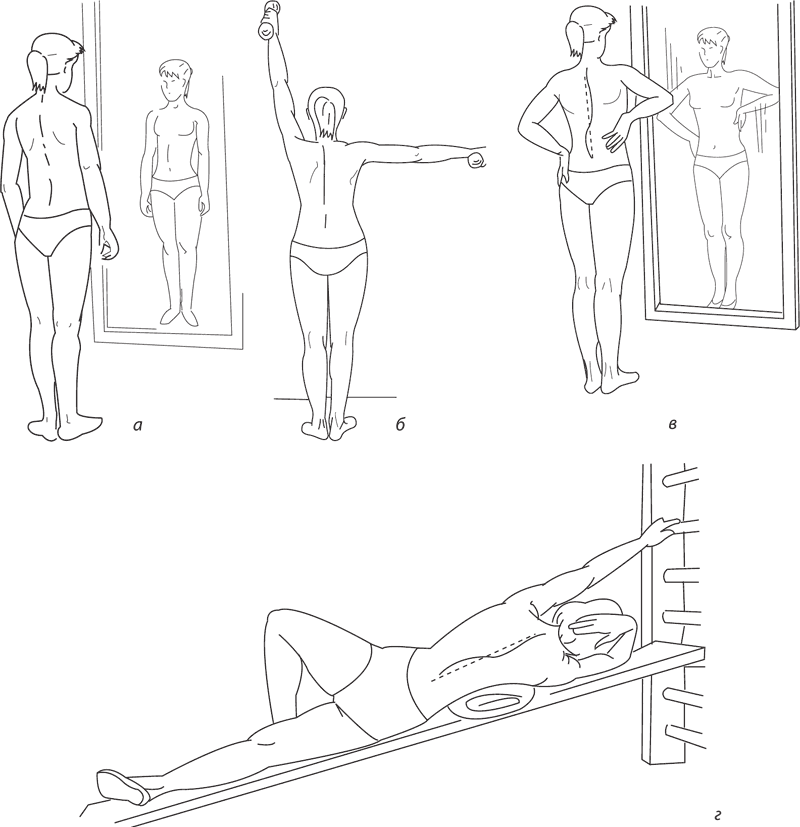
Рис. 133. Корригирующие упражнения: а – активная коррекция (выравнивание позвоночника и треугольников талии перед зеркалом); б – упражнения с гантелями для грудного отдела; в – активно-пассивная коррекция позвоночника при правостороннем грудном и левостороннем поясничном сколиозе; г – пассивная коррекция на наклонной плоскости при правостороннем грудном и левостороннем поясничном сколиозе
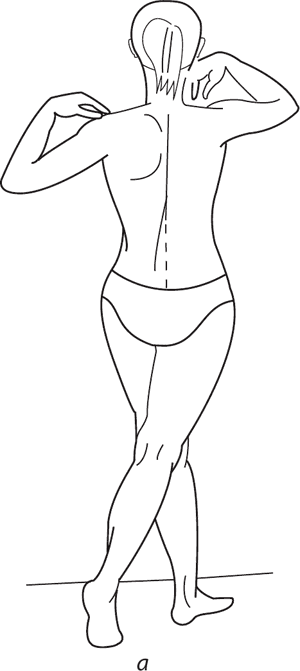
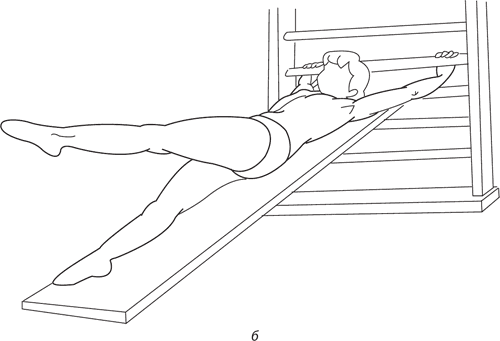
Рис. 134. Деторсионные упражнения: а – комбинированное упражнение при правостороннем грудном и левостороннем поясничном сколиозе; б – упражнения при левостороннем поясничном сколиозе (на наклонной плоскости)
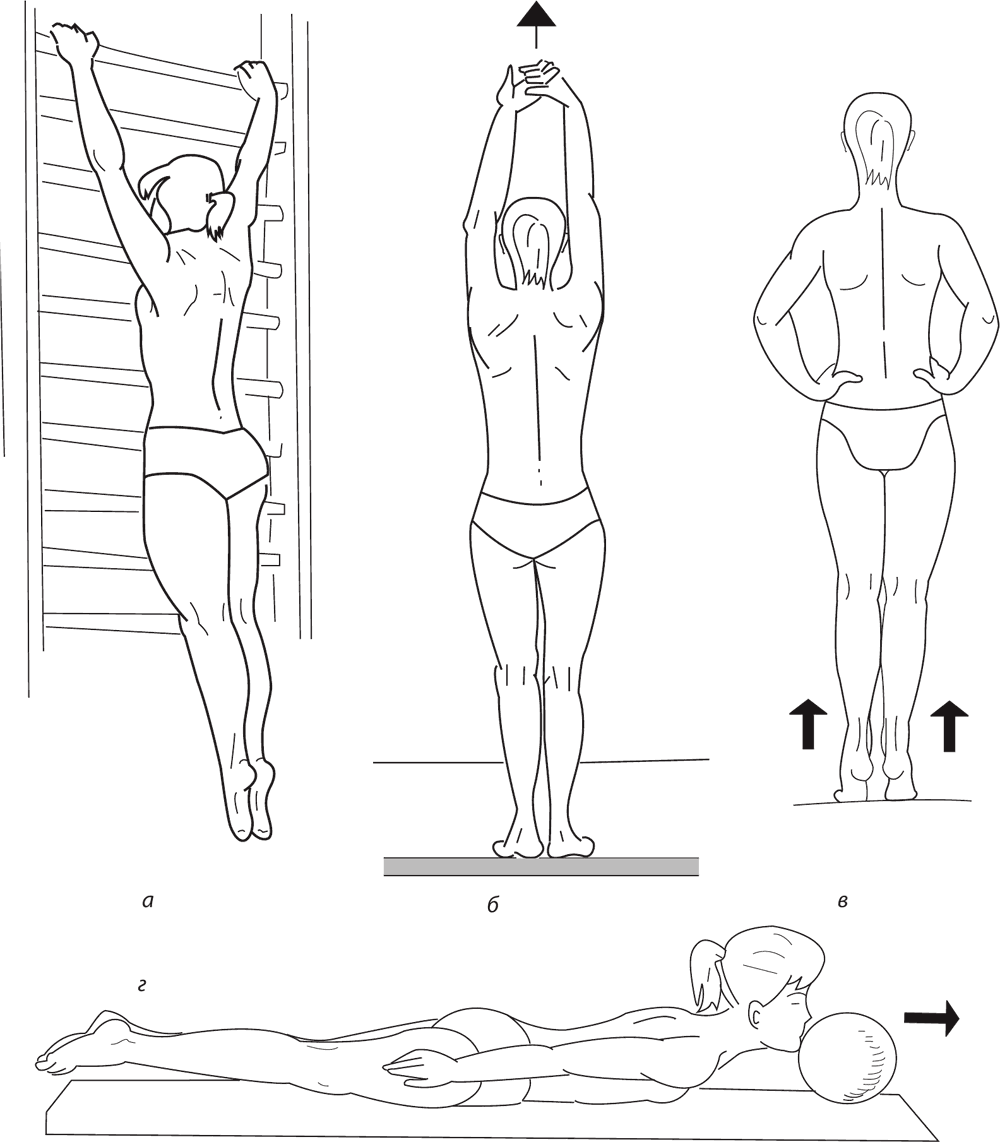
Рис. 135. Упражнения, направленные на вытяжение позвоночника: а – вис на гимнастической стенке; б – потягиваниевверх, стоя на гимнастической палке; в – самовытяжение с опорой рук на крылья подвздошных костей; г – вытяжение позвоночника с отталкиванием мяча подбородком.
• Одновременное воздействие на задние и передние отделы грудной клетки. Это осуществляется захватом одной рукой реберного горба сзади, а другой – реберного горба спереди (перекрестный захват). Массажист задний выступ приводит кпереди, а реберный горб спереди под действием надавливания отталкивается кзади. При данной коррекции грудная клетка принимает правильное положение и уменьшается высота выступающих ребер. Кроме того, этот прием носит характер деторсии. При фиксированной деформации такая коррекция не всегда приносит положительный результат.
• Для укрепления брюшных мышц используются основные приемы массажа.
Массаж при сколиотической деформации позвоночника является важным корригирующим и дополнительным методом в сочетании с физическими упражнениями. Примерные специальные упражнения приведены на рис. 133, 134, 135 на с. 265–267.

