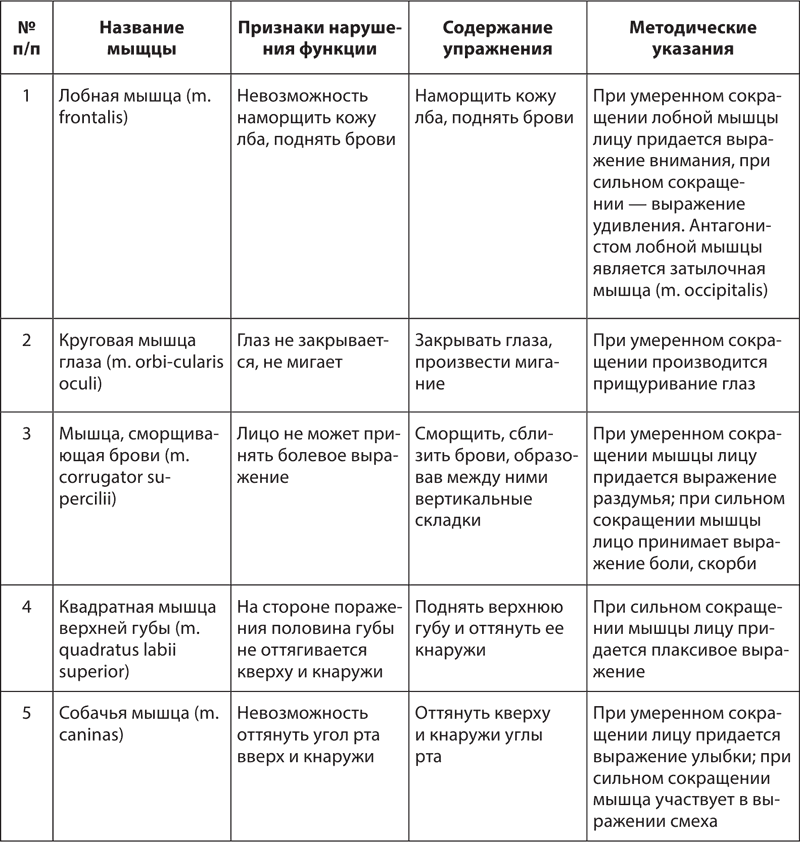
Книга: Атлас. Практический массаж
Назад: Массаж при заболеваниях желудочно-кишечного тракта
Дальше: Массаж при заболеваниях и повреждениях опорно-двигательного аппарата
Массаж при повреждениях и заболеваниях нервной системы
Основные понятия о сущности влияния различных средств восстановительного лечения на различные системы и органы пациента базируются на следующих положениях (Найдин В. Л.):
• Стимулирующее влияние средств восстановительной терапии на пациента осуществляется основным рефлекторным механизмом; это влияние складывается из тренирующего и трофического.
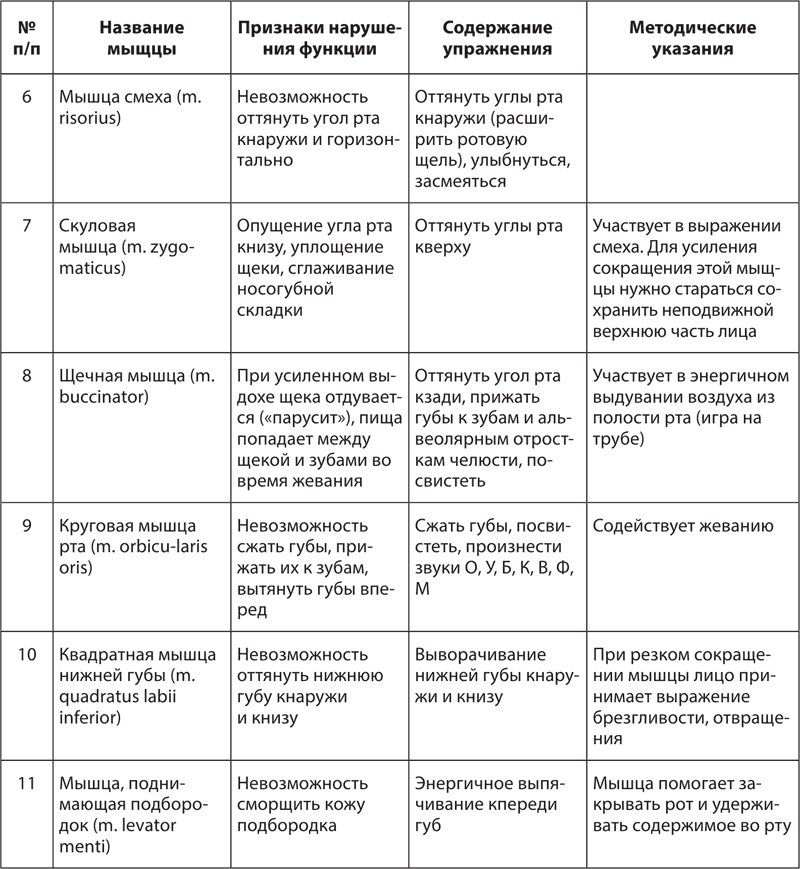
• Любая рефлекторная реакция начинается с раздражения рецептора; основным регулятором при мышечной работе является проприо цепция (кинестезия); вызываемые ею моторновисцеральные рефлексы имеют как безусловную, так и условнорефлекторную природу.
• Нормализация деятельности различных органов и систем зависит в большей степени от их нейрорегуляторного аппарата, т. е. вегетативных нервных центров. Однако состояние последних определяется влиянием моторного анализатора, играющего доминирующую роль в регуляции вегетативных функций при мышечной деятельности.
Высокая пластичность ЦНС пациента позволяет путем систематических занятий (физические упражнения и массаж) выработать новый динамический стереотип, обусловливающий точность и координацию ответных реакций основных систем организма, а также значительную их экономизацию.
Из средств восстановительного лечения в основном используются коррекция положением, физические упражнения и массаж. Эти средства необходимы как для растормаживания, истинного восстановления функций, так и для компенсации двигательных нарушений. Коррекция положением и массаж (как более простые средства) преследуют преимущественно восстановительные цели, а физические упражнения используются в зависимости от конкретной постановки задачи (Найдин В. Л.).
Задача массажа – стимуляция лимфо– и кровообращения с целью улучшения трофических процессов в тканях при вялых и спастических параличах, репаративных процессов и нервной проводимости, укрепления паретичных мышц, растяжки мышц, находящихся в спастическом состоянии, профилактики мышечных гипотрофий, снижения болевых ощущений, вызванных раздражением нервных проводников, улучшения общего состояния пациента.
Массаж при последствиях нарушения мозгового кровообращения
Параличи и парезы при инсультах обусловлены поражением двигательных центров и путей и носят название центральных или спастических, характеризуются повышенным тонусом мышц, непроизвольными содружественными движениями (синкинезиями), высокими сухожильными рефлексами и наличием патологических рефлексов. В остром периоде после инсульта тонус пораженных мышц снижен, однако затем (от нескольких дней до 1,5–2 нед.) тонус мышц повышается. Спастичность мышц является результатом повышения рефлекторного тонуса, что приводит к типичным контрактурам.
Назначение массажа. Ряд авторов советуют с учетом состояния пациента избирательно назначать массаж, пассивные и активные упражнения с коррекцией положением паретичных конечностей в течение первой недели после инсульта (при тромбозе – на 3-й день, при геморрагии – на 6–7-й день).
Противопоказания: нарастание АД гемипареза, значительные головные боли, боли в области сердца, повышенная температура.
Методические рекомендации
1. В первую неделю, когда мышечный тонус понижен, применение энергичных массажных воздействий противопоказано.
2. Прежде чем начинать процедуру массажа, целесообразно проведение релаксирующих мероприятий на пораженной стороне путем специальных упражнений. Вначале следует проводить упражнения, направленные на расслабление мышц здоровой конечности, затем обучают пациента расслаблять мышцы, начиная с дистальных отделов. Это приводит к снижению мышечного тонуса и уменьшению синкинезий.
3. Для профилактики тугоподвижности или контрактур в суставах пораженных конечностей рекомендуется сочетать процедуру массажа с коррекцией положением.
4. В начальном периоде заболевания для того, чтобы не вызвать нарастание гемипареза, необходимо использовать приемы поверхностного поглаживания и неинтенсивного растирания.
5. Массаж начинают с нижней конечности, где рефлекторная нервно-мышечная возбудимость менее выражена, чем на верхней конечности. При этом следует помнить, что интенсивный массаж может усугублять патологическое состояние мышц и отрицательно влиять на нормализацию соотношений тонуса мышц-синергистов и мышц-анта гонистов.
6. Даже на малейшие болевые ощущения пациент может реагировать усилением спастичности мышц и синкинезиями.
Методика массажа
• Массаж проводится дифференцированно: а) мышцы, в которых повышен тонус, массируются приемами поглаживания и растирания (в спокойном темпе); б) растянутые, гипотрофичные, ослабленные мышцы массируют такими же приемами, но более интенсивно, не вызывая болезненных ощущений.
• При первых процедурах приемы обхватывающего и щипцеобразного поглаживания, а также растирания применяются только поверхностно.
• При хорошей переносимости процедуры добавляют легкие разминания – не смещая мышцы, выполняют приемы валяния, продольного разминания и надавливания.
• Вначале разминание применяют на растянутых мышцах, а затем и на спастических.
• Приемы прерывистой вибрации – похлопывание, поколачивание, рубление и др. – противопоказаны.
• Легкая непрерывная вибрация, если она не вызывает усиления мышечного тонуса и явлений синкинезии, может быть включена в массажную процедуру.
• Для снижения возбудимости двигательных клеток спинного мозга и воздействия на трофические процессы выполняется массаж паравертебральных спинномозговых сегментов в области: S5-S1, L–L, T12–T10 (для воздействия на нижние конечности) и T2-T1, C7-C3 (для воздействия на верхние конечности).
В стадии развившегося мышечного тонуса чаще всего используется следующая методика.
• Массаж паретичной верхней конечности начинают с дистальных отделов: а) щипцеобразное поглаживание боковых, ладонной и тыльной поверхности пальцев; б) циркулярное поглаживание и легкое растирание межфаланговых и пястно-фаланговых суставов; в) массаж пальцев завершают пассивными движениями в каждом суставе; г) массаж тыльной и ладонной поверхности кисти, применяя только прием поглаживания; д) массаж мышц-разгибателей предплечья и плеча проводят более энергично, используя поглаживание, растирание и при достаточной мышечной массе – разминание; при массаже мышц-разгибателей особое внимание следует уделять растиранию сухожилий; е) дельтовидную мышцу обычно растянутую и гипотрофичную при центральных гемиплегиях, массируют приемами поглаживания и энергичным растиранием; ж) для профилактики приводящей контрактуры плечевого сустава, обусловленной повышением тонуса большой грудной мышцы, широчайшей мышцы спины и подлопаточной мышцы, используют приемы поглаживания и плавные (в круговом направлении) растирания.
В связи со значительной утомляемостью паретичных мышц продолжительность массажа должна увеличиваться постепенно.
• Массаж паретичной нижней конечности начинают также с дистальных отделов: а) спастически сокращенные мышцы массируют легкими приемами поглаживания, растирания и разминания; б) на паретичные мышцы-антагонисты воздействуют такими же, но более энергичными приемами; в) при значительно выраженном отеке конечности применяют отсасывающий массаж.
• Массаж передней и внутренней группы мышц бедра. Положение пациента – лежа на спине. Используют приемы – легкое поверхностное непрерывистое, плоскостное и обхватывающее поглаживание, затем – полукружное растирание попеременно с поглаживанием, после этого дифференцированно воздействуют на мышцы: а) передней группы – четырехглавую и портняжную; б) внутренней группы – натягивающую широкую фасцию бедра и приводящие мышцы.
• Массаж задней группы мышц бедра. Положение пациента – лежа на животе. Следует помнить, что при гемипарезах тонус этих мышц достаточно высок, поэтому массажные воздействия должны быть щадящими. Используют приемы – поглаживание и растирание ягодичной области и задней поверхности бедра; полусухожильную и полуперепончатую мышцу массируют, начиная движение ниже подколенной ямки к паховой складке. Поглаживание и растирание применяют продольно и поперечно с использованием щипцеобразного поглаживания, но небольшой интенсивности и продолжительности. После этого, не проводя массажа области коленного сустава, переходят к массажу мышц голени.
• Массаж мышц голени. Положение пациента – лежа на спине (при массаже передней поверхности голени) и на животе (при массаже задней поверхности голени). Используют приемы поглаживания, растирания и разминания. Осторожно следует массировать пяточное сухожилие, так как проприоцептивное раздражение этой области может усиливать патологические знаки (значительное расширение зоны вызывания ахиллова рефлекса, появление или усиление тонуса мышц стопы).
• Массаж мышц стопы. Положение пациента – то же. Применяют приемы поглаживания, растирания и разминания.
В связи со значительной утомляемостью паретичных мышц продолжительность массажа должна увеличиваться постепенно – вначале от 5 до 10 мин и затем от 15 до 20 мин. Курс лечения – не менее 25–30 процедур. Массаж должен применяться длительно с перерывами между курсами не менее 10–12 дней (Куничев Л. А.).
Массаж при травмах периферических нервов
Повреждение нервного ствола приводит к параличу или парезу иннервируемых мышц, нарушению чувствительности, трофики, среции и функции вазомоторов иннервируемой области, к исчезновению соответствующих сухожильных и мышечных рефлексов.
Назначение. Массаж назначают в период анатомического восстановления, когда острые явления сглаживаются, опасность кровотечения и инфекции миновала.
Задачей массажа являются: стимуляция процессов регенерации нерва, профилактика гипотрофии денервированных мышц, уменьшение болевых ощущений.
Методика массажа
• В предоперационном периоде для укрепления мышц, иннервируемых подлежащим операции нервом, применяют следующие массажные приемы: глубокое поглаживание, продольное и поперечное разминание, валяние, приемы стимуляции мышц; массаж, снижающий тонус мышц-антагонистов (поверхностные поглаживания, растирания, легкие продольные разминания); при контрактурах – активные или активно-пассивные движения в суставах, растяжение, сдвигание, прерывистое надавливание паретичных мышц; массаж суставов – поглаживание, растирание, пассивные движения. Время процедуры – 10–12 мин ежедневно.
• На 2–3-й день после хирургического вмешательства приступают к сегментарно-рефлекторному массажу.
• При повреждениях: а) лучевого, срединного и локтевого нервов массируются верхние грудные и шейные паравертебральные зоны иннервации спинно-мозговых сегментов Тh6–Тh1, С7-C3; б) седалищного, большого и малоберцовых нервов – пояснично-крестцовые и нижнегрудные паравертебральные зоны иннервации и спинномозговых сегментов S5-S1, L5-L1, T12–T11.
• Все приемы массажа проводят без усилия и в спокойном темпе – поверхностное плоскостное и обхватывающее поглаживание, полукружное (подушечками пальцев) растирание, надавливание, сжатие.
Грубые массажные движения будут скорее содействовать, чем препятствовать образованию рубцовой ткани. Энергичный массаж может вызвать также паралич сосудов вследствие резкого расширения их, так как потеря мышечного тонуса при повреждении нерва лишает кровеносные сосуды их защитного слоя.
• При длительном покое после сшивания нерва рубцовая ткань в области шва нерва откладывается беспорядочно, образуя часто клубкообразно сливающиеся пучки нервных волокон, что неблагоприятно влияет на направление регенерирующих нервных волокон.
• Массаж как можно раньше следует комбинировать с физическими упражнениями. Чем раньше приступают к физическим упражнениям, тем активнее в последующем идет процесс регенерации нерва, тем быстрее восстанавливаются его коррелятивные связи.
• Массаж на этом этапе должен предшествовать физическим упражнениям с тем, чтобы лучше подготовить мышцы к движениям. При появлении активных движений, особенно когда дается дополнительная нагрузка на ослабленные мышцы, массаж рекомендуется проводить после выполнения физических упражнений с целью быстрейшего снятия возможного утомления паретичных мышц.
• В занятиях используют: а) пассивные, активно-пассивные, активные упражнения; б) изометрическое напряжение мышц (экспозиция 5–7 с) с последующим их расслаблением; в) посылка импульсов (идеомоторные упражнения) на сокращение мышц, иннервируемых сшитым нервом. Продолжительность процедуры – 3–5 мин.
• Коррекция положением, обеспечивающей покой в зоне операции.
• Когда послеоперационный рубец достаточно окрепнет, назначают следующие массажные приемы: глубокое поглаживание, растирание, разминание, сдвигание, валяние, растяжение, пунктирование, поколачивание, вибрацию по ходу нервного ствола, потряхивание. Продолжительность процедуры – 15–20 мин.
Массаж при неврите лицевого нерва
Мимические мышцы определяют конфигурацию губ, отчасти ноздрей, век, форму и направление естественных и индивидуально приобретенных борозд и складок кожи (носогубная складка, подбородочно-губная борозда, морщинистость лба, щек и др.). От функции мимической мускулатуры зависят подвижность и выразительность лица (рис. 121 на стр. 222).
Особенности мимических мышц существенным образом сказываются на формировании и клинических проявлениях болезненных мышечных уплотнений (тугой тяж, триггерные точки) и заключаются в следующем.
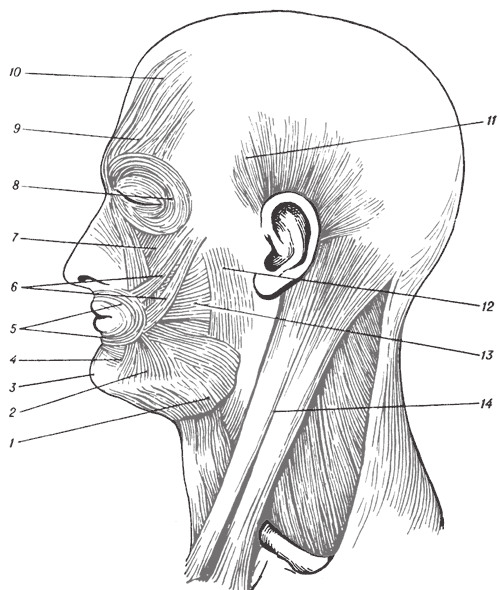
Рис. 121. Схема расположения мышц лица и шеи: 1 – широкая подкожная мышца шеи; 2 – мышца, опускающая угол рта; 3 – подбородочная мышца; 4 – мышца, опускающая нижнюю губу; 5 – круговая мышца рта; 6 – скуловые мышцы; 7 – мышца, поднимающая верхнюю губу; 8 – круговая мышца глаза; 9 – мышца, сморщивающая бровь; 10 – лобная мышца; 11 – височная мышца; 12 – жевательная мышца; 13 – мышца смеха; 14 – грудино-ключично-сосцевидная мышца.
• Они располагаются подкожно и составляют анатомическую структуру по типу симпласта, не имея фасциальных межмышечных перегородок (чем-то напоминают миокард).
• Не выполняют статических функций.
• Коэффициент эфферентной иннервации мимических мышц высокий, они точные, ловкие.
• Имеют высокую чувствительность к ацетилхолину.
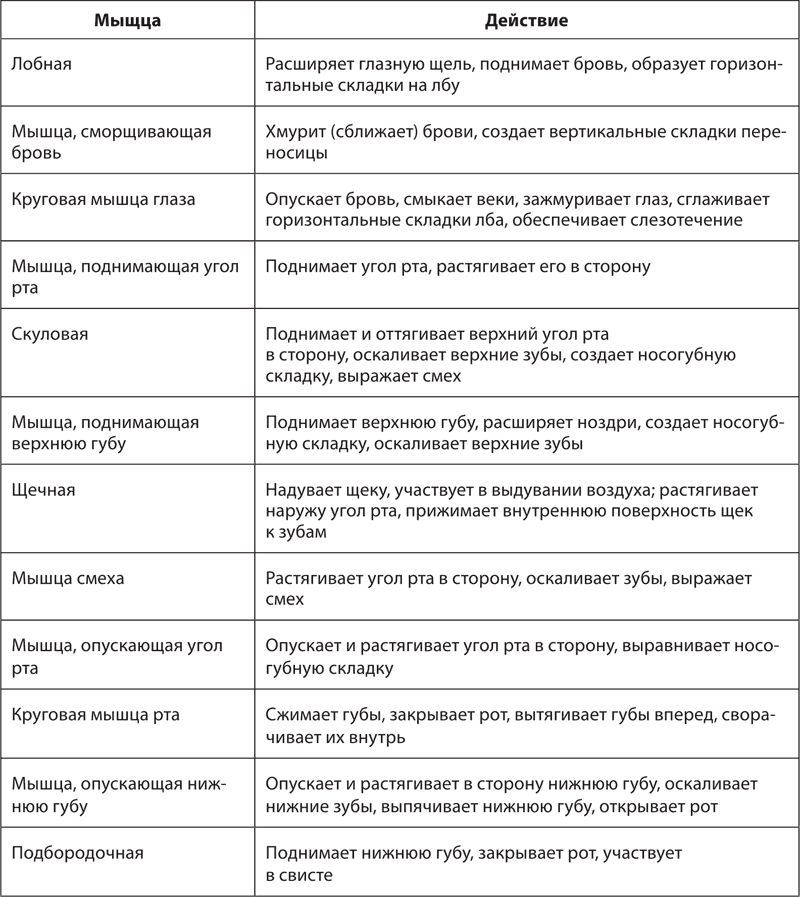
Функциональные особенности мимических мышц представлены в табл. 4.
Таблица 4. Функции мимических мышц
При неврите лицевого нерва на первое место выступает парез или паралич мимической мускулатуры, который чаще всего развивается на одной стороне лица, в результате чего создается характерная асимметрия. Контрактура мимических мышц – наиболее частое осложнение невритов лицевого нерва, характеризуется стойким напряжением паретичных мышц и клонико-тоническими или тикозными спазмами в отдельных мышечных группах. Из синкинезий в клинике часто встре чаются:
• веко-лобно-губная синкинезия – при закрывании глаз наморщивается лоб и приподнимается угол рта;
• веко-плетизмовая синкинезия – зажмуривание глаз ведет к сокращению подкожной мышцы шеи;
• веко-носовая синкинезия, или синкинезия Гюе, – приподнимание крыла носа вверх и кнаружи при зажмуривании;
• веко-ушная синкинезия – зажмуривание глаз сопровождается приподниманием ушной раковины;
• губо-пальцебральная синкинезия – сужение глазной щели при раздувании щек;
• лобно-губная синкинезия – приподнимание угла рта при наморщивании лба.
Задачи массажа: улучшить кровообращение области лица (особенно на стороне поражения), а также шеи, плечевого пояса; восстановить нарушенную функцию мимических мышц, профилактика возникновения контрактур и содружественных движений (синкинезий), а при их наличии – содействовать уменьшению их проявлений. Восстановить правильное произношение.
Методические рекомендации
1. В первую неделю заболевания все внимание должно быть обращено на здоровую сторону лица. Пациента обучают расслаблению здоровой половины лица в покое, после разговора, а в дальнейшем и в момент речи.
2. Обязательно следует ограничивать амплитуду мимических движений здоровой стороны.
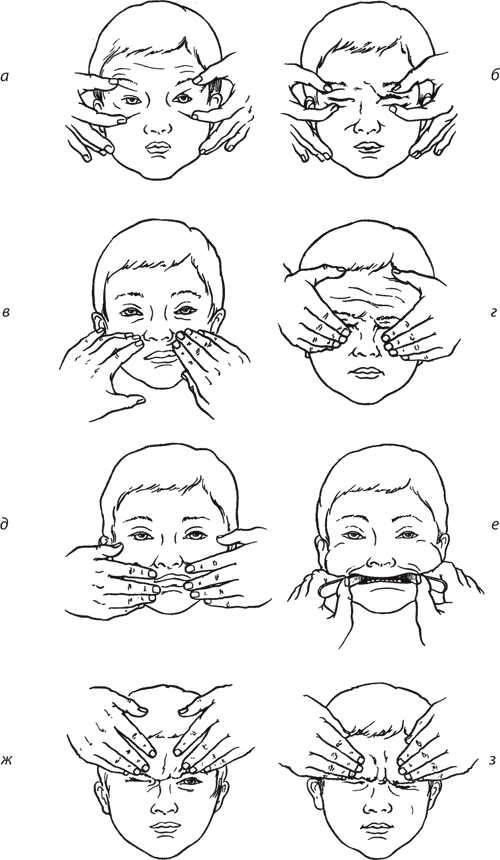
Рис. 122. Коррекция мимических движений. Применение дозированного сопротивления (б, г, д, ж, з) и предварительного растяжения (а, в, е) мышц для восстановления мимических движений.
3. При попытке выполнить мимическое движение появляются содружественные движения, обусловленные дисфункцией мышц. При отсутствии активных движений массажист осуществляет их своей рукой, пациент одновременно выполняет движение здоровой стороной, а массажист оказывает дозированное сопротивление этому движению на здоровой стороне, ограничивая его амплитуду, добиваясь того, чтобы движения осуществлялись симметрично (рис. 122 на с. 225).
4. По мере восстановления движений массажист начинает оказывать сопротивление движению на стороне поражения для увеличения силы паретичных мышц, а на здоровой стороне ограничивает объем движения.
5. Восстановление функции нерва происходит неравномерно, поэтому движения восстанавливаются не одновременно. Подобная неравномерность функции мышц может приводить к контрактурам, поэтому не следует форсировать упражнениями и приемами массажа восстановление одной из ветвей нерва.
6. Для устранения асимметрии лица проводится лейкопластырное натяжение со здоровой стороны на пораженную. Прием направлен против тяги мышц здоровой стороны и осуществляется прочной фиксацией другого свободного конца пластыря к специальному шлему-маске (рис. 123).
План массажа: воздействие на рефлексогенные зоны кожи, головы и шеи, ушных раковин, массаж мимических мышц здоровой стороны лица и пораженных мышц.
Положение пациента – сидя, голова опирается на подголовник кресла, мышцы рук, плечевого пояса и верхних конечностей максимально расслаблены.
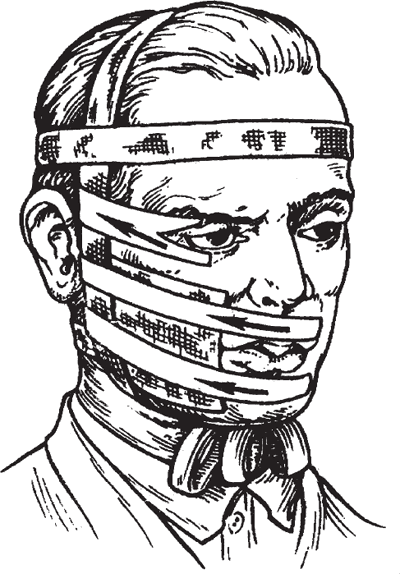
Рис. 123. Коррекция положением: натяжение мышц левой (здоровой) стороны лица и правой круговой мышцы глаза лейкопластырем (Найдин В. Л.)
Методика массажа
Методика массажа дифференцируется с учетом клинических форм поражения: в острой стадии заболевания и в дальнейшем его течении, не осложненном контрактурами и синкинезиями, необходимо следующее: а) на первой процедуре обучают расслаблению мышц лица; б) коррекция положением, состоящая в следующем: 1) спать на боку (на стороне поражения); 2) жевать пищу как на пораженной, так и на здоровой стороне; 3) в течение 10–15 мин 3–4 раза в день сидеть, склонив голову в сторону поражения, поддерживая ее тыльной стороной кисти и опираясь локтем на стол; 4) надевая платок на голову (для женщин), подвязывать его, подтягивая мышцы со здоровой стороны в сторону поражения (снизу вверх), стремясь при этом восстановить симметрию лица (Белая Н. А.).
Область массажа. Массаж, по существу, состоит из двух процедур: а) массажа мышц шеи; б) воротниковой области и массажа лица.
• Массаж грудино-ключично-сосцевидных мышц: поглаживание, растирание, разминание; вибрационное поглаживание головы и мышц шеи, поколачивание подушечками пальцев.
• Массаж височных областей и ушных раковин: поглаживание и растирание; разминание ушных раковин.
• Лицевой нерв массируют на 1 см ниже слухового прохода у сосцевидного отростка с использованием массажных приемов: поглаживания, растирания, кратковременной точечной вибрации кончиком среднего пальца, поколачивания пальцем. Воздействие на нерв допустимо при стихании острого процесса, при появлении движений и увеличении их объема.
• Массаж мимических мышц здоровой стороны лица в области лба, вокруг глазниц, щек и мышц шеи: поглаживание, растирание, надавливание и пощипывание, непрерывная вибрация и похлопывание ладонной поверхностью пальцев.
• Массаж мимических мышц пораженной стороны лица: легкое плоскостное поглаживание, разминание – надавливание и пощипывание, поколачивание подушечками пальцев.
Одновременно с проведением процедур массажа занятия дополняются физическими упражнениями, направленными на улучшение функции мимических мышц и артикуляции (табл. 5).
Таблица 5. Примерные упражнения для мимических мышц
Специальные упражнения выполняются перед зеркалом. Упражнения проводят одновременно для здоровой и пораженной стороны лица. В освое нии отсутствующих движений существенно помогают предварительное расслабление мышц легкими расслабляющими массажными движениями и выполнением отдельных релаксирующих упражнений (Бе лая Н. А.; Епифанов В. А.):
• Одновременным и попеременным надуванием щек.
• Пофыркиванием, произношением звука «п» с предварительной активной задержкой на начальной фазе движения.
• Индикацией (указательное движение), осуществляемой массажистом, – это короткое штриховое поглаживание кожи лица в зоне паретичных мышц. Направление индикации соответствует мимическому движению. Этот прием дает представление пациенту о направлении движения и помогает его осуществить.
• Постизометрической релаксации мышц (предварительное растяжение пораженной мышцы, дозированное сопротивление основному движению с последующим изометрическим напряжением и расслаблением мышцы).
Не рекомендуются изолированные упражнения для пораженной стороны, так как это может привести к нарушению координации движений.
На всех этапах восстановительного лечения сохраняют контроль за произвольной активностью мышц лица. Объем движений не должен превышать размеров, способствующих выявлению асимметрий, особенно при плаче, смехе, эмоционально насыщенном разговоре.
Моторные (триггерные) точки лицевой мускулатуры обычно совпадают с местом наибольшей выпуклости мышцы при максимальном ее напряжении.
В занятия следует включать, помимо вышеперечисленных упражнений для инактивации моторных точек, постизометрическую релаксацию пораженных мышц.
Функциональное состояние мимических мышц оценивают по шестибальной шкале (Балабан Я. М.).
Оценка верхней мимической мускулатуры
0 баллов – полный паралич мускулатуры (пациент не может закрыть глаз, не в состоянии нахмурить и поднять бровь).
1 балл – пациент закрывает глаз не полностью, не может нахмурить и поднять бровь.
2 балла – пациент закрывает глаз полностью, но не может зажмурить его, незначительно хмурит или слегка морщит лоб.
3 балла – пациент жмурит глаз, хмурит и поднимает бровь, морщит лоб, но в меньшей степени и со значительно меньшей силой (симптом ресниц), чем на здоровой стороне (не преодолевает сопротивления рук массажиста/ методиста ЛФК).
4 балла – пациент жмурит глаз, хмурит и поднимает бровь, морщит лоб так же, как и на здоровой стороне, но с несколько меньшей силой (преодолевает сопротивление рук массажиста/методиста ЛФК).
5 баллов – мускулатура лица в пределах нормы.
Оценка нижней мимической мускулатуры
0 баллов – полный паралич мускулатуры – пациент не может оскалить зубной ряд, ротовая щель перекашивается в здоровую сторону (симптом «ракетки»), не может надуть щеки (щека «парусит»), не может сложить губы для свиста.
1 балл – при оскаливании зубного ряда на пораженной стороне видны 1–2 зуба, надуть щеки и свистеть пациент не может.
2 балла – при оскаливании зубного ряда видны 1–2 зуба, пациент надувает щеки слабо (щека «парусит»), свистеть не может.
3 балла – при оскаливании зубного ряда видны 3–4 зуба, пациент складывает губы для свиста и с трудом может свистнуть, надувает щеку, но в меньшей степени и со значительно меньшей силой, чем на здоровой стороне (не преодолевает сопротивление рук массажиста/методиста ЛФК).
4 балла – при оскаливании зубного ряда видны 4–5 зубов, рот заметно перетягивается на здоровую сторону, пациент может свистеть и хорошо надувать щеки, но с незначительно меньшей силой, чем на здоровой стороне (преодолевает сопротивление рук массажиста/методиста ЛФК). 5 баллов – мускулатура лица в пределах нормы.
Массаж при остеохондрозе позвоночника
Под термином остеохондроз позвоночника понимают первично развивающийся дегенеративный процесс в межпозвонковых дисках, что в свою очередь ведет к вторичному развитию реактивных и компенсаторных изменений в костно-связочном аппарате позвоночника.
Вертеброгенные поражения опорно-двигательного аппарата, нервной и сосудистой систем по топическому принципу подразделяют на две большие группы:
• вертебральные – при локализации поражения в различных структурах позвоночно-двигательного сегмента (ПДС);
• экстравертебральные с их локализацией во внепозвоночных тканях. К последним нарушениям относятся изменения в нервной, мышечной и сосудистой системах.
Все эти синдромы формируются преимущественно по рефлекторному механизму в ответ на раздражение рецепторов тканей опорно-двигательного аппарата (схема 1). Так возникают синдромы миофасциальные, нейромиодистрофические и нейрососудистые (Веселовский В. П.; Хабиров Ф. А.). Все это ведет к раздражению рецепторов синувертебрального нерва.
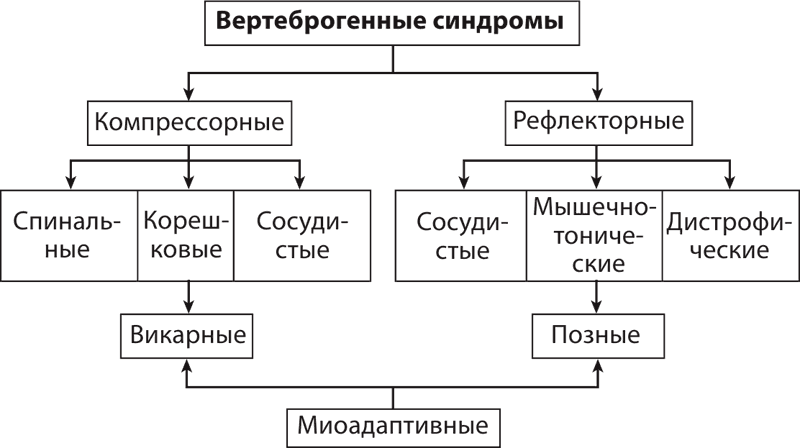
Схема 1. Классификация вертеброгенных синдромов (Попелянский Я. Ю.)
Различают четыре возможных механизма раздражения синувертебрального нерва:
• Механически-дисфиксационный – за счет смещения тел позвонков.
• Механически-компрессионный – за счет грыжи диска, ущемления капсулы межпозвонкового сустава, экзостозов, гиперплазии желтой связки и др.
• Дисгемический – за счет отека, нарушения микроциркуляции, венозного стаза и др.
• Воспалительный – банальный или асептический (реактивный, аутоиммунный).
Нарушения биомеханических соотношений в кинематической цепи позвоночника в комплексе с другими патогенетическими механизмами способствуют развитию миодискоординаторного процесса в мышцах позвонково-двигательного сегмента (ПДС), позвоночника и конечностей. При этом развиваются сложные синергические реципрокные и другие рефлекторные процессы с нарушением статокинетики позвоночника.
Прежде всего изменяется его конфигурация в связи с изменениями тонуса мышц позвоночника, стремящихся компенсировать недостаточность функции ПДС, – сглаживается лордоз или развивается кифотическая установка в отделе, а в ряде случаев в связи с переносом опоры на ногу непораженной стороны возникает и сколиотическая установка. В формировании этих изменений принимают участие и многосуставные мышцы спины, и мелкие межсегментарные мышцы. На определенном этапе эти компенсаторные механизмы оказываются достаточными. Однако при длительности тонического напряжения мышц в них развиваются дистрофические изменения. Кроме того, в связи с формированием патологического рефлекторного кольца мышечное напряжение из саногенетического механизма превращается в свою противоположность – патологическую контрактуру. В итоге изменяются нагрузки не только на мышцы позвоночника, но и на функционирующие в новых условиях мышцы конечностей, что приводит к миоадаптивным позным и викарным миодистоническим и миодистрофическим изменениям в них (Веселовский В. П.; Попелянский Я. Ю.; Иваничев Г. А. и др.). В связи с дистоническими и дистрофическими изменениями мышцы становятся источником патологической афферентации, адресованной к тем же сегментам спинного мозга, которые иннервируют пораженные ПДС, а также к полисегментарному интернейрональному аппарату при вовлечении в процесс мышц всего позвоночника и конечностей (рис. 124). В таких мышцах затем появляются уплотненные тяжи, так называемые миофасциальные триггерные точки.
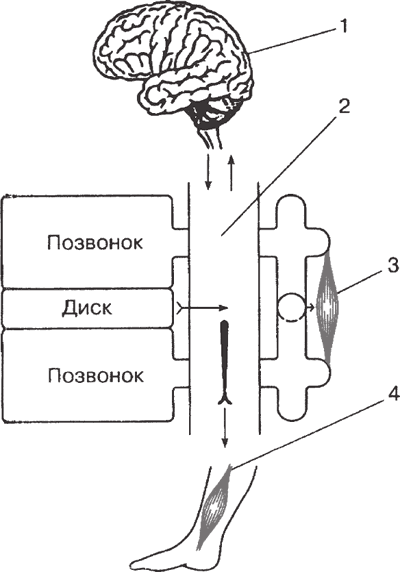
Рис. 124. Основные механизмы рефлекторного мышечно-тонического воздействия рецепторов в области межпозвонкового диска на мышцы позвоночника и мышцы конечностей: 1 – головной мозг; 2 – спинной мозг; 3 – мышцы позвоночника; 4 – мышцы конечности (Я. Ю. Попелянский)
Массаж при остеохондрозе шейного отдела позвоночника
Выраженность боли бывает трех степеней (Веселовский В. П.):
• I степень – боль возникает при максимальных по объему и силе движениях в позвоночнике.
• II степень – боль успокаивается лишь в определенном положении позвоночника.
• III степень – боль постоянная.
В статусе пациента отмечается скованность шейного отдела, вынужденное положение головы, болезненность зон нейрофиброза (при давности процесса).
Описанные шейный симптомокомплекс относится к синдромам вертебральным. Церебральные, спинальные, пекторальные и брахиальные определяют как экстравертебральные синдромы. Они могут быть компрессионными, рефлекторными или миоадаптивными (постуральными и викарными).
Задачи массажа: улучшение лимфо– и кровообращения в области мышц шеи, спины и верхней конечности, снижение болевых ощущений, укрепление гипотрофичных мышц руки, повышение тонуса в мышцах шеи и спины.
Массажу подлежат: верхняя конечность на стороне поражения, при двустороннем процессе – обе руки (включая плечевой пояс) с охватом мышц задней поверхности шеи. При выраженных болях в грудной клетке рекомендуется массаж мышц груди.
План массажа: воздействие на паравертебральные зоны верхнегрудных Тh6–Тh1 и нижнешейных С7-С3 позвонков и рефлексогенные зоны грудной клетки. Массаж верхней конечности, межлопаточных областей, межреберных промежутков, грудино-ключично-сосцевидных мышц и больших грудных мышц. Сотрясение грудной клетки. Избирательный массаж в зоне триггерных точек в паравертебральной области и межостистых промежутках шеи, межлопаточной области, в области периартикулярных тканей плечевых суставов, надключичных зон трапециевидных мышц (рис. 125 на с. 236).
Положение пациента – лежа на животе, на спине, сидя на стуле (голова на валике, подушке).
Методика массажа
• Массаж здоровой верхней конечности. Применяют следующие массажные приемы: поглаживание, разминание, сотрясение мышц, встряхивание.
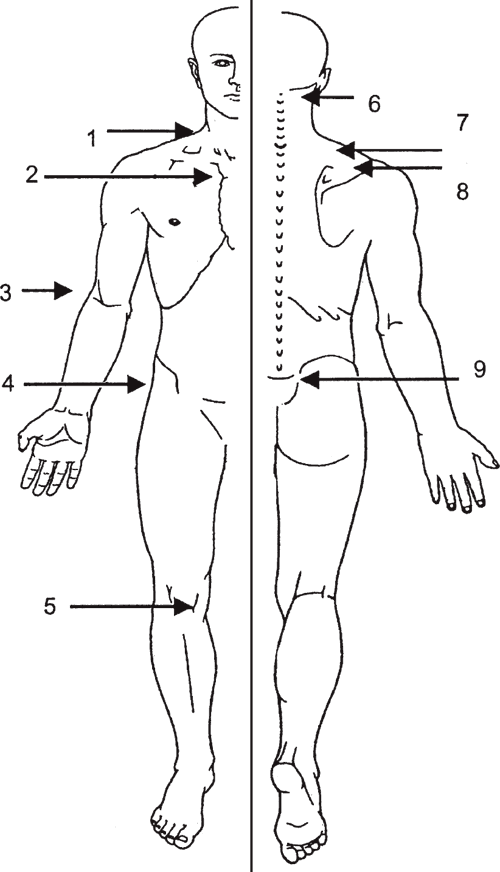
Рис. 125. Локализация 9 двусторонних чувствительных (триггерных) точек: 1 – нижнешейный отдел; 2 – второе ребро; 3 – латеральный надмыщелок; 4 – большой вертел; 5 – область коленного сустава; 6 – подзатылочные мышцы; 7 – трапециевидная мышца; 8 – надостная мышца; 9 – ягодичные мышцы.
• Массаж пораженной верхней конечности. При явлениях гиперестезии применяют: легкие неглубокие поглаживания, растирания, валяние мышц; при гипотрофии мышц – поглаживание поверхностное и глубокое, растирание подушечками пальцев, локтевым краем ладони, пиление, строгание, пересекание; разминание – продольное и поперечное, сдвигание, валяние и вибрация – непрерывная, сотрясение, подергивание, вибрационное поглаживание; при двигательных расстройствах (например, парезы) – массаж пораженных мышц и мышц-антагонистов: приемы поглаживания, растирания, разминания и вибрация.
• Массаж дельтовидной мышцы – плоскостное и обхватывающее поглаживание, пиление, разминание, рубление, вибрационное поглаживание.
• Массаж грудино-ключичного и ключично-акромиального суставов – поглаживание и растирание циркулярно, штрихование.
• Массаж мышц спины. Широкими штрихами проводят поглаживание, растирание, разминание трапециевидных и широчайших мышц; глубокое растирание и поперечное разминание верхних порций трапециевидных мышц, задней поверхности мышц шеи и затылка.
• Массаж паравертебральных зон в направлении: от нижележащих сегментов к вышележащим. Применяются следующие массажные приемы: поглаживание плоскостное, растягивание кончиками пальцев циркулярно, штрихование, пиление, разминание – продольное сдвигание.
• Массаж межлопаточной области. Применяют следующие массажные приемы: растирание подушечками пальцев и локтевым краем ладони наружного края лопатки, угла лопатки и внутреннего края лопатки; сдвигание лопатки. Поглаживание и растирание межреберных промежутков граблеобразно в направлении от грудины к позвоночнику.
• Поглаживание и разминание больших грудных мышц. Сдавление и растяжение мышц грудной клетки. Массаж триггерных точек проводят избирательно (в зависимости от их активности). После пальпации в зонах гиперестезии проводят поглаживание и растирание циркулярно подушечками пальцев, непрерывную вибрацию и пунктирование.
• Заканчивают процедуру массажа выполнением дыхательных упражнений и упражнениями, направленными на укрепление мышц шеи, плечевого пояса и верхних конечностей (см. руководство Епифанова В. А. и Епифанова А. В. «Остеохондроз позвоночника». – М.: МЕДпресс-информ, 2005).
Продолжительность процедуры – 15–20 мин. Курс лечения – 12 процедур ежедневно или через день.
Массаж при остеохондрозе пояснично-крестцового отдела позвоночника
• При механически-компрессионном варианте ирритация синувертебрального нерва вызывает болезненность двух видов:
а) при стойкой компрессии боли глубинные, постоянные, усиливающие ся при нагрузках на пораженный отдел;
б) для непосредственной компрессии характерны острые, стреляющие боли, возникающие в момент начала действия нагрузки на пораженный ПДС.
• При механически-дисфиксационном варианте боли возникают в процессе статико-динамических нагрузок; миофиксация почти всегда носит саногенерирующий характер.
• При дисгемическом варианте боли обычно ноющие, сковывающие, возникающие после отдыха и уменьшающиеся при движениях. Они могут сопровождаться чувством жара, жжения, онемения в пораженном отделе.
• При воспалительном варианте пациенты жалуются на сковывающие боли и чувство тугоподвижности, возникающие в период сна и проходящие после разминки. К вечеру пациенты чувствуют себя лучше.
Характерной чертой заболевания следует считать двухфазность развития болезни, которая заключается в том, что в первый период боли локализуются только в поясничной области, во второй – захватывают также и ногу.
Задачи массажа: стимуляция лимфо– и кровообращения в конечностях и поясничной области, снижение болевых ощущений, укрепление гипотрофичных мышц задней поверхности бедра и голеней, ягодичных мышц, снижение тонуса напряженных паравертебральных мышц.
Массажу подлежат: нижняя конечность на стороне поражения (задняя и передняя поверхность) и поясничная область с захватом ягодичных мышц; при двустороннем поражении – обе нижние конечности, поясничная область и тазовый пояс.
План массажа: воздействие на паравертебральные зоны крестцовых и нижнегрудных спинномозговых сегментов (S3-S1, L5-L1, T12–T11).
Массаж ягодичных мышц, области крестца, гребней подвздошных костей. Сотрясение таза. Массаж триггерных точек. Положение пациента – лежа на животе.
Методика массажа
• Массаж паравертебральных зон в направлении: от нижележащих сегментов к вышележащим от S3 до T11. Проводят следующие массажные приемы: поглаживание плоскостное в полукружных направлениях, полукружное растирание подушечками пальцев, растирание локтевым краем кисти, пиление; разминание продольное. Поглаживание и растирание нижних краев грудной клетки.
• Массаж мышц тазового пояса. Проводят следующие массажные приемы: поглаживание, растирание, сдвигание в области поясницы и крестца, непрерывная вибрация в области крестца опорной поверхностью кисти. Поглаживание и растирание гребней подвздошных костей.
• Массаж области тазобедренных суставов: поглаживание, растирание периартикулярных тканей капсульно-связочного аппарата.
• Массаж ягодичных мышц. Проводятся следующие массажные приемы: поглаживание, растирание, разминание; непрерывная вибрация, похлопывание, рубление. Сотрясение таза.
• Массаж мест перегрузок позвоночника (в области V поясничного позвонка) – циркулярные поглаживания, растирания, непрерывная вибрация, пунктирование.
• Массаж триггерных точек. Проводятся следующие массажные приемы: после пальпации триггерных точек в паравертебральных зонах, межостистых промежутках, в области таза (у гребней подвздошных костей) и на бедре (по ходу седалищного нерва) – поглаживание, глубокое растирание циркулярно подушечками пальцев, непрерывная вибрация, пунктирование, поколачивание. Широкими штрихами поглаживание поясницы и тазовой области.
• Заканчивают процедуру массажа активными и пассивными движениями в суставах нижних конечностей.
• В подострой стадии при поражении седалищного нерва рекомендуются следующие массажные приемы: плоскостное глубокое поглаживание ладонной поверхностью большого пальца по ходу нерва в направлении – от середины подколенной впадины до ягодичной складки к нижнему краю седалищного бугра. Растирание по ходу нерва большими пальцами, движущимися один за другим и описывающими полукруги во взаимно противоположных направлениях. Вибрации – пунктирование концевой фалангой большого пальца.
• Массаж болевых точек (триггерных точек) поверхности бедра в области ягодичной складки, на границе верхней и средней трети бедра и на границе средней и нижней третей бедра: поглаживание и растирание циркулярно, непрерывная вибрация подушечками пальцев, пунктирование. Активные и пассивные движения в суставах пораженной ноги. Упражнения, направленные на растяжение задней группы мышц бедра. Сотрясение таза.
Продолжительность процедуры – 12–15 мин. Курс лечения – 12 процедур ежедневно или через день.
Назад: Массаж при заболеваниях желудочно-кишечного тракта
Дальше: Массаж при заболеваниях и повреждениях опорно-двигательного аппарата

