Рахит (витамин-Б-дефицитный рахит)
Витамино-дефицитный рахит – заболевание, характеризующееся патологическим отклонением фосфорно-кальциевого обмена, протекающее совместно с изменением костеобразования растущего организма. Кроме того, существует группа наследственных заболеваний, которые на ранних сроках имитируют рахит, но не связаны с дефицитом витамина D, их ведущими симптомами являются аномалии скелета.
Механизмы развития рахита у плода и новорожденных детей связаны с возникновением дефицита витамина D у беременной женщины и плода. Россия занимает одно из первых мест в мире по распространенности рахита и встречается до 54 – 60% среди детей, а у недоношенных детей – в 75 – 85%.
Под влиянием солнечного света в коже синтезируется витамин D3. Пылевые бури, вредные выбросы снижают поступление биологического спектра солнечного излучения. Гормональной активностью обладает витамин D3. Образование витамина D3 претерпевает несколько стадий:
1) вначале образуется провитамин D3;
2) под влиянием ультрафиолетового облучения происходит превращение провитамина витамина D3 в витамин D3;
3) витамин D3 под влиянием D-связывающего белка поступает в печень и почки, где превращается в гормон кальцитонин.
При регулярной инсоляции потребность человека в витамине D полностью обеспечивается фотосинтезом в коже. Витамин D3 считают солнечным витамином. В случае недостатка эндогенного витамина D, пищевой витамин D выполняет компенсаторную функцию. Образование витамина D в коже зависит от спектра ультрафиолетового облучения. Накопление витамина D увеличивается при пигментации. Интенсивность образования витамина D зависит от времени года, зимой происходит депигментация, а летом происходит его накопление и образование в коже.
Снижение образования витамина D3 происходит с возрастом. Образование витамина D3 в 2 раза выше в детском возрасте. Дефицит витамина D3 может возникать у беременных в зависимости от времени года. Если зачатие происходит с ноября по апрель, то дети относятся к группе риска по формированию витамина D3 и его дефициту. К данной группе риска относятся также дети:
1) недоношенные;
2) с массой тела при рождении более 4 кг;
3) с гиподинамией;
4) перенесшие ОРВИ и инфекционные заболевания;
5) с высокой прибавкой в массе тела в течение 3-х месяцев жизни.
Витамино-дефицитный рахит может возникнуть в случае недостаточного попадания ультрафиолетовых лучей на кожу ребенка, недостаточном его содержании в пище, синдроме мальабсорбции, а также при болезнях печени.
Возникновение рахита может быть связано с недостаточным содержанием в пище некоторых витаминов и микроэлементов, возникновением заболеваний с нарушением обмена веществ, а также в возрастные периоды интенсивного роста ребенка. Могут способствовать возникновению рахита следующие факторы:
1) периоды повышенного роста в различные возрастные периоды;
2) заболевания желудочно-кишечного тракта ребенка;
3) патология беременности;
4) перевод ребенка на искусственное вскармливание;
5) лишение ребенка ультрафиолетового облучения в связи с укутыванием, постоянным пребыванием ребенка в помещении.
Следует учитывать, что женское грудное молоко не обеспечивает потребности растущего организма в витамине D, так как оно содержит 40 – 200 МЕ вместо профилактической дозы в 400 МЕ.
Первичный рахит подразделяется на кальципенический и фосфопенический.
Таблица №18
Симптомы рахита различны в различные периоды болезни
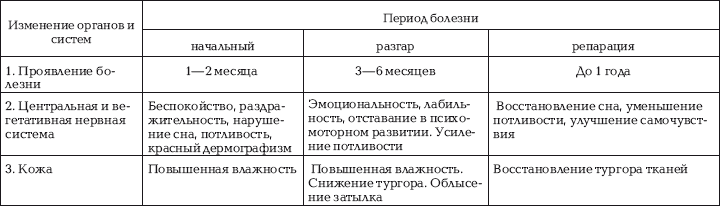
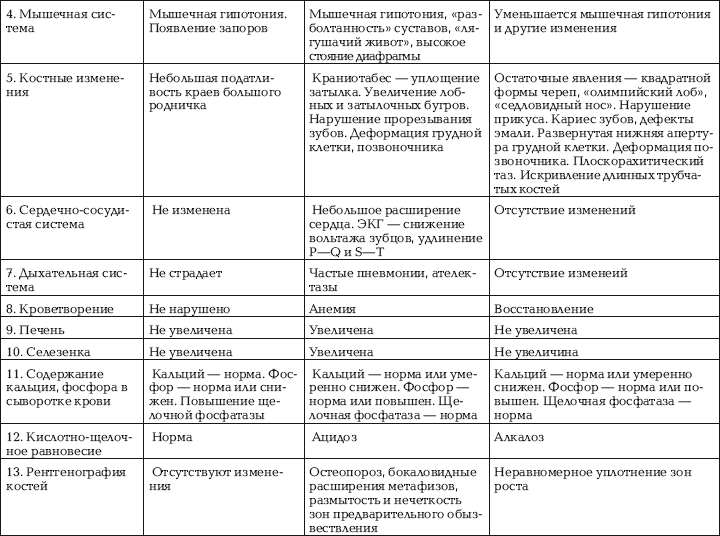
По тяжести различают I (легкую) степень, II (среднюю) и III (тяжелую) степень. При
I степени основные симптомы отмечаются со стороны костной и нервной системы, при
II степени, кроме этого, появляются симптомы со стороны мышечной и кроветворной систем, органов дыхания и других органов. При III степени выражены резко все симптомы, особенно со стороны костной системы.
По характеру течения различают острую, подострую и рецидивирующую форму. Острая форма чаще наблюдается на первом полугодии жизни, особенно у крупных детей. При этой форме наблюдается преобладание остеомаляции над процессами костеобразования.
Со стороны крови отмечается снижение фосфора на фоне увеличения щелочной фосфатазы.
В случае подострого течения развивается медленное развитие симптомов заболевания, преобладает остеоидная гиперплазия, появляется снижение мышечного тонуса.
В случае рецидивирующего течения на фоне затихающего процесса могут возникнуть повторные обострения. При недостаточном питании, отсутствии лечения и проведения профилактических мероприятий развиваются рецидивирующие формы заболевания.
Начальный период характеризуется следующими симптомами со стороны нервной системы: появление нарушения сна, повышенной раздражительности, плаксивости, пугливости.
При осмотре ребенка выявляются такие симптомы, как облысение затылка и выпадение волос, повышенная плаксивость. При пальпации области большого родничка выявляется податливость его краев, незаращение швов черепа.
Рентгенологические изменения отсутствуют. При исследовании крови определяется снижение содержания фосфора, нарастает активность щелочей фосфатазы. При исследовании мочи определяется выделение фосфатов, аминокислот и аммиака.
Начальные признаки рахита обычно появляются с 3-х месяцев, они прогрессируют на первом году жизни.
Период разгара рахита характеризуется появлением характерных симптомов. Появляется размягчение костей черепа, костей конечностей, грудной клетки. Часто выявляются искривления костей конечностей. Выявляются деформация костей грудной клетки, увеличение лобных и теменных бугров. Появляются четки на ребрах, утолщенные эпифизы трубчатых костей. Большой родничок имеет большие размеры, закрывается к двум годам. Прорезывание зубов замедляется.
При тяжелой степени рахита резко выражена деформация костной ткани, формируются деформация черепа, грудной клетки, искривление конечностей.
При III (тяжелой) степени часто грудная клетка приобретает форму клиновидной груди. В области поясничного отдела выявляется рахитический горб в виде кифоза позвоночника этого отдела. После того как ребенок начинает ходить, иногда присоединяется лордоз или сколиоз. Появляются «рахитические браслеты», утолщаются фаланги пальцев («нити жемчуга»). Появляется О-образное и Х-образное искривление ног.
Отмечаются рентгенологические изменения костей в виде неровных поверхностей между диафизом и эпифизом.
При тяжелых формах отмечается разболтанность суставов, вялость мышц. Ребенок может положить стопу на плечо, лежа на спине, может притянуть ногу к голове. Появляется расхождение мышц живота. В связи с деформацией скелета, гипотонусом мышц задерживается развитие двигательных умений: ребенок позже начинает держать голову, стоять, ходить. Из-за деформации грудной клетки, снижения тонуса мышц может возникнуть нарушение легочной вентиляции, одышка, легко развивается пневмония. Кроме этого, могут развиться дистрофические процессы в сердечной мышце с формированием рахитического сердца с расширением сердечных полостей.
При рахите нарушаются все виды обмена веществ, возникает дефицит витаминов. Может возникнуть и нарушение пищеварения с появлением неустойчивого стула.
К основным симптомам при тяжелых формах рахита относится возникновение дефицита железа с развитием гипохромной анемии.
При снижении в крови ионизированного кальция могут отмечаться судороги.
В стадии остаточных явлений при нормализации показателей со стороны крови остаются последствия костных изменений в виде деформации костей, увеличения печени и селезенки.
Особенности клинического варианта ведущих симптомов часто связаны с вариантами ведущего дефицита. В случае кальципенического варианта характерны более выраженные остеомаляции, нейромышечная возбудимость, потливость.
При фосфатемии выражены такие симптомы, как вялость, заторможенность, изменение костей черепа, утолщение метафизов костей рук, ребер.
Диагностика
Диагностика проводится на основании клинических симптомов, рентгенологических изменений костной ткани.
Диагноз подтверждается снижением концентрации фосфора и кальция.
Лечение рахита комплексное. Применяются специфические и неспецифические средства. К специфическому лечению относятся ультрафиолетовое облучение и назначение препаратов витамина D на фоне симптоматической терапии.
К неспецифическим средствам лечения относятся адекватное питание по возрасту, прогулки на свежем воздухе, массаж, лечебная физкультура, обтирания и ванны. Витамин D2 или D3 обычно используют в дозе 2000 – 5000 ЕД в сутки в течение 30 – 45 дней, что дает хороший терапевтический эффект, после этого переходят на поддерживающую дозу (профилактическую). Профилактически витамин D назначается ежедневно по 400 – 500 ЕД в сутки в течение 1 – 2 лет. Детям из неблагополучных социальных групп по окончании основного курса проводится по показаниям 1 – 2 противорецидивные терапии. Противорецидивное лечение назначается на 3 – 4 недели в осенне-весенне-зимнее время, спустя 3 месяца после основного курса. Лучший эффект дают водорастворимые витамины.
Таблица №19
Препараты витамина D (В. К. Таботченко, 2001 г.)
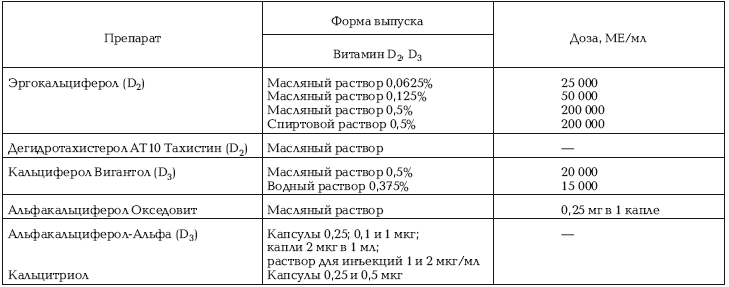
Таблица № 20
При дефиците кальция назначаются его препараты
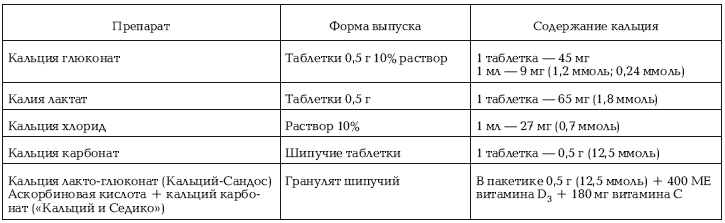
При рахите, особенно у недоношенных детей, назначаются препараты кальция в возрастных дозах 2 – 3 недели. Детям второго года жизни назначается диета, обогащенная кальцием. Препараты магния и кальция назначаются для ликвидации вегетативных нарушений.
Необходима витаминотерапия (Bj, В2, В6, А, С, Е) в возрастных дозировках, а также препараты железа. При нарушении симпатических функций назначается прозерин 0,5 мг 3 раза в день в течение 10 дней.
При повышенной возбудимости рекомендуются хвойные ванны. При вялости и малоподвижности рекомендуются солевые ванны.
Профилактика рахита
Антенатальная профилактика должна проводиться адекватной суммарной дозой витамина D, с учетом рациона питания он должен составлять 400 – 600 МЕ/сутки. Превышение дозы нежелательно, витамин D в высоких дозах повышает риск кальцификации плаценты. В последнее время отмечается тенденция к снижению витамина D3 в комплексах для беременных (Комплевит «Мама»—250 мг, Прегнакс – 100 МЕ). В период вскармливания грудью назначаются монопрепараты.
Водные растворы имеют преимущества перед масляными в связи с быстрым всасыванием. Кроме этого, при различных заболеваниях всасывание масляного раствора нарушается.
Одним из водных препаратов витамина D3 является Аквадетрим, который быстро всасывается из желудочно-кишечного тракта, удобен в применении – 1 капля точно соответствует 1 дозе. Эта форма обладает безопасными свойствами и может назначаться с семидневного возраста. При его применении не выявлено побочных эффектов.
Аквадетрим (витамин D3) необходим в профилактических целях всем детям в течение первых двух лет жизни. Это важно, учитывая, что у них в этот период происходит интенсивный рост всех органов и систем.
Профилактика. Доношенным назначается от 3 – 4 недель до 2 – 3 лет по 500 – 1000 МЕ (1 – 2 капли) в сутки.
Недоношенным детям (от 7 – 10-го дня до 2 – 3-х лет) назначают 1000 – 1500 МЕ (2 – 3 капли в сутки).
Схема лечения:
2000 МЕ (3 – 5 дней);
3000 МЕ (с 6-го дня 4 – 6 недель).
При костных изменениях доза увеличивается до 5000 ЕД. По показаниям курс повторяют после недельного перерыва.
После получения четкого лечебного эффекта переходят на профилактическую дозу 50 – 1500 МЕ/сутки.
Во время беременности антенатальную профилактику проводят с 3-х месяцев беременности, назначается гендевит 1 – 2 драже, которые содержат по 200 – 300 МЕ витамина D. В некоторых случаях применяют и другие комплексные витаминно-минеральные препараты, содержащие витамин D.
В комплекс профилактических мероприятий у детей входят:
1) грудное вскармливание;
2) ультрафиолетовое облучение в осеннезимний период с 1 – 1,5-месячного возраста 2 курса с интервалом в 2 месяца;
3) назначение детям из групп риска витамина D3 по 1000 МЕ.
При рахите II и III степеней дети находятся на диспансерном наблюдении до 3-х лет с ежеквартальным осмотром.
Проведение профилактических прививок решается индивидуально при тяжелых формах заболевания.

