Лекарственные средства, угнетающие холинергическую передачу
Антихолинергические препараты (холиноблокаторы) – это препараты, которые ингибируют активность медиатора ацетилхолина (АХ) в синапсах как центральной, так и периферической нервной системы. При этом эти препараты ингибируют действия парасимпатической нервной системы посредством селективной блокады связывания АХ с его рецепторами в нейронах. Функции, находящиеся под контролем парасимпатической нервной системы, включают непроизвольную активность гладких мышц, расположенных в желудочно-кишечном тракте, легких, мочевыводящих путях и других областях тела. Препараты с антихолинергической активностью используют для лечения респираторных заболеваний (астмы, ХОБЛ), болезни Паркинсона, сердечно-сосудистых заболеваний, императивного недержания мочи, психических расстройств, депрессии, аллергии и в офтальмологии.
Антихолинергические препараты являются конкурентными антагонистами АХ на уровне рецепторов холинергической системы.
В холинергической системе выделяют два типа рецепторов:
I – сопряженные с плазматической мембраной мускариновые рецепторы, связанные с G-белком;
II – никотиновые рецепторы с лиганд-управляемыми ионными каналами. Никотиновые рецепторы обнаружены в постганглионарных нейронах вегетативной нервной системы и на двигательной концевой пластинке нервно-мышечного синапса.
Мускариновые рецепторы присутствуют на клетках органов-мишеней парасимпатической нервной системы и потовых железах симпатической нервной системы. Препараты с антихолинергической активностью преимущественно воздействуют на мускариновые рецепторы.
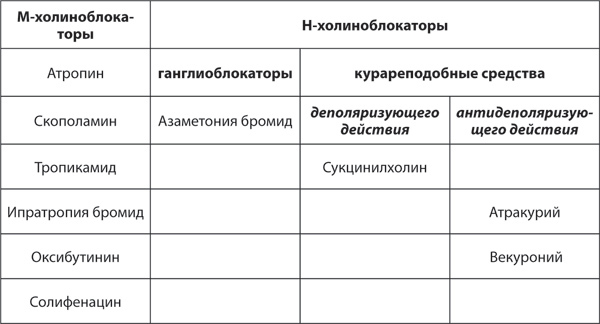
Таблица 7. Классификация холиноблокаторов
М-холиноблокаторы блокируют М-холинорецепторы, локализованные на мембране клеток эффекторных органов, препятствуя их взаимодействию с ацетилхолином. Поскольку М-холинорецепторы располагаются в органах и тканях, получающих парасимпатическую иннервацию, М-холиноблокаторы, устраняя ее влияние, вызывают эффекты, противоположные эффектам возбуждения парасимпатической нервной системы.
М-холиноблокаторы вызывают:
• расширение зрачков (мидриаз);
• паралич аккомодации (глаз устанавливается на дальнюю точку видения);
• повышение ЧСС (тахикардию);
• повышение атриовентрикулярной проводимости;
• снижение тонуса гладких мышц бронхов;
• снижение тонуса и моторики ЖКТ и мочевого пузыря;
• уменьшение секреции бронхиальных и пищеварительных желез.
Атропин блокирует М1-, М2– и М3-подтипы холинорецепторов и устраняет влияние парасимпатической иннервации на периферические органы и ЦНС. Уменьшает секрецию слюнных, желудочных, бронхиальных, потовых желез. Снижает тонус гладких мышц внутренних органов (в том числе бронхов, органов пищеварительной системы, уретры, мочевого пузыря), уменьшает моторику ЖКТ. Центральным антихолинергическим действием объясняется способность атропина устранять тремор при болезни Паркинсона.
Показания для применения атропина:
• спазм гладкомышечных органов ЖКТ, язвенная болезнь желудка (в фазе обострения) и двенадцатиперстной кишки (в фазе обострения), острый панкреатит;
• гиперсаливация (паркинсонизм, отравление солями тяжелых металлов, при стоматологических вмешательствах);
• почечная колика, печеночная колика;
• бронхоспазм;
• ларингоспазм (профилактика);
• AV-блокада, брадикардия;
• премедикация перед хирургическими операциями;
• отравления М-холиномиметиками и антихолинэстеразными веществами (обратимого и необратимого действия).
Побочное действие
Со стороны органов чувств: мидриаз, фотофобия, паралич аккомодации, повышение внутриглазного давления.
Со стороны сердечно-сосудистой системы: синусовая тахикардия, усугубление ишемии миокарда из-за чрезмерной тахикардии, желудочковая тахикардия и фибрилляция желудочков.
Со стороны пищеварительной системы: сухость во рту, запор, атопия кишечника.
Со стороны мочевыделительной системы: затруднение мочеиспускания, атония мочевого пузыря.
Скополамин (l-гиосцин) – алкалоид, содержащийся в тех же растениях, что и атропин, по химической структуре близок к атропину. Периферические эффекты скополамина сходны с эффектами атропина. В то же время центральные эффекты существенно различаются. Скополамин, в отличие от атропина, в терапевтических дозах оказывает выраженное угнетающее действие на ЦНС. Обычно это проявляется в виде общего успокоения, сонливости. Кроме того, скополамин вызывает выраженную амнезию (ухудшение памяти).
Н-холиноблокаторы
Существуют два типа Н-холинорецепторов, расположенных в ганглиях и нервно-мышечных синапсах. Оба типа рецепторов относятся к лиганд-зависимым ионным каналам, однако наличие структурных различий позволяет использовать специфические лиганды для каждого из этих рецепторов. В соответствии с расположением рецепторов выделяют ганглиоблокаторы и миорелаксанты (курареподобные средства).
Ганглиоблокаторы являются эффективными антигипертензивными средствами, однако практически не используются из-за значительного числа побочных эффектов.
Миорелаксанты (блокаторы нервно-мышечной передачи; курареподобные средства). Миорелаксанты обычно используют для блокады нервно-мышечной передачи во время хирургической операции и требуют интубации и искусственной вентиляции легких. Нервномышечные блокаторы действуют, препятствуя передаче нервных импульсов в нервно-мышечном соединении, синапсе между двигательным нейроном и мышечной клеткой. Они блокируют действие медиатора ацетилхолина, который вызывает сокращение мышц. По механизму действия делятся на деполяризующие и антидеполяризующие (недеполяризующие) миорелаксанты.
Недеполяризующие миорелаксанты действуют как конкурентные антагонисты ацетилхолиновых рецепторов на концевой пластинке двигательного синапса скелетных мышц. Они связываются с этими рецепторами, не активируя их, блокируя связывание ацетилхолина и, соответственно, предотвращая мышечное сокращение. К препаратам этого класса относятся средней продолжительности действия атракурий, рокуроний, векуроний и длительного действия панкуроний. Антагонистами недеполяризующих миорелаксантов являются антихолинэстеразные средства.
Деполяризующие миорелаксанты действуют как агонисты рецепторов ацетилхолина. Они связываются с рецепторами и вызывают начальную деполяризацию (подергивание мышц), после которой мышца не может реагировать на дополнительные нервные импульсы, что приводит к устойчивому мышечному параличу. Примером деполяризующего нервно-мышечного блокатора является миорелаксант короткого действия сукцинилхолин. Антихолинэстеразные средства усиливают действие сукцинилхолина.

