Глава 2. Насморк и синусит
Пожалуй, каждый знает не понаслышке, что такое насморк. Для одних это – льет из носа, для других – просто заложенность, а для третьих – и то и другое. Так или иначе, это малоприятное явление, которое снижает качество жизни. Однако насморк – это не диагноз, а проявление самых разнообразных болезней носа – от аллергии до запущенных форм воспаления пазух.
Чаще всего насморк возникает внезапно: в этом случае он вызывается вирусной инфекцией (или ОРВИ). Еще совсем недавно считалось, что при вирусной инфекции возникает лишь воспаление носа, поэтому любой насморк называли острым ринитом. Но теперь известно, что при вирусной инфекции воспалительный процесс охватывает не только полость носа, но и околоносовые пазухи. Поэтому более правильным названием будет «вирусный риносинусит». Если же воспаление протекает в виде острого фарингита или риносинусита, то мы говорим, что возник острый ринофарингит. Все это синонимы ОРВИ – вирусной инфекции, которая, как мы помним, обычно проходит за 7–10 дней сама, без специального лечения.
При вирусном насморке нужно лишь облегчить состояние: принимать обезболивающие и жаропонижающие препараты, употреблять много жидкости, а в нос забрызгивать средства на основе морской воды несколько раз в день, чтобы помочь носу выводить из себя вирусы и выделения. Использование морской воды позволяет не только механически очищать нос от отделяемого и микробов, но и заставляет реснички слизистой оболочки двигаться. Под действием изотонических и гипертонических солевых растворов биение ресничек слизистой оболочки носа значительно усиливается. Поэтому применение морской воды в виде спреев действует не менее эффективно, чем промывание носа с помощью специальных устройств.
Вопрос: можно ли для промывания носа готовить солевой раствор в домашних условиях?
Ответ: эффективность солевого раствора, приготовленного в домашних условиях, не хуже аптечного, однако важно использовать кипяченую воду из-за риска заразиться лямблиями при использовании водопроводной, даже фильтрованной воды.
В ряде случаев помогают спреи на основе гормонов-кортикостероидов (назонекс, фликсоназе, авамис, назарел и другие), которые мягко снижают отек в носу и пазухах, не вызывая при этом привыкания. В случае выраженной заложенности носа допускается прием сосудосуживающих препаратов, таких как тизин, галазолин, нафтизин и других, однако следует помнить, что они дают лишь симптоматическое облегчение, не оказывая лечебного воздействия ни на пазухи, ни на слуховые трубы. Но самое главное – они вызывают достаточно быстрое привыкание: уже через 7–10 дней нос может перестать дышать без капель. Поэтому при отсутствии крайней необходимости не применяйте «обычные» капли или спреи от насморка.
Важно: сосудосуживающие капли, которые повсеместно предлагают в аптеках как средство от насморка, применяйте только в случае крайней необходимости, поскольку они не оказывают лечебного эффекта и быстро вызывают привыкание.
Миф 1: для того чтобы предотвратить насморк или вылечиться от него, необходимо вставлять в нос зубчики чеснока либо закапывать оливковое масло.
Ответ: чеснок лучше употреблять в пищу и избегать введения его в нос. Это связано с тем, что соприкосновение чеснока со слизистой носа может вызвать аллергическую реакцию и даже ожог и повредить слизистую. А масло и другие вещества на масляной основе (в том числе имеющиеся в продаже капли в нос) при попадании на слизистые мгновенно останавливают движение ресничек. Закапывая масло в нос, вы лишь ослабляете его защитные функции.
В случае бактериальной инфекции предполагается применение антибиотиков, поэтому задача врача – определить, какой характер носит острый риносинусит: вирусный или бактериальный. Это крайне важно, чтобы избежать необоснованного назначения антибиотиков. Но определить это бывает не так просто, ведь признаки бактериальной и вирусной инфекции очень похожи:
• заложенность носа (затруднение носового дыхания);
• выделения из носа – прозрачные либо желтые, зеленые;
• головная боль, боль в области проекции пазух с двух сторон – чаще в области щек, переносицы;
• снижение обоняния;
• возможно повышение температуры тела;
• общее недомогание;
• стекание выделений по задней стенке глотки и кашель.
Вот и возникает «благоприятная» почва для применения антибиотиков – их назначают на всякий случай, ими часто страхуются врачи на случай ошибочного диагноза, да и среди пациентов немало страстных любителей таблеток. Но я не устаю повторять: необоснованный прием антибиотиков крайне опасен из-за развития бактериальной устойчивости. Причем не только у конкретного пациента – адаптирующиеся к антибиотикам бактерии становятся проблемой и для других. Поэтому не бросайтесь принимать антибиотики только потому, что насморк не проходит за пять дней.
Как правило, первый признак того, что инфекция вирусная, – это острое возникновение симптомов, которые продолжаются не более 7–10 дней. Но если симптомы не проходят, следует насторожиться: возможно, у вас идет гнойный риносинусит.
Как определить, что присоединилась бактериальная инфекция, вызвав гнойное воспаление одной или нескольких пазух:
• в первую очередь должно насторожить длительное течение насморка, который не проходит за 10 дней, состояние не улучшается или постепенно ухудшается;
• признак «двойной волны» – если через несколько дней от начала ОРВИ, когда, казалось, близится выздоровление, наступает резкое ухудшение – второй эпизод (или вторая волна) болезни.
Врачи ставят диагноз «гнойный риносинусит», основываясь лишь на цвете выделений из носа. Однако, как показали исследования, цвет носовых выделений не играет существенной роли при определении источника инфекции. Желтые или зеленые выделения из носа могут присутствовать и при ОРВИ.
При этом возникают дополнительные признаки, характерные для бактериального синусита:
• односторонняя выраженная боль, распирание, давление или тяжесть в области нахождения пазухи – в области щеки и верхних зубов, в области лба, переносицы или затылка. Если процесс двусторонний, то боль может распространяться на обе стороны. Боль может усиливаться при прощупывании (пальпации) или простукивании (перкуссии) пазух либо при наклоне головы;
• гнойные выделения из носа, преимущественно из одной половины (если процесс односторонний) в сочетании с заложенностью. Если соустье заблокировано, отделяемое может оставаться в пазухе, вызывая ощущение распирания, и не попадать в полость носа. Поэтому отсутствие гнойных выделений из носа еще не говорит о том, что синусита нет.
Также могут присутствовать такие симптомы, как снижение обоняния, кашель, повышение температуры тела, стекание гнойного отделяемого по задней стенке глотки, заложенность в ушах и другие.
Принято считать, что если бактериальный синусит длится менее четырех недель, то это острый процесс. Если он длится дольше, то это свидетельствует о том, что вскоре болезнь перейдет в хроническую форму.
Это интересно: острый синусит может начинаться с боли в верхнем зубе, поэтому нередко именно стоматологи – первые, к кому обращаются пациенты с гайморитом. При этом зуб может быть совершенно ни при чем. Дело в том, что тройничный нерв, проходя по стенкам пазухи, дает веточки к верхним зубам – отсюда и болевое ощущение. Для диагностики стоматолог сделает компьютерную томографию верхней челюсти и, увидев признаки гайморита при отсутствии проблем с зубами, отправит пациента к лор-врачу.
«А как же рентгеновские снимки, которые первым делом назначают лор-врачи? – спросите вы. – Разве они не дадут исчерпывающую информацию, не помогут определить гайморит?»
А вы уже сами можете ответить на этот вопрос. Раз при вирусной инфекции воспаляется не только полость носа, но и пазухи, на рентгене также могут присутствовать характерные для синусита изменения. Это может сбить с толку врача, который поставит ошибочный диагноз. Да и сама рентгенография пазух носа по информативности не превышает результаты обычного осмотра у лор-врача, поэтому постепенно отходит в прошлое.
Совсем другое дело, когда присоединяется бактериальная инфекция и возникает острый гнойный риносинусит (к счастью, это происходит нечасто – лишь в 2 % случаев). Диагноз зависит от того, какая именно пазуха воспаляется. Если гайморова, то это гайморит (или верхнечелюстной синусит), лобная – фронтит, все пазухи с одной стороны – гемисинусит, а если все пазухи сразу – это пансинусит. Поскольку лечение при остром бактериальном воспалении одинаково при любом типе воспаления пазух, то тонкости диагноза не так важны и можно ограничиться общим понятием «острый гнойный риносинусит» или «острый гнойный синусит».
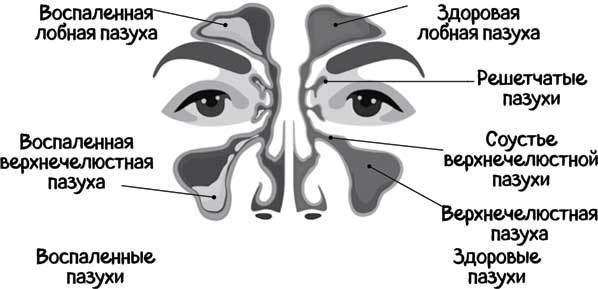
Гайморит
Важно: «присоединение бактериальной инфекции» – это не диагноз, а возможная причина гнойного воспаления. Врачи говорят о присоединении бактериальной инфекции, когда возникло гнойное воспаление в той или иной области – например, гнойный гайморит, гнойный отит, паратонзиллярный абсцесс и так далее. Если врач сказал, что у вас присоединилась бактериальная инфекция, и предложил пропить антибиотик, не подкрепив свою рекомендацию соответствующим диагнозом, следует обратиться за вторым мнением. Антибиотики при ОРВИ не работают!
Миф 2: чтобы быстрее вылечить насморк и предотвратить гайморит, необходимо прогревать области пазух с помощью горячих яиц либо мешочков с нагретой солью.
Ответ: это не так. Прогревание пазух при инфекции лишь усиливает воспаление за счет притока крови, что только увеличивает риск развития синусита. А если синусит уже развился, прогревание может вызвать опасные осложнения.
Многие пациенты чуть ли не в обморок готовы упасть, если им сообщают «страшный» диагноз – «фронтит» (воспаление лобной пазухи) или «сфеноидит» (воспаление клиновидной пазухи), хотя вполне спокойно относятся к диагнозу «гайморит». Однако следует знать, что острый гнойный гайморит не менее опасен, чем фронтит, сфеноидит или этмоидит (воспаление решетчатых пазух).
Почему возникает гнойный синусит?
Как мы уже знаем, вирусы первым делом атакуют слизистую оболочку носа, в результате чего она теряет свои реснички, обеспечивающие движение слизи (мукоцилиарный клиренс). Чаще всего это является первым признаком ОРВИ – сухостью в носу. В ответ на вторжение слизистая оболочка носа и пазух отекает и начинает вырабатывать в несколько раз больше слизистого отделяемого, и тогда сухость сменяется обильными, чаще всего прозрачными выделениями – говорят, что нос «течет». Отек возникает не только в носу и пазухах, но и в области их соустий – отверстий, соединяющих пазухи с полостью носа, что нарушает вентиляцию пазух. Тем не менее в большинстве случаев организму удается победить вирус за несколько дней, и все изменения в носу и пазухах проходят бесследно. Однако иногда соустье одной или нескольких пазух отекает настолько сильно, что просвет полностью закрывается, в результате чего пазуха теряет возможность выводить из себя слизь. Пользуясь тем, что пазуха ослаблена, бактерии начинают атаковать с удвоенной силой – возникает гнойное воспаление. Человеческий организм настолько крепок, что даже гнойное воспаление он способен победить самостоятельно, без специального лечения. Поэтому при неосложненном бактериальном риносинусите в редких случаях допускается тактика наблюдения без назначения антибиотиков. Однако лучше не испытывать возможности организма и из-за высокой вероятности развития опасных осложнений при гнойном синусите начать принимать антибиотики.
Важно: если вы недавно посещали стоматолога, вам лечили верхний зуб или проводили другие манипуляции (синус-лифтинг, имплантацию и другие) на верхней челюсти и вслед за этим у вас возникли проблемы с носом, как можно скорее обратитесь к своему стоматологу и лор-врачу для исключения одонтогенного синусита.
Бактерии могут проникать в пазуху не только из носа, вызывая синусит. Возможно, для вас это окажется неприятным сюрпризом, но инфекция в пазуху может попасть и из зубов. Корни зубов в норме имеют общую границу с гайморовой пазухой и даже проступают внутрь пазухи, поэтому из больного зуба (с четвертого по восьмой) воспаление может распространиться в гайморову пазуху и вызвать гайморит. По этой же причине и различные стоматологические манипуляции на верхних зубах могут приводить к воспалению гайморовых пазух. Нередки случаи, когда при лечении каналов зубов пломбировочный материал попадает прямо в пазуху.
Воспаление пазухи может возникнуть и при установке имплантата или подсадке кости (синус-лифтинг), что приводит к отторжению имплантата. Даже банальное удаление верхнего зуба может осложниться образованием отверстия между полостью рта и пазухой, и тогда флора из полости рта начинает проникать в пазуху и вызывать серьезное воспаление. В этих случаях говорят, что возник одонтогенный (то есть от зуба) синусит. Если инфекцию не лечить, она распространяется дальше, постепенно вовлекая в процесс остальные пазухи, что может привести к серьезным осложнениям. Если причина синусита кроется в зубах, то и лечение проводится совместно со стоматологом.
Важно: если ваш насморк (заложенность носа, выделения из носа, головная или лицевая боль, снижение обоняния) продолжается больше месяца, воспалительный процесс может стать хроническим. Обратитесь к лор-врачу или, если вы уже лечитесь, получите второе мнение.
Что следует ждать от врача?
Итак, опрос пациента (сбор жалоб и анамнеза) и осмотр лор-органов без применения специальной аппаратуры позволяет в большинстве случаев поставить верный диагноз и определить, какой именно риносинусит возник – вирусный или бактериальный. Для этого даже не нужен лор-врач. С этой задачей успешно справляются терапевты. Однако если диагноз вызывает сомнение, состояние пациента слишком тяжелое либо имеются признаки осложнений, врач может назначить дополнительные исследования: компьютерную томографию околоносовых пазух, эндоскопию полости носа, при гайморите – диагностическую пункцию (или, как говорят, «прокол»). А вот посев из носа, как ни странно, не поможет врачу с определением тактики лечения. Оказывается, бактерии, проживающие в полости носа, отличаются от бактерий, вызывающих синусит. Если бы была возможность взять посев непосредственно из воспаленной пазухи, то это бы значительно облегчило врачу подбор антибиотика. Но это можно сделать, либо проведя пункцию гайморовой пазухи при гайморите, либо во время хирургического вмешательства на пазухах. Однако есть еще один способ определить вид бактерии, вызвавшей гайморит, – это взятие мазка из среднего носового хода (в максимальной близости к соустью пазухи) под контролем эндоскопа. Все больше исследований подтверждают достоверность такого мазка. Но необходимо помнить, что посев на флору готовится не менее 5–7 дней, а лечение необходимо начинать незамедлительно. Результаты посева могут пригодиться в том случае, если первый вариант лечения не принес результатов.
Важно: пункция верхнечелюстной пазухи («прокол») как метод лечения гайморита в России постепенно отходит в прошлое, а в мире вообще не применяется, поскольку лечение гнойного синусита антибиотиками достаточно успешно, а пункция совершенно не ускоряет процесс выздоровления. Но и бояться пункции гайморовой пазухи не стоит, вопреки множеству мифов, она не приводит к развитию хронического синусита.
Так что часто используемый в медицинской рекламе слоган «Лечим гайморит без прокола» рассчитан на панический страх пациента перед проколом и незнанием того, что гайморит давно уже лечат иначе.
Важно: рентгенография и КТ околоносовых пазух не должны применяться для диагностики острого гнойного синусита в каждом случае. Для постановки диагноза достаточно очной консультации и осмотра.
«Золотым стандартом» диагностики острого или хронического синусита является компьютерная томография (КТ) околоносовых пазух, хотя, повторюсь, при остром синусите для диагностики в большинстве случаев достаточно осмотра. КТ необходима лишь при неясном диагнозе, наличии тяжелых сопутствующих заболеваний или появлении признаков осложнений синусита.
Я нередко сталкиваюсь с тем, что пациентам назначают МРТ пазух, говоря, что это исследование лучше, так как не дает лучевую нагрузку. Однако на МРТ не видны костные структуры, которыми являются пазухи, поэтому при синусите МРТ обладает низкой информативностью. МРТ околоносовых пазух предназначена исключительно для диагностики опухолей либо назначается при развитии осложнений гнойного синусита (абсцесса головного мозга, абсцесса орбиты и других).
К малоинформативным методам диагностики риносинусита также относят УЗИ околоносовых пазух. Не следует проводить необоснованных и малоинформативных исследований, чтобы избежать гипердиагностики – когда врач придает неоправданно большое значение результатам исследования и назначает ненужное лечение.
Как лечится острый гнойный синусит?
Лечение неосложненного гнойного синусита начинают с так называемого эмпирического подбора антибиотика и придерживаются установленных в мире рекомендаций. По аналогии с лечением острого среднего отита антибиотики назначают с определенной последовательностью. За последние 10 лет рекомендации по лечению острого синусита изменились из-за того, что бактерии развили устойчивость к ряду антибиотиков, в результате чего рекомендуют ограничить их применение. К таким антибиотикам относят макролиды (клацид, популярный сумамед) и триметоприм/сульфаметоксазол (бисептол). Из-за роста устойчивости бактерий к широко используемым цефалоспоринам (цефиксим, цефтриаксон, цефотаксим) их рекомендуют применять в качестве последней, третьей, линии терапии, когда антибиотики первой и второй линий неэффективны.
Однако пенициллины – амоксициллин либо амоксициллин/клавуланат (амоксиклав, аугментин, флемоклав), как и в предыдущие годы, все еще рекомендуются в качестве начального лечения, антибиотиков первой линии. Если у пациента имеется аллергия на пенициллины либо они неэффективны, то в качестве альтернативного антибиотика у взрослых назначают тетрациклины (доксициклин) либо фторхинолоны (таваник, авелокс), которые ранее относили к антибиотикам третьей линии. При этом детям они противопоказаны, поэтому им рекомендовано назначать комбинированную терапию и использовать клиндамицин и цефиксим. Эти же препараты могут назначаться в качестве второй линии у взрослых. Антибиотики назначают на 7–14 дней, в зависимости от индивидуальных особенностей пациента.
Помните: развитие устойчивости бактерий к антибиотикам – нарастающая и очень опасная проблема во всем мире, это приводит к росту смертности от бактериальных инфекций. Если принимать антибиотики бесконтрольно, не соблюдая правил и режима приема, это усугубит проблему.
Часто врачи идут на поводу у пациентов и назначают им антибиотики для перестраховки. Не настаивайте на антибиотиках, а поговорите с врачом о возможности в вашем случае тактики наблюдения и симптоматического лечения.
Если в течение недели пациент не идет на поправку или его состояние ухудшается, необходимо уточнить диагноз, исключить другие заболевания либо развитие осложнений. В случае, если у пациента, которому проводили симптоматическое лечение, острый бактериальный синусит не проходит, следует назначить антибиотик, а тому, кто уже принимал антибиотик, необходимо поменять его на другой (из второй линии).
Если же консервативное лечение вовсе не помогает либо развиваются осложнения синусита, проводят дополнительную диагностику: КТ ОНП, эндоскопию полости носа, пункцию верхнечелюстной пазухи при гайморите, иногда МРТ головы. По результатам дополнительного обследования пациенту может быть назначена операция.
Чем опасен гнойный синусит и что должно насторожить?
Нередко врачи поликлиник отправляют пациентов лечиться в стационар со словами: «У вас гной в голове! Вы что, хотите осложнений?» После этих слов испуганный пациент со всех ног мчится в больницу. Хотя врачи поликлиник склонны к перестраховке и переусердствуют, пытаясь уговорить пациента лечь в больницу, мы, врачи стационаров, хотя и редко, но сталкиваемся с осложнениями гнойного синусита.
К ним относятся:
• орбитальные осложнения – от реактивного отека глаза до формирования абсцесса орбиты;
• внутричерепные осложнения: менингит, абсцесс головного мозга, тромбоз кавернозного синуса;
• остеомиелит – воспаление костной стенки пазухи, которое сложно поддается лечению.
Если на фоне гнойного синусита у вас или ваших близких возникло покраснение кожи вокруг глаза, снизилось зрение, появилось двоение в глазах, нестерпимая головная боль или спутанность сознания, срочно вызывайте «Скорую» – это типичные признаки осложнений синусита.
В большинстве случаев осложнения возникают у тех, кто упорно отказывался принимать антибиотики, несмотря на длительное гноетечение из носа и головную боль, или лечился народными методами типа прогревания пазух.
Случай из практики
Помню, как к нам в больницу попала женщина 40 лет с тяжелым риногенным (от носа) менингитом – ее без промедления отправили в реанимацию. Удивительное дело, но она оказалась врачом-хирургом и продолжала работать, несмотря на классические симптомы гнойного гайморита. Сознание она потеряла прямо на работе. К счастью, мы смогли ее вытащить, вовремя проведя операцию и назначив убойные антибиотики. Однако так везет далеко не всем: гнойный менингит очень опасен и не всегда поддается лечению.
При возникновении осложнений в большинстве случаев проводится экстренная операция на пазухах и может потребоваться помощь офтальмолога или нейрохирурга.
Почему синусит может стать хроническим?
В большинстве случаев хронический синусит развивается в результате острого синусита, когда пациент отказывается от назначенного врачом лечения, прерывает прием антибиотиков раньше времени или занимается самолечением. Переходу острой формы инфекции в хроническую может способствовать и ряд других факторов:
• аллергия (об этом подробнее в соответствующем разделе);
• анатомические особенности носа, способствующие нарушению вентиляции пазух (искривление перегородки носа, наличие клеток решетчатого лабиринта, суживающих соустья, раздутые воздухом средние раковины – конхобуллез и другие);
• формирование устойчивых форм бактерий – так называемых биопленок;
• сбой местного иммунитета и движения ресничек слизистой оболочки;
• бронхиальная астма и непереносимость аспирина – часто сопутствуют полипозной форме синусита;
• наличие новообразований (опухолей), препятствующих оттоку из пазух;
• наличие системных заболеваний, при которых воспаляется слизистая оболочка верхних дыхательных путей (гранулематоз Вегенера, муковисцидоз, саркоидоз и другие). Обычно подозрение на системное заболевание вызывает отсутствие эффекта от консервативного лечения синусита, а подтверждают диагноз результаты биопсии слизистой оболочки носа;
• курение значительно ослабляет работу слизистой оболочки носа – еще одна причина бросить курить;
• гормональные нарушения (при беременности) и нарушения работы иммунитета;
• заболевания зубов верхней челюсти и стоматологические процедуры.
Важно: если у вашего ребенка хронический насморк (в том числе аллергический), необходимо исключить достаточно редкое, но опасное заболевание – муковисцидоз. Для этого необходимо провести потовую пробу в специальной лаборатории.
Для подтверждения хронической формы синусита проводят компьютерную томографию пазух (устойчивая аббревиатура КТ ОНП) и эндоскопию полости носа. По результатам компьютерной томографии можно определить степень воспаления пазух, увидеть полипы, кисты, инородное тело, грибковые массы в пазухах, оценить, работают соустья или нет, установить состояние зубов и многое другое, что вместе с данными осмотра, сбором жалоб и анамнеза определит наиболее верную тактику лечения.
Очень важно при этом выяснить, есть ли у пациента в пазухах полипы. Если нет, то можно сказать, что пациент – счастливчик. Хронический риносинусит полностью вылечивается в большинстве случаев, если не антибиотиками, то с помощью современной малоинвазивной операции – эндоскопической хирургии носа и пазух (функциональная эндоскопическая риносинусохирургия). Однако наличие полипов говорит о том, что у пациента имеется особая, более выраженная форма хронического синусита, лечение которой не всегда бывает успешным и имеет свои особенности. О полипах носа подробнее поговорим в следующей главе.
Раньше врачи считали, что при хроническом воспалении источник инфекции скрывается в необратимо измененной слизистой оболочке, и совершенно не брали в расчет естественные соустья пазух. При хроническом гайморите они проводили радикальную операцию наружным доступом, полностью удаляли слизистую оболочку пазухи, оставляя почти обнаженную кость, и делали дополнительно отверстие между полостью носа и пазухой для улучшения вентиляции. Однако это не только не улучшало вентиляцию пазухи, а зачастую полностью выводило ее из строя. Более того, при наружном разрезе зачастую повреждались веточки тройничного нерва, что приводило к развитию хронического болевого синдрома в области вмешательства. А если дело касалось лобной пазухи, то зачастую сама операция приводила к еще большему рубцеванию (закупориванию) соустья и развитию еще более выраженного воспаления.
Сегодня такой крайне травматичный подход признан несовременным. На смену радикальным пришла эра щадящих эндоскопических операций, когда с помощью микрокамеры (эндоскопа) и специальных инструментов врач оперирует нос и пазухи не через наружный доступ, а через естественные отверстия: он расширяет соустья пораженных пазух, через которые удаляет патологическое (болезненное) содержимое и при этом оставляет даже сильно воспаленную слизистую оболочку нетронутой. Иными словами, просто восстанавливает нормальные условия для вентиляции и дренирования пазух. В результате их функционирование полностью нормализуется, а слизистая оболочка, казалось, измененная необратимо, полностью приходит в нормальный вид! То же самое происходит и с носовыми раковинами: при устранении причины заболевания они самостоятельно приходят в норму!
Конечно, эндоскопические операции на пазухах технически намного сложнее, чем радикальные, и требуют от врача долгого обучения, досконального знания анатомии и виртуозного владения эндоскопами и эндоскопическими инструментами. Ведь грубо выполненная эндоскопическая операция может привести как минимум к образованию спаек, а в худшем случае – к развитию осложнений из-за повреждения органов, которые находятся в тесной близости с носом и пазухами.

