Медицина, основанная на превосходстве врача
ДОЛГАЯ ИСТОРИЯ ПАТЕРНАЛИЗМА
Эпоха патерналистской медицины, когда доктор знает лучше, а пациент счастлив, что у него есть врач, закончилась.
Майкл Спектер, New Yorker, 2013 г.1a
Этот отказ примириться с нашим собственным упадком в конечном счете не более реалистичен, чем слепая вера в таких же, как мы, смертных, но посвященных в докторский сан.
Холли Брубах, New York Times, 2014 г.1b
Познакомьтесь с Ким Гудселл, одной из самых интересных пациенток, встреченных мной за последние годы. Эта отважная, спортивная любительница всяческих занятий на открытом воздухе и невероятно энергичная женщина принимала участие в международных соревнованиях по триатлону Ironman, борясь за титул «железного человека», и когда ей было 20, и когда ей уже перевалило за 30 (рис. 2.1)2–5а. Но история ее болезни резко контрастирует с ее физической формой. Шестнадцать лет назад она потеряла сознание из-за сердечной аритмии. Всестороннее обследование дало основания считать, что у нее очень редкая болезнь сердца под названием аритмогенная дисплазия правого желудочка (АДПЖ). Эта болезнь встречается у одного человека из 10 000, и обычно проявляется в подростковом возрасте, а не в 40, как было Ким, когда она впервые чуть не отправилась на тот свет. Аритмогенная дисплазия правого желудочка происходит из-за проникновения жировой, а впоследствии и фиброзной ткани в сердечную мышцу, в частности в правый желудочек. Обычно это состояние наследуется как так называемый аутосомный доминантный признак, что означает проявление в каждом поколении. В истории семьи Ким не было ни внезапных смертей, ни каких-либо аномалий сердечного ритма, тем не менее врачи лечили ее так, как лечат всех, кому поставлен диагноз АДПЖ: ей имплантировали в сердце дефибриллятор внутреннего типа, который должен улавливать любые случаи серьезной желудочковой аритмии и в ответ осуществлять электрическую дефибрилляцию для восстановления сердечного ритма до нормального состояния.

К несчастью, у Ким было много повторных эпизодов сильной желудочковой тахикардии, и за последние 10 лет она несколько раз она испытала дефибрилляционный шок. Это более травматично, чем вы можете себе представить, поскольку во всех случаях она получала сигнал об опасности для жизни. По ощущениям это как удар поленом в грудь — очень пугающий, очень болезненный и эмоционально разрушительный. Несмотря на все это, Ким продолжала вести исключительно активный образ жизни, путешествуя на велосипеде на расстояния в сотни миль.
Затем здоровье Ким стало ухудшаться. Пять лет назад у нее появились мышечная слабость и многие новые неврологические симптомы. Она с трудом удерживала столовые приборы во время еды. Ее походка стала нетвердой, ходить стало тяжело. Все это сопровождалось мучительным покалыванием в икрах и атрофией мышц. В результате она обратилась в клинику Мейо, что привело к диагностированию редкой болезни: Шарко — Мари — Тута (ШМТ) II типа.
Болезнь Шарко-Мари-Тута (любого типа) встречается примерно у одного человека из 2500. Как и аритмогенная дисплазия правого желудочка, эта болезнь обычно проявляется в период полового созревания и передается по наследству. У Ким не было родственников с признаками АДПЖ, не было у нее и родственников с ШМТ и другими неврологическими расстройствами. Это заставило Ким задуматься, почему у нее развились две редкие болезни. Если немного заняться математикой и умножить 1/10 000 на 1/2500, получится 0,00000004. Это даже не один случай на миллион, а значительно меньше — 4 случая на 10 000 000 человек. Гораздо меньше, чем риск, что в вас угодит астероид. Когда Ким спрашивала врачей, как так получилось, что у нее оказались обе эти болезни, ей отвечали, что ей просто очень не повезло.
Ким не поверила в то, что ей «просто очень не повезло», поэтому, не имея никакой медицинской подготовки, она начала исследование, чтобы найти главную причину своих болезней. Два года она проводила бессчетные часы, читая все статьи, какие только могла найти в Интернете, в том числе узкоспециализированную и эзотерическую литературу. Прежде она не занималась генетикой, биологию проходила только в колледже, но теперь очень многое изучила сама. Она отыскивала определенные гены и молекулярные пути, о которых говорилось в просматриваемых ею статьях. В конце концов она нашла редкую мутацию гена LMNA, эта мутация была связующей нитью между ее проблемами с сердцем и с нервной системой. Ким снова отправилась в клинику Мейо и попросила сделать секвенирование ДНК по этому конкретному гену, и оказалось, что у нее действительно наблюдается эта мутация. Зная о мутации и поврежденных биологических путях, она изменила режим питания, и это облегчило некоторые неврологические симптомы.
Удивительный случай. Пациент сам себе поставил диагноз, выяснив первопричину сложной комбинации своих редких генетических болезней5b. Еще несколько лет назад такое было невозможно. Лишь в последнее время накопилось достаточно знаний о человеческом геноме, последовательности ДНК и мутациях, чтобы в нужный момент они оказались полезными для решения подобной задачи. Хотя требовался доступ ко всей научной литературе и генетическим базам, настоящей движущей силой была сама Ким. Никто другой не мог желать разобраться в ее состоянии больше, чем она сама, не мог опровергнуть авторитетное мнение врачей о том, что не существует диагноза, объединяющего все ее проблемы. Более того, в наши дни оспаривание пациентами информации, как и врачебных указаний, становится все более обычным делом. Фактически с самого зарождения профессии врача был очевиден крайний патернализм. И во многом эта традиция дошла до наших дней. Медицина не сможет двигаться вперед, если потребителей и дальше будут подавлять или относиться к ним как к людям второго сорта. Поскольку патернализм — решающая сила, которая тянет нас назад, понимание ее корней может в конце концов помочь нам ее ниспровергнуть.
Истоки убеждения, что врач знает лучше
Перенесемся в 2600 г. до н.э. Cамая важная фигура в медицине Древнего Египта, Имхотеп, считается самым первым врачом. К тому же он верховный жрец6.
Древнегреческий врач Гиппократ, которого принято называть «отцом медицины», внес важный вклад в понимание многих болезней и показал, насколько важен профессионализм в медицине7. Болезни, по его мнению, возникают не в силу сверхъестественных причин, а как следствие естественных явлений. Именно он придумал слово «рак» (по-гречески karkinos — краб, рак) и описал многие виды наружных опухолей (в ту эпоху проникать внутрь организма еще не удавалось), как, например, рак груди, кожи, языка и челюсти. Он писал, что рак «лучше не лечить, поскольку в таком случае пациенты живут дольше». Гиппократ, как известно, следил за своими ногтями и настаивал на том, что врач должен быть опрятным, любезным с пациентами и безупречным во всем. И если уж мы называем его отцом медицины, нельзя не сказать, что он же был и отцом медицинского патернализма8–11 и не делал тайны из своих представлений об отношениях между врачом и пациентом. Врачам следует скрывать «от больного многое», включая «будущее или нынешнее состояние пациента»12, писал Гиппократ. Он был уверен, что формулы лекарств надлежит держать в тайне от пациентов и знания следует передавать только врачам.
В знаменитой клятве Гиппократа, первом кодексе профессиональной этики, он писал: «Наставления, устные уроки и все остальное в учении сообщать своим сыновьям, сыновьям своего учителя и ученикам, связанным обязательством и клятвою по закону медицинскому, но никому другому»13. Как резюмирует Шелдон Курц в эссе «Закон об информированном согласии» (The Law of Informed Consent), «клятва Гиппократа хранит мертвую тишину относительно взаимоотношений между врачом и пациентом в том, что касается лечения пациента»12. Роберт Витч в книге «Пациент, исцели себя сам» (Patient, Heal Thyself) резко критикует клятву как «патерналистский принцип Гиппократа во благо пациенту»8, утверждая, что если не отстаивать честность по отношению к пациентам, то это нарушает их права. В рецензии на книгу Витча в газете New Republic критика клятвы Гиппократа заходит еще дальше: «Слова клятвы, которые с благоговением повторяют и в наши дни, со всей очевидностью предписывают патернализм — хотя подобное отношение поддерживалось и продолжает поддерживаться тем простым фактом, что целитель всегда обладал знаниями и навыками, недоступными его пациенту»14. Студенты медицинских вузов до сих пор дают эту клятву в той или иной версии15.
В описаниях исторически сложившихся взаимоотношений между врачом и пациентом часто встречается слово «молчание». В названии влиятельной книги Джея Каца «Молчаливый мир врача и пациента» (The Silent World of Doctor and Patient) читается тема патернализма, состоящего в том, что неосведомленные пациенты не участвуют в принятии решений9. Он отмечает, что в трактате «О благоприличии» (Decorum) Гиппократ акцентирует внимание на утаивании информации. Кац утверждает: «Молчание, которое преобладает [во взаимоотношениях врача и пациента], свидетельствует о пренебрежении к праву и потребности пациента принимать собственные решения» и «подчеркивание неспособности пациента понять тайны медицины, а следовательно, разделить груз принятия решений с доктором» объясняется тем, что Гиппократ игнорировал необходимость раскрытия информации или согласия пациента16.
Хотя Гиппократ и учил врачей покровительственно относиться к пациентам, он ясно видел границы их власти. Он даже писал, что «истинные врачи — это боги»17. Тем не менее Гиппократ считал, что пациент посчитает своего врача худшим в мире, «если тот не пообещает вылечить и то, что поддается лечению, и то, что неизлечимо»16. Платон точно так же приветствовал «ложь в благих и благородных целях», когда врачи лечат пациентов18. В книге «Пациент, исцели себя сам» Витч рассуждает о долге врача говорить (или не говорить) правду 8. Он пишет: «На протяжении многих столетий существования патерналистской медицины профессиональная врачебная этика по Гиппократу предписывала врачу оценить, пойдет ли раскрытие информации на пользу пациенту или принесет вред. Если раскрытие информации предположительно не могло помочь, то долгом врача было утаить ее — использовать какой-то эвфемизм, профессиональный жаргон или просто солгать»19.
Модель, учрежденная Гиппократом, только упрочилась в последующие столетия. Кац охарактеризовал взаимоотношения средневекового врача и пациента так: пациенты должны чтить врачей, поскольку те получили власть от Бога; пациенты должны доверять докторам; и пациенты должны обещать подчиняться9. В доказательство Кац приводит невероятные выдержки из записок врачей, например слова, написанные в конце VIII в.: «Непременно почитайте врача, ибо его создал Всевышний. Без колебаний принимайте питье, которое он вам дает»17. В IX в. один арабский врач писал: «Тот, кто хулит искусство медицины, хулит деяния Аллаха, всемогущего Создателя»17. То же самое мы читаем у иудейского врача IX в. Исаака Израэли: «Успокойте пациента и заявите, что ему ничто не угрожает, даже если вы сами в этом не уверены, ибо так вы укрепите его жизненные силы»20. Он же убеждал своих коллег отказываться работать с трудными пациентами: «Если пациент не подчиняется вашим указаниям и если его слуги или домашняя челядь не следуют беспрекословно вашим указаниям и не выполняют без промедления ваши предписания, не чтят вас должным образом, не продолжайте лечение»20. Очень напоминает наши дни! О медицине XI в. писал Дарембург: «Уходя, врач обещает пациенту, что тот обязательно поправится; однако тех, кто окружает больного, он должен заверить, что пациент очень серьезно болен; если пациент поправится, это пойдет на пользу репутации врача, если же умрет, то врач сможет утверждать, что конец был предсказуем»16. Французский хирург XIV в. соглашается со своими предшественниками: «Хирург… должен обещать, что если пациент потерпит и будет послушным некоторое время, то вскоре вылечится и избежит всех опасностей, о которых его предупредили; таким образом лечить его гораздо проще и лечение проходит быстрее. Если же пациент не повинуется, результат редко бывает успешным»21.
Похоже, что только в XVI и XVII вв. — примерно через 2000 лет после Гиппократа — появились такие врачи, например Самуэль де Сорбьер, Джон Грегори, а затем Томас Персиваль, которые стали признавать, что у пациентов может быть или должно быть право голоса при их лечении. Однако это не означает, что такое отношение стало повсеместным. Доктор Бенджамин Раш, который считается как одним из отцов-основателей США, так и отцом американской психиатрии, давал такие советы врачам: «Избегайте жертвовать слишком многим, подстраиваясь под вкусы пациентов… Идите им навстречу в вопросах, которые не имеют особого значения и не могут привести к серьезным последствиям, но будьте непреклонны, когда речь идет о жизни и смерти»12. Так было в так называемую эпоху Просвещения22. Интересно, что Раш был известен крайне частым кровопусканием, что на самом деле не помогает пациентам, кроме очень редких случаев. Представьте пациента, который возражает против кровопускания при лечении дизентерии или рака, а патерналист типа Раша игнорирует его мнение.

В совокупности то, что именовалось эпохой патернализма, длилось тысячу лет23. Метко охарактеризовал суть этой долгой эпохи Марк Сиглер в «Архивах внутренней медицины» (Archives of Internal Medicine): «Эта модель медицины — "врач знает лучше" — исходит из веры в технические навыки и нравственность врача, она поддерживалась приписыванием магических сил целителю и характеризовалась зависимостью пациента и контролем врача»23. Многие могут сказать, что мы до сих пор живем в эту эпоху.
Современная медицина уходит корнями в Античность, и неудивительно, что символ профессии появился в Древней Греции. Кадуцей — так называется символ — легко узнать, но его значение ускользает и вызывает разногласия24. Изначально символ представлял собой одну змею, обвивающуюся вокруг стоящего вертикально жезла Асклепия, древнегреческого бога врачевания и сына Аполлона. В стародавние времена Бог миропомазал врачей-эскулапов, и поэтому многие рассматривали кадуцей как отображение божественной природы медицины. Позднее к одинокой змее присоединилась вторая, которая тоже стала обвивать жезл, и добавились крылья для обозначения Гермеса, олимпийского бога и патрона торговли. В середине 1800-х гг. эта версия кадуцея стала появляться в госпиталях американской армии и в конце концов ее использовали при создании символа Военно-медицинского корпуса. Американская медицинская ассоциация (АМА) в качестве основы своего символа взяла изначальную версию жезла Асклепия. Это очень соответствует сути организации, учитывая, что символ предполагал божественную природу врачей, а АМА вместе со многими врачами унаследовала традиции патернализма из Древнего мира.
Американская медицинская ассоциация
Американская медицинская ассоциация была основана в 1847 г., и на протяжении уже более 160 лет, как сказано на ее веб-сайте, «Кодекс медицинской этики» (Code of Medical Ethics) АМА является «авторитетным руководством по этике для практикующих врачей»25. Он и был авторитетным.
АМА — это крупнейшая профессиональная организация врачей в США, в 2010 г. она насчитывала 215 000 человек, но треть из них представлена студентами медицинских вузов и стажерами, которые еще не занимаются медицинской практикой. Так что, хотя в АМА состоят более 100 000 практикующих врачей, она представляет лишь 15% практикующих врачей в стране26. Налицо явная убыль в сравнении с 1950-ми гг., когда членами АМА было примерно 75% американских врачей. Несмотря на то что АМА представляет меньшинство врачей в США, ассоциация владеет искусством лобби и давления на политику здравоохранения, как в случае с Законом о доступном медицинском обслуживании (Affordable Care Act) и программой Medicare, а также оказывает влияние на организации здравоохранения.
В 2012 г. мне пришлось иметь дело с АМА после того, как Wall Street Journal опубликовала интервью со мной по вопросам инноваций в медицине, в котором, в частности, было следующее:
The Wall Street Journal: Что мешает на пути в этот новый мир?
Доктор ТОПОЛЬ: Меня побудила действовать проблема доступа пациентов к данным о состоянии их здоровья. АМА [Американская медицинская ассоциация] лоббировала идею, что у потребителей не должно быть прямого доступа к их данным по ДНК; что их надо передавать через врача. АМА провела опрос среди 10 000 врачей, и 90% сказали, что им сложно использовать геномику в клинической практике. Так как же они могут быть конечными медиаторами, через которых люди получают доступ к своим данным по ДНК? Это на самом деле говорит о медицинском патернализме27.
Моя критика АМА за ее патерналистские попытки помешать людям получать результаты их ДНК-исследований самостоятельно, в обход врача, вызвала недовольство. Вскоре после публикации интервью мне позвонил доктор Джеймс Мадера, генеральный директор и исполнительный вице-президент АМА, желая обсудить этот вопрос. Он начал телефонный разговор с фразы: «Эрик, мы — не АМА времен вашего отца». Однако, лишь изучив историю патернализма в медицине, я понял, насколько глубоко уходят корни этой проблемы в АМА. Это была не просто АМА времен моего отца; это была АМА времен моего прапрадедушки.
Первый «Кодекс медицинской этики» 1847 г. говорит сам за себя28.
Вот несколько характерных абзацев в том порядке, в котором они идут, из «Вступления» к кодексу, некоторые ключевые слова я выделил жирным шрифтом:
1. Поскольку обязанность врача — консультировать больных, он имеет право на то, чтобы его внимательно и уважительно слушали.
2. Это деликатная и благородная задача… предотвращать болезни и продлевать жизни людей; и тем способствовать их усердию и продуктивности и, не имея полномочий нравственного и религиозного просвещения, делать вклад в культуру всего народа.
3. Будучи убежденными в благородстве своего призвания, врачи как поверенные науки, ведающие лечением и благотворительностью, должны непрестанно бдить, дабы не проникли в их ряды те, кто не прошел надлежащего подготовительного нравственного и интеллектуального обучения.
4. Самые образованные люди, лучше всех знающие человеческую природу.
5. Врач не только обязан всегда быть готовым прийти на помощь больному, но должен быть преисполнен сознанием величия своей миссии.
6. Врачу надлежит… сочетать мягкость с жесткостью, а снисхождение с властностью, чтобы внушать пациентам чувство благодарности, уважение и уверенность.
7. Врачу не следует давать мрачные прогнозы, поскольку таковые отдают шарлатанством, преувеличением значимости его помощи в лечении или избавлении от болезни.
8. Жизнь больного может быть укорочена не только действиями, но и словами, и манерой поведения врача.
9. Медицина, по общему признанию, самая сложная и запутанная из наук, не предполагающая интуитивного знания.
10. Пациент никогда не должен утомлять своего врача скучными деталями, рассказывая о событиях или проблемах, не относящихся к болезни.
11. Подчинение пациента предписаниям врача должно быть немедленным и беспрекословным. Никогда он не должен в силу собственных невежественных представлений ставить под вопрос уместность его назначений.
12. Пациент никогда не должен обращаться за консультацией к другому врачу без однозначного согласия своего лечащего врача.
13. Вызывать врача следует утром, до того времени, когда тот обычно посещает больных, ибо, если врач заранее знает о том, к кому он должен зайти в течение дня, он может запланировать визиты так, чтобы они не мешали друг другу. Пациенты не должны обращаться к врачу без необходимости в часы, предназначенные для приема пищи и сна. Они всегда должны быть готовы к визиту врача, поскольку задержка на несколько минут часто представляет для него серьезное неудобство.
14. Выздоровев, пациент должен испытывать безусловное и непреходящее ощущение ценности предоставленных врачом услуг, ибо суть их такова, что никакие деньги не способны окупить их.
15. Нет иной профессии, от представителей которой требовались бы бо́льшая чистота и непорочность и более высокие стандарты нравственности, чем профессия медиков; и достижение столь выдающихся качеств — долг каждого врача как перед своей профессией, так и перед своими пациентами.
16. Нет никакой другой профессии, представители которой оказывали бы благотворительную помощь более щедро, чем медики.
17. Польза, которую прямо или косвенно приносят обществу активные и неустанные благодеяния медиков, так велика и важна, что врачи по праву заслуживают самого большого внимания и уважения сообщества.
Язык кодекса передает восторг самоупоения; в каждой фразе звучит величие, безапелляционность, самовосхваление. АМА несколько раз пересматривала этот документ, но тон, заданный изначальным текстом «Кодекса медицинской этики», сохраняется.
Первая ревизия документа состоялась лишь в 1903 г., через 50 лет после того, как он был составлен впервые. «Принципы медицинской этики» (Principles of Medical Ethics) внесли небольшие изменения в пункте о готовности врачей прийти на вызов к больному29. Слова «преисполнен сознанием величия своей миссии» (пункт 5) сделали менее пафосными: «должен осознавать важность своей миссии и ответственность, которую он несет при выполнении своих важных обязанностей»30. По поводу мрачных прогнозов (пункт 7) была добавлена интересная неожиданная оговорка: «Такое предупреждение порой слишком настораживает, если его делает врач, поэтому лучше поручить подобное уведомление другому здравомыслящему человеку»29. В новой версии документа могущество врача увеличивалось, поскольку указывалось, что «жизнь может быть продлена» словами и манерой поведения врача (в отличие от «укорочена» в пункте 8). Было добавлено важное предложение по поводу общения с пациентом: «Священный долг — избегать любых высказываний или действий, которые могут обескуражить или огорчить пациента».
Поразительно, что первое упоминание об информированном согласии появилось только в версии 1957 г.31, тогда были добавлены слова, что «хирург обязан сообщить все факты, имеющие отношение к необходимости и проведению операции», а «экспериментатор обязан при использовании новых лекарств и процедур получить добровольное согласие человека»31. На самом деле трудно представить, что с момента возникновения медицины пришлось ждать 1957 г., чтобы сформулировать понятие информированного согласия и права пациента. Тем не менее получилось именно так.

В более поздние, пересмотренные АМА версии и документы по вопросам этики в 1980-е гг. включили два положения, которые дают значительную власть врачам, полагаясь на их здравый смысл. По поводу информированного согласия АМА заявляла, что должно быть право «лечить без согласия, когда врач считает, что согласие "противопоказано с медицинской точки зрения"». Ассоциация настаивала: «Нельзя раскрывать информацию, когда есть риск, что раскрытие информации нанесет психологическую травму пациенту, а потому "противопоказано с медицинской точки зрения"»32. Следует обратить внимание на то, что кодексы и правила АМА становятся все короче: в 1847 г. кодекс состоял из 5600 слов; в 1903 г. — из 4000; в 1912 г. — из 3000; в 1957 г. — из 500, а к 1980 г. достиг 250 слов28,29,31,32. Общее количество слов заметно сократилось, при этом ничего нового по поводу того, что пациент должен иметь право голоса, так и не было сказано.
Мои бабушка и дедушка со стороны матери, Мириам и Герман Лепп, как и все, сталкивались с примерами этого медицинского патернализма. Они были совершенно здоровы, когда им перевалило за 60, но в 1965–1966 гг. в течение полугода у обоих диагностировали непроходимость кишечника. Обоим была сделана операция, чтобы добиться декомпрессии кишечника, но в дальнейшем произошел рецидив, сопровождавшийся очень тяжелой формой желтухи. То, что у двух человек были одинаковые симптомы, которые появились примерно в одно и то же время, они проходили одинаковое лечение, у них одинаково быстро наступило ухудшение, наводило на мысль об инфекционном заболевании. Однако это было не так, но они об этом не узнали: на протяжении всей этой саги врачи не говорили им, что у них метастатический рак кишечника и болезнь находится в последней стадии. Поражает то, что ни Мириам, ни Герману не сказали, что у них рак, поскольку в 1960-е гг. врачи вообще старались не произносить это слово. На самом деле исследование, опубликованное в Journal of the AMA за 1961 г., показало, что 88% врачей предпочитают не говорить пациентам о том, что у них диагностирован рак33. Привычка оказалась очень стойкой; в своей книге «Царь всех болезней» (The Emperor of All Maladies) Сиддхарта Мукерджи пишет, что в онкологическом отделении Национального института здравоохранения США в 1973 г. персонал всячески избегал употребления слова «рак» в присутствии пациентов34. Конечно, запрет на слово «рак» не мог скрыть ужасную реальность. Я многократно навещал бабушку и дедушку, как в больнице, так и в тот короткий период, когда они смогли вернуться домой (это был передвижной домик в трейлерном парке), и даже мне, ребенку, было ясно, что они смертельно больны. Но врачи твердили, что это непроходимость, «фекальные массы», операция прошла «успешно», непроходимость устранена и «массы» удалены. Мне и сегодня трудно поверить, что это было обычной практикой у врачей в те времена.
Признаки устойчивого патернализма
Поражает контраст между историей Ким Гудселл, которая сама поставила себе сложный молекулярный диагноз, и случаем с Леппами, которым даже не сообщили их диагноз, несмотря на то что у них была обычная и легко диагностируемая болезнь. Но в случае с Гудселл врачи могли бы поставить диагноз «мутация гена LMNA», если бы у них были интерес и время проводить долгие исследования и читать медицинскую литературу, в частности по генетике. В те времена, когда жили Леппы, термин «рак» был табу, а пациенту было сложно получить доступ к медицинской информации. Они встретили бы отпор, даже если бы просто попытались задать врачу свои вопросы. Мы действительно идем вперед. Теперь для врача неприемлемо скрывать диагноз от пациента, если это точный диагноз, независимо от того, рак это или что-то другое. Теперь каждый может предпринять расширенный поиск в Google, выходящий за рамки симптомов, как это сделала Ким Гудселл, и воспользоваться обширными, доступными для всех базами данных. Однако до сих пор бо́льшая часть биомедицинских публикаций остается недоступной без специальной подписки, а покупка одной статьи непомерно дорога ($30–50). В дальнейшем мы вернемся к этому вопросу и необходимости открытого доступа, но во всяком случае сейчас обычно доступны выдержки из статей или их краткое содержание.
В случаях Гудселл и Леппов прослеживается общая проблема — информационная асимметрия. У врачей имеются все данные, информация и знания. Пациенты могут оставаться пассивными или несведущими, или если они решают быть активными, то обычно им приходится обращаться снова и снова или умолять предоставить им их данные, такие как результаты лабораторных исследований, УЗИ или компьютерной томографии.
А пока положение дел не изменилось, нам приходится иметь дело с укоренившимися клиническими терминами и процедурами, которые только усложняют проблемы. Во-первых, это «предписания врача»35. Хорошо помню, как, будучи студентом третьего курса медицинского вуза, я впервые проходил клиническую практику и мне объясняли, как писать назначения в медицинской карте пациента, которого я вел в больнице. Назначения должен был подписывать лицензированный врач, как правило интерн или ординатор. Но сама идея, что я буду писать медицинские назначения, т.е. рекомендации больному относительно лекарств, анализов, обследований, внутривенных вливаний или процедур, казалось, несла какую-то магическую силу типа фразы «Сезам, откройся», открывающей дверь в пещеру с сокровищами. Начертанные мною строки (после соответствующей подписи) спускались к исполнителям, то есть медсестрам или кому-то еще из младшего медицинского персонала отделения. Это давало чувство власти студенту-медику, который впервые видел пациентов, но уже делал распоряжения о том, что с ними делать. Нетрудно понять, как легко испортить доктора этим чувством превосходства, и предположить, что авторитарные склонности будут усиливаться. Простая запись ручкой на бумаге — и целый штат в моем распоряжении, не говоря о пациентах.
Терминология в духе назначения или предписания врача должна уйти в прошлое. Она передает суть проблемы. Прогрессивному врачу не следует ничего назначать и предписывать. Любое лекарство, лабораторное исследование, снимок, процедура или операция должны всесторонне обсуждаться, и решение должно быть совместным. Притом что каждый пациент имеет право на участие в любой диагностической или лечебной составляющей при предоставлении ему медицинских услуг, пока еще мы не практикуем совместных решений. И мы не будем этого делать, пока врачи делают назначения пациентам — или даже пока они остаются пациентами36. Изначально термин «пациент» означал «тот, кто страдает», он происходит от греческого глагола pashkein — «страдать». Как существительное слово означает «человек, получающий или зарегистрированный для получения лечения», что подразумевает пассивную роль. Интересно определение пациента в форме прилагательного — «способный принимать или терпеть отсрочки, проблемы или страдать, при этом не раздражаясь или не проявляя беспокойства». Как это в тему, учитывая, что среднее время ожидания в приемной врача в США более часа. Придумать, как нам следует называть пациента, нелегко. Многие другие термины, например потребитель, покупатель или клиент, не передают сути взаимодействия в клиническом смысле, скорее кажется, что речь идет о деловых отношениях. Подобрать оптимальный термин сложно, он должен передавать идею, что речь идет о человеке, который является активным участником процесса предоставления медицинских услуг, пользуется тем же уважением, что и врач, и которому доступны все данные и вся медицинская информация о себе. На ум приходит индивидуум, активный участник.
Но мы прекрасно знаем, что обычный врач до сих пор не имеет должного уважения к пациентам и речи об активном участии не идет. То же самое касается отношения врача к другим медикам, членам команды, которая оказывает услуги пациентам. Люсиан Лип — хирург-педиатр, который посвятил свою деятельность защите безопасности пациентов и, в особенности в последнее десятилетие, «искоренению неуважения»37, 38. На одном крупном медицинском форуме в конце 2013 г., на котором присутствовали 7000 медсестер, работающих в реанимационных отделениях, он спросил аудиторию: «Кто из присутствующих становился свидетелем или испытал на себе плохое обращение или оскорбительное отношение по месту работы за последние три месяца?» Большинство подняло руки37. Лип считает неуважением к пациентам не просто необходимость ждать или заполнять одинаковые, бесчисленные бланки каждый раз, когда они приходят к врачу, но и непредоставление им полной информации об их состоянии, а в случае ошибки —непризнание своей вины. Как недавно писал Лип, «пришло время, когда организации здравоохранения должны что-то делать по поводу этих возмутительных проблем и отсутствия культуры уважения». Здесь уместен парафраз латинского изречения «Ничего обо мне без меня», именно такой подход должен и безусловно будет применяться по отношению к людям, когда они станут активными участниками38.
Но сегодня такого нет. Яркий пример — врач велит пациенту сделать какой-то снимок. Многие из этих процедур включают ионизирующее излучение, например компьютерная томография, позитронная эмиссионная томография, ядерные тесты (однофотонная эмиссионная компьютерная томография, например таллиевое обследование или сестамиби-стрессовая эхокардиография в случае болезни сердца), ангиограммы и рентгенограммы39. При назначении таких исследований никогда не обсуждается, какому облучению будет подвергнут пациент, несмотря на то что доза радиации может быть с легкостью подсчитана и точно определена с использованием единицы измерения, называемой миллизиверт. Доза радиации при радионуклеидном стресс-тесте, которых только в США за год выполняется свыше 9 млн, составляет около 40 миллизивертов (мЗв), это соответствует 2000 рентгеновским снимкам груди40. Мне еще не доводилось встречать пациента, которому сообщили бы эти сведения до или после ядерного сканирования сердца. Однако эта информация особенно важна, учитывая злоупотребление медицинской интроскопией в США и известную связь ионизирующего излучения с риском возникновения рака спустя многие годы после исследования вследствие кумулятивного эффекта41. В 2011 г. компьютерная томография проводилась в США свыше 85 млн раз, а сцинтиграфия — 19 млн раз42. Как вы думаете, скольким из этих миллионов пациентов замеряли дозу получаемой радиации или обсуждали этот вопрос до проведения исследования? Первый луч света появился в 2013 г., когда Intermountain Healthcare, очень уважаемая организация здравоохранения в Солт-Лейк-Сити, запустила программу по систематическому информированию пациентов о дозе радиации, которую они получат, если решат пройти то или иное обследование43.
А теперь перейдем к информированному согласию. Многие врачи добиваются согласия таким же образом, как это делает компания-разработчик программного обеспечения, когда вы загружаете или обновляете приложение к смартфону: вам дают длинный юридический документ и предлагают кликнуть по надписи «Я согласен». Наверное, есть люди, которые читают условия предоставления новой операционной системы или загружаемого приложения, но я таких пока не встречал. Вы когда-нибудь кликали вариант «отказываюсь»? То же самое и с информированным согласием. Для участия в клиническом исследовании или прохождения серьезной медицинской процедуры пациентам обычно дается документ (часто это от шести до восьми страниц, напечатанных с одинарным межстрочным интервалом), который они должны прочитать и подписать. Хотя врачи называют это «информированным согласием», в лучше случае оно квази- или псевдоинформированное, поскольку большинство людей документ не читают, а если и пытаются это сделать, то выясняется, что им ничего не понятно. И в этом есть аспект вынужденности. Предположим, вам предстоит операция, ее будет проводить хирург, о котором вы все подробно выяснили. Перед тем как отправить вас в операционную, вам дается на подпись документ о согласии на операцию. Подписывая этот документ, вы отказываетесь от всех прав на подачу иска против врача в случае какого-либо неблагоприятного исхода операции. Имеет этот документ юридическую силу или нет, разве вы откажетесь подписать его и отмените операцию? Это не информированное согласие — правильнее называть его принудительным согласием, так как у пациента нет реальной альтернативы. Это похоже на загрузку обновления программного обеспечения, только дело касается гораздо более серьезного вопроса. Возможно, сегодня пациенты лучше осведомлены, чем пациенты в Древней Греции, но предстоит еще долгий путь, прежде чем люди будут полностью информированы и заинтересованы в движении вперед.
Похожие проблемы возникают, когда приходит время заканчивать лечение. Если вы когда-нибудь лежали в больнице, вы, вероятно, знакомы с печально известным порядком выписки. В книге «Пациент, исцели себя сам» Витч, фармацевт и специалист по этике, описывает тон таких документов как «язык, больше подходящий для армии или тюрьмы»44. Он прав: врачебные назначения не имеют отношения к независимости человека, проходящего лечение в стационаре. Политика, которой придерживаются многие больницы, состоит в том, что пациент не может покинуть больницу, пока врач не подготовит выписные документы. И вот после многих бессонных ночей наконец наступает день выписки из больницы (которая часто кажется тюрьмой), рано утром за человеком приезжают родные. Капельницу уносят, вещи пациента собраны. В палату завозят инвалидное кресло, так как пациентам не разрешается покидать больницу на своих ногах. А затем вы сидите и ждете, сидите и ждете. Часто это занимает несколько часов — прежде чем врач сделает необходимые распоряжения и вы получите лист бумаги, где изложены рекомендации, которых нужно придерживаться после выписки, включая прием лекарств. Столь безрадостный исход больничного лечения попахивает неуважением к пациенту, и это очередной вопиющий пример далеко не благожелательного патернализма.
Конечно, пациент — не заключенный; у пациента в этой ситуации есть выбор, как и в любой момент пребывания в больнице или даже в пункте оказания первой помощи, когда все идет не так, как надо. Можно подписать отказ от лечения, в котором говорится, что пациент не желает подчиняться доктору или группе медиков и берет на себя всю ответственность. Поскольку такой поступок считается полным неповиновением, пациенты и члены их семей редко соглашаются подписать такой документ и взять на себя ответственность. Витч очень точно говорит о порядке выписки из больницы: «Ни один другой профессионал, насколько мне известно, не станет претендовать на право удерживать или освобождать клиента. Никто не потребует у клиента подписывать документ о том, что он уходит на свой страх и риск, вопреки совету профессионала»44.
Недавний опыт моей родственницы, ставшей пациенткой больницы, наглядно демонстрирует все эти проблемы. Мою тещу, которой 92 года, обследовали в связи с низким давлением; анализы показали, что у нее очень низкое содержание натрия в крови, и ее госпитализировали. К сожалению, меня не было в городе, когда это произошло, но я задался вопросом, нет ли здесь лабораторной ошибки, поскольку симптомов у тещи никаких не было, у нее очень давно нестабильное давление, временами очень высокое и трудно контролируемое, а временами довольно низкое. Тем не менее ее поместили в больницу. Уровень натрия в крови снова проверили. Он был низким, но не на том уровне, который требует госпитализации (если бы она уже не находилась в больнице) или активного лечения внутривенными вливаниями большого количества натрия. Тем не менее ей ставили капельницы для увеличения содержания уровня натрия. Это был первый день. На второй день врачи назначили ей подкожное введение гепарина, разжижающего кровь, опасаясь, что у пожилой женщины, которая лежит в постели в больнице, может развиться тромб. В это время моя жена навещала свою мать в больнице и позвонила мне. Она сказала, что медсестры готовятся сделать эту инъекцию. «Нет, не позволяй им вводить гепарин», — сказал я жене, быстро вспомнив, что теща принимает эликвис, мощный антикоагулянт, чтобы снизить риск инсульта в связи с хронической мерцательной аритмией предсердий. Введение второго препарата, разжижающего кровь, могло ее убить. К счастью, от процедуры, которая могла привести к непоправимой ошибке, отказались. Чтобы снизить риск дальнейших медицинских ошибок, я предложил жене забрать мать из больницы (конечно, это шло вразрез с рекомендациями медиков). Но моя жена и ее родители, хотя и понимали, чего они только что избежали, были слишком сильно запуганы врачами и медперсоналом, чтобы пойти на этот акт неповиновения. Позднее в тот день ординатор извинился за ошибку (извинение за ошибку — это очень необычный случай в медицине) — за то, что не подумал о том, что эликвис, новый препарат, — антикоагулянт. На третий день пришло время выписки из больницы. Моей жене сказали, чтобы приезжала за матерью к 8:00. Но врачи захотели еще раз проверить уровень натрия, а кровь для этого берется только с 10:00. Лишь к 14:00 выписные документы были готовы, и она получила назначения на дальнейшее лечение. Этот и многие другие подобные эпизоды напоминают мне классическую присказку комика Родни Дэнджерфилда — «Никто меня не уважает». Пациенты в наши дни не получают заслуженного уважения.
Наконец, источник устойчивого патернализма — это инструкции, которые получают врачи относительно своих действий. В медицине профессиональные инструкции особенно важны, поскольку определяют стандарты лечения, преобладающую практику для оценки случаев профессиональной некомпетентности. Инструкции в медицине выдаются профессиональными организациями и часто сопровождаются оговоркой, что это не догма и необходимо учитывать особенности каждого пациента. Однако в зале суда это обычно не имеет значения, поэтому врачи, которые ходят избежать судебных разбирательств, строго следуют инструкциям45. Как ни парадоксально, но замечено, что «пациенты могут столкнуться с серьезными рисками, если врачи будут слишком строго следовать правилам»46.
Инструкции по статинам, выпущенные в ноябре 2013 г. Американской ассоциацией изучения сердечных заболеваний и Американской коллегией кардиологов, прекрасно иллюстрируют эти проблемы47–50. Почти 10 лет до этого действовали правила применения статинов для достижения определенных показателей уровня ЛПНП (липопротеинов низкой плотности, или «плохого» холестерина) в крови. В случае пациентов с сердечными заболеваниями (тех, у кого были сердечные приступы, операции стентирования, шунтирования или стенокардия) целевой показатель был менее 70 мг/дл. Для тех, у кого сердечные заболевания не проявлялись, но имелись факторы риска, как, например, высокое кровяное давление или диабет, целью было менее 100 мг/дл. Использование статинов для этой последней группы считалось «первичной профилактикой», так как нацелено оно было в первую очередь на предотвращение сердечных приступов или закупорки коронарных артерий. Инструкции по статинам 2004 г. привели к тому, что к 2012 г. почти 40 млн американцев принимали статины — каждый четвертый житель страны старше 45 лет. Отчасти это можно объяснить засильем рекламы на телевидении, в газетах и журналах, оплаченной производителями статинов, в которой потребителю задают вопрос: «А вы знаете свой уровень ЛПНП?» Врачей по всей стране оценивали по «показателям качества» — нужному уровню ЛПНП у их пациентов. Но инструкция 2013 г. показатель упразднила. Группа экспертов отметила, что, во-первых, эти целевые показатели научно не обоснованы — они не проверены в ходе проспективного анализа и рандомизированных клинических испытаний. Вместо этого группа экспертов предложила расчет рисков, в котором учитывается возраст, пол, раса, общий холестерин и уровень ЛПВП («хорошего» холестерина), курение, диабет и кровяное давление. Если, согласно такому расчету, риск развития сердечного заболевания у данного человека сохраняется на уровне 7,5% в течение 10 лет, тогда использование статина рекомендуется.
С этими расчетами рисков много сложностей. Во-первых, если вы мужчина в возрасте 62 лет или старше, или женщина 72 или старше (с европейскими предками), без каких-либо факторов риска развития сердечного заболевания, статины рекомендуются. Да, сам возраст говорит о том, что вам ежедневно следует принимать статины до конца жизни. Во-вторых, данные, указывающие на пользу статинов для первичной профилактики, несущественны: наиболее масштабные испытания среди пациентов, которые принимали аторвастатин (липитор), показали только 2%-ное снижение числа сердечных приступов или других серьезных проблем с сердцем. Если взглянуть на это по-другому, то у 98 из 100 показатели ЛПНП улучшились, однако улучшения результатов (снижения количества сердечных приступов или смертей) не последовало. В-третьих, есть совершенно очевидные побочные явления приема статинов, помимо относительно частого мышечного воспаления, пусть даже они обычно временные и проходят после отмены препарата. Статины, в особенности сильные, приводят к диабету, по крайней мере у 1 из 200 человек. Это несомненно снижает общую пользу от статинов на 25%. В-четвертых, предлагаемый калькулятор рисков игнорирует наследственность, которая обычно считается самым важным фактором риска, поскольку отражает генетическую предрасположенность и особенно заметна в случае семей с так называемыми ранними сердечными заболеваниями (для мужчин ранним обычно считается возраст до 45 лет). Три клинических испытания, в результате которых был выведен 7,5%-ный порог риска, сильно преувеличили риск сердечного заболевания или инсульта, и 7,5%-ный порог не оценивался проспективно (при наблюдении большого количества пациентов на протяжении длительного периода времени) — эта цифра была выведена на основании обзора данных клинических испытаний. Это не равносильно нахождению магического порога, выше или ниже которого польза определенного класса лекарства считается доказанной. В-пятых, количество американцев, которые, как предполагается, будут выполнять новые инструкции, потенциально удвоит количество принимающих статины до 80 млн. Следует обратить внимание на то, что стоимость лечения пациентов с нарушением уровня липидов, которое проявляется в результате лабораторного исследования, но без каких-либо свидетельств о сердечном заболевании, увеличилась с $9,9 млрд в 2000 г. до $38 млрд в 2010 г.51 Это самый высокий рост (14,4%) расходов, если брать любое из 10 самых распространенных заболеваний, и это единственный случай, при котором руководствуются не количеством случаев заболевания или фактическими симптомами, а только одним лабораторным показателем. Наконец, и в данном случае это особенно важно, инструкции Американской ассоциации изучения сердечных заболеваний и Американской коллегии кардиологов не были представлены на суд общественности до их публикации. В отличие от Американской рабочей группы по профилактическим мероприятиям, которая представляет общественности предварительный вариант для обсуждения, прежде чем принимается окончательный вариант инструкций, Американская ассоциация изучения сердечных заболеваний и Американская коллегия кардиологов держали в секрете инструкции по статинам, пока они не были выпущены. Когда председателя комиссии по инструкциям, доктора Нейла Стоуна, спросили, почему не было публичного обсуждения, он сказал: «Я не могу ответить на этот вопрос. Похоже, это было бы правильно. Вероятно, мы сделаем это в следующий раз»52.
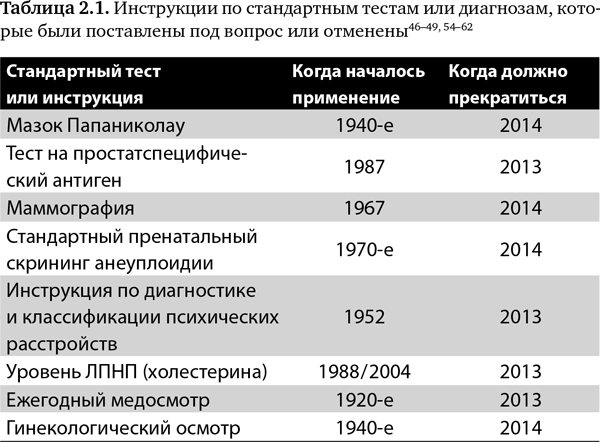
Такую очевидную «тиранию экспертов» называют медициной, «основанной на авторитетных мнениях», в противовес медицине, «основанной на доказательствах». Зачем советоваться с общественностью, пусть даже речь идет о наиболее часто используемом сегодня препарате и потенциальном увеличении количества людей, которым выписывают статины, от каждого четвертого до каждого второго взрослого? Сам факт, что слово «статин» стало обычным, хорошо известным и широко употребляемым, говорит о том, что общественность следовало привлечь к обсуждению темы. Вообще по поводу инструкций Витч писал: «Если врачи сами не знают, что лучше, они не могут писать инструкции или протоколы, в которых говорится, как делать то, что лучше для пациентов»53. К сожалению, новые инструкции по поводу холестерина были восприняты как эквивалент Моисеевых заповедей: «Принимай статины». В ответ карикатурист воскресного выпуска The New York Times Брайан Макфадден сделал рисунок с надписью: «Проверьте свой пульс. Если он у вас есть, вам следует принимать статины»54. Все эти распоряжения — это не просто очередное направление работы с населением, массовая медицина вместо индивидуального подхода; в своей нынешней форме, как видно из примера с Американской ассоциацией изучения сердечных заболеваний и Американской коллегией кардиологов, они авторитарны и неуважительны. В таблице 2.1 представлены восемь инструкций по стандартным тестам или диагнозам, которые использовались на протяжении многих десятилетий, но недавно были поставлены под вопрос или отменены48–50, 55–63. Они включают обычный гинекологический осмотр, ежегодный медосмотр, маммографию, непрямые методы скрининга для выявления хромосомных аномалий плода, тест на простатспецифический антиген (ПСА) или мазки Папаниколау, инструкцию по диагностике и классификации психических расстройств, а также целевой уровень ЛПНП. Место медицинских инструкций в будущем кажется туманным, если ситуация не изменится. И тогда, возможно, предлагаемые рекомендации станут ясными и недвусмысленными, основанными на установленных фактах; к их составлению и применению будет привлекаться общественность; и сами они будут рассматриваться не как стандарты медицинской практики, а скорее как пособие по оказанию помощи с реальной целью — обеспечения руководства к действию в конкретном случае и лечения определенного человека.
Бездна знаний
Со времен Гиппократа до «Кодекса медицинской этики» АМА и наших дней врачи во многом контролировали поток медицинской информации. Исторически сложившееся убеждение, что врачи, а не пациенты должны контролировать все аспекты медицинской практики, Кац назвал «медицинской монополией»64. В то время как Кац, писавший 30 лет назад, охарактеризовал это как «молчание»9, я вижу здесь скорее огромный пробел в информации. Пациенту могут сделать лабораторное исследование или снимок, но без врача он едва ли получит результаты. Это может объясняться тем, что врач пытается «защитить» пациента, не раскрывая негативную информацию, способную вызвать беспокойство. Исторически это, кроме всего прочего, принимало форму неинформирования пациентов о том, что у них рак, как это проиллюстрировала история моих бабушки и дедушки. В контексте информированного согласия врач действительно знает обо всех осложнениях, которые могут случиться, знает, насколько он опытен в проведении подобных процедур или операций или какие риски влечет участие в клиническом испытании. Пациента не нужно «защищать» от этой информации. Но независимо от того, какие сведения пациент получает из документа о согласии, больной никогда не будет посвящен во все то, что известно врачу в силу его знаний и опыта. Можно потратить массу времени на поиски в Сети, но это будет лишь общая информация о населении, а не об отдельном человеке; более того, не всему, что там найдется, можно доверять.
Хотя мы можем восполнить информационный пробел, с пробелом в знаниях все гораздо сложнее. Несомненно, врачи и другие медики проходят серьезную подготовку и приобретают огромный багаж знаний. Врачи-терапевты, которые специализируются на внутренних болезнях, проводили четыре года в медицинском институте, потом три года в ординатуре; узкие специалисты учились дополнительно от двух до пяти лет. Люди, не имеющие медицинской подготовки, несмотря на безграничные возможности поиска в Интернете, никогда по уровню знаний не приблизятся к врачам. Целеустремленность и силу таких людей, при всех существующих в наши дни преградах, нельзя недооценивать, как показывает опыт Ким Гудселл, но пробел в знаниях все равно остается. Тем не менее данные и информация в конечном счете будут доступны всем людям в равной степени. Но для этого необходимо положить конец патернализму, чтобы пациенты могли иметь свободный доступ к базе знаний врачей. Это происходит по мере того, как мы двигаемся от патерналистской модели к партнерской, от автократической к более независимой. Потребуется не только изменение культуры внутри медицинского сообщества, но и новые технологии, стимулирующие процесс извне, как сделал печатный станок несколько сот лет назад.

