Подагра
Подагра – заболевание суставов, вызванное отложением солей мочевой кислоты.
Подагру разделяют на первичную, то есть появившуюся самостоятельно, и вторичную, развивающуюся на фоне других заболеваний.
По механизму накопления мочевой кислоты подагра может быть:
• метаболической – излишнее образование мочевой кислоты;
• почечной – затруднение выведения мочевой кислоты;
• смешанного типа – нарушения синтеза и удаления из организма мочевой кислоты.
По течению заболевания выделяют следующие формы подагры:
• типичный острый приступ подагрического артрита;
• псевдофлегмонозная;
• ревматоидоподобная;
• подострая;
• по типу инфекционно-аллергического полиартрита;
• псориатическая;
• астеническая;
• абортивная;
• внесуставная.
Осложнения: разрыв сухожилий и связок, окружающих больной сустав, развитие острой или хронической почечной недостаточности, мочекаменная болезнь, хронический пиелонефрит, гидронефроз, артериальная гипертензия, метаболический синдром, остеопороз, ишемическая болезнь сердца.
Факторы риска, приводящие к развитию подагры:
• артериальная гипертензия;
• гиперлипидемия;
• неправильное питание: употребление большого количества красного мяса, субпродуктов, гороха, шоколада;
• злоупотребление кофе, какао;
• злоупотребление алкоголем, особенно пивом;
• почечная недостаточность;
• наследственная предрасположенность;
• малоподвижный образ жизни.
Какие симптомы говорят об подагре?
Явным симптомом подагры является приступ сильной боли в суставе, который развивается чаще всего на фоне приема алкоголя или переедания. Боль сопровождается покраснением, отеком и ощущением жара в суставе.
Приступы подагры случаются чаще всего в ночное время. Боль усиливается даже от легкого касания.
В некоторых случаях под кожей суставов или вокруг ушной раковины появляются тофусы – белые узелки, являющиеся скоплением кристаллов мочевой кислоты.
К какому специалисту обращаться?
Если вы заметили у себя симптомы подагры, обратитесь к врачу-ревматологу. Также необходимо наблюдение у врача-нефролога.
Какую диагностику должен провести врач?
Общий осмотр больного:
• осмотр суставов;
• осмотр на наличие тофусов.
Лабораторная диагностика:
• общий анализ крови;
• общий анализ мочи;
• биохимический анализ крови;
• пробы Реберга и Зимницкого.
Инструментальная диагностика:
• рентгенография;
• диагностическая пункция и поляризационная микроскопия синовиальной жидкости.
Какое лечение необходимо при подагре?
Основное. Для купирования острого приступа используют:
• колхицин;
• нестероидные противовоспалительные средства;
• глюкокортикостероидные препараты.
Вне обострения лечение направлено на нормализацию синтеза и выведения мочевой кислоты. С этой целью применяют:
• урикодепрессивные препараты – средства, уменьшающие синтез мочевой кислоты;
• урикозурические препараты – средства, повышающие выведение мочевой кислоты из организма.
При наличии крупных отложений кристаллов мочевой кислоты рекомендуется их удаление хирургическим путем.
Дополнительное. Рекомендуется щелочное питье – до 2 л в сутки.
Физиотерапия: средневолновое облучение, магнитотерапия, лазеротерапия, электрофорез, КВЧ-терапия, ДМВ-терапия, квантовая терапия, грязелечение, бальнеотерапия: радоновые, сероводородные, солевые ванны, питье гидрокарбонатно-натриевых и сульфатно-натриевых минеральных вод.
Санаторно-курортное лечение: Тинаки, Ялта, Янган-Тау, Трускавец, Белокуриха, Пятигорск.
Что можете сделать вы?
Диета. При подагре диеты следует придерживаться на протяжении всей жизни. Главная цель диеты – ограничение поступления в организм пуринов.
Белок можно употреблять из расчета 0,8–1 г белка на 1 кг веса.
Курица, индейка, кролик и рыба разрешены только в отварном виде и не чаще чем 2 раза в неделю.
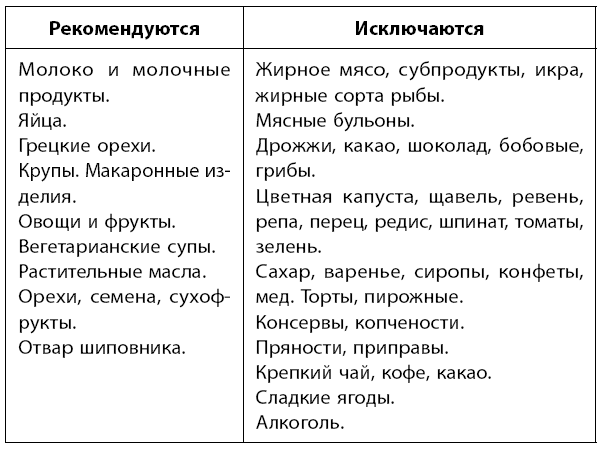
Раз в неделю рекомендуется устраивать разгрузочные дни: творожные, кефирные, арбузные, овощные.
Физическая активность. Физические упражнения замедляют процесс отложения солей мочевой кислоты в суставах и стимулируют выведение мочевой кислоты из организма, поэтому при подагре они очень полезны. В период ремиссии совершайте ежедневные прогулки по 30‑ 40 минут, занимайтесь плаванием, лыжами, активными играми.
Также необходимо выполнять комплекс ЛФК на пораженные суставы. Особенно полезны сгибания, разгибания и растягивания больных суставов.
Остеохондроз
Остеохондроз – хроническое заболевание позвоночника, связанное с дегенеративно-дистрофическими изменениями в межпозвоночных дисках.

75 % шейных и поясничных болей вызваны остеохондрозом позвоночника.
В зависимости от локализации заболевания различают:
• остеохондроз шейного отдела позвоночника;
• остеохондроз грудного отдела позвоночника;
• остеохондроз пояснично-крестцового отдела позвоночника;
• распространенный остеохондроз – затронуто несколько отделов позвоночника.
В течении заболевания выделяют несколько стадий:
• доклиническая стадия – клинические признаки дегенерации диска отсутствуют или выражены очень слабо;
• стадия изменений в студенистом ядре;
• разрыв фиброзного кольца с выпячиванием грыжи;
• замещение тканей межпозвонкового диска рубцовой тканью.
Осложнения: искривление и ограничение движений позвоночника, нарушения чувствительности, слабость мышц вплоть до паралича.
Факторы риска, приводящие к развитию остеохондроза:
• малоподвижный образ жизни;
• избыточный вес;
• курение;
• повышенные физические нагрузки;
• работа, связанная с подъемом тяжестей, частыми изменениями положения туловища: поворотами, сгибанием и разгибанием, рывковыми движениями и с воздействием вибрации;
• плоскостопие;
• травмы позвоночника;
• нарушения осанки;
• неправильное питание: дефицит белка и микроэлементов, недостаток жидкости;
• инфекционные заболевания;
• нарушение обмена веществ;
• эндокринные нарушения;
• стрессы;
• врожденные дефекты позвоночника;
• наследственный фактор;
• возрастные изменения.
Какие симптомы говорят об остеохондрозе?
Симптомы остеохондроза зависят от локализации заболевания:
Шейный остеохондроз – проявляется головной болью, усиливающейся при движении головой, головокружениями при поворотах головы, болью в шее, отдающей в лопатку, руку и грудную клетку, звоном в ушах, мушками в глазах, снижением слуха, охриплостью голоса, ограничениями движений языка, скачками артериального давления и нарушениями чувствительности.
Грудной остеохондроз – проявляется болями в груди и под лопатками, усиливающимися при дыхании и движениях, онемениями в области груди, болями при глубоких вдохах и иногда болями в желудке, сердце или печени.
Пояснично-крестцовый остеохондроз – проявляется болями в поясничной области, усиливающимися при движении и нагрузках, болью и нарушениями чувствительности в ногах.
К какому специалисту обращаться?
Лечением остеохондроза занимается врач-невролог или врач-вертебролог – узкий специалист только по заболеваниям позвоночника.
Какую диагностику должен провести врач?
Общий осмотр больного:
• наблюдение за ходьбой, осанкой, движениями;
• исследование пястно-лучевого, локтевого, сгибательного и разгибательного рефлексов;
• тест на болевую чувствительность.
Лабораторная диагностика:
• общий анализ крови;
• общий анализ мочи;
• биохимический анализ крови.
Инструментальная диагностика:
• рентгенография позвоночника;
• компьютерная томография позвоночника;
• магнитно-резонансная томография позвоночника;
• ультразвуковая доплерография – выявляет нарушения кровотока по сосудам, питающим спинной мозг;
• миелография – метод рентгенографии позвоночника с использованием контрастного вещества, позволяющий выявить межпозвонковые грыжи.
Какое лечение необходимо при остеохондрозе?
Основное. Лечение остеохондроза заключается в торможении процессов разрушения межпозвонковых дисков, снятии воспаления и уменьшении болевого синдрома. Для этого применяются:
• нестероидные противовоспалительные препараты;
• новокаиновые и лидокаиновые блокады;
• внутримышечные и внутрипозвоночные инъекции стероидных препаратов;
• сосудорасширяющие препараты, улучшающие микроциркуляцию крови в патологическом очаге, нормализующие обменные процессы, восстанавливающие нервную импульсацию;
• миорелаксанты – назначаются для снятия мышечных спазмов;
• хондропротекторы.
В некоторых случаях применяется хирургическое лечение:
• дискэктомия – удаление пораженного межпозвонкового диска и создание неподвижного сочленения между соседними позвонками;
• опорный спондилодез – при этом методе на место диска устанавливается пористый никелид-титановый имплантат, который обеспечивает подвижность позвоночника;
• динамическая стабилизация позвоночника – внедрение силиконового имплантата между остистыми отростками позвонков, благодаря чему снимается нагрузка с пораженного межпозвонкового диска;
• лазерная вапоризация ядра диска – разрушение лазером ядра пораженного диска и уменьшение его объема. Способ применяется при размере грыжи диска не более 6 мм.
Дополнительное:
• витамины группы В – назначают для улучшения обменных процессов в позвоночнике;
• вытяжение позвоночника – процедура направлена на увеличение межпозвонкового пространства, снятие боли и восстановление анатомически правильной формы позвоночника;
• ударно-волновая терапия;
• мануальная терапия.
Физиотерапия: иглорефлексотерапия, электрофорез, магнитотерапия, ультразвук, лазеротерапия, квантовая терапия, вибромассаж, УФО-терапия, СМТ-терапия, диадинамические токи, чрезкожная электрическая нейростимуляция, дарсонвализация, подводный душ-массаж, грязелечение сероводородными, сапропелевыми, иловыми грязями, бальнеотерапия: сероводородные, хлоридно-натриевые, йодобромные, радоновые, скипидарные ванны.
Санаторно-курортное лечение: Ессентуки, Пятигорск, Бердянск, Евпатория, Одесса, Саки, Сочи, Цхалтубо, Мироновка, Хмельник, Джеты-Огуз, Белокуриха, Сергиевские минеральные воды, Горячий Ключ, Нальчик, Кульдур, Куяльник.
Что можете сделать вы?
Диета. К сожалению, питание больного не оказывает абсолютно никакого влияния на течение остеохондроза. Но важно помнить, что одной из главных причин возникновения данного заболевания является ожирение. Поэтому, если вы имеете избыточный вес, необходимо придерживаться правил питания, которые помогут снизить его до нормального. Употребляйте больше овощей, богатых клетчаткой продуктов, нежирные сорта мяса, птицы, рыбы. Откажитесь от высокоуглеводной пищи: сладостей, выпечки, тортов.
Физическая активность. Лечебная физкультура является основным методом консервативного лечения остеохондроза. В результате занятий ЛФК улучшается кровообращение, нормализуется обмен веществ и питание межпозвонковых дисков, увеличивается межпозвонковое пространство, формируется мышечный корсет и уменьшается нагрузка на позвоночник. Для каждого вида остеохондроза существуют свои комплексы ЛФК. Выполнять упражнения стоит вначале только под присмотром врача, затем самостоятельно дома. Возьмите в привычку выполнять лечебную гимнастику ежедневно.

При остеохондрозе очень полезно плавание и аквааэробика.
Бытовые правила:
• избегайте длительных вертикальных нагрузок;
• не носите сумки в одной руке, распределяйте нагрузку на обе руки. Лучше всего носить рюкзак вместо сумок;
• поднимайте тяжести только с использованием ног, приседая, как штангисты;
• избегайте травм позвоночника;
• спите на матрасе средней жесткости, используйте ортопедические подушки;
• высота стула или кресла должна соответствовать длине голени, чтобы нога упиралась в пол;
• спина должна плотно прилегать к спинке стула;
• если у вас сидячая работа, каждые 15‑ 20 минут вставайте и делайте разминку.

