Синдром раздраженного кишечника
Синдром раздраженного кишечника – это заболевание с различными формами функциональных нарушений моторики, всасывания и секреции преимущественно толстой кишки.
Под воздействием различных факторов происходит изменение чувствительности рецепторов в стенке кишечника, в связи с чем нарушается его работа.
В зависимости от ведущего симптома выделяются три варианта течения синдрома раздраженного кишечника:
• с преобладающими болями в животе и метеоризмом;
• с преобладающей диареей;
• с преобладающими запорами.
Осложнения: синдром раздраженного кишечника не имеет серьезных осложнений и не влияет на продолжительность жизни.
Факторы риска, приводящие к развитию синдрома раздраженного кишечника:
• стресс и депрессии;
• неврозы;
• нарушение привычного режима и характера питания;
• недостаток клетчатки в пище;
• малоподвижный образ жизни;
• гормональные нарушения;
• злоупотребление алкоголем.
Какие симптомы говорят о синдроме раздраженного кишечника?
Боли в животе, заметно уменьшающиеся или проходящие после дефекации, понос после еды, обычно по утрам и в первой половине дня, неудержимые позывы к опорожнению кишечника, чувство неполного опорожнения кишечника после дефекации, запоры, вздутия живота, слизь в стуле. Возникновение этих симптомов часто бывает на фоне стресса, нервного перенапряжения, волнения.
Заподозрить синдром раздраженного кишечника можно, если его основные симптомы: запоры, диарея или метеоризм – беспокоят вас, по крайней мере, 1 раз в 4 дня.
К какому специалисту обращаться?
Лечение синдрома раздраженного кишечника проводит врач-гастроэнтеролог. Одновременно требуется посещение врача-психотерапевта или врача-невролога.
Какую диагностику должен провести врач?
ВАЖНО!
Перед постановкой диагноза синдром раздраженного кишечника требуется исключить другие, более серьезные, заболевания органов пищеварения.
Общий осмотр больного:
• пальпация области живота.
Лабораторная диагностика:
• общий анализ крови;
• общий анализ мочи;
• биохимический анализ крови с обязательным определением электролитов и белкового спектра;
• трехкратное исследование кала на кишечную группу инфекций, глистов и паразитов;
• исследование кала на дисбактериоз;
• иммунограмма.
• анализ на гормоны щитовидной железы.
Инструментальная диагностика:
• УЗИ брюшной полости и малого таза;
• гастроскопия;
• ирригоскопия;
• ректороманоскопия;
• аноректальная манометрия;
• колоноскопия.
Какое лечение необходимо при синдроме раздраженного кишечника?
Основное. Лечение при синдроме раздраженного кишечника выбирается исходя из того, какие из симптомов чаще всего беспокоят больного. Используют:
• средства, блокирующие спазмы кишечника, – дицикломин или гоисциамин;
• антидепрессанты;
• противодиарейные препараты;
• блокаторы серотониновых рецепторов 3-го типа – уменьшают болевые ощущения в животе и чувство дискомфорта;
• активаторы серотониновых рецепторов 4-го типа (при склонности к запорам);
• активаторы гуанилатциклазы (при склонности к запорам);
• антибиотики.
Дополнительное. Проводится курс терапии у психотерапевта для устранения стрессовых факторов и нормализации эмоционального состояния.
Физиотерапия: иглорефлексотерапия, криомассаж живота, общий массаж и массаж шейно-воротниковой зоны, парафиновые, озокеритовые или грязевые аппликации на живот, прием теплых слабоминерализованных минеральных вод.
Санаторное-курортное лечение: Ессентуки, Пятигорск, Железноводск, Нарзан, Боржоми, Джермук, Кармадон.
Что можете сделать вы?
Диета. При запорах добавьте в рацион продукты, богатые клетчаткой: овощи, фрукты, отруби. При диарее, наоборот, стоит ограничить эти продукты.
ВАЖНО!
Ведите пищевой дневник и отмечайте в нем, когда у вас возникли проблемы с кишечником, – это поможет выявить продукты-провокаторы.
Исключите из рациона продукты, раздражающие кишечник: острое, копченое, соленое, кислое, уксус, алкоголь, кофе. Также не употребляйте продукты, стимулирующие газообразование, такие как капуста, горох, фасоль, картофель, виноград, молоко, квас.
Добавьте в рацион продукты, обладающие антистрессовым действием: миндаль, индейку, болгарский перец, зелень.
Физическая активность. Физические упражнения помогают нормализовать моторику кишечника и способствуют выработке гормона эндорфина, который улучшает состояние нервной системы. Очень полезны пешие прогулки на свежем воздухе, бег трусцой, ритмическая гимнастика.
При склонности к запорам полезны упражнения на пресс.
Желчнокаменная болезнь
Желчнокаменная болезнь – образование в желчном пузыре или близлежащих желчных протоках твердых отложений холестерина или солей кальция.
ВАЖНО!
Каждая пятая женщина и каждый десятый мужчина имеют камни в желчном пузыре.
Желчнокаменная болезнь подразделяется на три стадии:
• начальная физико-химическая стадия характеризуется изменениями в составе желчи, без образования камней. Протекает без симптомов.
• стадия формирования камней также протекает бессимптомно, но при инструментальных методах диагностики возможно обнаружение конкрементов в желчном пузыре.
• стадия клинических проявлений характеризуется развитием острого или хронического калькулезного холецистита.
По химическому составу различают следующие виды камней:
• холестериновые – содержание холестерина 70 % и выше;
• билирубиновые черные пигментные – состоят преимущественно из билирубината кальция без содержания холестерина;
• билирубиновые коричневые пигментные – состоят преимущественно из билирубината кальция с примесью холестерина.
Все конкременты также могут быть некальцифицироваными и кальцифицированными.

В России в 80–90 % у больных встречаются холестери-новые камни.
Осложнения: закупорка конкрементом пузырного или общего желчного протока, острый холецистит и холангит, вклинение конкремента в просвет большого сосочка двенадцатиперстной кишки, острый билиарный панкреатит, хронический холецистит, перфорация желчного пузыря, сепсис.
Факторы риска, приводящие к развитию желчнокаменной болезни:
• метаболический синдром;
• беременность;
• быстрое снижение веса;
• прием эстрогенсодержащих препаратов;
• наследственная предрасположенность.
Эти факторы относятся к риску возникновения холестериновых камней. К образованию билирубиновых черных и коричневых камней располагают заболевания, сопровождающиеся гемолизом, портальная гипертензия при циррозе печени, кистах желчного протока.
Какие симптомы говорят о желчнокаменной болезни?
5–10 лет с начала развития желчнокаменная болезнь практически не дает симптомов. По мере образования камней может возникнуть желтуха и приступы внезапной сильной боли – желчной (печеночной) колики, вызванной движением камня по желчным путям.
Все остальные симптомы дают сопутствующие заболевания. Боль носит режущий, колющий характер, может отдавать в поясницу, правую лопатку, правое предплечье. В некоторых случаях боли отдают за грудину, вызывая боли в сердце, аритмию и затруднения дыхания.
К какому специалисту обращаться?
Если вы подозреваете у себя желчнокаменную болезнь, обратитесь к врачу-гастроэнтерологу.
Какую диагностику должен провести врач?
Общий осмотр больного:
• осмотр кожи и склер;
• пальпация живота;
• перкуссия живота.
Лабораторная диагностика:
• общий анализ крови;
• общий анализ мочи;
• биохимический анализ крови.
Инструментальная диагностика:
• ультразвуковое исследование брюшной полости;
• обзорная рентгенография органов брюшной полости;
• компьютерная томография;
• HIDA-сцинтиграфия;
• эндоскопическая панкреатохолангиография;
• магнитно-резонансная панкреатохолангиография;
• эндоскопическая ультрасонография;
• холецистография.
Какое лечение необходимо при желчнокаменной болезни?
Основное. При желчнокаменной болезни лечение направлено в первую очередь на удаление камней. Это можно сделать двумя способами:
• хенотерапия – проводится при помощи препаратов хенодезоксихолевой и урсодезоксихолевой кислот, которые препятствуют кристаллизации холестерина, подавляя его производство в печени и снижая концентрацию холестерина в желчи, что способствует постепенному растворению камней. Данный метод подходит, если камни желчного пузыря по размеру не превышают 1,5 см. Длительность хенотерапии составляет от 6 до 24 месяцев при непрерывном приеме.
• малоинвазивные методы лечения – экстракорпоральная ударно-волновая литотрипсия помогает разрушить камни при помощи ударной волны. Данная процедура используется для размельчения камней и подготовки их к последующей хенотерапии.
• хирургическое лечение – холецистэктомия, т. е. удаление желчного пузыря. Лапароскопическая холецистэктомия является более щадящей по отношению к открытой.
Санаторно-курортное лечение: Ессентуки, Железноводск, Пятигорск, Трускавец, Боржоми, Белокуриха, Моршин. При наличии в желчном пузыре камней диаметром больше 0,3 см санаторно-курортное лечение противопоказано.
Что можете сделать вы?
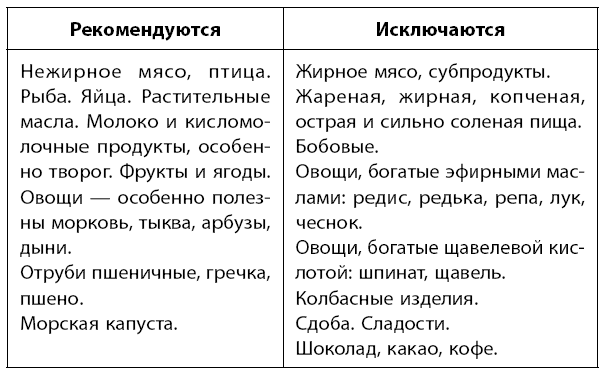
Диета. Лечение желчнокаменной болезни будет неэффективным без соблюдения определенной низкохолестериновой диеты.
ВАЖНО!
Высокая калорийность рациона, злоупотребление мучными продуктами, дефицит растительных масел и низкое содержание клетчатки в рационе способствуют возникновению камней.
При желчнокаменной болезни полезны продукты с высоким содержанием магния. Соли магния обладают спазмолитическим и противовоспалительным действием, сокращают желчный пузырь, усиливают перистальтику кишечника.
Также необходимо употреблять как можно больше продуктов, богатых клетчаткой. Клетчатка помогает выводить холестерин из организма.
Физическая активность. Вне обострений при желчнокаменной болезни занятия лечебной физкультурой жизненно необходимы. Они оказывают тонизирующее влияние на желчевыводящие пути и желчный пузырь, усиливают отток желчи, а также улучшают кровообращение в брюшной полости. Эффективными в этом плане будут упражнения на мышцы брюшного пресса. Рекомендуются также следующие упражнения:

Упражнение 1
Ноги на ширине плеч, руки поднимите на уровень груди и сцепите в замок. Делайте скручивания в пояснице в разные стороны, не двигая тазом. Поворачивайтесь настолько, насколько вам позволяет гибкость.
Упражнение 2
Встаньте на четвереньки. На вдохе выгните спину. На выдохе прогнитесь в пояснице и посмотрите вверх. Медленно повторите 10 раз.
Упражнение 3
Лягте на спину. На вдохе округлите живот, на выдохе втяните живот в себя. Старайтесь, чтобы при выполнении упражнения ваша грудная клетка не двигалась.

