Спортивные и бытовые травмы голеностопного сустава – надежные «рецепты»
По анатомическому строению самыми сложными суставами в организме человека являются голеностопный сустав и кисть, при этом кисть не несет такой высокой нагрузки, как стопа. В голеностопном суставе и стопе находится 106 связок, 19 костей и 27 суставов! Проблемы со стопой неизбежно приводят к проблемам всего, что находится выше стопы, – то есть при проблемах со стопой появляются заболевания суставов, спины и головные боли.
Растяжение голеностопного сустава
Много проблем для стопы и голеностопного сустава создают разного рода травмы. Самыми простыми из них являются повреждения (растяжения) связок, которые соединяют кости голеностопного сустава. Такие повреждения могут возникать во время подвижных спортивных игр или при неудачной ходьбе по неровной поверхности. Чаще всего это случается при повороте голеностопного сустава наружу (если человек споткнулся, зацепился и упал). Женщины чаще всего страдают из-за ношения обуви на высоком (да-да!) каблуке при передвижении по неровной поверхности.
Растяжение связок – это не разрыв. Но сустав отекает, и ходьба вызывает такую боль, что порой невозможно на протяжении одной-двух недель после травмы ходить без костылей (что и рекомендуется). При разрыве или частичном разрыве связок, кроме припухлости, бывает видна гематома (подкожное кровоизлияние). Если рентгенологическое исследование не подтверждает перелом лодыжки (а состояние связок рентген не показывает) и при этом стопа при пассивном движении сохраняет конгруэнтность, а сами движения хоть и болезненные, но не нарушены, то к хирургу спешить не следует. Тугая повязка и компресс со льдом в первые три дня, а в дальнейшем выполнение упражнений для стопы (на МТБ) с постепенным увеличением нагрузки достаточно быстро помогают восстановить трудоспособность поврежденного сустава. Даже перелом лодыжки без осевого смещения не требует хирургического вмешательства (например, остеосинтеза).
История моей стопы
Моя правая нога была изуродована: при лобовом ударе двух машин тазобедренный сустав был вырван из своего прочного ложа – вертлужной впадины таза. Большеберцовая и малоберцовая кости практически рассыпались, но это произошло уже чуть позже, после неудачного и безрезультативного гипсования. Хирурги Одинцовского военного госпиталя, куда я был доставлен после ДТП, с помощью аппарата Илизарова сумели ее собрать и спасли от ампутации. Проблему составил голеностопный сустав: он был оторван и висел, как мне рассказывали хирурги, на сосудах. Ахиллово сухожилие было полностью оторвано (его так и не восстановили), а все многочисленные косточки стопы нанизали на спицы, как шашлык, и прикрепили через таранную кость к большеберцовой кости (позже я шутил: чтобы не потерялась, иначе в гробу не на что было бы надеть ботинок).
Я достаточно хорошо понимаю проблемы стопы, так как работаю над ее функциональным восстановлением с июля 1977 года, когда был выписан из госпиталя инвалидом II группы.
Конечно, долгое время я не осознавал эту проблему, так как был молод, в медицину посвящен еще не был, и проблемы стопы проявились значительно позже, так как все это время (с июля 1977 года) я сражался за свое здоровье в целом. И лишь после того как я справился с проблемами тазобедренного сустава и позвоночника, я обратил внимание на стопу, так как хромал, или, скажу мягче, прихрамывал из-за нее.
К тому моменту я уже давно стал врачом и начал погружаться в тему медицинской реабилитации. Конечно, много времени было упущено, потому что у меня были другие проблемы, которые отнимали очень много времени и сил: головные боли, «морская болезнь» в транспорте, плохо гнущаяся спина… Поэтому на свою стопу я по-настоящему обратил внимание только после того, как стал ходить без костылей – то есть спустя 27 лет после своей основной травмы.
Я, конечно, знал историю своей стопы и пытался как-то с ней работать, но пока еще не прицельно. Но когда я пошел без костылей и нагрузка всего тела равномерно распределилась на обе стопы, то моя правая нога в первый же день после того, как я стал на нее наступать, опухла, причем так сильно, что утром, после сна, я даже не смог на нее наступить. Раньше я думал, что хромаю исключительно из-за тазобедренного сустава, который доставлял мне много неприятностей (у меня был деформирующий артроз, из-за которого я перенес две операции), и после замены больного сустава на эндопротез я был уверен, что хромать перестану, потому что 4 см разницы в длине ног после операции были устранены. Я так думал, потому что тазобедренный сустав ближе к телу, а стопа где-то там, на его периферии… Ан нет!
Пришлось вспомнить анатомию стопы, причем не только анатомию костей стопы, которую изучают в медицинском институте, – пришлось анализировать травматологию и особенности реабилитации стопы после травм, но этому будущих врачей как раз и не учили. Нас учили только ЛФК: ножка влево, ножка вправо, до боли и чуть-чуть… А медицинская реабилитация как врачебная специальность официально появилась только в сентябре 2018 года, хотя к тому времени реабилитационные отделения и даже центры уже работали, но реабилитацией занимались либо энтузиасты, либо физиотерапевты.
Немного функциональной анатомии
Знаете ли вы, что голеностопный сустав называют королем суставов стопы? Такое название отражает следующий факт: голеностопный сустав позволяет стопе принимать любое положение в пространстве и адаптироваться к любым неровностям поверхности. Здесь очевидно его определенное сходство с суставами запястья, которые позволяют кисти принимать любое положение в пространстве, хотя подвижность кисти значительно больше, чем подвижность стопы.
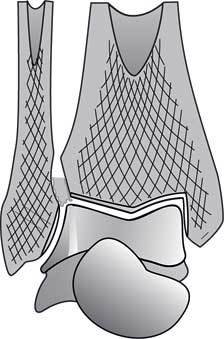
Рис. 11
Есть и еще один важный факт: голеностопный сустав имеет девять (!) суставных поверхностей, то есть он фактически состоит из девяти суставов, благодаря которым стопа, а именно таранная кость, встроена между двумя лодыжками, как правильно подобранный пазл. Хирурги называют это явление межлодыжечными щипцами (рис. 11). Стабильность этому соединению обеспечивают 12 основных связок, разрыв или растяжение которых приводит к нестабильности или разрушению голеностопного сустава. Поэтому надо неукоснительно следить за хорошей подвижностью голеностопного сустава, хотя бы для того, чтобы вовремя оказать ему помощь при травме.
Какие бывают травмы голеностопного сустава
1) При переразгибании голеностопного сустава, например, если при беге по неоднородной поверхности (с ямами или торчащими железными прутьями) человек, зацепившись стопой за преграду на всей скорости, падает вперед, а нога остается позади, может произойти задний вывих с частичным или полным разрывом связок капсулы голеностопного сустава или перелом заднего края большеберцовой кости с вторичным задним подвывихом в суставе. При этом нога еще и проваливается в яму. В этом случае хирурги-травматологи фиксируют сустав спицами.
2) При избыточном сгибании может произойти передний вывих или перелом переднего края суставной поверхности большеберцовой кости. Если сгибание продолжается, может произойти перелом шейки таранной кости. Это может произойти при прыжке вниз на неровную поверхность.
3) При насильственном отведении, то есть когда стопа поворачивается кнаружи, возникает диастаз (расхождение) в голеностопном суставе из-за разрыва нижних межберцовых связок. Таранная кость не удерживается между лодыжками и двигается из стороны в сторону. Хирурги с присущим им юмором назвали эту травму погремушкой. Соответственно, при дальнейшем насильственном отведении стопы таранная кость может повернуться вокруг своей вертикальной оси (!), ломая при этом задний край суставной поверхности большеберцовой кости, внутреннюю и наружную лодыжки. Подобную травму называют переломом Дюпюнтрена (Dupuytren) – высокий и низкий варианты. Такая травма возможна в ДТП, прежде всего при езде на мотоцикле.
4) Иногда малоберцовая кость ломается значительно выше – на уровне шейки. Это перелом Мезоннова (mai sonneuve). Например, при ударе по ноге каким-либо тяжелым предметом или ногой в жесткой обуви.
5) Существуют переломы внутренней лодыжки при насильственном приведении пальцев стопы кнутри (например, при беге по неровной поверхности или игре в хоккей) или повреждении наружной коллатеральной связки.
6) При тяжелых повреждениях наружная коллатеральная связка разрывается, что приводит к нестабильности голеностопного сустава (это может произойти в результате ДТП или при падении на горных лыжах, когда лыжа при падении не отстегнулась).
Травмы голеностопного сустава всегда переносятся тяжело, и восстановление редко бывает благополучным.
Травмы голеностопного сустава всегда переносятся тяжело, и восстановление редко бывает благополучным.
Еще немного об анатомии голеностопного сустава
Большеберцовая кость сочленяется с малоберцовой костью межберцовыми сочленениями, которые благодаря «щипцам голеностопного сустава» (см. выше) помогают обеспечивать поперечную стабильность голеностопного сустава. Для сохранения этой способности к адаптации в последние годы врачи стали отказываться от остеосинтеза спицами при лечении диастаза голеностопного сустава (?!) и стали активно использовать современные ортезы или лангеты.
Но это далеко не полный перечень возможных травм «короля суставов стопы».
В моем случае все вышеперечисленные травмы в их тяжелом варианте голеностопного сустава можно смело сложить и понять действия хирургов, которым ничего не оставалось, как соединить все указанные кости спицами, создав тем самым анкилоз (неподвижность) голеностопного сустава. В результате с тех самых пор в моем голеностопном суставе исчезли понятия функций полноценного сгибания, разгибания, приведения, отведения и ротации.
Итак, что же случилось с моей ногой? Из выписки истории болезни, достаточно «сухой» (коснусь только стопы и голени): «Закрытый оскольчатый перелом средней трети правой голени со смещением отломков, перелом таранной кости с открытым переломом и вывихом таранно-ладьевидного сочленения справа, разрыв правого ахиллова сухожилия…»
Врачебные действия (выписка из истории болезни): «Первичная обработка раны с вправлением перелома-вывиха и остеосинтезом таранной кости и таранно-ладьевидного сочленения спицами… шов ахиллова сухожилия… внеочаговый остеосинтез правой большеберцовой кости аппаратом Илизарова… нейростимулирующая терапия по поводу явлений травматического неврита…»
Вот такая «простенькая» история, которая чуть не привела мою ногу к ампутации по колено – так чуть позже рассказывали врачи.
Гипсовая повязка, наложенная на ногу, результатов не дала. Ахилл был полностью порван и пришит за апоневроз к нижней трети большеберцовой кости. Стопа была, как говорится, «сколочена». Все основные «ходячие» суставы предплюсны были анкилозированы (то есть зафиксированы) тремя спицами без возможности дальнейшей разработки. А тут еще и тазобедренный сустав вылетел из таза, а я сам находился в коме: зачем, как говорится, еще и с ногой возиться… Но они возились, и я благодарю судьбу за это!
Я условно назвал свою стопу расплющенным сапогом: наступать на нее можно, но для бега не годится. И если бы хирурги при наложении аппарата Илизарова, соединившего раздробленные кости голени (большеберцовую и малоберцовую), не закрепили стопу к аппарату в положении максимального сгибания резинкой, тем самым предотвратив укорочение подошвенной и икроножной мышц, то я не был бы избавлен от симптома «конской стопы», хотя первые три дня я не мог спать из-за боли в растягиваемых мышцах на аппарате. Потом привык…
Суставы стопы срослись и вроде бы не беспокоили. Правда, еще мешал большой палец стопы: он не хотел гнуться (сгибаться-разгибаться), и я словно натыкался на него при ходьбе.
Интересно, что после выписки из госпиталя я мало обращал внимание на свой голеностопный сустав: боли при ходьбе я не чувствовал, и этому способствовали костыли. Об этом я расскажу чуть позже, но сейчас хочу сказать, что ходьба на костылях – это правильное мощное профилактическое средство (временное) от разрушения суставов нижней конечности после полученных травм или болезней (артрозов). Костыли при правильной технике их использования, с моей точки зрения, являются ручными реабилитационными тренажерами для временного использования. Неправильно, что люди (особенно женщины) стесняются костылей.
Ходьба на костылях – это правильное мощное, но временное профилактическое средство от разрушения суставов нижней конечности после полученных травм или болезней (артрозов).
После выписки из госпиталя все мое внимание занимали крупные суставы нижней конечности и позвоночник, его поясничный отдел. Именно в них я испытывал непрекращающиеся боли. О голеностопном суставе я вспомнил только спустя много лет (а точнее, через 27 лет), когда перенес операцию по замене тазобедренного сустава на эндопротез. Об этом я уже упомянул выше.
Оказалось, что все эти годы после травмы я ходил на здоровой, полноценной стопе, не осознавая этого. Но когда мои ноги выровнялись (+4 см) и я стал равноценно использовать их обе, травмированная нога серьезно отекла, да так, что из-за боли я не мог на нее даже наступить, не говоря уже о том, чтобы ходить. Как будто ее накачали водой! Для решения этой проблемы мне пришлось вспомнить анатомию кровеносных и лимфатических сосудов стопы и использовать упражнения для снятия отека стопы.
Но при полученных травмах голеностопного сустава и стопы главное – не переоценить свое желание и возможности своего организма. Перед анализом ситуации необходимо было вспомнить и о самой стопе, в которой к тому же был сломан большой палец и была нарушена функция, пожалуй, самого важного для ходьбы сустава стопы – плюснефалангового сустава большого пальца (его также обозначают седловидным суставом), который торчал, как сучок, из костей плюсны, и при ходьбе я как бы спотыкался об него. Самое сложное – оценить свой болевой порог и не потерять сознание, а также проявить желание работать над восстановлением утраченной функции.
Кстати, та незначительная, с моей точки зрения, хромота, которую порой отмечают в моей походке окружающие, связана не только с испорченным голеностопным суставом, но и этим самым суставом большого пальца.
Еще немного о динамической анатомии стопы
Знаете ли вы, что стопа подразделяется на три части: предплюсну (кости лодыжки – множество пяточных костей), плюсну (пять длинных костей между лодыжками и пальцами) и фаланги (кости пальцев)?
К анатомическому строению стопы мы еще вернемся при анализе причин болезней, связанных со стопой (рис. 12).
Интересно отметить, что скелет, состоящий из костей, хрящей и связок, поддерживает тело, защищает внутренние органы и обеспечивает движение тела с помощью мышц, которые крепятся к костям. Но я хочу сказать, что на этой функции мышц (функции движения скелета), к сожалению, и заканчиваются знания многих врачей. А роль мышц в обеспечении здоровья явно недооценена, и об этом мы еще поговорим.
Итак, кости, составляющие 20 % массы тела, служат также резервуаром для кальция и содержат красный костный мозг, вырабатывающий клетки крови, а значит, кислород. Именно ему мы обязаны словом «зарядка». Я бы добавил еще и «перезарядка», в том случае, когда человек выполняет серьезную гимнастику.
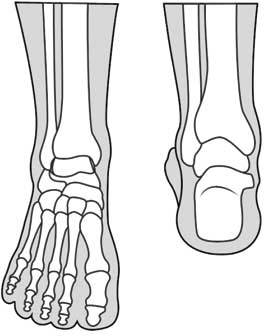
Рис. 12
В местах сочленения кости покрыты плотным и упругим хрящом, и его изнашивание, то есть неправильная эксплуатация, приводит к остеохондрозу позвоночника и артрозам суставов. Хрящ также образует основу многих органов, в частности носа и ушей.
Интересно, что в хрящах, в отличие от костной ткани, имеющей собственные кровеносные сосуды (чрезвычайно мелкие), нет кровеносных сосудов, поэтому хрящевая ткань не восстанавливается, и применение хондропротекторов абсолютно бессмысленно, так как межклеточное вещество хрящей непроницаемо для крупномолекулярных белков. Поэтому с годами хрящевая ткань минерализуется, обрастая остеофитами. В народе это называется отложением солей.
Связки соединяют отдельные костные элементы в единое целое, но решающую роль при движении играют сухожилия, которые присоединяют мышцы к костям. Например, малоберцовая мышца прикрепляется к пятке ахилловым сухожилием. Сухожилия передают силу, произведенную мышцами, костям (рис. 13).
Воспаление сухожилий называется тендинитом (щелкающие пальцы, треск). У бегунов часто встречается ахиллов тендинит – воспаление большого ахиллова сухожилия, которое проходит от икроножной мышцы до задней части пятки.
Итак, план действий. Таранно-ладьевидный сустав (в специальной литературе его называют «таранно-пяточно-ладьевидный») вместе с пяточно-кубовидным суставом образуют наружную часть предплюсневого сочленения, которое имеет шаровидную форму, и движение в нем происходит только вокруг собственной оси сустава, которая одновременно служит осью и для подтаранного сустава.
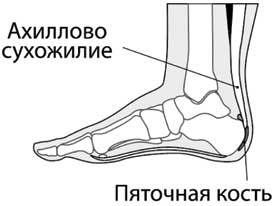
Рис. 13
Теперь перекатывающие движения с пятки на пальцы (как пресс-папье) мне можно было навсегда забыть, так как ахиллово сухожилие перестало помогать. При ходьбе я стал как бы натыкаться на стопу.
Но я думал, что здесь еще осталось очень много связок (не буду их перечислять), которые, в отличие от ахиллова сухожилия, не были «оторваны» и «отрезаны». Если соединили кости предплюсны, которые в норме совершают собственно движение голеностопного сустава и стопы, значит, при желании эти связки можно как-то «реанимировать». Все эти связки суставов предплюсны относятся к числу наиболее важных структур, поддерживающих свод стопы. Но… свод исчез!
Связки составляют поверхностный и глубокий слой стопы, то есть для того, чтобы от них избавиться, нужно целенаправленно их удалять. Но этим хирурги, спасшие мою жизнь, не занимались, следовательно, мне надо было каким-то образом заставить эти связки, соединяющие кости стопы, хотя бы как-то работать. Но заставить работать связки сустава может только движение самого сустава, а движения в суставе предплюсны были выключены, и выключены, как казалось, навсегда… Но это только казалось! Чтобы связки перестали работать, их не надо «волновать», то есть заставлять работать – растягиваться. И если их не трогать, то действительно возникает анкилоз, то есть полная неподвижность сустава, которая, к сожалению, необратима.
Связки деревенеют – это называется «фиброз», затем они, естественно, оссифицируются – окостеневают. Но я все это время ходил – пусть на костылях, но ходил! И я не давал им окостеневать, хотя это были пока еще интуитивные, то есть не целенаправленные движения. Но движения были! И вот настал час истины: я пошел без костылей! И у суставов на следующий день после полного включения (настолько, насколько это было возможно) возник отек…
О чем это говорит? Известно, что внутри связок проходят капилляры (мельчайшие кровеносные сосуды), по которым осуществляется питание костей (иначе наступает остеопороз и некроз – умирание костной ткани). Ходьба спровоцировала эти связки на движение – значит, кровь пошла, но… задержалась: все-таки многие связки были повреждены и травматически, и хирургически, потому что хирургия – это всегда (!) травма соединительных тканей. Поэтому в суставе надо создать условия «прорыва блокады». Любой сустав – это суставные поверхности, благодаря которым и совершается собственно движение в суставе. Связки лишь фиксируют его геометрию.
Вывих – это состояние потери суставными поверхностями конгруэнтности, то есть скольжения друг по другу. Вывих мне вправили и кости соединили спицами. Но подтаранный сустав хотя и описывается как шаровидный, при этом невозможно представить (а это так и есть!), что передняя поверхность пяточной кости, напоминающая форму цилиндра, и головка таранной кости, представляющая часть шара, скользят одна по другой – это геометрически невозможно. Этот сустав (таранно-пяточно-ладьевидный) обладает определенной «игрой» и благодаря своей структуре составляет резкий контраст по отношению, например, к тазобедренному суставу, где сочленяющиеся поверхности геометрически конгруэнтны и позволяют лишь самую минимальную «игру».
Как я уцепился за отек стопы
Но в моем случае о конгруэнтности речи не было совсем: суставные поверхности были наглухо соединены спицами, и передача нагрузки между суставами стала значительно меньше, а то и нулевой. Но я «уцепился» за отек: если был отек, значит, движение в суставе возможно, хотя бы минимальное. Тем более что в норме движение в этом суставе происходит одновременно в трех плоскостях.
Какие это движения?
а) небольшое разгибание стопы
б) движение кнутри, т. е. имеет место приведение
в) поворачивается, т. е. имеет место супинация.
Одним словом, в норме пяточная кость поворачивается и перекатывается под таранной костью, как корабль, идущий по волнам. Из трех движений стопы мне удалось частично восстановить движение – перекатывание. Поэтому я люблю обувь с выпуклой подошвой, в которой стопа при ходьбе сама перекатывается с пятки на носок без участия полноценной предплюсны и ахиллова сухожилия. Такая обувь, кстати, является прекрасным тренажером при плоскостопии. Но такой обувью, естественно, невозможно пользоваться во время гололедицы.
Проанализировав возможности своей стопы, я стал подбирать те движения, которые возможно произвести. Некоторые из них проиллюстрированы в главе «Дерево» в разделе о стопе.
Что еще надо понимать? Суставы предплюсны не испытывают осевой нагрузки как таковой – это удел лишь пяточной кости. Поэтому, в отличие от пораженного артрозом тазобедренного сустава, ходить на больной стопе можно. Суставы предплюсны располагаются как бы параллельно земле, и, наступая (нажимая) на этот сустав в верхне-нижнем положениях, человек может растянуть связки стопы – то есть хотя бы частично заставить работать свод стопы (продольный) и арки стопы. И если травмированный человек начнет выполнять эти движения спустя какое-то время после травмы, то он обязательно столкнется с двумя реакциями больной стопы: болью и отеком. Это пугает новичков.
Но именно поэтому я описываю анатомию стопы максимально подробно. Если она после травмы сохранила свою целостность, если ахиллово сухожилие после разрыва сшито (а не оторвано, как в моем случае), то возможна полноценная реабилитация. А боль и отек постепенно исчезнут, как только восстановится подвижность стопы и голеностопного сустава. В моем случае себя прекрасно зарекомендовала ванночка с холодной водой и упражнения через боль. Но необходимо соблюдать следующие принципы: от простого к сложному, от легкой нагрузки к максимальной.
Эти принципы были хорошо проиллюстрированы в истории травмы Семена Уделова (см. ниже). И мой случай показал, что чем быстрее приступишь к реабилитации, тем больше будет шансов для полноценного восстановления, особенно при сохранности суставов.
Но практика показывает, что большинство людей при получении даже незначительных, с моей точки зрения, травм впадают в уныние и ипохондрию, не желают терпеть даже минимальное преодоление боли при реабилитации и предпочитают оставаться хромыми.
История Марины Лазаревой
Марина Лазарева, 42 года, Москва
29 февраля 2015
Чудесным ранним утром в понедельник выхожу из дома. Большие планы на день: надо все успеть! Чистый асфальт предательски припудрен изморозью. Хватило ледяного пятачка, чтобы я в одну секунду оказалась на земле. Больно! Правая нога… Встать сама не могу. Добраться до машины помог мужчина, гулявший с собакой. Еще час я вела машину: поставила правую ногу на педаль и ехала на аварийке на скорости 30–40 км/час, так как нажимать ступней на педаль я не могла. И где-то через час я поняла, что доехать-то я доеду, а от машины отойти без посторонней помощи не смогу. Пришлось искать травмпункт.
Там сделали снимок. Рентген показал перелом лодыжки правой ноги. На «скорой» отвезли в 31-ю больницу. Там сделали снимок еще раз и подтвердили диагноз. Уточнили только, что есть незначительное смещение.
Предлагали следующее лечение – варианта было два:
1. Наложить гипс и полгода провести на костылях.
Плюсы: можно обойтись без операции.
Минусы: полгода невозможно водить машину! А у меня работа, которую я на полгода оставить не могу. В тот день, когда я упала, у нас дома в Подмосковье начался капитальный ремонт, то есть мне надо много ездить.
2. Сделать операцию, наложить пластину.
Плюсы: после операции не накладывают гипс, и врачи говорят, что почти сразу можно садиться за руль – стопа будет способна нажимать на педаль автомобиля.
Минусы: только пластина стоит 30–40 тысяч рублей, а через год надо делать операцию повторно, чтобы эту пластину удалить.
Мое эмоциональное состояние в те дни было тяжелым, паническим: у меня были такие большие планы, а тут почва оказалась буквально выбита из-под ног! Принимать решение делать или не делать операцию я не могла, т. к. трезво оценить ситуацию я была не в состоянии.
На мой вопрос (сначала травматологу в приемном отделении, затем заведующему травматологическим отделением на обходе) о том, что они сами выбрали бы, если бы оказались в моей ситуации, оба ответили, что выбрали бы операцию. Просили принять решение в течение одного-двух дней.
Конечно, в моих жизненных обстоятельствах мне очень хотелось побыстрее встать на ноги и снова стать мобильной: меня ждала работа, ремонт, строительные рынки и магазины. Но все мои доводы «за операцию» категорически отверг мой муж. Он сказал, что будет возить меня в центр Бубновского столько, сколько потребуется. Он смог показать мои снимки Сергею Михайловичу Бубновскому, который однозначно сказал, что здесь операция не нужна: 3–4 месяца занятий в центре, массаж, лосьон «Пантоник», и через полгода я смогу забыть об этом переломе!
В итоге я приняла решение отказаться от операции, и меня выписали домой. На консультацию к С. М. Бубновскому я попала примерно на 12–14-й день после падения. Сергей Михайлович, особенно не церемонясь, снял мой гипс. Он быстро, но внимательно посмотрел снимок и осторожно, но уверенно покрутил мою ногу, максимально разогнул мою ступню. Было немного страшно, но я абсолютно ему доверяла. Мне были назначены занятия под наблюдением инструктора-реабилитолога, холодные ванны для ноги, мазь «Пантоник».
После консультации я сразу отправилась в зал. Буквально с первых же занятий я почувствовала улучшение. Начал спадать отек, я почувствовала себя увереннее. Примерно через 2 месяца я уже осторожно ходила даже без палочки. Потом я все лето проходила в кроссовках, а по осени снова начала носить обувь на каблуках. Конечно, поначалу я чувствовала, что ноге нужно время, чтобы привыкнуть к новой высоте каблука. Но в сентябре – октябре я уже уверенно носила разную обувь. Думаю, что через год после перелома я о нем уже и не вспомню.
Но такие травмы могут принести большие неприятности, вплоть до резкого снижения подвижности суставов с постепенным формированием анкилоза (обездвиженности). Происходит такая ситуация после наложения гипсовой повязки и длительного обездвиживания голеностопного сустава и его несвоевременной физической реабилитации.
Травмы голеностопного сустава могут принести большие неприятности, вплоть до резкого снижения подвижности суставов с постепенным формированием анкилоза (обездвиженности). Это происходит после наложения гипсовой повязки, длительного обездвиживания голеностопного сустава и его несвоевременной физической реабилитации.
Долгий отказ от гимнастики приводит к формированию маленьких фиброзных узелков, которые впоследствии постоянно травмируют окружающие мягкие ткани, приводя к хроническому воспалению и в конце концов к страху перед ходьбой. Разного рода фиксаторы на голеностопный сустав или инъекции гормональных средств только лишь фиксируют появившееся осложнение – тендовагинит (когда на внешней стороне лодыжки появляются постоянные припухлость и болезненность). И все это связано со спазмом кровеносных сосудов голеностопного сустава, что и нарушает его кровоснабжение.
Маленькую боль терпи – большую не допускай!
Если же понимать анатомическое строение любого сустава, основу которого составляют мышцы, внутри которых проходят сосуды и нервы, и знать о том, что от движения этих мышц зависит питание сустава (суставная жидкость), то именно своевременные упражнения (то есть правильная работа мышц) позволят устранить отечность (а вместе с ней боль) за счет включения их дренажной функции.
Да, при этих упражнениях возникает боль! Но без преодоления боли реабилитация невозможна! А выраженность этой боли во многом зависит от специалиста, который подбирает пациенту соответственные упражнения с учетом характера пациента. Мы говорим: «Маленькую боль терпи – большую не допускай!»
Большинство растяжений, надрывов и даже разрывов связок стопы, которых в стопе насчитывается 106, и переломов лодыжек поддаются реабилитации с полноценным восстановлением функции. Но да такой реабилитации нужна помощь специалистов…
Хромота у меня осталась, но, во-первых, она меня не тревожит и не вынуждает пользоваться дополнительными опорами – я ее даже не замечаю, только люди периодически спрашивают меня, почему я хромаю. Во-вторых, я выполняю такие упражнения для ног (жимы, тяги), которые даже не каждый спортсмен может повторить. Это не хвастовство: просто понимаю, что если моя стопа останется в бездействии, то неминуем остеопороз, а то и некроз суставов стопы. Зачем мне это? Тем более что от этих занятий я получаю огромное удовольствие.
Если стопа останется в бездействии, то неминуем остеопороз или даже некроз суставов стопы.
Хочу проиллюстрировать одно «страшное» упражнение – сидение на пятке (фото 28).
Серебряная медаль Семена Уделова на Олимпиаде в Пекине
В профессиональном спорте травмы голеностопа являются серьезной проблемой, потому что они требуют длительной и сложной реабилитации. Во многих случаях такие травмы не только вынуждают спортсмена прекратить спортивную деятельность, но и серьезно снижают качество его последующей жизни.

Фото 28
В обычной медицине при лечении травм голеностопа используется длительная (до 6 месяцев) иммобилизация конечности с помощью гипса или ортеза. В результате мышцы атрофируются, и во многих случаях о полноценном восстановлении стопы уже не может быть и речи. Успешно решить эту проблему можно только в том случае, если для восстановления функций сустава после травмы вместо иммобилизации конечности применять активную реабилитацию методами кинезитерапии. Такой подход помогает обеспечить микроциркуляцию мягких тканей и тем самым избежать мышечной атрофии и обеспечить поступление питательных веществ в область пораженного сустава. При ответственном отношении спортсмена к реабилитации можно добиться полного восстановления функций сустава и возвращения к спортивной деятельности.
В моей практике есть много примеров успешного восстановления спортсменов после травм голеностопа, и самым ярким из них является Семен Уделов, который перенес две травмы голеностопа и после них дважды возвращался в большой спорт и успешно выступал на ответственных международных турнирах.
Уделов Семен – мастер спорта международного класса по ушу, многократный чемпион Европы, призер Всемирных игр боевых искусств в 2013 году (второе место), призер олимпийского турнира (второе место), который проводился в рамках Олимпийских игр в Пекине в 2008 году. Во время профессиональной спортивной деятельности был членом сборной России и капитаном мужской сборной России.
Семен Уделов рассказывает:
«Во время моей спортивной деятельности у меня было две травмы, которые могли помешать мне выступать на важнейших соревнованиях. Первая травма – разрыв дельтовидной связки в области голеностопного сустава. Вторая – надрыв дельтовидной связки другой ноги. Третью травму – разрыв ахиллова сухожилия – я получил уже после ухода из большого спорта.
В профессиональной деятельности я занимался спортивным ушу – с прыжками и элементами акробатики и гимнастики. Первую травму я получил на тренировке в период подготовки к Олимпийским играм в Пекине в 2008 году, менее чем за три месяца до соревнований. Травма была серьезной: множественные растяжения и надрывы связок, гематомы, большой отек. Из-за боли я не мог не только прыгать, но даже ходить. Сергей Михайлович в то время курировал нашу сборную, и я обратился к нему за помощью.
Мы начали реабилитацию. Нога была отечной, мы закачивали ее, отек спадал, но как только я начинал прыгать, травма повторялась. И так продолжалось в течение двух периодов реабилитации. Но во время этих первых периодов мы занимались только восстановлением сустава и полностью исключали тренировочную деятельность (прыжки и другие сложные элементы). Тогда Сергей Михайлович предложил не исключать прыжки на время реабилитации, а добавить их в реабилитационную программу.
Тренировки шли по такой схеме: сначала реабилитация (подкачать – растянуть – холод), затем вторая тренировка – постепенно добавлять прыжки, то есть тренировать мышечную память».
Прежде всего я хочу пояснить, что такое дельтовидная связка голеностопного сустава. Связки голеностопного сустава состоят из двух основных групп – наружной и внутренней коллатеральных связок и двух добавочных групп – передней и задней связок. Эти группы, в свою очередь, представлены множеством пучков, которые прикрепляют эти связки к костным структурам голени и стопы, создавая своего рода корсет, позволяющий выполнять множество движений.
Дельтовидная связка является частью внутренней коллатеральной связки и представляет ее поверхностный слой треугольной формы. Дельтовидная связка берет начало от большеберцовой кости, идет веером и прикрепляется непрерывной линией к ладьевидной кости и к малому отростку пяточной кости. Эта связка вместе с такой же мощной наружной коллатеральной связкой не дают таранной кости вращаться вокруг ее оси. Тяжелое повреждение дельтовидной связки сочетается с диастазом (расхождением) голеностопного сустава.
Таранная кость, в норме фиксированная двумя лодыжками, как щипцами (как седло), при повреждении этих связок или любой из них (в нашем случае дельтовидной) не удерживается в «щипцах» и двигается из стороны в сторону («погремушка»).
Трехглавая мышца голени (икроножная и камбаловидная) является одной из самых мощных мышц тела, после большой ягодичной и четырехглавой мышцы бедра, прикрепляется к задней поверхности пяточной кости с помощью общего сухожилия (ахиллова сухожилия, пяточного). Она берет начало в области подколенной ямки (от большеберцовой и малоберцовой костей). Основная функция – разгибание голеностопного сустава и толчок в последнюю фазу шага при восхождении на гору или беге.
Если при подобных травмах человек прекращает свою основную спортивную деятельность и переходит исключительно на реабилитацию (т. е. выполняет другие упражнения для общего укрепления), то за время реабилитации мышечная память уходит, и мышцы просто «забывают», как надо прыгать! В случае с Семеном на начальных периодах реабилитации мы посчитали, что прыгать рано, поэтому после реабилитации травма возвращалась. Я предложил Семену прыгать и во время реабилитации. Из-за этого процесс восстановления стопы несколько удлинялся, так как мы ее дополнительно травмировали прыжками, но Семен занимался очень интенсивно, и в результате он за эти неполные три месяца смог вернуться в спорт и выступить на Олимпийских играх, где занял второе место.
Таким образом, были сломаны привычные стереотипы реабилитации. Сейчас я убежден, что при травмах голеностопного сустава нужно не запрещать нагрузки, а включать их в реабилитационные занятия. В данном случае в период реабилитации Семен не делал сложных акробатических прыжков, но сами прыжки выполнялись регулярно. При этом отек, естественно, держался дольше, но результат был феноменальный! Многие спортсмены после таких травм уходят из спорта, а Семен не только вернулся – он сумел сохранить свой спортивный уровень и расти дальше. Важно понимать, что травма стопы бывает хронической проблемой, особенно у ушуистов: в этом спорте очень много сложных движений, и основные нагрузки приходятся именно на стопу и колено. Семен сумел после тяжелейшей травмы полноценно вернуться в спорт, и это помогло ему в будущем справиться еще с одной травмой стопы.
При травмах голеностопного сустава нужно не запрещать нагрузки, а включать их в реабилитационные занятия.
Семен Уделов:
«После первой травмы голеностопа на протяжении пяти лет моя спортивная деятельность проходила без каких-либо нарушений. Но ровно за два месяца до Всемирных игр боевых искусств 2013 года, которые проходили в Санкт-Петербурге, во время тренировки я получил травму стопы уже другой ноги – надрыв дельтовидной связки. Обычные врачи в спортивном диспансере сказали, что я не смогу заниматься спортом как минимум полгода, а я собирался участвовать во Всемирных играх. Что делать? Сергей Михайлович посоветовал мне потихоньку начинать работать со стопой. Семь дней после травмы нога была в лангете, а после этого мы, используя успешный опыт реабилитации после первой моей травмы, сразу начали восстановление движениями».
Если при повреждениях связочного аппарата стопу или конечность фиксируют, то возможно появление тромбов. Поэтому я категорический противник полной мобилизации после такого рода травм. Можно временно надевать лангет (например, чтобы проехать в транспорте), но постоянная мобилизация проблему не решит. Для правильной реабилитации после такой травмы необходимы движения и растяжка, и главное – чтобы в период восстановления не было резких ударов, а в случае с Семеном мы их исключили. Это позволило ему восстановиться за два месяца.
Семен:
«Реабилитация была очень активной: упражнения, криопроцедуры, холодная вода, массажи, лазер, но никакие фармацевтические средства мы не использовали. Когда я начал бегать, нога еще гудела и отекала, но это было нормально. Я смог восстановить подвижность стопы за два месяца, которые оставались до соревнований, но травма была настолько сильной, что для выступления пришлось прибегать к тейпированию ноги, хотя это было сделано скорее для страховки. Я выступил удачно и занял второе место, а после соревнований продолжил восстановление стопы, потому что впереди были новые старты. Я уверен, что после такой серьезной травмы восстановиться за два месяца помог именно правильный подход – не полная мобилизация стопы на длительное время, а сочетание реабилитационных действий с умеренными тренировочными нагрузками.
Но после этого в 2016 году у меня произошла третья травма – разрыв ахиллова сухожилия. Это был полный разрыв, обоих листков. Это произошло, когда я уже ушел из большого спорта. Я продолжал тренироваться, и акробатикой занимался, но уже не систематически, и нагрузки были намного слабее, чем во время профессиональной спортивной деятельности. Восстановительными практиками и упражнениями на тренажерах я тогда тоже занимался мало – если бы я их не прекратил, то все было бы нормально. После ухода из спорта я не только снизил нагрузки, но и прибавил вес. Я не знал, что к тому времени спорт уже внес дегенеративные изменения именно в это сухожилие. Я прыгнул (это был бланш назад) и получил разрыв…
По статистике, после таких травм у 8 из 10 пациентов происходит повторный разрыв, даже если они проходят полную реабилитацию, рекомендуемую традиционной медициной. Мое лечение тоже началось стандартно: хирургическая операция, швы и гипс на всю ногу, до паха. Врачи сказали, что нога должна быть в гипсе полгода: сначала в полном гипсе, потом по голень, затем в «сапоге», который будет потихоньку выводить стопу в положение 90 градусов. И только через полгода можно будет начинать разрабатывать ногу. Но ведь за полгода мобилизации мышцы полностью атрофируются! Я звоню Сергею Михайловичу, и он говорит: «Сразу снимай гипс!»
И я приехал к нему в тот же день и снял гипс: нога только что после операции, шов свежий, боль, отек… Сергей Михайлович поставил мне задачу: разрабатывать ногу через боль, потихонечку, и за 14 дней вывести ногу в положение 90 градусов (она была оттянута, как конская стопа – чтобы ахиллово сухожилие сократилось и не лопнуло). Задача была тяжелой: в традиционной медицине ногу фиксируют гипсом, чтобы срослось сухожилие, и только потом начинают разрабатывать, и в таком случае вся реабилитация после травмы растягивается на год и более. А здесь пришлось делать все наоборот: тренировки начались практически сразу после травмы. Я работал с мышцами бедра – то есть делал именно то, что мне запретили делать обычные врачи. В мышцах было усиленное кровообращение, и все соседние участки, то есть икроножные мышцы и ахилл, тоже получали питание за счет повышенной циркуляции крови. В результате нам удалось сохранить подвижность и эластичность ахилла, укрепить его. За счет постоянных упражнений, постоянной работы с бедром, упражнений с мячиками мы за 21 день вывели ногу в положение 90 градусов – без фармацевтических препаратов и противоотечных средств, только за счет упражнений, массажа и криопроцедур.
Ахилл понемногу начал восстанавливаться, и я начал понемногу наступать на ногу. Сначала было очень непривычно и казалось, что добиться полного восстановления будет невозможно. Но я ходил и тренировал мышцы – до 3–5 тренировок в день, чтобы они постоянно были в работе. Массажи способствовали уменьшению рубцов, а правильное здоровое питание, богатое белками и витаминами, помогало обеспечить организм питательными веществами. Сейчас мне даже трудно представить, что было бы, если бы моя нога полгода была в гипсе! Обычные врачи исключили мне любые нагрузки как минимум на год, а я на третьем-четвертом месяце уже ходил и даже начал бегать!
Мы составили план: через 2 месяца – ходьба, через 3 – быстрая ходьба, на четвертом месяце – бег. И я на четвертом и пятом месяце действительно уже бегал, пусть и не по пересеченной местности, а по ровной дорожке! И я выполнял очень много упражнений на равновесие на нестабильных платформах, то есть балансировал для концентрации связи мозг – мышцы. Такие упражнения помогли заново восстановить в стопе нервные связи, которые порвались вместе с сухожилием.
Через 8 месяцев после травмы я уже смог выполнить акробатический элемент – сальто назад. Сейчас я, конечно, не злоупотребляю акробатикой, но возможность выполнить такие элементы говорит о том, что мой ахилл уже восстановлен, хотя и не до конца – силу икроножных мышц мне еще предстоит восстановить.
На данный момент после этой травмы прошло уже больше года, и я могу сказать, что я полностью восстановлен – как раз благодаря своевременной помощи Сергея Михайловича. Я не знаю, что было бы с моей ногой, если бы я лечился методами стандартной медицины: после таких травм врачи говорят, чтобы пациенты были рады хотя бы тому, что вообще могут ходить!»
Правила медицинской реабилитации при травмах голеностопного сустава:
• Голеностопный сустав – это первая точка опоры, которая несет на себе колоссальную нагрузку – вес тела. В спортивных дисциплинах (единоборствах, стойках, беге, прыжках и т. п.) первое, что принимает нагрузку, – это ахиллово сухожилие и все, что с ним связано.
• Простые упражнения (бег, прыжки и т. д.) голеностоп не укрепляют, а скорее эксплуатируют, поэтому голеностоп нужно укреплять специальными упражнениями, нацеленными на работу всех мелких связок, входящих в стопу. Например, укрепить мелкие мышцы-стабилизаторы стопы помогают упражнения на баланс, которые выполняются на неустойчивой платформе.
• Нестабильность или несостоятельность голеностопного сустава повышают нагрузки на коленные и тазобедренные суставы и поясничный отдел позвоночника. Поэтому спортсмены любых видов спорта должны уделять особое внимание укреплению голеностопного сустава.
• При восстановлении ахиллова сухожилия необходимо выполнять движения «на себя – от себя» с небольшим весом и многократными повторениями. То есть ежедневно нужно проводить по 3–4 тренировки, количество повторений от 50 до 80 и более, пять подходов с постепенным увеличением веса отягощения.
• Вернуться в спорт после тяжелейших травм Семену в большой степени помогла очень хорошая и всесторонняя физическая подготовка. При такой подготовке спортсмен мотивирован на выздоровление и умеет терпеть боль, а любую травму воспринимает как урок. Травма «говорит» о том, что он что-то сделал неправильно: совершил неосторожное движение, плохо размялся, недостаточно позанимался на тренажерах и т. д.
• Для каждого спортсмена в первую очередь важны пять основных качеств: сила, гибкость, ловкость, скорость и выносливость. Но в первую очередь важны силовые показатели, потому что сила – это показатель развитых мышц, которые способны удерживать вес тела. Остальные качества можно развить в процессе силовых и общих тренировок.
• Травмы в спорте – это зачастую неизбежный продукт агрессивной эксплуатации тела, но при правильной физической подготовленности восстановительный период после травмы можно реально сократить до минимума, и результаты реабилитации будут более успешными.
• Понимание необходимости работы мышц в силовом режиме и поддержание всех мышц в рабочем состоянии является профилактикой новых травм. Но если травма все-таки произошла, выходить из нее нужно активно. Это поможет спортсмену дольше пробыть в профессиональном спорте, получить меньше травм и уйти из спорта здоровым человеком и тогда, когда он сам сочтет нужным.

