Шаг 2
Правильно кормим
Каким же должно быть питание в период обострения?

Первое, что доктор порекомендует на приеме (пока не выявлены причины реакций), – это элиминационную диету, то есть временное выведение (элиминацию) продуктов, чаще всего вызывающих реакции у детей.
Зачем?
Дело в том, что пищевые продукты могут:
• выступать главными «зачинщиками» и провокаторами обострений, ухудшать течение заболевания;
• быть непереносимыми: т. е. из-за незрелости или врожденного дефекта ферментных систем не усваиваться организмом и тем самым запускать воспалительные процессы, в том числе и кожные.
Каким же должно быть питание в период обострения?
1. Диету нужно составить, исходя из особенностей вашего малыша. Тут очень помогут ведение пищевого дневника и результаты назначенных анализов, оцененные доктором.
2. Пока анализы не проведены, а пищевой дневник не дает понять, какой конкретно продукт является аллергеном для вашего ребенка, доктор может посоветовать исключить продукты, наиболее часто дающие аллергические реакции: молоко, рыбу, курицу, орехи, пшеницу, морепродукты, яйца.
3. Пищу нужно готовить на пару, отваривать, тушить.
4. Следует употреблять достаточное количество жидкости: 20–30 мл на 1 кг массы тела считается средней нормой жидкости. (При аллергических дерматитах кожа малыша теряет влагу, становится излишне сухой и нуждается в увлажнении как снаружи, так и изнутри.)
5. Необходимо определить адекватный объем трапезы: переедание вредит, особенно детскому организму. Все, что ребенок съел сверх нормы, способствует процессам гниения и брожения в кишечнике. А это, в свою очередь, так же играет немаловажную роль в обострении.
6. Питание должно соответствовать возрасту: не стоит форсировать события и предлагать маленькому ребенку сложные для усвоения продукты (грибы, соленья).
<subtitle>ВАЖНО</subtitle>
Если проблема с продуктами-аллергенами (и их исключением) решается с помощью анализов и ведения пищевого дневника, то вопрос с гистаминолибераторами оказывается несколько сложнее.
Гистаминолибераторы – это несколько групп продуктов, которые не являются белками-аллергенами, но провоцируют выброс гистамина (главного провокатора аллергических реакций) из клетки или сами содержат много гистамина (либо его аналог, в организме превращающийся в гистамин).
Это значит, что в период обострения такие продукты стоит исключить полностью, а вне его значительно снижать их потребление. К ним относятся:
• консерванты и красители, усилители вкуса и аромата;
• копчености, маринады;
• чипсы и другие снеки, конфеты;
• химические витамины (часто добавляют в детское питание);
• пищевые добавки;
• какао-порошок (масло);
• кофе;
• лимонная и другие кислоты (часто в составе детского питания);
• мед;
• сахар;
• специи (корица, ваниль, чеснок, куркума и прочие);
• травы (чаи и лекарства);
• цитрусовые;
• шоколад (любой);
• твердые и выдержанные сыры.
Элиминационная диета – только один из этапов комплексной терапии аллергического заболевания. Особенно она нужна при снятии обострения для вхождения в ремиссию, затем рацион должен быть обязательно расширен. В этом вам тоже поможет постоянное и аккуратное ведение пищевого дневника.
Пищевой дневник
Как мы говорили выше, выявить продукты, вызывающие аллергические реакции, очень помогает пищевой дневник.
Начинать его заполнять стоит после проведения предварительных мероприятий, описанных выше (элиминационная диета), – после исключения главных «провокаторов».
Где можно вести дневник?
• в тетради, блокноте; на листе, прикрепленном на холодильник и т. д.
• в телефоне, планшете, компьютере и других гаджетах (Excel, Word, Google.doc).
Примерный вид пищевого дневника показан далее.
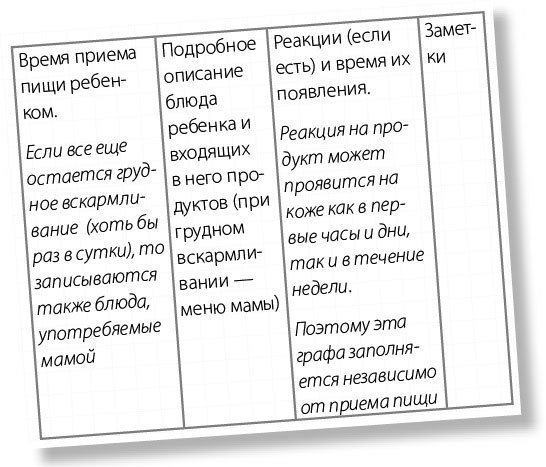
Как анализировать дневник?
В первые недели ведения важно следить за рационом и реакциями (возможно, сразу будет заметна связь между съеденными продуктами и появившимися высыпания ми). Однако наглядно увидеть реакцию, вызванную строго определенным продуктом, удается не всегда. Именно поэтому важно вести ПД хотя бы 2–3 недели. А затем, рассматривая его, заметить те или иные закономерности либо разобраться в них с доктором.
Далее нужно будет варьировать свое питание в зависимости от выявленных реакций.
Немного о сильнейших аллергенах
Молоко
Реакция на него может появиться как при грудном вскармливании (при употреблении мамой цельного молока), так и при искусственном (большинство молочных смесей создаются на основе коровьего молока, его содержат даже «гипоаллергенные» смеси. Существует лишь несколько видов смесей с расщепленным белком, но и на «расщепленные» части может быть реакция). Подробнее о смесях мы поговорим далее.
Что делать?
• Если малыш находится на грудном вскармливании, то маме не стоит употреблять цельное молоко (в некоторых случаях – вообще все молочные продукты, нюансы обсудим ниже).
• При введении прикормов не следует предлагать молоко ребенку, которому еще нет 2 лет (а при явной реакции можно до года исключить кисломолочные продукты).
• Сдать анализы крови на выявление аллергена (выяснить, на всю ли «молочку» реагирует ребенок).
<subtitle>ВАЖНО</subtitle>
• Реакция может быть выборочной: не на все молоко, а на отдельные его «части» (казеин или сывороточные белки).
В некоторых случаях эта особенность позволяет найти варианты замены коровьего молока или ввести некоторые кисломолочные продукты.
• Почему кисломолочные продукты менее аллергенны, чем молоко цельное? Дело в том, что молочнокислые бактерии закваски помимо того что скисляют продукт, еще и производят ферменты, которые в некоторой степени расщепляют молочный белок, тем самым понижая его аллергенность.
К сожалению, сейчас на прилавках магазинов сложно найти натуральные кисломолочные продукты (и реакция у ребенка может возникнуть вовсе не на них, а на «растительные жиры», входящие в их состав). Поэтому самостоятельно сквашенное с использованием специальных заквасок молоко – наиболее безопасный вариант решения этой проблемы.
Чем же заменить молоко?
Тут надо сначала ответить на вопрос: а зачем?
Кальция много в брокколи и других видах капусты, молочный белок вполне заменим другими видами белка, а пробиотики (если есть необходимость) можно получать с помощью специализированных препаратов…
Конечно, если вы придете в кафе, то не сможете заменить один ингредиент другим. Вне дома можно только выбрать сравнительно «чистые» варианты: фруктовый сорбет вместо сливочного мороженого, прозрачный бульон вместо супа-пюре и т. д.
Я подготовила подробный список продуктов и ингредиентов, которых стоит избегать при аллергии на белок коровьего молока. В него входят:
• молоко (в любых формах, включая цельное, обезжиренное, топленое, сгущенное, сухое, безлактозное, а также козье и молоко других животных, поскольку риск перекрестной аллергии с ними очень высок);
• молочный жир и его производные: сливочное масло, топленое масло, масляная (бутановая) кислота, эфиры жирных кислот молочного жира (используются как ароматизаторы, могут скрываться под кодами типа «Е…»);
• сыр, творог;
• кефир, йогурт;
• сметана;
• простокваша;
• заварной крем;
• казеин, казеина гидролизат, казеинат;
• лактальбумин, фосфат лактальбумина;
• лактоферрин;
• лактоза;
• лактулоза;
• гидролизат молочного белка (протеина);
• recaldent (вещество, используемое в отбеливателях для зубов, зубных пастах и жвачках);
• сычужный фермент;
• молочная сыворотка, гидролизат молочной сыворотки.

