7. Аллергии
Аллергии считаются молодым заболеванием. Но на самом деле прошло уже более 100 лет с того момента, как молодой знатный венский педиатр задался вопросом, почему его пациенты иногда очень выраженно реагируют, а иногда, наоборот, вовсе не реагируют на какие-либо вещества. Клеменс фон Пирке в 1906 году ввел термин «аллергия» и подразумевал, что антитела при повторяющихся контактах с безобидным аллергеном, чужеродным агентом, начинают чрезмерно реагировать на него. Аллергия была известна живым существам на Земле еще задолго до того, как впервые была описана и получила название. Всегда были люди и животные, страдающие от нее. Однако быстрое распространение аллергии в последние десятилетия, особенно в промышленно развитых странах Запада, является новым явлением. Ученые пока не имеют убедительного объяснения этому. Быстрое распространение не имеет отношения к наследственным факторам, поскольку они не меняются в течение нескольких десятилетий. Более вероятно, что распространение аллергии связано с западным образом жизни и нашими гигиеническими стандартами.
Аллергические реакции 1-го типа – анафилактические
В Германии 20–30 миллионов людей страдают аллергиями. Их иммунная система играет в сумасшедшую игру. Вместо того чтобы защищать организм от возбудителей заболеваний, чужеродных белков и делать его не восприимчивым к ним, она дико возбуждается в отношении таких абсолютно безопасных субстанций, как пыльца, плесневые грибы или пчелиный яд. Вместо того чтобы безоговорочно утилизировать их из организма, она провоцирует поллиноз, бронхиальную астму или даже анафилактический шок, сопровождаемый удушьем и сосудистым коллапсом.
Роль роковой дамы иммунная система играет по четко прописанному сценарию.
Акт первый. Встреча
На сцену выходят человек и возбудитель аллергии, например сережка березы, ложечка омлета, ядрышко арахиса, рыбная палочка, матрац, в котором несколько поколений пылевых клещей оставляло свои экскременты, или пчелка с наполненным ядом жалом.
Человек и аллерген встречаются. Пыльца березы во время прогулки залетает человеку в нос и оседает там на слизистой; омлет, орех и кусочек рыбной палочки попадают в желудочно-кишечный тракт; наследие пылевых клещей во время сна из матраца попадает в дыхательные пути спящего; пчела при сильном порыве ветра запутывается в волосах человека и в панике жалит его прямо в макушку.
Акт второй. Фаза сенсибилизации
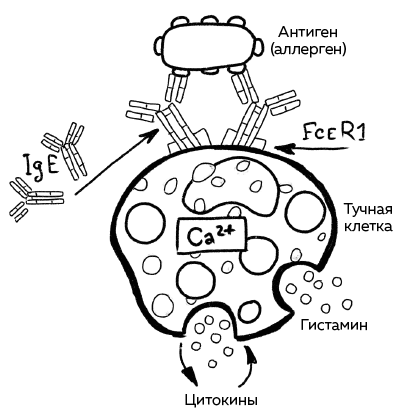
Иммунная система распознает пыльцу, белок арахиса или рыбы, испражнения пылевых клещей или яд пчелы как инородного агента и вырабатывает специфические антитела, иммуноглобулины группы IgE, против чужеродного белка. Эти антитела могут распознать триггер аллергии, скопировать его и запомнить. На этой стадии человек не замечает никаких изменений.
Акт третий. Подготовка к серьезной опасности
Если бы мы смотрели фильм, в этом эпизоде потребовалась бы драматическая музыка. Ведь сейчас начинается подготовка к настоящему шоу. Антитела группы IgE, специфические для каждой клетки, – прочно прикрепляются к тучным клеткам (мастоцитам). Эти тучные клетки – особого рода. Они не переносятся с током крови, а самостоятельно пробираются туда, где в случае чрезвычайного происшествия требуется их присутствие: в пространства соединительной ткани, преимущественно подслизистый слой дыхательных путей, кишечника, под кожу, соединительную ткань стенки сосудов или нервов. Своим не самым привлекательным названием тучные клетки обязаны в первую очередь своему внешнему виду. Они выглядят как обожравшиеся сказочные монстры. Их «живот» наполнен мельчайшими пузырьками, в которых содержатся гистамин и другие сигнальные вещества. С антителами на своей поверхности, гистамином и другими веществами внутри тучные клетки становятся похожи на религиозных фанатиков в поясах смертников.
Акт четвертый. Закат империи
Ничего не подозревающий человек снова лакомится яичным пирогом или гуляет между цветущими березами, ложится спать на свой матрас или большим глотком нечаянно заглатывает пчелу из пивного бокала. Так аллерген повторно попадает в организм, где тучные клетки со своим антителами IgE уже его поджидают. Происходящее в дальнейшем похоже на кадры боевика. Как только антитела IgE и аллерген встречаются, внутри тучных клеток взрываются пузырьки, высвобождаются гистамин и другие сигнальные вещества. Сигнальные вещества присоединяются к клеткам сосудов, нервов, мышц, и в течение нескольких секунд или минут начинается мгновенная аллергическая реакция.
ПРИ АНАФИЛАКТИЧЕСКОЙ АЛЛЕРГИЧЕСКОЙ РЕАКЦИИ СИГНАЛЬНЫЕ ВЕЩЕСТВА ВСЕГО ЗА НЕСКОЛЬКО СЕКУНД ИЛИ МИНУТ ПРИКРЕПЛЯЮТСЯ К КЛЕТКАМ СОСУДОВ, НЕРВОВ И МЫШЦ, РАЗДРАЖАЯ ИХ, – ТАКОЕ ЧЕЛОВЕК ЗАМЕЧАЕТ МГНОВЕННО.
Кровеносные сосуды расширяются, становятся проницаемыми для сыворотки крови, мускулатура бронхов спазмируется. Такое человек уже не может не замечать. Его кожа краснеет, слизистые отекают, потому что давление быстро повышается, человеку становится тяжело дышать, он закашливается, с трудом хватает ртом воздух и проваливается в головокружительную глубину.
Акт пятый. Возмущение продолжается
Примерно через пару часов наступает финал. Сигнальные вещества аллергии вовлекают остальные клетки, участвующие в реакции воспаления, тем самым поддерживая возникшее восстание в вовлеченных тканях организма. Кожа продолжает оставаться красной, слизистые – отечными. Финальная стадия аллергической реакции особенно выражена у тех, кто страдает бронхиальной астмой.
И снова приветствует иммунная система
Будучи однажды сенсибилизированной, иммунная система не учится придерживать свое сумасшествие, не пускать его в ход и при каждом последующем контакте не реагирует на аллерген спокойнее, не становится равнодушной к нему. Как раз наоборот. При каждой новой встрече с аллергеном она реагирует все истеричнее, ее злость усиливается. Ученые называют аллергическую реакцию, в которой IgE играет ключевую роль, аллергической реакцией первого, анафилактического типа. На реакции первого типа приходится 90 % всех аллергических реакций
Цитотоксическая реакция. Аллергическая реакция 2-го типа
Не всегда наша иммунная система запускает аллергическую реакцию синтезом IgE. Другим антителам тоже предоставляется шанс выступить на сцене. Например, в случае с редким типом аллергической реакцией 2-го типа, так называемой цитотоксической реакцией, где аллергенами становятся сами клетки: собственного организма или другого индивидуума, как, например, при переливании крови. Антитела группы IgG и реже IgM прикрепляются к поверхности клеток (в случае переливания крови это будут клетки донора крови). Иммунная система моментально реагирует на клетки, нагруженные антителами, как на чужеродные. Вместе с клетками-пожирателями группы гранулоцитов и макрофагами, а также естественными киллерами или системой комплемента она атакует кажущиеся ей чужеродными клетки, пока полностью не уничтожит их.
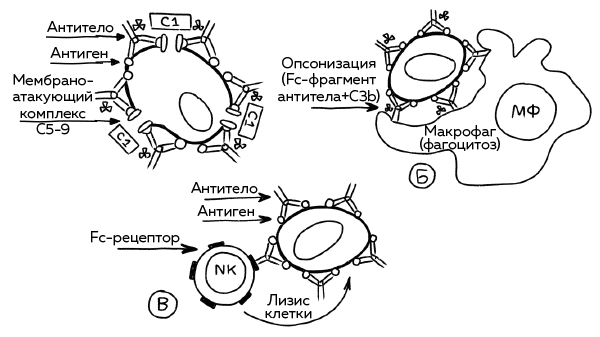
Когда еще никто не подозревал о существовании различных групп крови, развитие аллергической реакции данного типа после трансфузии донорской крови неподходящий группы приводило к смерти.
Подобным образом при определенных аутоиммунных заболеваниях так называемые аутоантитела образуют связи с клетками собственного организма, например при тиреоидите Хашимото, широко распространенном заболевании щитовидной железы. Об этом поговорим позже в главе об аутоиммунных заболеваниях.
Реакции иммунокомплексные. Аллергические реакции 3-го типа
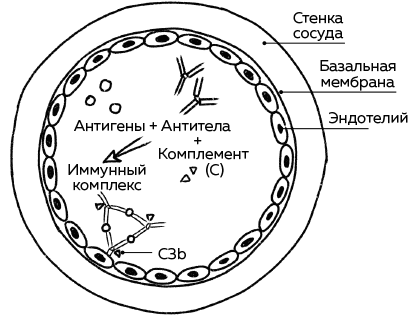
Многие чужеродные антигены не связываются с клетками, а плавают в кровотоке в свободной форме. Если однажды организм уже сенсибилизировался к чужеродному белку и выработал к нему антитела IgG, антиген и специфичное ему антитело класса IgG образуют иммунный комплекс. Если комплекс «антиген – антитело» не удаляется своевременно защитными механизмами иммунной системы, то эти комплексы могут оседать на тонких стенках сосудов, например в почках, коже или суставах. Это активирует на местах систему комплемента, и развивается кратковременное воспаление, которое может проявляться крапивницей и отеком, а также может привести к длительным воспалительным реакциям в почках или артриту в суставах.
Во времена, когда еще не применялись прививки и антибиотики, для лечения тяжелых и смертельных заболеваний зачастую применялись иммунные сыворотки. Ученые получали очищенные антитела из сыворотки крови пациентов, переживших болезнь. Иногда иммунные сыворотки получали из крови животных, преимущественно лошадей. На сегодняшний день такую технологию применяют только при производстве антисыворотки при укусах змей и пауков. Поскольку у нас не распространены кусающиеся и опасные змеи или пауки, маловероятно, что после укуса и лечения противоядием разовьется аллергическая реакция 3-го типа.
В последнее время случаи аллергической реакции 3-го типа встречаются все чаще, в том числе в Германии. Это связано с прогрессом в лечении рака. Сегодня ученые с помощью иммунных клеток мыши получают моноклональные антитела, которые эффективны при лечении некоторых разновидностей рака и аутоиммунных заболеваний.
Фактически антитела, специфичные для того или иного антигена, являются антителами мыши. Для того чтобы организм человека переносил (терпел) эти антитела и не принимал их за чужеродные, ученые отделяют максимально возможное количество «мышиного» материала у готового антитела и замещают убранные фрагменты белковыми цепочками человека. В результате от мышиных моноклональных антител остается только та часть мышиного, которая необходима, чтобы распознать и связать человеческий антиген.
Данный процесс можно представить на примере конструктора «Лего»: от одного кирпичика «Лего» остаются только шипы, которые вставляются в пазы другого кирпичика (этой частью антитело будет распознавать антиген и присоединять его, все как в конструкторе), тогда как вся остальная часть кирпичика заменяется на другую, в нашем случае – человеческую. Но, если в случае с деталями «Лего» все очень просто работает, мышиные антитела представляют собой очень сложные конструкции, от которых очень непросто отделить ненужную нам часть, чтобы заменить ее другой. Иногда при производстве антител остается фрагмент мышиного белка, и его бывает достаточно, чтобы развилась аллергическая реакция 3-го типа.
Гиперчувствительность замедленного типа. Аллергическая реакция 4-го типа
На косметический крем, краску для волос или соли никеля, содержащиеся в украшениях, пуговицах или кнопках, иммунная система зачастую реагирует аллергической реакцией в виде контактной экземы, которая может развиваться очень долго.
Иногда требуется 24 часа, иногда 72 часа, прежде чем человек заметит изменения. В отличие от первых трех типов аллергических реакций, в аллергии 4-го типа ключевая роль отводится не антителам, а Т-лимфоцитам. Поэтому их называют клеточными реакциями.
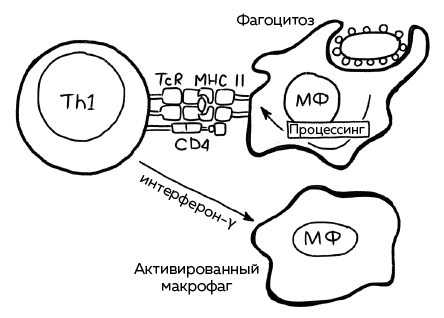
При иммунном ответе Т-лимфоциты реагируют на мельчайшие антигены, так называемые гаптены, то есть неполные антигены. Самостоятельно гаптены не способны вызвать аллергическую реакцию, а только с помощью белков-носителей в крови или клетке, с которыми они соединяются. И только в сочетании с белком-носителем, гаптены способны причинить вред.
Т-лимфоциты совместно с другими клетками иммунного ответа атакуют чужеродный агент. Цитокины, сигнальные вещества, высвобождаются и запускают реакцию воспаления, в процесс вовлекаются клетки-пожиратели, которые вытряхивают яды из своих клеток, чтобы обезвредить интервента. С помощью такой стратегии удается нейтрализовать аллерген. Но для человека, который, возможно, просто надел джинсы не с той кнопкой или купил не тот крем, борьба на коже и под ней очень неприятна. Контактная экзема мокнет, чешется, и на ее заживление требуется несколько дней.
Также целиакия, хроническое воспаление тонкого кишечника, вызываемое белком злаков – глютеном, классифицируется экспертами как подобие аллергической реакции 4-го типа. Целиакия не является классической аллергией, а представляет собой смешанную форму из аллергии и аутоиммунного заболевания. У людей с целиакией иммунная система ошибочно воспринимает компоненты безвредного белка клейковины (глютена) как нечто враждебное и вырабатывает против них антитела как типичную аллергическую реакцию. Однако антитела направлены не только против соответствующих белков, но и атакуют собственную кишечную ткань организма в сочетании с Т-лимфоцитами – тот же процесс, что и при аутоиммунном заболевании.
Аллергия! Это аллергия! Это аллергия!
Людям, которые весной с текущим носом и опухшими глазами приходят к врачу, тот проводит аллергические пробы на коже, так называемые прик-тесты. Делается это, правда, только тогда, когда аллергическая реакция спадает и опасности больше нет, чтобы в результате контакта с материалами теста и без того раззадоренная иммунная система не нагружалась еще больше.
ВО ВРЕМЯ ТЕСТОВ НА НАЛИЧИЕ АЛЛЕРГИИ НА ВНУТРЕННЮЮ СТОРОНУ ПРЕДПЛЕЧЬЯ НАНОСЯТ РАСПРОСТРАНЕННЫЕ АЛЛЕРГЕНЫ В ВИДЕ РАСТВОРОВ, А ПОТОМ СПЕЦИАЛЬНЫМ ЛАНЦЕТОМ ЦАРАПАЮТ КОЖУ ВНУТРИ КАПЕЛЕК – ТАК РАЗДРАЖИТЕЛИ МИНУЮТ ЗАЩИТНЫЕ БАРЬЕРЫ И СРАЗУ ВЫДАЮТ РЕАКЦИЮ ОРГАНИЗМА.
Для теста врач берет 15–20 тестовых растворов, содержащих самые распространенные аллергены: цветочную пыльцу, домашнюю пыль, шерсть животных и споры плесневых грибов, при подозрении на других возбудителей аллергии могут также применяться экстракты редких растений или пищевых продуктов. Тестовый раствор наносится на внутреннюю поверхность предплечья. Для осуществления контроля в область проведения теста на кожу также наносят небольшое количество гистамина и физраствора. Гистамин моментально вызывает реакцию в виде волдырей, физраствор не должен вызывать никаких реакций. Затем врач с помощью прик-ланцета (скарификатора) царапает участок, на который было нанесено тестовое вещество, чтобы аллергенам было проще преодолеть защитный барьер.
Под самым верхним слоем кожи аллергены тестовых растворов встречаются с тучными клетками. В случае сенсибилизации IgE на поверхности тучных клеток, как хороший прибор ночного видения, распознает специфический для него аллерген. В качестве следующего шага начиненная до ушей взрывчаткой тучная клетка взрывает весь свой арсенал гистаминовых бомб. Так в области проведения теста развивается мгновенная мини-реакция: в результате высвобождения сигнальных веществ расширяются капилляры, кожа краснеет. Кроме того, сосуды становятся более проницаемыми. Развивается отек, появляются волдыри. В результате раздражения нервных окончаний начинается зуд. Так врач абсолютно точно определяет, на какую субстанцию у человека может возникнуть аллергическая реакция.
Но полагаться на абсолютную достоверность результатов прик-теста не стоит. Выраженность прик-реакции не является моделью проявления аллергии в повседневности, ведь чувствительность кожи на разных участках тела разная. Реакция на предплечье будет отличаться от реакции на слизистой носовой полости. Кроме того, некоторые медикаменты, такие как антигистаминные, успокоительные, снотворные и другие, могут подавлять реактивность иммунной системы, снижая интенсивность тестовой реакции. На раздраженной и воспаленной коже, наоборот, реакция прик-теста будет более выраженной.
Зачастую вместе с прик-тестом врач проводит анализ крови, в ходе которого ищутся определенные антитела, – так называемый иммунофлюоресцентный анализ (ИммуноКАП). С помощью этого теста врач определяет наличие в крови специфичных к конкретному аллергену антител группы IgE. Как уже было сказано ранее, эти IgE участвуют в развитии классической аллергической реакции 1-го типа. Результат теста оценивается по шкале 0–5. Но и результаты этой пробы нужно трактовать крайне осторожно. Высокий класс, например, 2-й или 3-й, не всегда означает, что пациент действительно имеет аллергическое заболевание, т. е. гиперчувствительность в отношении определенного аллергена. Повышенный титр всего лишь демонстрирует, что иммунная система готова отреагировать повышенной чувствительностью на встречу с антигеном; в случае если результат анализа находится на уровне 4–5-го, с высокой вероятностью можно говорить о возможном развитии аллергии. Пока сенсибилизация не сопровождается аллергической реакцией, говорят всего лишь о предрасположенности к аллергии. Только с появлением симптомов можно делать вывод о наличии аллергии как заболевания.
Бывает, что врачи делают анализ на наличие антител группы IgG. И при этом они всегда находят то, что ищут. Ведь у человека в крови присутствует большое количество антител этой группы, в том числе антитела на различные продукты питания. Однако IgG-антитела не запускают аллергические реакции 1-го типа. Они свидетельствуют о толерантности к продукту, процессу, обратному аллергии. Потому для пациентов этот тест не имеет никакого значения и НЕ рекомендован к сдаче ни какими-то научными организациями, ни ассоциациями.
Аллергия на продукты питания и пищевые непереносимости
Некоторые люди предполагают, что страдают аллергической реакцией в отношении определенных продуктов питания, например молока и молочных продуктов. С точки зрения медицины, они находятся где-то на границе между непереносимостью пищевых продуктов (как, например, непереносимость лактозы) и аллергией. В развитии классических аллергий главная роль отводится антителам IgЕ. Механизм же развития основных распространенных пищевых непереносимостей основан на том, что в организме отсутствует инструмент для расщепления и последующей утилизации определенной пищи. Например, при непереносимости лактозы у человека отсутствует фермент (энзим) лактаза. В норме этот энзим в тонком кишечнике расщепляет молочный сахар. При отсутствии лактазы бактерии кишечника вынуждены сталкиваться с неизмельченными молекулами сахара и разгрызать их. Но крупные обломки им вовсе не идут на пользу. Бактерии вырабатывают большое количество газов, что приводит к вздутию, урчанию и иногда поносу. Ни к вздутиям, ни к поносу иммунная система не имеет никакого отношения, даже если сидящему на унитазе кажется, что у него самая настоящая инфекция.
Некоторые реагируют на гистамин в продуктах питания, что сопровождается вялостью, головокружением, учащенным сердцебиением, шумом в голове, а иногда покраснением кожи, зудом и очень сильным урчанием в животе.
Многие фрукты и растения содержат гистамин, чтобы защищаться от опасных для них насекомых. Например, клубника. Но настоящей гистаминовой бомбой является крапива. Как только ее наполненные гистамином волоски соприкасаются с кожей человека, развивается зуд. Гистамин также содержится во многих продуктах питания, которые производятся с помощью бактерий: в выдержанных твердых сырах, квашеных огурцах и капусте, пиве, вине и даже черном чае. Некоторые продукты питания, прежде всего алкоголь, морепродукты, цитрусовые или усилители вкуса в готовых продуктах, способствуют высвобождению гистамина, содержащегося в нашем организме, что некоторые клетки иммунной системы используют для защиты от чужеродных субстанций. Рыба и некоторые разновидности орехов подавляют распад гистамина, произведенного организмом.
ИНОГДА ВРАЧИ РЕКОМЕНДУЮТ ПАЦИЕНТАМ ИЗБЕГАТЬ ПРОДУКТОВ, СОДЕРЖАЩИХ ГИСТАМИН. ОДНАКО В ЭТОМ НЕТ НИКАКОГО СМЫСЛА, ВЕДЬ РЕАКЦИЯ НА НЕГО У КАЖДОГО ЧЕЛОВЕКА ОТЛИЧАЕТСЯ.
Пациенты с гистаминовой непереносимостью или лишены фермента диаминоксидаза, который расщепляет гистамин, или же он обладает недостаточной активностью. И, если в организме слишком много гистамина, человек начинает предъявлять жалобы. Это может произойти после уютного итальянского вечера с красным вином, салями и старым пармезаном. Все три продукта содержат гистамин – при одновременном употреблении всех трех есть вероятность, что организм может не справиться. Для развития аллергической реакции достаточно даже небольшого количества аллергена. У каждого человека имеется свой индивидуальный порог гистаминовой непереносимости, перешагнув который он начинает замечать ее проявления. Многие люди в день употребления красного вина с салями и пармезаном чувствуют себя как обычно, а проблемы появляются только на следующий день после того, как съедается всего один помидор, на который у человека никогда не отмечалось никаких реакций. Оставшийся после итальянского вечера гистамин вместе с гистамином томата дают именно то количество, которое уже перегружает организм, в результате развивается реакция.
Некоторые врачи вручают своим пациентам список продуктов, содержащих гистамин, и настоятельно советуют им избегать их употребления. Но поскольку каждый человек индивидуально реагирует на гистамин и его количество, которое в продуктах сильно варьируется в зависимости от условий и сроков вызревания, то толку от таких списков нет никакого. Также тест на непереносимость гистамина лишен всякого смысла. Самое лучшее, если пациент самостоятельно понаблюдает, какие продукты и напитки, какого производителя, какой степени зрелости и в каком количестве вызывают у него жалобы. С учетом этих наблюдений можно составить индивидуальный план питания.
Один раз аллергия – на всю жизнь аллергик
Аллергия не наследуется. Но предрасположенность к ней – ДА. Около 40 % населения в Германии имеет генетическую предрасположенность к аллергии. Лишь у каждого второго из них рано или поздно развивается заболевание. Некоторые заболевают уже в детстве, другие во взрослом возрасте. Даже в пенсионном возрасте могут развиться аллергические заболевания. Почему у кого-то аллергия ни разу в жизни не проявляется, несмотря на предрасположенность, а другие страдают ею на протяжении всей жизни? До сегодняшнего дня на этот вопрос никто не нашел ответа. По всей видимости, многие факторы могут играть роль в этом процессе. Какие-то из них тесно связаны с образом жизни или с питанием, четко определить другие на данный момент не представляется возможным.

Аллергия не приходит одна
Люди с аллергией на пыльцу в течение жизни часто развивают другие аллергии. Их иммунная система реагирует на все больше и больше аллергенов: на пыльцу раннецветущих деревьев, особенно березы и фундука, на травы и пыльцу зерновых, особенно ржи, и в конце концов все чаще на амброзию. Эти растения семейства астровых с североамериканского континента попали к нам с птичьим кормом и вызывают тяжелые респираторные аллергические реакции. Люди, которые реагируют на цветущую березу слезотечением, зачастую не переносят также яблоко или фундук. Эти три продукта содержат похожие аллергены. Иммунная система не может их различить и борется в отношении каждого. В этом случае врачи говорят о перекрестной аллергии.
Многолетняя аллергия на пыльцу, сопровождающаяся чиханием и слезотечением, в будущем может развиться в аллергическую астму.
Что помогает от аллергии?
Грудное вскармливание снижает риск аллергии, но питать особые надежды на то, что исключительно грудное вскармливание (без прикорма) дольше рекомендованных четырех месяцев обеспечит гарантированную защиту, весьма обманчиво. По окончании четвертого месяца жизни дети должны постепенно привыкать к твердой пище, чтобы их иммунная система училась обращаться с потенциальными аллергенами.
Также отмечено, что у детей, которые растут в окружении братьев и сестер, реже выявляется поллиноз, чем у детей, которые растут одни. Британский эпидемиолог Дэвид Страчан впервые описал этот феномен в 1989 году. Так называемая «Гигиеническая гипотеза». Некоторые называют ее «Гипотезой грязи». Многочисленные исследования в данной области подтвердили эту теорию.
Сегодня, однако, предполагается, что именно безобидные, а не злые микробы, путешествующие от ребенка к ребенку через руки, влияют на микробиом и укрепляют иммунную защиту.

Каждый человек, выросший на ферме с животными, имеет хорошие шансы, что его склонность к аллергии никогда не перейдет в заболевание. Однако контакт с микроорганизмами из коровника не обеспечивает надежной защиты. На сегодняшний день мы не знаем точно, какие микробы, в каком возрасте должны контактировать с иммунной системой ребенка, чтобы она защищала только от опасных патогенов и не боролась с пыльцой и другими безвредными веществами. Позволять детям играть в грязи большого города, чтобы укрепить их организм и предотвратить развитие аллергии, – тоже плохая идея. Там, наряду с безобидными и полезными микроорганизмами, встречается огромное количество возбудителей, которые могут стать причиной развития серьезных заболеваний, вместо того чтобы тренировать иммунную систему ребенка.
Полезно будет завести дома кошку или собаку, что подтвердили исследования Йоакима Хайнриха. Ученый института рабочей и социально-экологической медицины Мюнхенского университета имени Людвига и Максимилиана вместе со своей командой исследовал 12 европейских родовых когорт, чтобы понять, могут ли домашние животные вызвать аллергическую сенсибилизацию организма. Ученый установил, что все как раз наоборот. Если на момент рождения ребенка в доме есть собака, у такого ребенка риск заболеть астмой или поллинозом на 23 % ниже, чем у детей, в доме которых собаки нет. Сенсибилизация у детей, которые растут вместе с животными, развивалась на 35 % реже. Кошки влияют точно так же, но эффект от кошки более слабый по сравнению с собакой.
Если аллергия уже есть, то от симптомов в виде слезоточивости, текущего носа и кашля можно избавиться путем приема медикаментов. Естественно, людям, страдающим от аллергии, стоит избегать контакта с аллергенами.
Вместе с тем аллергию требуется своевременно и основательно лечить для того, чтобы в дальнейшем не развилась аллергизация к другим аллергенам или поллиноз не превратился в аллергическую астму.
Гипосенсибилизация – прививка против аллергии
Гипосенсибилизация или десенсибилизация – это терапевтический метод, направленный на лечение аллергии анафилактического, или 1-го типа. С помощью такого метода сошедшая с ума иммунная система снова приводится в чувство и снова может быть толерантной к вызывающим аллергию веществам. В этом процессе ключевая роль отводится лимфоцитам Т-регуляторам. Т-регуляторы способствуют тому, что тучные клетки ведут себя сдержанно, а также обеспечивают производство большого количества IgG антител, нейтрализующих аллергены, связывая их с собой по принципу сборки «Лего». Тогда воспаление утихает и синтезируется меньше сигнальных веществ, симптомы аллергии ослабевают, и аллергик снова может радоваться жизни без насморка, зуда в глазах и одышки.
Гипосенсибилизация работает по принципу вакцинации, поэтому ее часто называют вакциной от аллергии или специфической иммунотерапией. Однако этот метод действенен только в отношении аллергий, которые запускаются IgE, но это очень большая группа аллергий. Сначала врач на протяжении 4 месяцев раз в неделю вводит пациенту экстракт аллергена в следовых количествах в жировую ткань плеча. Время от времени доза аллергена повышается, чтобы иммунная система могла постепенно привыкнуть к аллергену и реакция гиперчувствительности не развивалась.
Если пациент переносит эту часть терапии без побочных эффектов, врач далее вводит максимальную дозу аллергена один раз в месяц, чтобы иммунная система окончательно усвоила урок. Через три года большинство людей справляются с аллергией. У пациентов, страдающих от аллергии на яды насекомых, терапия может длиться до пяти лет.
Относительно новый метод гипосенсибилизации – это когда вместо инъекций больные ежедневно принимают таблетки или капли, содержащие экстракт аллергена. Пациент удерживает их под языком, а затем проглатывает. Данный метод терапии также называют сублингвальной иммунотерапией. Данная методика менее эффективна, чем классическая, и работает в отношении ограниченного перечня аллергенов.
Назад: 6. Иммунные дефициты
Дальше: 8. Аутоиммунные заболевания

