Трансмиссивные
Клещевой боррелиоз (болезнь Лайма) – инфекционное трансмиссивное природно-очаговое заболевание, вызываемое спирохетами группы B. burgdorferi и передающееся иксодовыми клещами, имеющее наклонность к хроническому и рецидивирующему течению и преимущественному поражению кожи, нервной системы, опорно-двигательного аппарата и сердца. Свое родовое название – боррелия – возбудители получили в честь французского микробиолога A. Borrel, изучавшего в начале ХХ века эту разновидность спирохет.
Наиболее распространенным путем передачи заболевания является трансмиссивный путь в результате присасывания клеща, а также втирание при расчесах боррелий, попавших на кожу с фекалиями клеща. Не исключаются случаи механической передачи боррелий при случайном раздавливании клещей во время снятия их с животных (собаки) или попадания содержимого кишечника клеща в микротравмы кожи или на конъюнктиву глаз. Возможен алиментарный путь при употреблении сырого молока (особенно козьего) или молочных продуктов без термической обработки.
Инкубационный период при клещевом боррелиозе составляет от 2 до 30 дней, в среднем – две недели.
В раннем периоде выделяют несколько стадий:
• I стадия локальной инфекции (патологический процесс в месте внедрения возбудителя);
• II стадия – диссеминация боррелий в различные органы. Выделяют лихорадочный, невритический, менингеальный, кардиальный, смешанный варианты;
• III стадия (поздний период) – органные поражения (персистенция инфекции в каком-либо органе или ткани).
При достаточном иммунном ответе заболевание может закончиться на первой стадии, в других случаях возбудители гематогенно и лимфогенно распространяются из первичного очага по организму и попадают во внутренние органы и на другие участки кожи.
Клиническая классификация болезни Лайма
Формы болезни: латентная, манифестная.
I. По течению: острое, подострое, хроническое.
II. По клиническим признакам:
1. Острое и подострое течение: а) эритемная форма; б) безэритемная форма с преимущественным поражением нервной системы, сердца, суставов.
2. Хроническое течение: а) непрерывное; б) рецидивирующее с преимущественным поражением нервной системы, суставов, кожи, сердца.
III. По тяжести: тяжелая, средней тяжести, легкая.
Признаки инфицированности: серонегативная, серопозитивная.
Выделение эритемной и безэритемной формы заболевания имеет большое диагностическое значение, так как мигрирующая эритема фактически является патогномоничным признаком болезни Лайма. Этот симптом связан со способностью боррелий к самостоятельным поступательным движениям в тканях. Так, в центре эритемы (в месте первоначального накопления возбудителя) боррелии подвергаются активному воздействию факторов воспаления, теряют свою подвижность и их количество уменьшается, в результате чего формируется своеобразное «просветление». Появление новых колец гиперемии связано с новыми генерациями боррелий на фоне уменьшения факторов воспаления. Все это приводит обычно к развитию характерной мигрирующей эритемы, которая не обязательно будет иметь кольцевидную форму. Эритема через несколько недель (редко – месяцев) бесследно исчезает.
Генерализация инфекции клинически сопровождается симптомами общей инфекционной интоксикации и поражения различных органов (лимфатических узлов, печени, селезенки, сердца, мышц, суставов, почек, головного мозга с вовлечением в воспалительный процесс мозговых оболочек и др.).
Симптомы болезни Лайма: головная боль, тошнота, повторная рвота, гиперестезия (повышенная чувствительность к прикосновениям), светобоязнь, выраженная утомляемость и слабость, эмоциональная лабильность, мигрирующие боли в суставах и мышцах, покраснение и зуд в месте укуса клеща. Лихорадка с ознобом от субфебрильной до 40 °С. Лихорадочный период может продолжаться несколько дней (обычно не превышает 15 дней). В большинстве случаев синдром общей инфекционной интоксикации выражен умеренно.
Клинические признаки с преимущественным поражением какого-либо органа или систем обычно развиваются на 4–6-й неделе болезни, когда синдром интоксикации, лихорадка и эритема угасают или исчезают вовсе, но могут появиться и в более ранние сроки. Чаще всего наблюдаются поражения нервной системы: менингит (менингоэнцефалит), неврит черепных нервов, радикулоневрит, реже – поражение сердца и суставов.
Диагноз «болезнь Лайма» можно считать обоснованным в случаях имеющихся эпидемиологических данных (пребывания в эндемичном очаге в весенне-летний период, факта присасывания или наползания клеща, длительности инкубационного периода), наличие мигрирующей эритемы вокруг места присасывания иксодового клеща, а также особенностей клинической картины и динамики развития симптомов.
Облегчает диагностику обнаружение боррелий в присосавшемся клеще.
В клинической практике основной метод диагностики болезни Лайма – определение антител к боррелиям в сыворотке крови, ликворе, внутрисуставной жидкости методом ИФА, определяющим IgM и IgG.
Диагностический поиск при инфекционной патологии
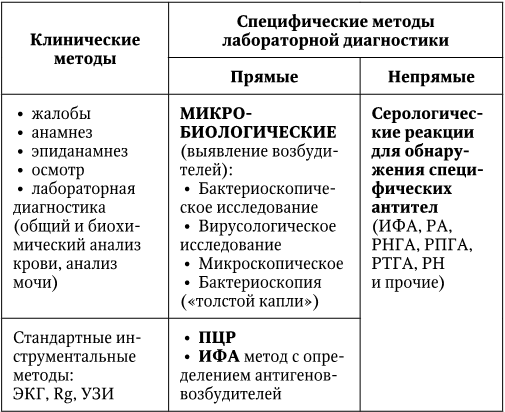
Врач общей практики, первым встречаясь с больным, должен заподозрить наличие инфекционной патологии, основываясь на классических принципах пропедевтики внутренних болезней, однако клиническое обследование инфекционного больного имеет некоторые особенности.
Сбор жалоб должен быть активным и проходить с выяснением последовательности и сроков от начала возникновения симптомов болезни. Каждая жалоба должна быть подробно проанализирована по времени возникновения, динамике, реакции на прием назначенных препаратов и прочее (например, формулировка «боль внизу живота» не позволит поставить диагноз «иерсиниоз» и др.).
Первостепенное значение имеет тщательный сбор анамнеза для выяснения хронологической последовательности развития симптоматики, так как для диагностики инфекционных заболеваний ценность представляет не простой набор симптомов, а время, сроки и последовательность их возникновения, динамика развития и исчезновения.
Особое внимание следует уделить эпидемиологическому анамнезу (см. ниже).
Оцениваются следующие признаки:
• острота начала (день, час, первые симптомы); последовательность и сроки появления симптомов (например, при роже ведущий синдром – интоксикация – предшествует возникновению эритемы, а при флегмоне – наоборот, симптомы интоксикации нарастают по мере прогрессирования местных изменений);
• цикличность инфекционного процесса (например, вирусный гепатит А);
• динамика обратного развития симптомов (например, ПТИ, иерсиниоз);
• прием ЛС (дата, доза, длительность, эффект).
Анамнез жизни не имеет значительных особенностей при подозрении на инфекционную патологию, однако представляются важными сведения, которые могут помочь в диагностике инфекционного заболевания:
• Сведения о наследственных болезнях, расовой принадлежности.
Всем известна особая чувствительность серповидных клеток к малярии.
У представителей негроидной расы понижена резистентность к туберкулезу и имеется предрасположенность к развитию диссеминированного кокцидиоидоза.
• Данные о хронических и перенесенных заболеваниях, в том числе инфекционного генеза. Например, такие заболевания, как сахарный диабет и хронический лимфолейкоз, способствуют развитию иммунодефицита и обострению или реактивации таких инфекционных заболеваний, как туберкулез, малярия и др., а также служат фоном для инфекционно-воспалительных заболеваний.
• Аллергологический анамнез (особенно у больных с экзантемой).
• Пол, возраст, социальный статус, место рождения пациента и все последующие места жительств, государства, климатические пояса и др. крайне важны для диагностики инфекционных заболеваний.
Например, у детей чаще встречаются такие инфекционные заболевания, как ОРВИ, грипп, детские и энтеровирусные инфекции и болезни, вызванные простейшими.
В молодом возрасте лихорадка также может быть вызвана вирусными заболеваниями, но детские инфекции не рассматриваются как болезни первого ряда. Следует исключить инфекционный мононуклеоз, ЦМВ инфекцию, токсоплазмоз, а также болезни, передающиеся половым путем. Следует помнить, что в этом возрасте бывает дебют системных заболеваний.
У пожилых пациентов могут регистрироваться ОРВИ, особенно если в семье имеются дети со сходной клинической картиной. Однако у этой категории больных при острых лихорадках чаще других встречаются обострения уже имеющейся патологии или ее осложнения. Например, у пожилого мужчины, страдающего сахарным диабетом, и ДГПЖ, острая лихорадка, скорее всего, будет обусловлена инфекцией мочевых путей, а не гриппом и ОРВИ.
У дачников с учетом эпиданамнеза, сезонности и характерной клинической картины возможно предположить развитие ГЛПС или лептоспироза.
Женщины значительно реже мужчин болеют туберкулезом. Мужчины заболевают туберкулезом преимущественно в возрасте 40 лет и старше, женщины – в возрасте 20–40 лет.
Социальный статус пациента сегодня приобретает значение одного из ведущих диагностических критериев. В некоторых спорных случаях именно правильная оценка социального статуса позволяет произвести корректную дифференциальную диагностику. Прежде всего это касается социально неблагополучных слоев населения (лица бомж, мигранты, злоупотребляющие алкоголем, наркотическими и психоактивными веществами, освобожденные из мест лишения свободы). У этой категории больных следует в первую очередь исключать следующие ассоциируемые инфекции: туберкулез, вирусные гепатиты, ИППП, сыпной и брюшной тиф, ВИЧ-инфекция, и др.
Социальные группы риска инфицирования и заболевания туберкулезом:
• лица бомж, мигранты, неработающие/безработные, освобожденные из мест лишения свободы;
• лица, злоупотребляющие алкоголем и/или психоактивными веществами;
• проживающие в стационарных учреждениях социального обслуживания.
Вероятность наличия ВИЧ-инфекции высока у следующих категорий больных:
• у лиц, ведущих беспорядочную половую жизнь;
• мужчин, имеющих секс с мужчинами;
• лиц, занимающихся оказанием коммерческих сексуальных услуг, проституцией;
• больных с подозрением или с подтвержденным диагнозом заболеваний, передающихся половым путем.

