Книга: Розовая революция
Назад: 1 Прекрасные пробиотики
Дальше: Глава 9 Тайны влагалища, которые должны знать мужчины
2
Знакомимся поближе с живыми микроорганизмами, которые приносят нам пользу
В 2001 году Всемирная организация здравоохранения (ВОЗ) совместно с Продольственной и сельскохозяйственной организацией ООН (ФАО) дала официальное определение пробиотикам: «Живые микроорганизмы, использование которых в необходимом количестве оказывает дополнительное лечебно-профилактическое воздействие на здоровье».
Пробиотики, предназначенные для нормализации микрофлоры влагалища, продаются в аптеках, специализированных магазинах или через Интернет. Независимо от лекарственной формы (суппозитории, обычные и желатинозные капсулы, таблетки, тампоны и т. д.) все они содержат пробиотики. Их предназначение заключается не в том, чтобы заменить естественную микрофлору (ее также называют резидентной) женщины – они нормализуют и поддерживают ее. Можно сказать и по-другому: резидентные лактобактерии – это «полиция», а пробиотики – «полицейский спецназ». Если в «общественных местах» начинаются «беспорядки», то на выручку приходят наиболее подготовленные «отряды сил правопорядка».
Пробиотики и их полезные свойства еще мало известны не только большинству женщин, но и специалистам в области здравоохранения. В первую очередь это относится к вагинальным пробиотикам: все чаще о них спрашивают на интернет-форумах или на консультациях у врача. Поэтому мы попытаемся дать последовательные ответы на самые часто задаваемые вопросы, а также поговорить о других возможных решениях женских проблем.
Итак, 10 вопросов о пробиотиках:
1. Что входит в состав пробиотиков?
В каждой капсуле или вагинальной свече с пробиотиками присутствуют лактобактерии, выращенные в лабораториях, которые занимаются изучением этих бактерий. Такие хранилища пробиотиков находятся во многих странах мира, например в Швеции, в Японии или во Франции. Эти лаборатории специализируются на выращивании штаммов лактобактерий. Конкурируя друг с другом, лаборатории увеличивают объемы их производства.
Лактобактерии, используемые в качестве пробиотиков, получают из влагалищ здоровых женщин. Затем штаммы бактерий классифицируют, идентифицируют и отбирают в зависимости от их качеств. После всех этих этапов из штаммов формируют банк – настоящее хранилище активных компонентов. Существует множество штаммов – десятки только для лактобактерий L. crispatus. Поэтому необходимо выбрать самый лучший штамм, обладающий наиболее полезными свойствами – тот, который будет самым стабильным и, соответственно, самым эффективным для улучшения состояния влагалища. Это титаническая работа, требующая большого профессионализма и терпения.
Затем эти пробиотики обрабатывают, лиофилизируют (обезвоживают путем нагревания) или замораживают (помещают в жидкий азот). Таким образом получают «спящие» микроорганизмы, которые в дальнейшем будут использованы и «разбужены». Оживление микроорганизмов произойдет во влагалище. Теплая влажная среда влагалища позволит лактобактериям восстановить все их свойства. Но до этого нужно сохранить их жизнеспособность. Дело в том, что микроорганизмам, погруженным в вегетативное состояние, придется провести на полках в аптеке несколько недель или даже месяцев. Вот поэтому штаммы должны быть идеально обработаны и стабилизированы, а это лучше делать в фармацевтической лаборатории, а не в самой аптеке, продукты которой залеживаются на витринах биомагазинов или супермаркетов. Проблема заключается не в потенциальной опасности таких пробиотиков, а в том, что они обладают меньшей эффективностью. Плохо стабилизированные пробиотики не содержат живые микроорганизмы – следовательно, они совершенно бесполезны. В итоге будут напрасно потрачены время и деньги!
2. Как действует хороший пробиотик?
В продаже можно найти десятки различных полезных пробиотиков, которые помогают восстанавливать микрофлору ротовой полости, кишечника или кожи. Не является исключением и микрофлора влагалища: для ее восстановления тоже существует несколько специально разработанных пробиотиков. Разобраться во всем этом многообразии и выбрать наиболее подходящий или просто эффективный пробиотик не так уж просто.
Спецификации
Хорошие вагинальные пробиотики должны соответствовать определенным спецификациям и оказывать воздействие по пяти основным направлениям:
1. Эти пробиотики должны хорошо окислять среду за счет производства молочной кислоты в достаточном количестве. Производство молочной кислоты позволяет остановить развитие других потенциально вредных микроорганизмов. Большинство бактерий не очень хорошо чувствует себя в кислой среде, потому что она мешает им размножаться – в научной терминологии в таких случаях употребляют термин «бактериостаз» (временное прекращение размножения бактериальной популяции под воздействием химических или физических факторов). Если вредоносные бактерии уже взяли власть в свои руки, то пробиотики помогут охладить их пыл и резко остановить их распространение. Приведем пример. При бактериальном вагинозе пробиотики снижают уровень pH за счет производства молочной кислоты. Размножение патогенных микроорганизмов сразу же прекращается, потому что они могут размножаться только в более щелочной среде.
2. Качественные пробиотики также производят пероксид водорода (научное название перекиси водорода). Пероксид водорода вступает в реакцию с некоторыми компонентами вагинальной слизи и образует токсичные для многих патогенных бактерий (Gardnerella vaginalis, Neisseria gonorrhoeae, Chlamydia trachomatis), а также для некоторых вирусов, включая ВИЧ, соединения.
3. Вагинальные пробиотики должны отлично обволакивать слизистую влагалища, чтобы помешать прикреплению агрессивных бактерий. Не имеет никакого значения, идет речь о бактериях Gardnerella, Atopobium vaginae, Streptococcus или о других «симпатягах» – все эти зловредные бактерии атакуют стенку влагалища, образуя биопленку. Введенные лактобактерии (пробиотики) мешают этой атаке в полном соответствии со старым добрым принципом «А ну-ка подвинься – тут тебе явно не место!». Они покрывают слизистую биопленкой, состоящей из полезных бактерий, что позволяет резидентным лактобактериям вернуть себе власть. Если слизистая влагалища уже покрыта биопленкой из токсичных бактерий, то некоторые лактобактерии могут внедриться в нее и последовательно расширять свое присутствие или даже ее разрушить. Дней через десять после завершения терапии введенные лактобактерии исчезнут – их последовательно заменят резидентные лактобактерии. Но к этому времени они уже выполнят свою миссию.
4. Пробиотики, пришедшие на подмогу во влагалище, должны вырабатывать природные антибиотики – так называемые бактериоцины. Эти противомикробные вещества обладают способностью тормозить развитие бактерий – в том числе и колибактерий, что особенно важно для женщин, склонных к рецидивирующим циститам; бактериоцины также нейтрализуют Gardnerella vaginalis, которые обнаруживаются при бактериальном вагинозе. Эти вещества проявляют такую же активность, как и микроскопические дрожжи типа Candida albicans, являющиеся причиной рецидивирующих микозов. Данную особенность проявили некоторые штаммы лактобактерий, например L. crispatus, L. gasseri, L. plantarum, L. rhamnosus… Только за счет одной этой особенности происходит ослабление большинства микроорганизмов, отравляющих жизнь женщинам в прямом и переносном смысле.
5. Введенные пробиотики должны стимулировать защитные механизмы организма. Пока еще не очень ясно, как это происходит. Тем не менее уже известно, что некоторые штаммы, среди которых L. crispatus, обладают противовоспалительным действием и нейтрализуют гены, обусловливающие воспаление. Такие L. crispatus уменьшают симптомы, появившиеся в результате воспаления.
3. Какие лактобактерии выбирать?
Многие лактобактерии, находящиеся во влагалище здоровых женщин и поэтому используемые в качестве пробиотиков, как правило, полезны – за исключением бактерий iners, которые по своей природе проявляют неоднозначные свойства и в некоторых случаях могут становиться агрессивными (см. главу 3 «Очаровательные, но не всегда заметные бактерии»).
Но все ли лактобактерии обладают одинаково полезными свойствами, помогающими справиться с гинекологическими и инфекционными заболеваниями? Нужно ли отдавать предпочтение конкретным штаммам в зависимости от патологии? Можно ли заменять одни штаммы другими или использовать их одновременно?
Клинические исследования позволяют выбирать самые активные штаммы в зависимости от патологии. Среди протестированных лактобактерий самыми эффективными являются L. crispatus, L. gasseri, L. rhamnosus, L. plantarum… Некоторые штаммы проявили еще большую активность по отношению к определенным инфекциям – таким, например, как папилломавирус: лактобактерии L. gasseri особенно эффективны против ВПЧ, а L. rhamnosus – при микозе.
Комбинирование различных видов лактобактерий не всегда приводит к положительным результатам. Исследования показывают, что лактобактерии могут вести межвидовую конкурентную борьбу и в конечном счете убивать друг друга – итоги этой борьбы варьируются от влагалища к влагалищу! Поэтому в настоящее время предпочтение отдается пробиотикам, в состав которых входят лактобактерии, относящиеся к одному-единственному штамму, наиболее подходящему для данной патологии.
Есть четыре основных разновидности. Они полностью отвечают спецификациям, предъявляемым к качественным лактобактериям.
• Lactobacillus crispatus являются показателем здоровья влагалища. Они приносят пользу при бактериальном вагинозе, кандидозе и даже при наступлении менопаузы. Их присутствие во влагалище женщин после менопаузы уменьшает риск сухости влагалища и атрофии ее слизистой. Этот штамм обнаруживается во влагалище здоровой женщины чаще всего, и он единственный из всех штаммов, который может полностью исчезать при бактериальном вагинозе, что доказывает его важную роль для баланса микрофлоры влагалища и целесообразность включения в состав вагинального пробиотика.
• Очень интересные особенности присущи Lactobacillus gasseri. Эти лактобактерии помогают справиться с папилломавирусом (см. таблицу на следующей странице). Данный штамм также подавляет активность вируса генитального герпеса (соответствующие исследования проводились в лабораторных условиях). Женщины, микрофлора которых состоит главным образом из лактобактерий L. gasseri, реже заражаются от своих партнеров генитальным вирусом. Это также относится и к вирусу ВИЧ, являющемуся возбудителем СПИДа.
• Lactobacillus rhamnosus обладают многими замечательными свойствами – это устойчивый и продуктивный штамм. Лактобактерии данного вида отлично справляются с дрожжеподобными грибами Candida albicans, поэтому это полезный штамм для борьбы с рецидивирующими микозами.
• Lactobacillus plantarum обнаруживаются во влагалище здоровых женщин не так часто, но у этого штамма есть отличные качества, подходящие для эффективного пробиотика: эти лактобактерии вырабатывают молочную кислоту, обеспечивают прочное прикрепление к клеткам влагалища, успешно противодействуют вредоносным бактериям Gardnerella vaginalis, E. coli, Staphylococcus saprophyticus.
ПАПИЛЛОМАВИРУС: 8–9 ЖЕНЩИН ИЗ 10Большинство женщин сталкивается в своей жизни с передаваемым половым путем папилломавирусом. Более 80 % из них справятся с ним естественным путем, не прикладывая никаких усилий – благодаря своей собственной иммунной системе. Однако 20 % будут носить в себе вирус ВПЧ всю жизнь. Иногда спустя многие годы он приводит к новообразованиям шейки матки с возможной угрозой развития рака. Качество клеток таких новообразований устанавливается с помощью мазка на цитологию.Исследования доказывают, что процесс уничтожения вируса ВПЧ из организма еще до того, как он приведет к появлению новообразований, протекает быстрее и эффективнее в том случае, если микрофлора влагалища не нарушена и не инфицирована. Судя по имеющимся данным, для поддержания здоровья влагалища наиболее полезны штаммы L. gasseri и L. crispatus.Интересно, что у женщин, инфицированных ВПЧ, перерождение доброкачественных новообразований в злокачественные замедляется за счет присутствия лактобактерий L. gasseri и L. crispatus, убивающих опухолевые клетки (иначе говоря, обладающих цитотоксическим действием). Во Франции папилломавирус ежедневно поражает трех женщин. В настоящее время ведутся клинические исследования, которые должны доказать, что поддержание здоровой микрофлоры влагалища с помощью пробиотиков*у женщин, имеющих новообразования в области шейки матки, может замедлить преобразование доброкачественных клеток в раковые.
Таблица идентификации вагинальных штаммов лактобактерий в зависимости от типа микрофлоры
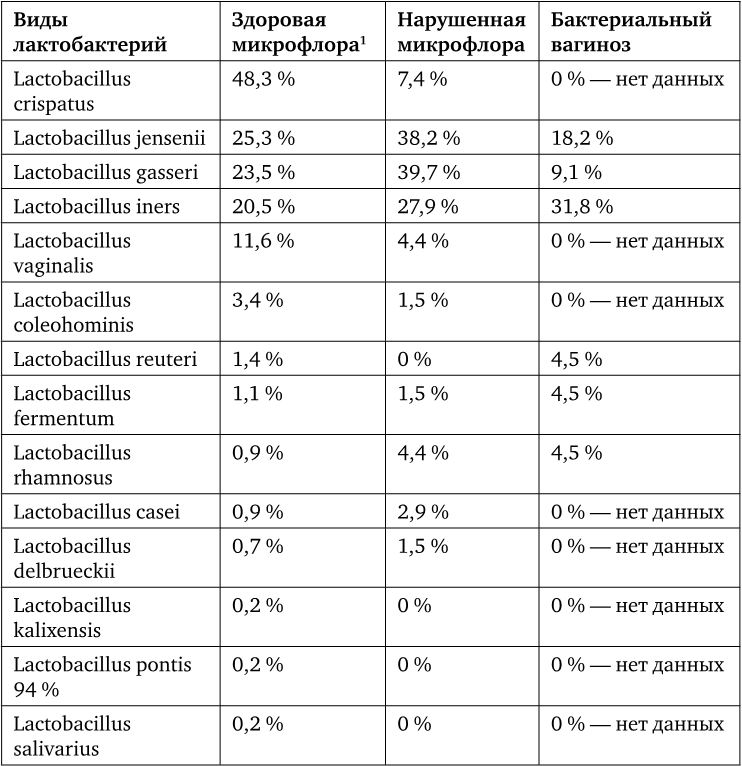
1 Verhelst R. et al. «Comparaison between Gram stain and culture for the charactererization of vaginal microflora. Definition of a distinct grade that resembles grade I microflora and revised categorization of grade I microflora. Grade III по критерию Ison and Hay, n = 22 из 515 образцов». BMC Microbiology. 2005; 5: 61. A.
4. Какой способ применения пробиотиков будет самым лучшим?
Способов на самом деле не так уж много – их всего два: пероральный (капсула) или интравагинальный (суппозиторий, вагинальная капсула, гинекологический тампон и др.).
Пероральный способ
На первый взгляд соблазнительное решение. Пероральный способ, во-первых, прост, а во-вторых (и это существеннее), у женщин, страдающих от вульвовагинальных раздражений, нет особого желания вводить в раздраженный участок тела капсулу, которая может усугубить и без того плачевное положение.
Принято считать, что лактобактерии, поступающие в организм через рот, попадают сразу в прямую кишку и оттуда спокойно продолжают свой путь по направлению к влагалищу словно по конвейерной ленте благодаря гидролипидной пленке кожи промежности. К сожалению, это не самый лучший сценарий!
Капсулам пробиотиков предстоит крайне сложное путешествие по пищеварительному тракту, полное опасных приключений и ловушек:
• сначала пробиотики попадают в полость рта со слюной с огромным количеством пищеварительных ферментов (для пищи они представляют собой что-то вроде маленьких ножниц);
• затем в пищевод, где все активно перемешивается и закрывается двумя мощными сфинктерами;
• затем в желудок – нашу природную фабрику соляной кислоты;
• потом в двенадцатиперстную кишку, куда поступает желчь из желчного пузыря (концентрат желчных кислот) и поджелудочный сок из поджелудочной железы (они вырабатывают бикарбонаты, предназначенные для борьбы с повышенной кислотностью желудка – такие же бикарбонаты используются для отбеливания зубов или чистки холодильника);
• затем пробиотикам предстоит пройти шестиметровый путь по тонкой кишке, где происходит всасывание полезных питательных элементов пищи. Здесь же имеет место феномен, о котором мы даже не подозреваем – принятие решения: именно в тонкой кишке нашим организмом «задаются правильные вопросы» по поводу того, стоит ли усваивать те или иные элементы пищи. Если принимается положительное решение, то пища поступает в кровь через стенки кишечника как соответствующая всем пожеланиям нашего организма и хорошо переносимая иммунными клетками кишечника;
• наконец, пробиотики оказываются в ободочной кишке, длина которой составляет еще около 1,5 метра. Их задача заключается в эвакуации всех остатков пищи по направлению к прямой кишке и попутном всасывании воды и минеральных солей – все должно идти на пользу нашему телу! Активность ферментации разложения пищевых отходов и бактерий кишечной микрофлоры, которая преимущественно находится на этом участке кишечника, позволяет им проявлять себя во всей полноте и получать достаточное питание для обеспечения своей жизнедеятельности.
Итак, вы уже поняли, что все это путешествие чревато риском массовой гибели лактобактерий, пришедших на подмогу через рот, что и объясняет очень разные результаты у женщин, принимающих пробиотики перорально.
Минимальное количество бактерий, необходимое для эффективного воздействия на влагалище, не должно быть ниже 10 миллионов на одну вагинальную капсулу или таблетку – в идеале оно должно составлять от 100 миллионов до 1 миллиарда. Некоторые лаборатории рекламируют наличие специальной оболочки пероральной капсулы, защищающей лактобактерии от разрушающего действия пищеварительного тракта, но на конечный результат терапии влияют и другие факторы, например рвота или диарея, при которых лактобактерии будут сразу же эвакуированы из организма, не дойдя до пункта назначения – влагалища.

Интравагинальный способ
Интравагинальное применение пробиотиков – это прямой путь, который позволит избежать всех ловушек, описанных выше: все тылы прикрыты и легче осуществлять контроль за коэффициентом полезного действия лактобактерий.
Вагинальные пробиотики представлены в виде капсул, свечей, вагинальных таблеток и даже тампонов, пропитанных пробиотиками.
Применение тампонов очень удобно, потому что восстанавливать баланс микрофлоры можно и во время менструаций при условии, что они длятся не менее трех дней, иначе пробиотики просто не успеют проявить свои полезные свойства.
5. Какова продолжительность курса для результативного лечения?
Все зависит от серьезности нарушения. Чтобы избавиться от вагинального дискомфорта, женщина после менопаузы может принимать пробиотики в течение многих месяцев или даже лет, в то время как молодой роженице, страдающей от сухости во влагалище или небольшого дисбаланса микрофлоры, потребуется гораздо меньше времени для восстановления интимного здоровья. В большинстве случаев гинекологические нарушения лечатся довольно быстро.
Вот более подробное изложение динамики восстановления интимного здоровья с помощью пробиотиков.
При нарушениях баланса микрофлоры
Когда имеет место обычное нарушение баланса микрофлоры, что подтверждается результатами лабораторных анализов по шкале Ньюджента с оценками от 4 до 6 баллов (см. главу 3 «Полезные, но незаметные бактерии»), с небольшими раздражениями и дискомфортом во время секса, можно пройти краткий курс лечения пробиотиками – одна неделя в месяц в течение трех-четырех месяцев. Как правило, облегчение наступает уже с самого начала лечения.
В конце терапевтического курса можно убедиться в восстановлении равновесия микрофлоры с помощью нового лабораторного исследования.
Помните о том, что делать мазок нужно не ранее чем через три недели после последнего приема пробиотиков – дело в том, что в противном случае в мазке неизбежно будут присутствовать введенные, а не резидентные лактобактерии. Тогда возможен ошибочный вывод об устранении нарушения. Но в подавляющем большинстве случаев делать мазок бессмысленно, так как для подтверждения выздоровления уже достаточно простого измерения уровня pH влагалища.
Женщинам с частыми нарушениями микрофлоры влагалища желательно проводить профилактические курсы приема пробиотиков два раза в год (одна неделя в месяц в течение трех месяцев).
Если полное выздоровление так и не наступило или остались некоторые симптомы, то это значит, что лечение было недостаточным. Тогда понадобится выявление более глубоких причин, обусловивших нарушение баланса микрофлоры или его рецидивы: плохая гигиена (недостаточная, слишком частая или слишком агрессивная), курение, обезвоживание организма, спровоцировавшее сухость влагалища, нехватка эстрогенов. В этом случае придется дополнить лечение суппозиториями или вагинальными гелями с эстрогенами.
При бактериальном вагинозе
В этом случае врач выпишет одни пробиотики или антибиотики (метронидазол/секнидазол). Эти лекарственные препараты в отличие от других антибиотиков не вредят лактобактериям, поэтому можно начать прием пробиотиков через три дня после завершения курса лечения антибиотиками и продлить терапию еще на одну неделю.
При рецидивирующем вагинозе лучше принимать пробиотики одну неделю в месяц в течение как минимум трех-шести месяцев.
Необходимо помнить о том, что начинать курс следует после менструации, так как микробы, являющиеся возбудителями вагиноза, любят щелочную среду, а кровь как раз имеет щелочную реакцию. Сразу после окончания менструации микроорганизмы достигают пика своего развития, и именно в этот момент нужно нанести удар, чтобы окислить среду.
У женщин после менопаузы менструальный цикл не играет больше никакой роли, поэтому схема упрощается: одна неделя приема пробиотиков в месяц в любое удобное время! Недельный курс терапии возобновляется в следующем месяце.
При микозе
При обычном микозе будет достаточно традиционной противогрибковой терапии – применение пробиотиков бесполезно. Зато при рецидивирующих микозах целесообразно дополнить флуконазол (традиционное лечение в том случае, если микоз вызван дрожжами Candida albicans, но данный лекарственный препарат противопоказан при беременности) пробиотиками. Продолжительность курса также составляет одну неделю в месяц в течение 3–6 месяцев, проводить его нужно перед менструацией.
У женщин после менопаузы никакой проблемы с микозами не может быть по определению – у нее не бывает микозов. Объяснить такое маленькое чудо несложно: в условиях отсутствия женских гормонов клетки влагалища вырабатывают меньше гликогена, и грибы, обожающие это питательное топливо, начинают погибать – вот поэтому микозы прекращаются! Бывает только одно исключение – женщины после менопаузы, принимающие гормональные препараты: когда они пьют эстрогены, они поддерживают достаточный уровень эстрогенов в организме для образования гликогена и поэтому подвержены тем же проблемам, что и более молодые женщины.
При цистите
При обычном остром цистите достаточно однократного приема антибиотика.
При рецидивирующих циститах возможны нарушения баланса обеих микрофлор – кишечника и влагалища. Если женщина жалуется на регулярные запоры или диареи, вздутия или боли в кишечнике, то, скорее всего, это синдром раздраженного кишечника, сопровождающийся дисбактериозом и повышенным риском развития циститов. В этом случае лучше использовать кишечные пробиотики. Даже если запоры случаются редко, то профилактический курс кишечных пробиотиков будет очень полезен для нормализации работы кишечника.
Если циститные боли регулярно возникают после сексуальных контактов, то иногда это является признаком нарушения микрофлоры влагалища – даже при отсутствии симптомов. В этом случае лучше принимать вагинальные пробиотики – одну неделю в месяц в течение трех-шести месяцев. В некоторых публикациях рекомендуют применять вагинальные пробиотики сразу после каждого сексуального контакта – как это происходит с клюквой, которую используют в профилактических целях. Схема терапевтического курса тем не менее остается очень неопределенной – неизвестно, в течение какого времени следует принимать эти пробиотики.
Каждая женщина должна решить сама, предпочитает ли она традиционную терапевтическую схему (одна неделя в месяц в течение нескольких месяцев независимо от сексуальных контактов) или пробиотики от случая к случаю (после каждого сексуального контакта). Если такая тактика помогает, то почему бы и нет! Можно даже попробовать добавить лактобактерии, клюкву или маннозу, чтобы исключить любую вероятность цистита.
При недержании мочи
У женщин во время пременопаузы или после менопаузы снижение уровня эстрогенов способствует изменению тканей и развитию недержания мочи из-за утраты мышечного тонуса в области промежности. При беременности или после родов недержание мочи также может развиться из-за более сильного давления на мочевой пузырь под весом малыша или по причине нехватки гормонов в послеродовой период. В любом случае необходима реабилитация тазового дна. Соответствующие процедуры при отсутствии противопоказаний дополняют местными эстрогенами. В результате исследования, в котором принимали участие женщины после наступления менопаузы, было установлено, что сочетание приема пробиотиков с реабилитацией тазового дна и использованием вагинальных эстрогенов было гораздо более эффективным по сравнению с терапевтическим курсом, состоящим только из реабилитации промежности и местных эстрогенов: проходит недержание мочи, ощущение сухости и повышенной чувствительности во влагалище. Измерение давления в мочевом пузыре (иначе говоря, тонуса сфинктера мочевого пузыря) также отражает существенное улучшение в «группе пробиотиков». В рамках этого исследования женщины получали одну капсулу с пробиотиками (штамм Lactobacillus acidophilus) каждый вечер в течение двух недель, затем две капсулы один раз в неделю в течение шести месяцев. Схемы терапевтического курса меняются в зависимости от применяемых пробиотиков, но неизменной составляющей является продолжительность курса лечения, которая должна составлять не менее трех или даже шести месяцев.
6. Можно ли принимать пробиотики ежедневно в течение длительного времени?
Все зависит от обстоятельств назначения пробиотиков и типа назначенного препарата.
Как правило, при рецидивирующих патологиях – вагинозах, микозах и циститах – рекомендуется прием пробиотиков через равномерные промежутки времени: одна или две недели в месяц в течение нескольких месяцев.
Следует помнить о том, что в этих обстоятельствах пробиотики не должны заменять местные лактобактерии, а только создавать благоприятные условия для восстановления микрофлоры.
У женщин перед менопаузой и после нее все обстоит совершенно по-другому. Клинические исследования в этой области почти отсутствуют, но похоже, что в этот период подойдет применение пробиотиков на регулярной основе (например, одна неделя в месяц), но в течение нескольких месяцев или лет, потому что резидентная микрофлора, несмотря на вполне возможное мужественное сопротивление снижению эстрогенов, уже отличается повышенной уязвимостью.
Все исследования, касающиеся применения пробиотиков, говорят об отсутствии побочных эффектов даже в случае продолжительного приема, включая беременных женщин! Недавнее тестирование, в котором приняли участие 288 беременных женщин, принимавших пробиотики во время беременности, доказало полное отсутствие побочных эффектов, связанных с приемом пробиотиков, включая пероральные препараты. Отсюда можно сделать вывод о том, что прием пробиотиков не оказывает ни малейшего негативного влияния даже на женщин, организм которых ослаблен по тем или иным причинам.
7. Нужно ли принимать пробиотики для профилактики небольших гинекологических нарушений?
Можно не устоять перед искушением регулярного приема пробиотиков даже при отсутствии симптомов или в определенных обстоятельствах. Золотое правило заключается в том, что если у женщины нет никаких проблем с интимным здоровьем, то основания для приема пробиотиков полностью отсутствуют.
Тем не менее некоторые женщины опасаются развития микоза после посещения грязелечебниц, бассейнов и т. п. и предпочитают действовать на опережение. Здесь тоже надо запомнить раз и навсегда: если соблюдать такие элементарные правила гигиены, как тщательный уход за вульвой после процедур или ванной, переодевание в сухое белье, использование увлажняющих гигиенических средств и т. д., то вероятность микоза полностью отсутствует.
Но женщинам, постоянно страдающим от жжения при мочеиспускании в летний период (иногда в походах или поездках гигиенические условия оставляют желать лучшего, также в отпуске чаще бывают сексуальные контакты и т. п.), пробиотики могут помочь предупредить очередное обострение цистита. В этом случае небольшой профилактический курс продолжительностью в одну неделю как раз перед началом отпуска и еще в одну неделю уже во время поездки поможет снизить риск. Однако не следует забывать и о соблюдении основных правил гигиены.
То же самое относится и к женщинам, подверженным микозам или вагинозам: в случае приема антибиотиков они могут ускорить решение проблемы, дополнив пробиотиками традиционную терапию на третий или четвертый день после ее начала – пробиотики следует принимать еще одну неделю после прекращения приема антибиотиков.
Существуют вагинальные пробиотики с продолжительным высвобождением, что позволяет использовать их только два раза в неделю – это более удобно и менее утомительно.
8. Как пробиотики влияют на иппп?
Было бы очень здорово, если бы пробиотики предупреждали возникновение и развитие ИППП. Это был бы еще один защитный барьер для женщин, дополняющий использование презерватива (или уменьшающий риск в случае его разрыва или отсутствия).
Как мы уже видели в главе 3 «Когда микрофлора гибнет, микробы пляшут», посвященной в том числе и ИППП, некоторые штаммы лактобактерий останавливают развитие Neisseria gonorrhoeae (бактерии, являющиеся возбудителями гонореи или триппера); L. jensenii препятствуют прикреплению бактерий к клеткам, а L. gasseri может даже вытеснить гонококки, уже прикрепившиеся к стенке влагалища. В случае с Chlamydia trachomatis, одной из самых распространенных инфекций, передаваемых половым путем, вызывающих женское бесплодие, частота инфицирования связана со степенью нарушения баланса микрофлоры влагалища. Лабораторные исследования подтвердили, что L. crispatus препятствуют размножению этих бактерий – такое свойство может принести пользу при использовании антибиотиков для снижения риска развития осложнений, особенно по отношению к инфекциям фаллопиевых труб.
Если лактобактерии отсутствуют, то возрастает риск заражения ВИЧ-инфекцией (при бактериальном вагинозе – на 60 %).
Нехватка лактобактерий также является фактором, способствующим инфицированию HSV (вирус, являющийся возбудителем генитального герпеса). Теперь становится понятно, как необходима здоровая сбалансированная микрофлора влагалища.
Но одной ее все-таки будет недостаточно. Сбалансированная микрофлора снижает риск развития ИППП, но не исключает ее полностью… Представление о том, что пробиотики могли бы заменить презервативы, пока имеет мало общего с реальностью! Зато в случае хронической инфекции (инфекция, передаваемая такими вирусами, как ВИЧ, ВПЧ или вирусный герпес) необходимо заботиться о балансе микрофлоры влагалища и при необходимости восстанавливать его с помощью пробиотиков – это только пойдет на пользу женскому здоровью.
9. Может ли здоровое питание быть альтернативой пробиотикам?
Известно, что для улучшения микрофлоры кишечника нужно не только применять качественные пробиотики, но и чаще есть продукты, содержащие большое количество волокон или ферментов, которые, в свою очередь, поддержат микрофлору кишечника и сделают ее здоровее.
А какую роль играет здоровое питание для влагалища? Если, например, есть продукты с полезными ферментами или с большим содержанием пищевых волокон и йогурты, то можно ли укрепить местную экосистему и поддержать резидентные лактобактерии?
То, что уже было сказано о пробиотиках, попадающих в организм через рот, также справедливо и для других продуктов – путь долог и полон ловушек: полезные элементы, проходя через кишечник, подвергаются метаболизации и претерпевают ряд изменений, в результате которой снижается их польза для влагалищной микрофлоры. Они еще даже не успели повлиять на состояние вульвы или влагалища, а уже во многом утратили свою пользу. Ну и, самое главное, микрофлора влагалища сильно отличается от микрофлоры кишечника, и поэтому одни и те же продукты питания могут оказывать на нее другое воздействие.
Но если все же заняться этим вопросом вплотную, то можно найти некоторые пищевые продукты, полезные для профилактики инфекций влагалища. Например, известно, что уменьшение потребления сахара может снизить рецидивы микозов, так как повышенный уровень сахара в крови способствует размножению и усилению вирулентности дрожжей Candida albicans. Также известно, что лактоферрин, содержащийся в молочных продуктах и сырах из коровьего молока, обладает защитным действием против таких инфекций, как микозы и вагинозы. Наконец, можно привести результаты исследования, проведенного норвежскими учеными, в котором принимали участие 66 тысяч беременных женщин. Была установлена связь между режимом питания, преимущественно состоящим из овощей, фруктов, хлопьев, хлеба, богатого пищевыми волокнами, и… снижением риска преждевременных родов. Сами авторы осторожно отнеслись к своим наблюдениям и не стали делать однозначных выводов. Также была установлена связь между регулярным потреблением молочных продуктов с содержанием пробиотиков и, опять же, снижением преждевременных родов. К сожалению, в обоих случаях не проводилось никакого изучения состояния микрофлоры влагалища, и поэтому трудно сказать, был такой положительный результат связан с изменением микрофлоры или нет. Тем не менее беременным женщинам можно посоветовать сбалансированное питание, которое в любом случае пойдет им только на пользу!
10. Ну и, наконец, существует ли альтернатива пробиотикам?
Да. Теоретически существует еще два способа поддержания резидентных лактобактерий.
1. Предоставить необходимое топливо для поддержания жизнеспособности резидентных лактобактерий с помощью пребиотиков. Как правило, речь идет о сахарах со сложными составными названиями типа фруктоолигосахаридов (ФОС) и галактоолигосахаридов (ГОС), обеспечивающих питание лактобактериям и стимулирующих их размножение. На сегодняшний день клинических исследований в этой области крайне мало, поэтому однозначно утверждать об их действительной пользе, пожалуй, еще рано.
2. Второе решение относится в первую очередь к беременным женщинам и кажется очень интересным – это местные пробиотики (вагинальные свечи). Они позволяют клеткам слизистой влагалища производить гликоген, который лактобактерии будут использовать в качестве топлива. Но у некоторых женщин есть противопоказания даже для интравагинального применения эстрогенов. Главным образом это женщины, переболевшие раком вульвы или молочной железы. К тому же эстрогены могут вызывать такие неприятные побочные эффекты, как вагинальные кровотечения или напряжение и боли в груди. Примечательно, что в состав некоторых фармацевтических продуктов входят и эстрогены, и пробиотики.
Сочетание «пребиотик + пробиотик» (его называют «симбиотик»), очень часто используемое при лечении заболеваний органов пищеварения, в гинекологии встречается гораздо реже.
Что нужно запомнить?
• Посоветуйтесь с гинекологом или фармацевтом по поводу эффективности тех или иных лактобактерий: одни из них действительно очень эффективны, а другие – нет.
• Lactobacillus crispatus, L. gasseri, L. rhamnosus, L. plantarum, L. reuteri относятся к штаммам, эффективность которых была подтверждена клиническими испытаниями, и поэтому они, безусловно, будут полезны для большинства гинекологических нарушений.
• Отдавайте предпочтение тем фармацевтическим продуктам, в состав которых входит только один штамм.
• Пробиотики, продающиеся в аптеках, заслуживают больше доверия, поскольку их производят в лабораторных условиях. Способ производства не всегда гарантирует устойчивость штаммов.
• Отдавайте предпочтение интравагинальным пробиотикам.
• Каждая капсула должна содержать по крайней мере 100 миллионов или даже 1 миллиард бактерий – это указано на этикетке.
• Пробиотики можно принимать в течение длительного времени – одну неделю в месяц.
• Пробиотики не представляют никакой опасности для беременных женщин.
• У пробиотиков нет побочных эффектов.

