Книга: Маломобильный пациент
Назад: Длительная иммобилизация: что мы знаем и что нам кажется, что знаем?
Дальше: Психологический портрет маломобильного пациента
Интрига поликлиники-2016: реальная практика помощи маломобильным больным
С целью объективного изучения заболеваемости и причин смерти ДИП был проведен ретроспективный анализ 2803 карт пациентов, умерших в многопрофильном стационаре г. Москвы за 2011–2012 годы.
Здесь необходимо сделать отступление. Один из основоположников отечественной патологической анатомии И.В. Давыдовский утверждал: «Патологическая анатомия – это клиническая дисциплина, задача которой состоит в самостоятельном и совместном с лечащими врачами выяснении истинной природы страдания, и его нозологическая индикация». Поэтому и сегодня актуально звучат слова М.Я. Мудрова: «…должность врачей вскрывать умершего, коего лечили». Аутопсия – это самый правдивый и авторитетный учитель для врача. Аутопсии – это единственный метод борьбы с ошибками как объективного, так и субъктивного характера, обеспечивает оценку правильности выбранного метода диагностики и лечения. Словом, чтобы объективно судить о клиническом значении того или иного явления, нужны прежде всего результаты аутопсии. Вот поэтому мы и обратились к результатам патологоанатомического вскрытия умерших ДИП в стационаре.

Давыдовский И.В., патолог, основатель научной школы
Отбор пациентов велся на основании истории болезни и упоминания иммобилизации больного более 3 недель или наличия тяжелого заболевания, предполагающего неспособность к самостоятельному обслуживанию. Это были последствия после перенесенного ОНМК (плегии), тяжелый постоперационный период с постельным режимом, кахексии, наличие пролежней, тяжелые заболевания нервной системы с системным поражением мускулатуры, такие как боковой амиотрофический склероз, 4-я стадия болезни Паркинсона с выраженными постуральными нарушениями, акинетико-регидным синдромом, пациенты с выраженными когнитивными нарушениями в сочетании с выраженными вестибуло-атаксическим синдромом, переломы костей таза, позвоночника с неврологическим дефицитом, наличие контрактур и анкилозов в анамнезе и др.
В итоге из 2803 историй болезни были отобраны 302 (10,8 % от общего числа умерших в стационаре за 2 года), в которых имелись прямые или косвенные признаки, что умерший пациент являлся длительно лежачим. Это были пожилые люди, средний возраст которых составил 77,8±10,9 лет (66,9 % женщин и 33,1 % мужчин). Именно они и послужили основой для анализа заболеваемости и смертности ДИП, а также уточнения причин иммобилизации.
☝Милтон Эриксон – удивительный человек. В детстве он страдал дислексией, был лишен правильного цветоощущения и не различал звуки на высоте. В 17 он перенес еще и полиомиелит, но не сдался. Милтон разработал уникальную программу реабилитации, которая до 50 лет помогла ему жить полноценной жизнью. 29 лет своей жизни известный психиатр провел в инвалидном кресле. Но до последней минуты он не уставал повторять: «Если есть трудность, сделайте ее интересной для себя. Это поможет вам ее преодолеть».
Наиболее распространенная и сложная категория ДИП – это пожилые пациенты с ЦВБ, чаще с выраженными проявлениями хронической ишемии головного мозга, ввиду своих когнитивных, вестибулярных нарушений не покидающие пределы своей постели, или с последствиями ОНМК, сопровождающимися выраженными вестибулярными нарушениями, парезами и параличами. Это наиболее «запущенная» и труднокурабельная группа больных в связи с корорбидностью, когнитивно-мнестическими нарушениями, психологическими и социальными особенностями и, как правило, наиболее неблагоприятным прогнозом (рис. 10–13).
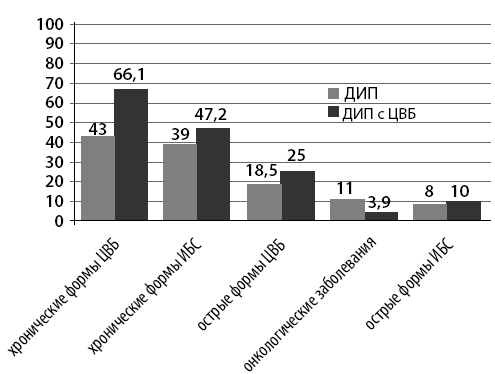
Рис. 10. Структура основого заболевания у ДИП по данным аутопсии
Действительно, как видно на рис. 10, ДИП с ЦВБ было больше, как правило, у них имелись чаще признаки ИБС, как острые, так и хронические формы. Это означает, что при осмотре ДИП с ЦВБ, вне зависимости от имеющейся клиники, необходим строгий ЭКГ-контроль, его мониторирование и при возможности выполнение ЭХОКГ.
Как известно, фоновое заболевание определяется как нозологическая единица (заболевание или травма), которая явилась одной из причин развития другого самостоятельного заболевания (состояния), отягощающее его течение и способствующее возникновению общих смертельных осложнений, приведших к летальному исходу. Как видно на рис. 11, чаще всего фоновой патологией у больных ДИП, в том числе в сочетании с ЦВБ, были АГ и СД, а это значит, что при ведении ДИП необходимо контролировать уровень АД и глюкозы крови.
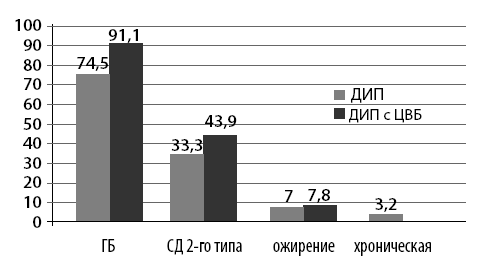
Рис. 11. Структура фонового заболевания у ДИП по данным аутопсии
Осложнение основного заболевания определяют как патологический процесс, патогенетически и/или этиологически связанный с основным заболеванием, утяжеляющий его течение и нередко являющийся непосредственной причиной смерти. Осложнение основного заболевания – это присоединение к заболеванию синдрома нарушения физиологического процесса, нарушения целостности органа или его стенки, кровотечения, острой или хронической недостаточности функции органа или системы органов.
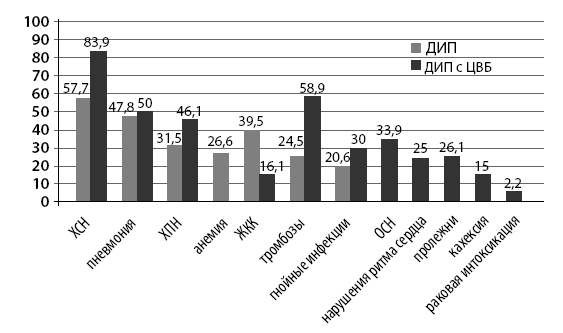
Рис. 12. Осложнения основного заболевания у ДИП по данным аутопсии
Среди всей группы осложнений основного заболевания выделяют одно важнейшее – смертельное осложнение. В нашем случае у ДИП чаще всего среди смертельных осложнений встречались ХСН, тромбозы, пневмония, ХПН, ЖКК, гнойные инфекции, анемия, нарушения ритма сердца. Понимая структуру осложнений, врач должен, с одной стороны, их выявлять, с другой – иметь арсенал лекарственных средств, предназначенных для профилактики и лечения этих осложнений.
Сопутствующие заболевания, поскольку они не способствуют смерти, не имеют причинно-следственной связи с основным заболеванием, не могут быть ассоциированы с причиной смерти. Однако они являются частью той коморбидной патологии, которая наблюдается у пожилых лиц, и явно не улучшают их качество жизни.
У наших пациентов галерея сопутствующей патологии представлена на рис. 13. В основном это ХОБЛ, ДГПЖ и другие хронические заболевания внутренних органов.
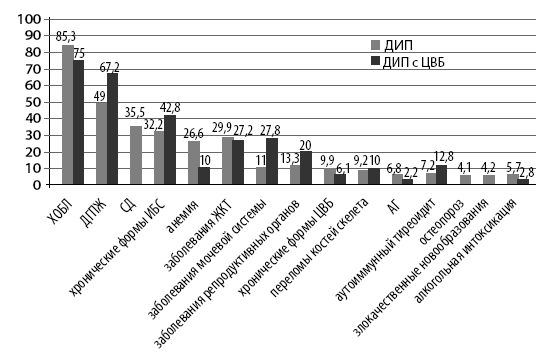
Рис. 13. Сопутствующие заболевания у ДИП по данным аутопсии
В целом все ДИП имели более четырех сопутствующих заболеваний в анамнезе, за исключением пациентов среднего возраста, причиной иммобилизации которых явились злокачественные новообразования.
Итак, зная причины, вызвавшие иммобилизацию, осложнения, которые ухудшают течение болезни и обеспечивают неблагоприятный прогноз, а также сопутствующую патологию, негативно влияющую на и без того некачественную жизнь больных, можно предложить некий алгоритм диагностики и лечения указанных пациентов.
Ну а пока рассмотрим реальную ситуацию на примере ведения ДИП в двух поликлиниках Москвы. Для реализации данной задачи были опрошены все участковые врачи на предмет наличия у них таких пациентов на каждом прикрепленном участке. Проанализированы все амбулаторные карты пациентов, регулярно вызывающих врача на дом, или больных, к которым врач сам активно приходит на дом при помощи паспортов участка. В результате найдено 147 карт ДИП. Пациенты были лично посещены на дому с целью определения мобильности, причины и сроков иммобилизации, уточнения проводимого лечения.
Как видно из рис. 14, две трети пациентов имели АГ, однако лечение получали лишь 70 % из них, в том числе треть – только в виде монотерапии.
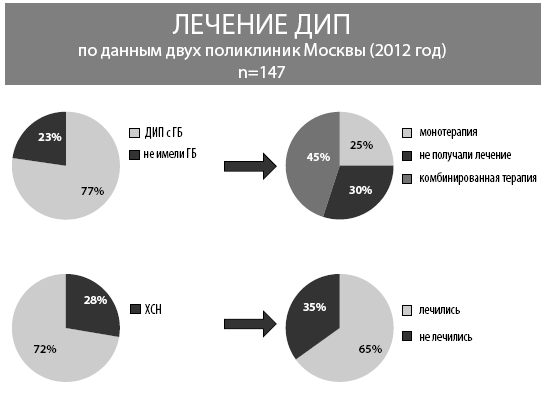
Рис. 14. Лечение ДИП в поликлинике (п=147)
Надо отметить, что в подавляющем большинстве у ДИП была изолированная систолическая гипертония, что характерно для старческого возраста, когда в генезе повышения АД на первый план выходит избыточная жесткость артерий.
При тяжелом течении гипертонической болезни ускоряется темп нарастания психоневрологических расстройств, происходит более раннее проявление церебральных нарушений и возникает высокий риск развития лакунарного инсульта.
Как правило, наши пациенты получали монотерапию эналаприлом, треть – диуретики, 22 % больных – бета-адреноблокаторы, 33 % – БКК, в 14 % амбулаторных карт встречались записи о назначении клофелина и магния сульфата для купирования гипертонических кризов. Примерно в 30 % у ДИП были проявления ХСН, но только 65 % из них лечились. Примерная ситуация была и у пациентов с ФП: у трети она была диагностирована, а в 20 % лечение назначено не было. Подобные соотношения были и в случаях анемии (рис. 15).
Что касается конкретных препаратов, то следует отметить, что 40 % ДИП получали нитраты, обоснованием служили диагнозы врачей – стенокардия напряжения (?!). И это у больных, у которых нагрузки вообще не могло быть по определению.
Таким образом, все пациенты имели высокий сердечно-сосудистый риск. Однако отсутствовали сартаны в комбинации с БКК, ни в одной карте не было указаний на назначение гиполипидемических препаратов. Хотя хорошо известно, что нарушение липидного обмена является одним из факторов риска инсульта и прогрессирования хронической ишемии мозга.
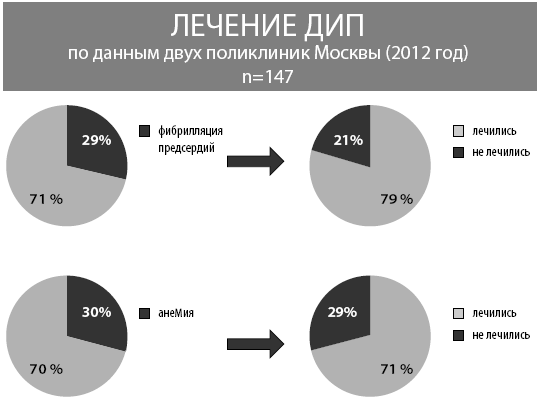
Рис. 15. Лечение ДИП в поликлинике (п=147)
Не получали пациенты и препараты АСК или другие антиагреганты. Хотя хорошо известно, что одним из самых эффективных подходов к профилактике ССЗ является применение АСК, что было многократно подтверждено, в том числе в мета-анализе, объединившем 287 рандомизированных клинических исследований с участием 135 тысяч пациентов.
В другом мета-анализе, включавшем 18 778 больных, перенесших инфаркт миокарда, 27-месячный прием АСК уменьшил на четверть вероятность сердечно-сосудистых осложнений и нефатального инсульта, на половину – нефатального ИМ и общую сердечно-сосудистую смертность. АСК неселективно инактивирует ЦОГ, приводя к торможению агрегации тромбоцитов, обладает противовоспалительными эффектами, оказывая влияние не только на медиаторы воспаления – цитокины, но и на оксид азота (NO).
С другой стороны, АСК приводит к ингибированию простагланидина Е, обеспечивающего основной резерв защиты слизистой ЖКТ, и может вызывать апоптоз эпителиальных клеток, что является причиной развития осложнений со стороны ЖКТ. Поэтому для решения вопроса о приеме АСК следует учитывать как общий риск сердечно-сосудистых заболеваний, так и вероятность ЖКК.
Сегодня существует несколько вариантов АСК: обычные таблетки, кишечнорастворимые (аспирин кардио) и комбинированные с антацидами (так называемая буферная форма).
Мета-анализ сравнения безопасности препаратов АСК показал, что наименьшую частоту развития осложнений со стороны органов ЖКТ имеет аспирин кардио.
Иллюстрацией этому служат наблюдения Е.Ю. Булаховой с соавторами, согласно которым через год аспирин кардио вызывал наименьшую частоту развития диспепсии по сравнению с другими формами АСК (рис. 16).
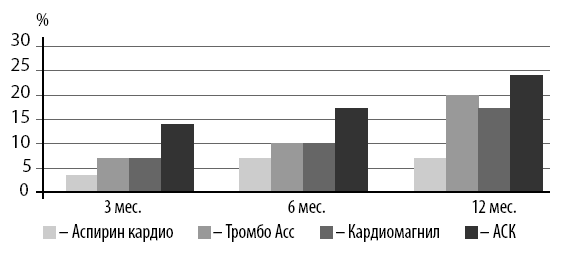
Рис. 16. Частота развития диспепсии на фоне применения различных препаратов, содержащих АСК
Более того, аспирин кардио продемонстрировал и достоверно меньшую частоту развития эрозивно-язвенных поражений слизистой оболочки верхних отделов ЖКТ (рис. 17).
Приведенные данные – это еще одно доказательство необходимости обращать особое внимание на безопасность терапии препаратами АСК. А при выборе предпочтение отдавать оригинальному препарату – аспирину кардио, подтвердившему высокую гастропротекцию.
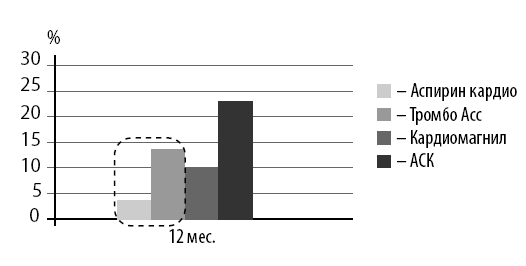
Рис. 17. Частота развития эрозивно-язвенных поражений слизистой оболочки верхних отделов ЖКТ на фоне применения препаратов, содержащих АСК
Не было обоснованной терапии и у больных с ЦВБ. Беспорядочные назначения вазоактивных препаратов и ноотропов (64 %), в 41 % – метаболические корректоры, в 27 % – препараты, улучшающие микроциркуляцию, и у 9 % проводилась терапия повышенными дозами витаминов и холинергическими средствами.
Пациенты с анемией без уточнения причины получали препараты железа, в основном в виде 2-валентных форм, а современную сахароснижающую терапию метформином и инкретинами не получал ни один пациент с СД (рис. 18).
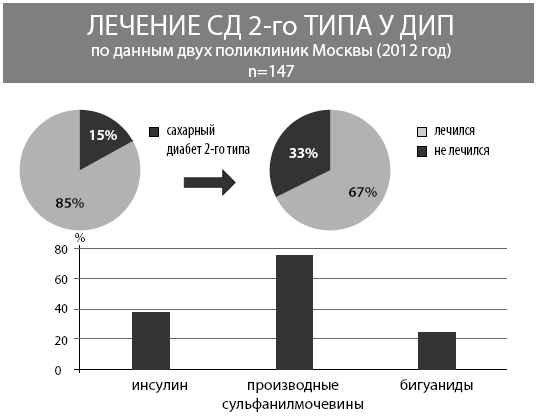
Рис. 18. Лечение СД у ДИП в поликлинике
При анализе амбулаторных карт наших больных при постановке диагноза пневмония или хронический бронхит в стадии обострения ни одному пациенту не было проведено рентгенологическое исследование легких. При этом назначались антибактериальные препараты. Преимущественно это были цефалоспорины 1-го поколения (рис. 19). Также назначались муколитики и обильное теплое питье.
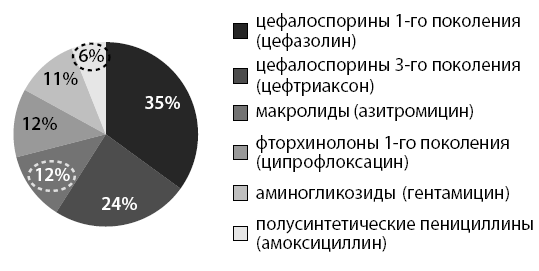
Рис. 19. Антибактериальная терапия внебольничной пневмонии у ДИП в поликлинике
Назад: Длительная иммобилизация: что мы знаем и что нам кажется, что знаем?
Дальше: Психологический портрет маломобильного пациента

