Книга: Клиническая наркология.
Назад: 2.16. Дифференциальный диагноз
Дальше: Глава 3 Наркомании и токсикомании
2.17. Терапия алкогольных психозов
В течение многих десятилетий в основе терапевтических рекомендаций по лечению больных острыми алкогольными психозами лежало естественное стремление способствовать исчезновению тех или иных клинических проявлений заболевания. Первостепенное значение придавалось борьбе с бессонницей, возбуждением, сердечно-сосудистой недостаточностью. Этот же по существу принцип лежал и в основе терапевтических рекомендаций, которые исходили из того, что бессонница и возбуждение являются проявлением процесса возбуждения в коре головного мозга, а лучшая терапия — та, которая способствует распространению торможения в коре головного мозга. Поэтому назначались различные седативные и снотворные средства. Даже этиловый спирт назначался только потому, что он якобы вызывает торможение в коре головного мозга.
Таблица 2.1
Дифференциальная диагностика острых алкогольных галлюцинозов
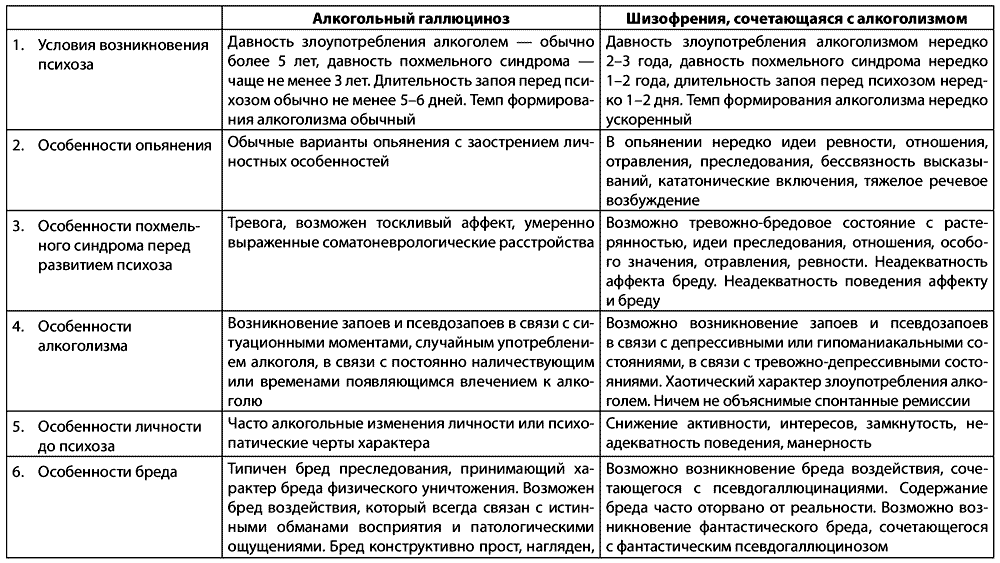
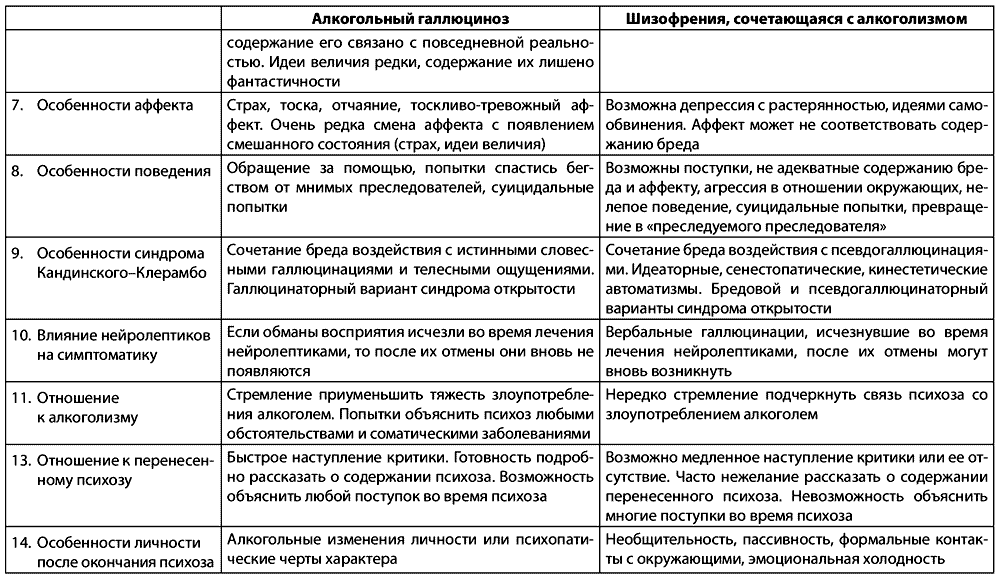
Таблица 2.2
Дифференциальная диагностика острых алкогольных параноидов
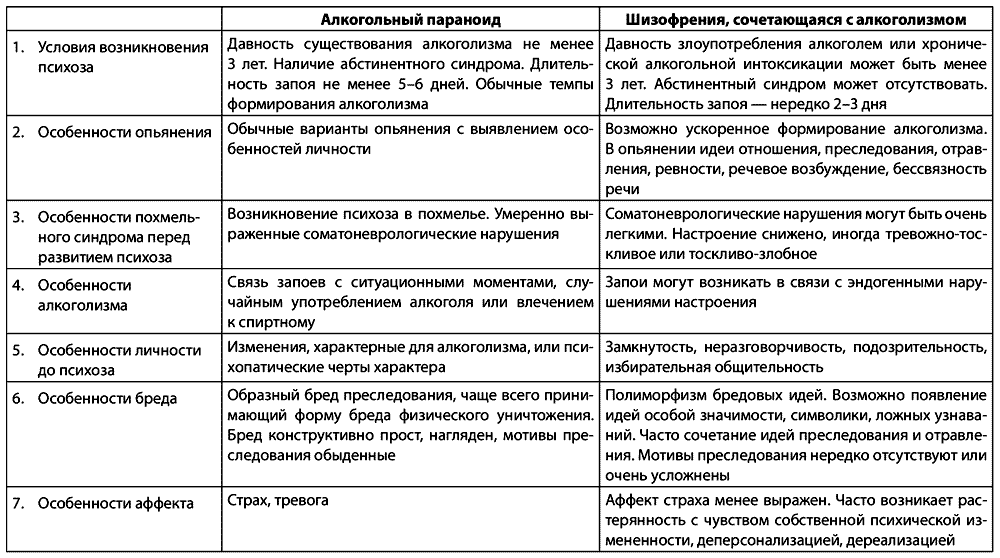
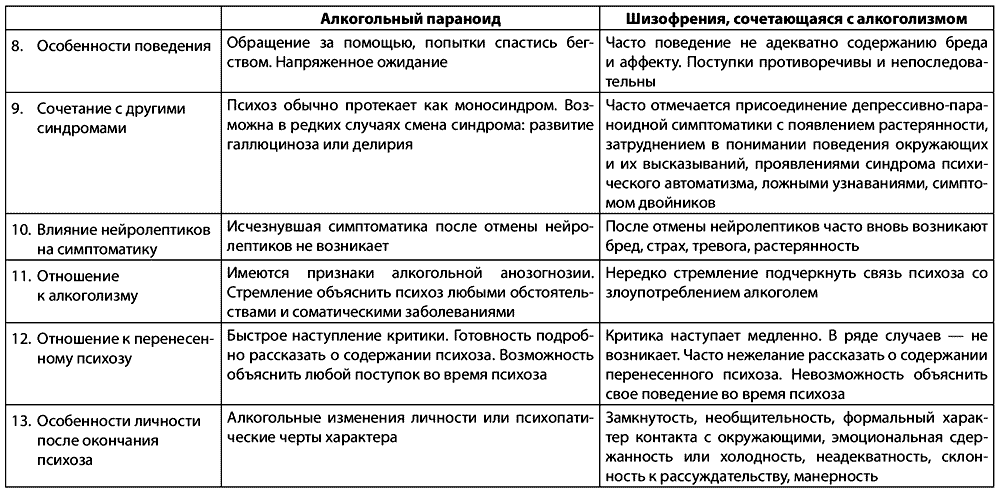
Таблица 2.3
Дифференциальная диагностика алкогольного фантастического делирия и эндогенного онейроида
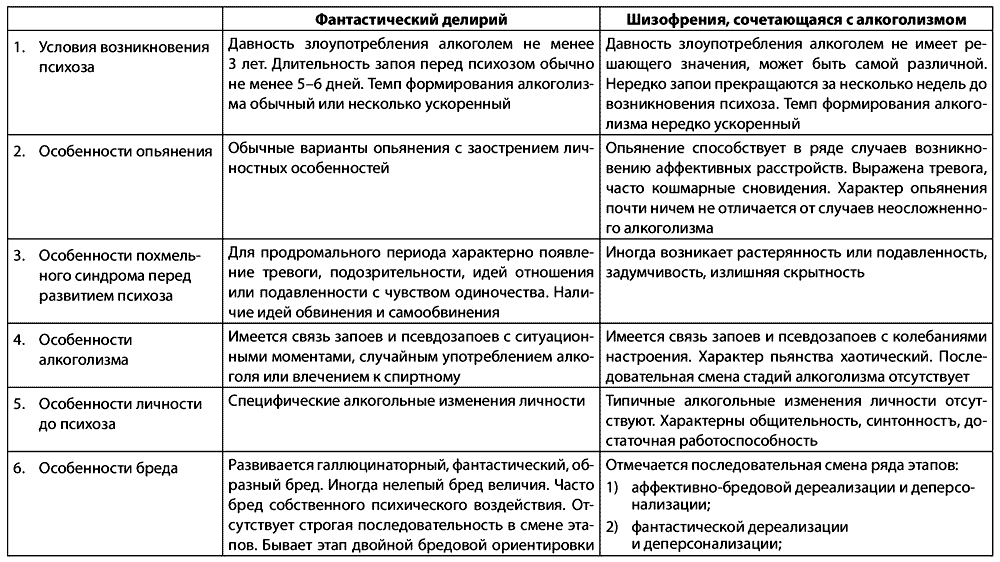
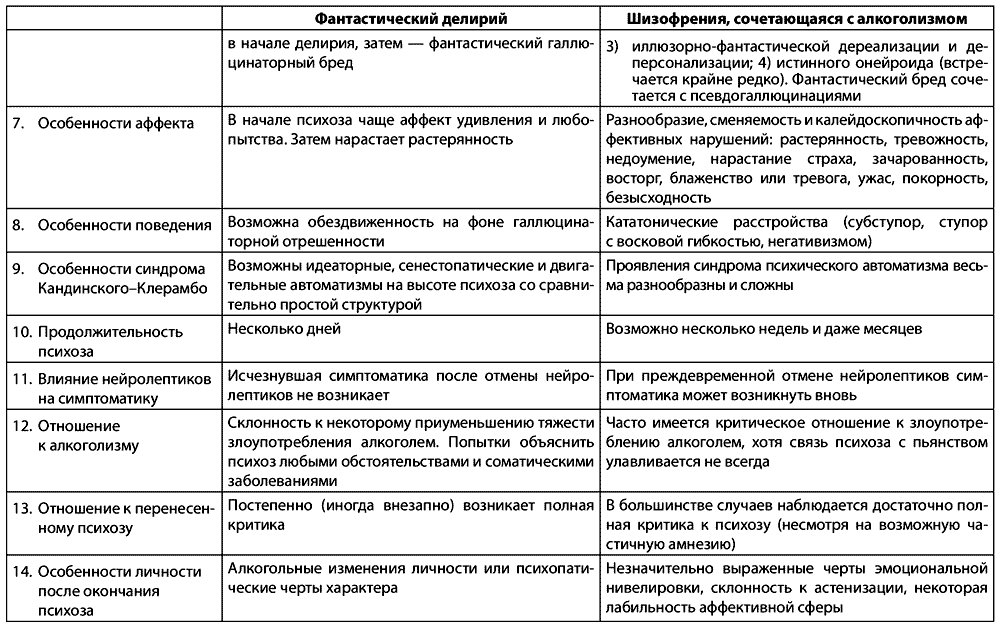
2.17.1. Купирование типичных делириев
Купирование типичных делириев отличается по задачам и по набору препаратов от лечебных мероприятий при лечении больных тяжело протекающим делирием.
Основные задачи при купировании легко протекающих делириев и типичной белой горячки следующие: устранение бессонницы и возбуждения, поддержание сердечно-сосудистой деятельности, восполнение потери жидкости. Это достигается за счет использования средств с седативным действием и гипнотиков. Очень хорошо зарекомендовало себя сочетание 0,5–0,6 г амитал-натрия с 90-100 мл 40° спирта, амитал-натрий может быть заменен на 0,4 г фенобарбитала. Из других средств широко используется диазепам (седуксен), который вводится внутривенно или внутримышечно по 20–40 мг. Успешным является и применение мепробамата по 200–400 мг внутрь или внутримышечно. Широкое распространение получило применение хлорметиазола (геминеврина), который назначается по 250–500 мг внутрь или вводится медленно внутривенно в виде 0,8 % раствора по 500 мл в сутки. Наступления сна удается добиться и с помощью медленного капельного вливания 30–40 мл 20 % раствора оксибутирата натрия. Особенно эффективно введение оксибутирата натрия после введения седуксена. В случае выраженного возбуждения вводят внутримышечно или внутривенно 10–15 мг галоперидола. Использовались также различные сочетания седатиков и снотворных: 0,5 г амитал-натрия и 50 мг димедрола или 50 мг димедрола вместе с 50 мг пипольфена внутримышечно. В некоторых случаях прибегают к внутримышечному введению 1 г гексенала в виде 10 % раствора или внутримышечному введению 10 мл 5 % раствора тиопентала натрия. Купирование делирия по методу Семы и соавт. состоит в последовательном назначении 100–150 мл 40° спирта и 0,4 г фенобарбитала (смесь Попова), введении 4–8 мл 0,5 % раствора диазепама (реланиума) внутривенно, введения 40–50 мл 20 % раствора оксибутирата натрия капельно внутривенно, внутримышечного введения 15 мг галоперидола. Дополнительно вводится 400 мл полиионного раствора или гемодеза капельно внутривенно. Для поддержания сердечно-сосудистой деятельности вводят 2 мл кордиамина, 0,5 мл 0,05 % раствора строфантина (медленно внутривенно) или 0,5 мл 0,06 % раствора коргликона на глюкозе (медленно внутривенно). Всем больным вводят ежесуточно 2–3 мл 5 % раствора витамина В1, 3–4 мл 5 % раствора витамина С, 1 мл 5 % раствора витамина В6. Основное правило при назначении тех или иных средств состоит в том, что частота введения и дозировка препаратов определяются эффективностью предшествующей дачи медикаментов. Главная задача — добиться многочасового сна. Если после многочасового сна делирий возобновляется, следует переходить к терапии, рекомендуемой для купирования тяжело протекающей белой горячки. Во всех случаях включение в комплексную терапию 40° спирта приводит к более быстрому купированию психоза, сокращению длительности постпсихотического астенического состояния.
Тяжелая белая горячка — психоз, сопровождающийся выраженными нарушениями гомеостаза. Поэтому задачи терапии формулируются иначе, чем при лечении больных легкими и средними по тяжести делириями. Эти задачи следующие.
1. Детоксикация, под которой понимается устранение гипоксии, ацидоза, гипоавитаминоза.
2. Коррекция водно-электролитного обмена и кислотно-основного состояния.
3. Предупреждение отека легких и мозга, борьба с отеком мозга.
4. Устранение гемодинамических, сердечно-сосудистых нарушений.
5. Нормализация дыхания, если оно нарушено.
6. Устранение нарушений деятельности печени и почек.
7. Борьба с возбуждением и бессонницей.
Главная задача — нормализация соматического состояния, а не устранение галлюцинаторного помрачения сознания. Вместе с тем, чтобы приступить к выполнению основных задач, приходится вначале купировать возбуждение и, не теряя времени, начинать инфузионную терапию. Первостепенное значение имеет характер нарушения водно-электролитного обмена. Приходится иметь дело с двумя вариантами тяжелого делирия:
1) протекающего с прогрессирующим обезвоживанием и гиповолемией;
2) с гипергидратацией и гиперволемией.
При обезвоживании возникают декомпенсированный метаболический ацидоз, полицитемическая гиповолемия, увеличивается содержание натрия в плазме крови и уменьшается его концентрация в эритроцитах, уменьшается количество калия в эритроцитах и в плазме.
При гипергидратации компенсированный и метаболический ацидоз сменяется декомпенсированным, идет рост полицитемической гиперволемии, увеличивается содержание калия в плазме крови и натрия в эритроцитах, снижается количество калия в эритроцитах и натрия в плазме крови. Это закономерно наблюдается при мусситирующем делирии, аментивных состояниях, сопоре и коме.
По содержанию ионов натрия и калия можно судить о тяжести психоза точно так же, как и по неврологическому и психическому статусу. При легком делирии содержание натрия составляет 13–17 мкмоль/л, калия — 85–90 мкмоль/л. При среднем по тяжести делирии содержание натрия — 20–24 мкмоль/л, калия — 65–80 мкмоль/л. При тяжелом делирии содержание калия — 3,5 мкмоль/л, эритроцитарного натрия — 24 мкмоль/л. Когда содержание калия приближается к 3,5 мкмоль/л, начинает формироваться отек мозга, снижение калия ниже этой цифры свидетельствует об отеке мозга (Савченко Л.М., 1999).
Поэтому при современной терапии больных белой горячкой необходимо контролировать содержание калия и натрия в крови, а также рН крови.
Проведение детоксикации предусматривает использование таких препаратов, как поливидон-гемодез, декстран-70, декстран-40, трисоль, хлосоль, раствор Рингера, 5 % глюкоза, сульфат магния, тиосульфат натрия. Иногда используется и унитиол. Из мочегонных средств применяются очень широко маннитол, фуросемид, ацетозаламид, триампур. Существовало мнение, что от фуросемида лучше отказаться, так как олигурия — защитная реакция организма. Практика опровергла эту точку зрения, и препарат с успехом применяется для выведения избытка жидкости.
Обязательно назначаются витамины комплекса В (тиамин, пиридоксин), витамин С, никотиновая кислота, рутин. Особое значение имеет введение больших дозировок витамина В1. Суточные дозировки могут достигать 1000 мг, тиаминовые шоки практически никогда не возникают. Даже после внутривенного введения 250 мг тиамина иногда очень быстро на короткое время проясняется сознание.
Полезным является введение ноотропила в больших дозировках; раньше назначали до 5–8 г, теперь — до 20–30 г.
Для купирования возбуждения используются оксибутират натрия (60–80 мл 20 % раствора в сутки), который не только вызывает глубокий сон, но и способствует лучшей переносимости гипоксии. Прибегают также к внутривенному введению 2 % раствора тиопентала натрия.
Широко используются глюкокортикоиды: гидрокортизон и преднизолон. Действие их многообразное. Особое значение имеет поддержание артериального давления. При его снижении вводят за сутки 80 мг преднизолона, при возникновении коллапса — одномоментно до 120–150 мг.
Особое место занимает введение этилового спирта в виде смеси Попова (спирт в сочетании с 0,4 г фенобарбитала). Купировать спиртом тяжелый делирий невозможно, но с его помощью удается стабилизировать состояние, выиграть время для проведения активной инфузионной терапии.
Для купирования возбуждения можно использовать диазепам (седуксен) в сочетании с галоперидолом или оксибутиратом натрия.
Грубой ошибкой является назначение таких препаратов, как хлорпромазин (аминазин) и левомепромазин (тизерцин), введение этих мощных альфа-адренолитиков может привести к возникновению коллапса.
По мнению ряда авторов, хорошие результаты в терапии алкогольной зависимости демонстрирует применение тиаприда (тиапридал), который показан для купирования психомоторного возбуждения и агрессивных состояний, особенно при хроническом алкоголизме. В сочетании с другими психотропными средствами он может быть включен в комплексную терапию тяжело протекающего алкогольного абстинентного синдрома.
Тиаприд (тиапридал) обладает слабым антипсихотическим, выраженными противотревожным, анальгезирующим и противорвотным эффектом и хорошо купирует абстинентную симптоматику, пределириозное и делириозное состояния. Препарат практически не вызывает экстрапирамидных расстройств, не метаболизируется в печени, что позволяет использовать его при алкогольном поражении печени. Тиаприд (тиапридал) эффективен при лечении разнообразных гиперкинезов и тиков, а также алкогольного тремора. Он показан и для противорецидивного лечения, благодаря ослаблению патологического влечения и нормализации психопатологических проявлений (состояния неустойчивой ремиссии, особенно такие, как конфликтность, раздражительность, плохо контролируемая агрессивность).
В отличие от многих нейролептиков тиаприд редко вызывает экстрапирамидные расстройства, побочные эффекты со стороны сердечно-сосудистой системы, желудочно-кишечного тракта, повышение внутриглазного давления, задержку мочи. Хорошая переносимость определяет возможность широкого применения тиаприда (тиапридала) при лечении психических нарушений, сочетающихся с соматической патологией.
Из других способов и методов получили распространение плазмаферез, гипербарическая оксигенация, поверхностная церебральная гипотермия, энтеросорбция.
Лучше всего тяжелые белогорячечные состояния купировать в условиях реанимационного отделения, где имеются возможности для проведения терапии с учетом биохимических показателей.
При обезвоживании проводится регидратация. Жидкость вводится в большем объеме, чем выделяется мочи, из расчета: суточный диурез + 400 мл и еще 400 мл на каждый градус температуры тела выше 37 °C. Лечение считается эффективным, если диурез увеличивается на 400–500 мл. Используется 5 % глюкоза с инсулином, раствор Рингера по 2–3 л/сут, изотопический раствор хлорида натрия, гемодез, реополиглюкин по 400-1500 мл/сут, декстран-40, декстран-70.
При гипергидратации отмечаются переполнение шейных вен, периферические отеки, признаки отека мозга. Используется 10–12 % глюкоза с инсулином, 50-100 мл 30 % хлорида калия или панангин, фуросемид, маннит. Добиваются, чтобы количество мочи на 10 % превышало количество введенной жидкости.
При той и другой форме делирия отмечается возникновение метаболического ацидоза. Коррекция кислотно-основного состояния достигается с помощью 5 % бикарбоната натрия, вводимого на основе лабораторных показателей. Вводятся кокарбоксилаза, дисоль, хлорид калия. Необходимо также улучшить деятельность сердечно-сосудистой системы, устранить нарушения легочной вентиляции, нарушения деятельности печени, почек.
Очень важной задачей является поддержание кровообращения на основе оценки объема циркулирующей крови, сердечного выброса, периферического сопротивления. Конечно, это можно сделать только в условиях реанимационного отделения.
При гиповолемии (недостаточный объем циркулирующей крови) введение 20–30 мл жидкости быстро улучшает состояние, при гиперволемии — ухудшает.
При гиперволемии и сердечной недостаточности отмечаются глухие тоны сердца, тахикардия, одышка, влажные хрипы в легких, переполнение шейных вен, периферические отеки, гипергидроз, озноб. Вводятся препараты, повышающие давление крови: дофамин, норадреналин, дополнительно дигоксин, внутривенно — электролиты; ингалируют кислород.
При гиповолемии кожа сухая, горячая, черты лица заострившиеся, губы цианотичны, отмечаются спадение шейных вен, угнетение рефлексов. Развивается сердечно-сосудистая и дыхательная недостаточность. Введение вазопрессоров противопоказано из-за опасности возникновения сердечного шока. Объем циркулирующей крови восполняется введением 1–4 л жидкости, глюкозы с инсулином, декстрана-40, декстрана-70.
В основе нарушения сердечного ритма лежит дефицит ионов магния и калия. При тахиаритмии вводят сульфат магния, хлорид калия, назначают обзидан, новокаинамид.
Отек и гипоксия мозга вызываются гемодинамическими нарушениями, токсикозом, повышенной проницаемостью сосудов, нарушением водно-электролитного обмена. Используются маннитол, лазикс. Введение лазикса может привести к общему обезвоживанию. Назначают гидрокортизон и преднизолон для нормализации проницаемости сосудов, предотвращения накопления воды в клетках мозга.
Гипоксию устраняют введением витаминов, ноотропила, АТФ. Проводят локальную, поверхностную церебральную гипотермию (пузыри со льдом на область магистральных сосудов, термошлем с холодной водой).
Стойкую гипертермию устраняют не только с помощью пузырей со льдом, но и вводя 2 мл 50 % раствора анальгина.
Нарушения дыхания могут быть обусловлены нарушением деятельности мозга и обтурацией легочных путей (слизь, западение языка, воспаление, застойные явления). Больных необходимо поворачивать, а слизь отсасывать электроотсосом.
Нарушение функционирования печени требует назначения хлорида холина, сирепара, метадоксила.
Продолжительность инфузионной терапии определяется состоянием больного, обычно она продолжается от 12 до 36 ч. Когда нормализуется физическое состояние и наступает сон, инфузионную терапию прекращают.
Инфузионную терапию всем делирантам проводить невозможно. Показания для ее проведения — возникновение тяжелой белой горячки, переход типичного делирия в тяжело протекающий.
2.17.2. Лечение больных алкогольным галлюцинозом
При лечении больных острым алкогольным галлюцинозом обязательно учитывается не только психопатологическая, но и неврологическая симптоматика. Так, если вербальный галлюциноз сочетается с грубыми вегетативными расстройствами и выраженными неврологическими нарушениями (проливной пот, генерализованный тремор, грубая атаксия), лечение лучше проводить, используя методики для купирования делирия.
Обычно для купирования галлюциноза назначается галоперидол, трифлуперидол (триседил), трифлуоперазин (трифтазин). Хорошим сочетанием является внутримышечное введение 10–15 мг галоперидола и 20–40 мг диазепама (реланиума). Можно также вводить хлорпромазин (аминазин) по 50 мг на инъекцию и левомепромазин (тизерцин) по 50 мг на инъекцию. Одновременно вводится внутримышечно 10–20 мл 40 % раствора сернокислой магнезии. Все больные должны получать витамины В1, С, никотиновую кислоту, витамин В6 в обычных терапевтических дозировках. Нейролептики отменяются после полного исчезновения бреда и галлюцинаций. Если после отмены нейролептиков через некоторое время вновь возникают вербальные галлюцинации, речь обычно идет о сочетании алкоголизма с эндогенным психическим заболеванием.
Для лечения больных затяжными алкогольными галлюцинозами используются нейролептики с выраженным антипсихотическим эффектом (галоперидол, трифлуперидол, трифлуоперазин). В тех случаях, когда выражены депрессивные расстройства, можно использовать перфеназин (этаперазин) (до 20–30 мг в сутки) в сочетании с антидепрессантами: имипрамин (мелипрамин) 50–75 мг, амитриптилин по 50–75 мг, пирлиндол (пиразидол) до 150 мг, пипофезин (азафен) — 150–200 мг в сутки. При недостаточной эффективности нейролептиков присоединяют инсулинотерапию. В утренние часы вводятся гипогликемические дозы инсулина, во второй половине дня назначаются нейролептики.
Лечение больных хроническим алкогольным галлюцинозом — наиболее трудная задача. С помощью нейролептиков и транквилизаторов можно купировать обострение состояния, вызванное очередным запоем. Однако добиться исчезновения обманов восприятия с помощью нейролептиков не удается. Больные обязательно должны получать витаминотерапию. Надежда на исчезновение обманов восприятия и бреда может быть связана только с абсолютным воздержанием от употребления алкоголя.
Всем больным после исчезновения психотической симптоматики необходимо проводить противоалкогольную терапию, в том числе психотерапию.
2.17.3. Лечение больных алкогольным параноидом
Строится с учетом особенностей симптоматики. При остро возникшем бреде преследования, сочетающемся с аффектом страха, показано применение нейролептиков с антипсихотическим действием. Эффективно применение хлорпромазина (аминазина), левомепромазина (тизерцина) по 100–150 мг/сут внутримышечно. Медленное внутривенное введение 50 мг хлорпромазина (аминазина) быстро приводит к наступлению сна. После пробуждения аффект страха обычно не столь выражен, а поведение становится более упорядоченным. Весьма эффективно назначение галоперидола по 10–15 мг/сут, трифлуоперазина (трифтазина) по 20–40 мг/сут. Можно сочетать галоперидол с парентеральным введением 20–40 мг диазепама (седуксена). Нейролептики отменяются только тогда, когда появляется критика к перенесенному психозу.
При возникновении затяжных параноидов, сопровождающихся тревожно-тоскливым состоянием, нейролептики даются одновременно с антидепрессантами. Можно использовать амитриптилин, кломипрамин (анафранил) в средних терапевтических дозах (75-100 мг/сут), а также хлорпротиксен (15 мг 3 раза в сутки).
Если в структуре алкогольного затяжного параноида доминируют тоскливый аффект и бред преследования, может быть использован имипрамин (мелипрамин) до 100 мг/сут в сочетании с диазепамом (седуксеном) до 40 мг/сут и нейролептиками (галоперидол, трифлуоперазин).
Антидепрессанты отменяются только тогда, когда достигнута нормализация настроения. При любых формах алкогольных параноидов проводится витаминотерапия (витамины В1, С, РР).
После окончания психоза целесообразно провести курс противоалкогольной терапии. Поддержание ремиссии — это профилактика возникновения повторных алкогольных психозов.
2.17.4. Лечение больных алкогольным бредом ревности
Для лечения используются нейролептики с выраженным антипсихотическим действием (галоперидол, трифтазин, стеметил), иногда проводится курс инсулинотерапии. Очень важно проводить противоалкогольное лечение, так как возобновление пьянства легко может привести к актуализации идей ревности. В некоторых случаях безопасное существование жен возможно только после развода с больными.
2.17.5. Лечение больных алкогольными энцефалопатиями
Наиболее эффективно применение витаминотерапии в сочетании с ноотропами. Особое место занимает назначение витамина В1, особенно при энцефалопатии Гайе-Вернике, при энцефалопатии с картиной бери-бери. При возникновении пеллагрозных расстройств проводится лечение поливитаминами с повышением дозировок никотиновой кислоты.
Назад: 2.16. Дифференциальный диагноз
Дальше: Глава 3 Наркомании и токсикомании

