Книга: Благодарный позвоночник. Как навсегда избавить его от боли. Домашняя кинезиология
Назад: Все беды от прямохождения! Или нет?
Дальше: Три несуществующих болезни
Все о мышцах
Три вида патологического состояния мышц
Один из важнейших этапов лечения – это правильная диагностика.
Для того чтобы с успехом что-то лечить, нужно сначала определить причину заболевания, причину боли. И второе – это составить нужный алгоритм, правильную последовательность устранения дисфункций.
Очень часто пациенты хотят узнать, в чем же причина их боли. И вы удивитесь, но одна из частых причин боли в спине, артроза суставов, грыжи диска, дегенеративно-дистрофических изменений позвоночника, остеохондроза – это ваши повседневные движения, которые делаются неправильно.
Но делаете вы это неосознанно. И происходит это потому, что часть мышц, которые участвуют в каком-либо движении, работает неправильно. Они либо не напрягаются в нужный момент, оставаясь расслабленными (гипотоничная мышца). Либо, выполняя функцию другой мышцы, напрягаются и за себя, и за рядом расположенную мышцу (избыточно напряженная мышца). Либо из-за слабости антагониста не происходит полноценного растяжения мышцы во время движения, и мышца привыкает постоянно находиться в укороченном состоянии (укороченная мышца).
Это три вида патологического состояния, в котором может находиться мышца. Каждое из них ужасно по-своему, и у каждого есть свои причины.
Как видите, укорочение и избыточное напряжение мышцы всегда связаны с наличием слабой, гипотоничной мышцы и являются следствием.
Первичное нарушение, которое в первую очередь необходимо обнаружить и устранить, – это именно мышечная гипотония.
Но сделать это крайне сложно, потому что гипотоничная мышца никогда не болит.
Например, слабеет ягодичная и чрезмерно напрягается грушевидная, пытаясь компенсировать слабость ягодичной (синдром седалищного нерва), слабеют длинные разгибатели шеи, и вместо них начинают работать короткие разгибатели (синдром позвоночной артерии и головная боль в затылке), группа подзатылочных мышц.
Или самый распространенный пример с укорочением малой грудной мышцы, которое происходит из-за слабости ромбовидной и средней трапеции (синдром малой грудной мышцы, онемение пальцев рук, боль в руке).
Все коварство гипотоничных мышц в том, что они не болят. А все болевые ощущения появляются из-за напряженных и укороченных мышц, которые сдавливают нервы, ограничивают и изменяют движения в суставах, раздражая болевые рецепторы, кровеносные и лимфатические сосуды.
Это в свою очередь вызывает уже следующую группу нарушений. И проблемы нарастают как снежный ком, катящийся с горы, так как все больше и больше мышц и суставов вовлекаются в патологический процесс.
Почему мышца перестает работать?
В чем же причина того, что мышца выключается из работы и становится не способной к своей самой основной функции?
На первом месте – это нарушение иннервации. Как вы знаете, к каждой мышце подходит нерв, по которому нервный импульс из головного мозга устремляется к вашей мышце, когда вы хотите сделать движение. Но если где-то происходит сдавливание, компрессия, пережатие нерва, то импульс либо не доходит до мышцы, либо это происходит в искаженном виде и мышца теряет способность к сокращению.
Допустим, такая ситуация произошла с бедренным нервом, который иннервирует прямую мышцу бедра, что при шаге выносит ногу вперед. Необходимо сделать шаг, а нужная мышца не работает. Что произойдет? Вместо нее включится другая, способная сделать похожее движение и у которой все порядке с иннервацией.
Например, приводящая мышца, и тогда нога будет выходить вперед под углом с развернутым носком наружу. Иногда бывает так, что и ее иннервация нарушена, как, например, при компрессии сразу нескольких корешков нервов. Это случается из-за укорочения поясничной или квадратной мышцы поясницы, когда все мышцы ноги становятся гипотоничными. В этом случае ногу вперед вместе с тазом начинает выносить косая мышца живота.
Из всех причин гипотонии мышцы компрессия нерва – самая опасная и, в отличие от других, при устранении компрессии нерва мышца не всегда сразу начинает полноценно работать.
Как правило, это нарушение сопровождается еще и мышечной атрофией – мышца резко уменьшается в размере. Чем меньше мышца становится способной к напряжению, тем более выражена атрофия.
Также от длительного сдавления страдает и сам нерв. Происходит его разрушение, и он теряет способность проводить нервный импульс. Этот процесс называется демиелинизация нерва. Но он также обратим при устранении причины. Но в этом случае восстановление может занимать месяцы и годы в зависимости от тяжести и длительности гипотонии, атрофии и, конечно, возраста.
Случай из практики
Пару лет назад было два похожих случая. Два пациента: одному 65 лет, второму – 20. У обоих парез стопы. Стопа практически висит, и нет движений ни в пальцах, ни в самой стопе. Плюс ночные жгучие боли. Оба хромают. Двадцатилетний восстановился в течение месяца, а тот, что постарше, в течение года.В обоих случаях причиной боли и слабости стопы было сдавление нерва на нескольких уровнях: на уровне межпозвонкового отверстия, также из-за укорочения поясничной, квадратной мышцы поясницы, грушевидной мышцы, разгибателей бедра, икроножной мышцы.Чтобы освободить нерв и восстановить иннервацию, было необходимо устранить укорочение и избыточное напряжение всех этих мышц. А для этого выявить для каждой мышцы причину, которая заставляет ее находиться в напряженном и укороченном состоянии.Проделав все это, в итоге мы смогли восстановить движения в стопе и устранить боли в ноге.
Травма мышцы
Это самая частая и самая легко и быстро устранимая причина мышечной слабости. Любая, даже незначительная травма может привести к выключению мышцы или ее части.
Чаще всего при травме мышцы перестает работать не вся мышца, а только поврежденный ее участок. И бывает так, что в одной и той же мышце часть – гипотоничная, а часть – избыточно напряженная, так как ей приходится выполнять повышенную нагрузку.
Для того чтобы включить мышцу, в данном случае применяется массаж мышцы в местах ее крепления и в месте перехода брюшка мышцы в ее сухожилие.
Чаще всего по этой причине не работают следующие группы мышц:
• длинные разгибатели шеи,
• ромбовидные,
• средняя и нижняя трапеция.
Случай из практики
Несколько лет назад ко мне обратился мастер спорта по пауэрлифтингу. Вернее, его привел товарищ, который сам прошел у меня лечение. Он хотел удивить друга тем, как я найду у него неработающие мышцы.Спортсмен очень скептически был настроен и не верил, что у него могут быть подобные проблемы, потому что он приседал с весом 400 кг, делал жим штанги с весом 250 кг.Мышцы были очень сильными, за исключением нескольких, и особенно слабыми оказались большие грудные мышцы. Они практически не могли работать. Я показал ему, что они настолько слабые, что я могу при их изолированном напряжении пересилить их двумя пальцами. Он был в шоке. После этого он рассказал, что давно чувствует боль во время жима штанги в локтевых суставах, поэтому стал реже выступать на соревнованиях и подумывает о завершении карьеры.После того как мы восстановили тонус большой грудной мышцы, во-первых, прошли боли в локтях, которые были из-за того, что вся нагрузка во время поднятия штанги от груди шла на трицепс, и болело место его крепления. Во-вторых, он вернулся к полноценным тренировкам и улучшил свой рекорд на 10 кг.
Смещение мест крепления мышцы
В этом случае происходит смещение мест крепления мышцы. Это часто происходит с мышцами, которые прикрепляются к подвижным структурам. Например, квадратная мышца поясницы: одно из мест ее крепления – это двенадцатое ребро, которое достаточно легко может смещаться вниз и там фиксироваться. В этом случае уменьшается расстояние между местами крепления мышцы, и она теряет способность полноценно сокращаться, напрягаться. Тот же результат будет, когда расстояние между местами крепления увеличивается.
И еще третий вариант – нестабильность места крепления мышцы. Это возникает, когда мышца одним своим концом прикрепляется к двум костям, рядом с суставом, которые они образовывают. Например, такое бывает с акромиально-ключичным сочленением и дельтовидной мышцей.
Развивается нестабильность этого сустава, он начинает разбалтываться, и средняя порция дельтовидной мышцы не может полноценно напрячься, так как разболтано место ее крепления к акромиальному отростку лопатки и ключице.
Это очень частое нарушение, которое в 90 % случаев встречается при плечелопаточном периартрозе.
Нестабильность акромиально-ключичного сочленения развивается либо после травмы (падение на бок) либо в результате длительной слабости передней или задней порции дельтовидной мышцы.
Именно передняя и задняя дельта фиксируют этот сустав, удерживают ключицу и лопатку вместе. Когда же одна из них или обе слабеют, то вся нагрузка на стабилизацию сустава идет на связочный аппарат.
Время идет, и постепенно происходит растяжение связок, сустав становится нестабильным, то есть начинает совершать движения в той амплитуде и по той траектории, по которой он делать этого не должен. В результате происходит его травматизация. Для того чтобы хоть как-то стабилизировать акромиально-ключичный сустав, включается механизм компенсации: подключается верхняя порция трапециевидной мышцы.
Она берет на себя часть нагрузки и, напрягаясь, сближает ключицу и лопатку. Но для этого ей необходимо постоянно находиться в напряжении. И это одна из частых причин напряжения в верхней трапеции.
Можно постоянно ее массировать, растягивать, временно чувствовать облегчение, но пока ей нужно работать за другие мышцы, она будет вынуждена напрягаться.
Постоянное напряжение и укорочение всегда вторично. Если есть укороченная мышца, то в первую очередь ищите ее слабый антагонист.
Если есть избыточно напряженная мышца, то рядом с ней имеется слабая, неработающая мышца.
И самое главное – лечение нужно начинать именно со слабой мышцы, восстановления ее тонуса. Потому что, если не устранить гипотонию мышцы, то укорочение и напряжение мышц, которые компенсируют слабость, будут возвращаться.
Нестабильность. Что происходит со слабыми мышцами?
Я думаю, не стоит терять время на то, чтобы описывать здесь строение позвоночника. Это вы можете прочитать в любом учебнике анатомии или в Интернете. Поговорим о том, что вы не прочитаете нигде.
Два соседних позвонка соединяются между собой не только межпозвонковым диском, а еще и межпозвонковыми суставами. Как вы можете догадаться, функция сустава – это движение. Но только не в позвоночнике. Здесь суставы занимаются не только тем, что создают движение, но еще и ограничивают его. Межпозвонковые суставы в шейном, грудном и поясничном отделах отличаются углом соприкосновения суставных поверхностей. И поэтому имеют разный объем движения (см. рис. 4).
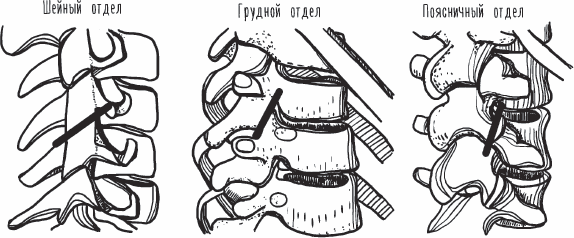
Рис. 4
Эти суставы осуществляют не столько само движение, а главным образом – контроль над ним. Если бы не было суставов, то позвоночно-двигательные сегменты (два соседних позвонка и диск между ними) способны были бы на гораздо больший объем движений. Но это было бы травматично для спинного мозга, сосудов и нервов.
Так что суставы здесь выполняют не сколько двигательную функцию, как во всем остальном теле, а больше ограничительную. Ограничивают избыточные движения, которые могли бы быть опасными, и направляют движения позвонков по определенным траекториям.
Но этот механизм движения и стабилизации нарушается при (да, вы уже догадались) слабости мышц, мышечном дисбалансе.
Мы очень много говорим о мышцах. Но пока ни слова не было о связках. Хотя развитие той самой нестабильности связано именно с растянутостью связок.
В чем же их роль? Связки объединяют позвоночник в единую биомеханическую систему, которая стабилизирует суставы, удерживая суставные поверхности в определенных положениях. Когда мышца теряет тонус, то нестабильность появляется не сразу. Функцию слабой мышцы в какой-то степени на себя берет связочный аппарат.
Позвонки удерживаются в определенном положении не только мышцами, но и группой связок. И при слабости мышц, при снижении их тонуса изменяется положение изгибов позвоночника: шейный и поясничный лордозы становятся сглаженными, усиливается грудной кифоз. Голова склоняется вперед, усиливается сутулость. В этом положении вся нагрузка ложится на связки, это последнее, что удерживает позвоночник как единое целое.
Интересная особенность связки в том, что она, обладая огромной прочностью к резкому растяжению, способна удлиняться при постепенном постоянном растяжении. То есть при травме, резком движении связка либо выдержит это воздействие, либо порвется. А при постоянном, слабом растяжении, как, например, привычке наклонять голову вперед, связки начинают изменять свою длину. И организм лишается последнего способа компенсации.
То есть сустав уже не удерживают ни мышца, ни связки. В этом случае и развивается нестабильность. Как ее устранить? Полностью устранить нестабильность можно лишь в случае, если связочный аппарат стал бы снова той же длины, как и до начала всего этого процесса.
Как это сделать, когда уже все болтается? Для того чтобы сделать связки снова нужной длины, пытались применять длительное ношение приспособлений, которые ограничивают движения в шейном отделе, – «шейные воротники» и тому подобное, то есть обездвижить шею для того, чтобы создать условия, когда связкам не приходилось бы находиться в растянутом положении и они могли бы восстановиться.
Такой способ оказался неэффективен, и от него пришлось отказаться, потому что длительное отсутствие движения в шейном отделе вызывало ускорение процессов дегенерации дисков и суставов. Потому что для нормальной функции этих структур необходимо, чтобы было постоянное движение, так как только при движении происходит их питание.
Но самое ужасное, что от длительного отсутствия нагрузки на мышцы шеи развивалась их атрофия. От мышц даже после пары недель ношения такого воротника ничего не оставалось. Если вам или вашим знакомым приходилось когда-либо носить гипсовую повязку, то вспомните, в каком состоянии была ваша рука или нога после того, как снимали гипс.
Она была тоньше в несколько раз здоровой руки. Без движения атрофия развивается очень быстро. А что касается шейного отдела, это лишь усугубляло бывшую до этого нестабильность, потому что к ней присоединялось еще больше неработающих, ослабленных мышц.
Как вы думаете, что будет происходить с межпозвонковыми дисками, суставами при процедуре вытяжения? А как вы думаете, что будет происходить с ними, если есть слабость, гипотония мышц? А при гипермобильности и нестабильности суставов?
Процедура вытяжения применяется на всех отделах позвоночника. Зачастую она заключается в пассивном вытяжении по оси позвоночника, пациент при этом расслабленно лежит. Иногда до получаса и дней десять.
Как вы думаете, что при этом растягивается? Считаете ли вы, что вес головы оказывает такое огромное давление на шейный отдел позвоночника, что эту процедуру необходимо проходить с такой частотой? Если мы говорим о шейном отделе позвоночника, то единственное место, где стоило бы что-то расслабить, то это короткие разгибатели. Возможно ли это сделать аппаратами, если учитывать, что растягиваться в первую очередь начнут самые слабые места?
Попробуйте ответить сами на эти вопросы.
Что же делать? Как устранить нестабильность, если нельзя то, нельзя это? Один-единственный выход: восстанавливать ту структуру, которая легче и быстрее всего поддается тренировке.
В первую очередь необходимо восстановить тонус и силу мышц. Нужно добиться, чтобы мышцы настолько хорошо работали, что смогли бы удерживать на определенном расстоянии суставы и позвонки без участия связок. И это создаст условия для восстановления нужной длины для связок.
Как это сделать? Вот об этом мы с вами будем говорить в этой книге.
Какие изменения бывают в гипотоничной мышце, потерявшей тонус и выключившейся из движения? Как мы знаем, происходит уменьшение ее размера: гипотрофия или даже атрофия.
Но что же случается на микроскопическом уровне со структурой мышцы? Изменяются сами мышечные волокна. Ослабляется их дифференцировка, изменяется расположение миофибрилл из параллельного на спиралевидное и кольцеобразное.
Таких измененных мышечных волокон, уже не способных к полноценному усилию, становится все больше с каждым годом, если не происходит восстановления тонуса мышцы. Снижается общее количество мышечной ткани в мышцах, происходит замена мышечных волокон соединительнотканными прослойками (спаечный процесс), а затем и коллагеновыми волокнами, которые становятся все более плотными и грубыми с возрастом, – это уже процесс фиброзирования (см. рис. 5).

Рис. 5
Благодаря тому что такие изменения поражают не всю мышцу сразу (в случае, когда слабость вызвана не компрессией нерва, а травмой только части мышцы), пораженные участки мышечных волокон в одной мышце соседствуют с абсолютно нормальными. Но чем дольше мышца находится в таком состоянии, тем больше велик риск повреждения остальной части мышцы.
Сравните походку двадцатилетнего и семидесятилетнего человека. Чем они отличаются? Тем, сколько мышц работает во время шага. Ходьба – это отличный способ диагностики, лучший способ оценить работу практически всех мышц. И здесь мы видим, что с возрастом неработающих мышц становится все больше. Но не из-за процесса старения. Происходит постепенное увеличение количества слабых мышц. Их становится все больше и больше. Выключилась одна мышца, компенсирует ее слабость другая.
Новая травма, выключается и она. И так по цепочке. Обратного процесса самовосстановления нет, потому что, для того чтобы мышца была здорова, она должна постоянно напрягаться и расслабляться, все время менять свою длину. Только при этом улучшается приток и отток крови и лимфы.
И через некоторое время, если не вмешаться в этот процесс, неработающих мышц становится больше, чем работающих. Вот тогда появляется старческая походка.
Чем меньше мышц у вас работает, тем больше вы отдаляетесь от своей молодости.
Самое интересное, что все эти изменения происходят только с поперечно-полосатыми мышцами. То есть нашими периферическими мышцами. Но мышцы внутренних органов, кишечника, например, остаются неизменными.
Задумайтесь только, что именно на мышечную систему мы можем повлиять как ни на одну другую.
Мышцы – это единственная система организма, которой вы можете управлять и собственными усилиями сделать или лучше, или хуже. Вы тренируете мышцу, и она становится сильнее и выносливее. Попробуйте то же проделать с печенью, посмотрим, станет ли она от этого сильнее.
Заметить патологические изменения именно в мышцах гораздо легче, чем в любой другой системе органов.
И на примере своих мышц, восстанавливая их функцию, вы можете убедиться, как происходит восстановление вашего организма, как он становится здоровее и моложе.
Сегодня ваши мышцы не способны создавать усилие, они болезненные, слабые, укороченные, пронизанные спайками и фиброзными волокнами. И представьте, что все это вы можете превратить в сильные, мощные, упругие, эластичные, выносливые, способные к разнообразным физическим нагрузкам мышцы.
Назад: Все беды от прямохождения! Или нет?
Дальше: Три несуществующих болезни

