Книга: Физиология человека. Общая. Спортивная. Возрастная
Назад: 7. Сенсорные системы
Дальше: 9. Кровообращение
8. Кровь
Кровь представляет собой внутреннюю жидкую среду (ткань) организма, обеспечивающую определенное постоянство основных физиологических и биохимических параметров и осуществляющую гуморальную связь между органами. Существует два понятия: периферическая кровь, состоящая из плазмы и находящихся в ней во взвешенном состоянии форменных элементов, и система крови (Ланг Г.Ф., 1936), куда относят периферическую кровь, органы кроветворения и кроверазрушения (костный мозг, печень, селезенка и лимфатические узлы). Кровь является своеобразной формой ткани и характеризуется рядом особенностей: жидкая среда организма находится в постоянном движении, составные части крови имеют разное происхождение, образуются и разрушаются в основном вне ее.
8.1. Состав, объем и функции крови
Кровь состоит из форменных элементов (42–46 %) – эритроцитов (красных кровяных клеток), лейкоцитов (белых кровяных клеток) и тромбоцитов (кровяных пластинок) – и жидкой части – плазмы (54–58 %). Плазма крови, лишенная фибриногена, называется сывороткой. У взрослого человека общее количество крови составляет 5–8% массы тела, что соответствует 5–6 л. Объем крови принято обозначать по отношению к массе тела (мл/кг). В среднем он равен у мужчин 65 мл/кг, у женщин – 60 мл/кг, у детей – около 70 мл/кг.
Количество эритроцитов в крови примерно в тысячу раз больше, чем лейкоцитов, и в десятки раз выше, чем тромбоцитов. Последние по своим размерам в несколько раз меньше, чем эритроциты. Поэтому эритроциты составляют более 90 % всего объема, приходящегося на долю форменных элементов крови. Выраженное в процентах отношение объема форменных элементов к общему объему крови называется гематокритом. У мужчин гематокрит составляет в среднем 46 %, у женщин – 42 %. Это означает, что у мужчин форменные элементы занимают 46 %, плазма – 54 % объема крови, а у женщин – 42 и 58 % соответственно. Эта разница обусловлена тем, что у мужчин содержание эритроцитов в крови больше, чем у женщин. У детей гематокрит выше, чем у взрослых; в процессе старения гематокрит снижается. Увеличение гематокрита сопровождается возрастанием вязкости крови (внутренним ее трением), которая у здорового взрослого человека составляет 4–5 ед. Поскольку периферическое сопротивление кровотоку прямо пропорционально вязкости, любое существенное увеличение гематокрита приводит к повышению нагрузки на сердце, в результате чего кровообращение в некоторых органах может нарушаться.
Кровь выполняет в организме целый ряд физиологических функций.
• Транспортная функция крови заключается в переносе всех необходимых для жизнедеятельности организма веществ (питательных веществ, газов, гормонов, ферментов, метаболитов).
• Дыхательная функция состоит в доставке кислорода от легких к тканям и углекислого газа от тканей к легким. Кислород переносится преимущественно эритроцитами в виде соединения с гемоглобином – оксигемоглобином (HbО,), углекислый газ – плазмой крови в форме бикарбонатных ионов (НСОд). В обычных условиях при дыхании воздухом 1 грамм гемоглобина присоединяет 1,34 мл кислорода, а так как в одном литре крови содержится 140–160 граммов гемоглобина, то количество кислорода в нем составляет около 200 мл; эту величину принято называть кислородной емкостью крови (иногда этот показатель рассчитывают на 100 мл крови). Таким образом, если принять во внимание, что общий объем крови в организме человека составляет 5 л, то количество кислорода, связанного с гемоглобином, в ней будет равно примерно одному литру.
• Питательная функция крови обусловлена переносом аминокислот, глюкозы, жиров, витаминов, ферментов и минеральных веществ от органов пищеварения к тканям, системам и депо.
• Терморегуляторная функция обеспечивается участием крови в переносе тепла от органов и тканей, в которых оно вырабатывается, к органам, отдающим тепло, что и поддерживает температурный гомеостаз.
• Выделительная функция направлена на перенос продуктов обмена (мочевина, креатин, индикан, мочевая кислота, вода, соли и др.) от мест их образования к органам выделения (почки, легкие, потовые и слюнные железы).
• Защитная функция крови играет важную роль в формировании иммунитета, который может быть как врожденным, так и приобретенным. Различают также местный и общий, клеточный и гуморальный. Гуморальный иммунитет обусловлен выработкой антител в ответ на поступление в организм микробов, вирусов, токсинов, ядов, чужеродных белков; клеточный – связан с фагоцитозом, в котором ведущая роль принадлежит лейкоцитам, активно уничтожающим попадающих в организм микробов и инородные тела, а также собственные отмирающие и мутагенные клетки.
• Регуляторная функция заключается в осуществлении как гуморальной (перенос кровью гормонов, газов, минеральных веществ), так и рефлекторной регуляции, связанной с влиянием крови на интерорецепторы сосудов.
8.2. Форменные элементы крови
Образование форменных элементов крови называется гемопоэзом. Он осуществляется в различных кроветворных органах. В костном мозге образуются эритроциты, нейтрофилы, эозинофилы и базофилы. В селезенке и лимфатических узлах формируются лейкоциты. Образование моноцитов осуществляется в костном мозге и в ретикулярных клетках печени, селезенки и лимфатических узлов. В красном костном мозге и селезенке образуются тромбоциты.
8.2.1. Функции эритроцитов
Основной физиологической функцией эритроцитов является связывание и перенос кислорода от легких к органам и тканям. Этот процесс осуществляется благодаря особенностям строения эритроцитов и химического состава гемоглобина.
Эритроциты являются высокоспециализированными безъядерными клетками крови диаметром 7–8 микрон. В крови человека содержится 4,5–5 × 1012/л эритроцитов. Форма эритроцитов в виде двояковогнутого диска обеспечивает большую поверхность для свободной диффузии газов через его мембрану. Суммарная поверхность всех эритроцитов в циркулирующей крови составляет около 3000 м2.
В начальных фазах своего развития эритроциты имеют ядро и называются ретикулоцитами. В нормальных условиях ретикулоциты составляют около 1 % от общего числа циркулирующих в крови эритроцитов. Увеличение числа ретикулоцитов в периферической крови может зависеть как от активации эритроцитоза, так и от усиления выброса ретикулоцитов из костного мозга в кровоток. Средняя продолжительность жизни зрелых эритроцитов составляет около 120 дней, после чего они разрушаются в печени и селезенке.
В процессе передвижения крови эритроциты не оседают, так как они отталкиваются друг от друга, поскольку имеют одноименные отрицательные заряды. При отстаивании крови в капилляре эритроциты оседают на дно. Скорость оседания эритроцитов (СОЭ) в нормальных условиях у мужчин составляет 4–8 мм в 1 час, у женщин – 6-10 мм в 1 час.
По мере созревания эритроцитов их ядро замещается дыхательным пигментом – гемоглобином (Hb), составляющим около 90 % сухого вещества эритроцитов, а 10 % составляют минеральные соли, глюкоза, белки и жиры. Гемоглобин – сложное химическое соединение, молекула которого состоит из белка глобина и железосодержащей части – гема. Гемоглобин обладает свойством легко соединяться с кислородом и столь же легко его отдавать. Соединяясь с кислородом, он становится оксигемоглобином (HbQ2), а отдавая его – превращается в восстановленный (редуцированный) гемоглобин. Гемоглобин крови человека составляет 14–15 % ее массы, т. е. около 700 г.
В скелетных и сердечной мышцах содержится близкий по своему строению белок миоглобин (мышечный гемоглобин). Он более активно, чем гемоглобин, соединяется с кислородом, обеспечивая им работающие мышцы. Общее количество миоглобина у человека составляет около 25 % гемоглобина крови. В большей концентрации миоглобин содержится в мышцах, выполняющих функциональную нагрузку. Под влиянием физических нагрузок количество миоглобина в мышцах повышается.
8.2.2. Функции лейкоцитов
Лейкоциты по функциональным и морфологическим признакам представляют собой обычные клетки, содержащие ядро и протоплазму. Количество лейкоцитов в крови здорового человека составляет 4–6 × 109/л. Лейкоциты неоднородны по своему строению: в одних из них протоплазма имеет зернистое строение (гранулоциты), в других зернистости нет (агранулоциты). Гранулоциты составляют 65–70 % всех лейкоцитов и делятся в зависимости от способности окрашиваться нейтральным!! кислыми или основными красками на нейтрофилы, эозинофилы и базофилы.
Агранулоциты составляют 30–35 % всех белых кровяных клеток и включают в себя лимфоциты и моноциты. Функции различных лейкоцитов разнообразны.
Процентное соотношение различных форм лейкоцитов в крови называется лейкоцитарной формулой. Общее количество лейкоцитов и лейкоцитарная формула не являются постоянными. Увеличение числа лейкоцитов в периферической крови называется лейкоцитозом, а уменьшение – лейкопенией. Продолжительность жизни лейкоцитов составляет 7-10 дней.
Нейтрофилы составляют 60–70 % всех лейкоцитов и являются наиболее важными клетками защиты организма от бактерий и их токсинов. Проникая через стенки капилляров, нейтрофилы попадают в межтканевые пространства, где осуществляется фагоцитоз – поглощение и переваривание бактерий и других инородных белковых тел.
Эозинофилы (1–4% от общего числа лейкоцитов) адсорбируют на свою поверхность антигены (чужеродные белки), многие тканевые вещества и токсины белковой природы, разрушая и обезвреживая их. Кроме дезинтоксикационной функции эозинофилы принимают участие в предупреждении развития аллергических реакций.
Базофилы составляют не более 0,5 % всех лейкоцитов и осуществляют синтез гепарина, входящего в антисвертывающую систему крови. Базофилы участвуют также в синтезе ряда биологически активных веществ и ферментов (гистамин, серотонин, РНК, фосфотаза, липаза, пероксидаза).
Лимфоциты (25–30 % от числа всех лейкоцитов) играют важнейшую роль в процессах образования иммунитета организма, а также активно участвуют в нейтрализации различных токсических веществ.
Главным фактором иммунологической системы крови являются Т– и В-лимфоциты. T-лимфоциты прежде всего выполняют роль строгого иммунного контролера. Вступив в контакт с любым антигеном, они надолго запоминают его генетическую структуру и определяют программу биосинтеза антител (иммуноглобулинов), которая осуществляется В-лимфоцитами. В-лимфоциты, получив программу биосинтеза иммуноглобулинов, превращаются в плазмоциты, являющиеся фабрикой антител.
В Т-лимфоцитах происходит синтез веществ, активирующих фагоцитоз и защитные воспалительные реакции. Они следят за генетической чистотой организма, препятствуя приживлению чужеродных тканей, активируя регенерацию и уничтожая отмершие или мутантные (в том числе и опухолевые) клетки собственного организма. Т-лимфоцитам принадлежит также важная роль регуляторов кроветворной функции, заключающаяся в уничтожении чужеродных стволовых клеток костного мозга. Лимфоциты способны синтезировать бета– и гамма-глобулины, входящие в состав антител.
К сожалению, лимфоциты не всегда могут выполнять свою роль в образовании эффективной системы иммунитета. В частности, вирус иммунодефицита человека (ВИЧ), вызывающий грозное заболевание СПИД (синдром приобретенного иммунодефицита), может резко снижать иммунологическую защиту организма. Главным пусковым механизмом СПИДа является проникновение ВИЧ из крови в Т-лимфоциты. Там вирус может оставаться в неактивном, латентном состоянии несколько лет, пока в связи со вторичной инфекцией не начнется иммунологическая стимуляция Т-лимфоцитов. Тогда вирус активируется и размножается так бурно, что вирусные клетки, покидая пораженные лимфоциты, полностью повреждают мембрану и разрушают их. Прогрессирующая гибель лимфоцитов снижает сопротивляемость организма к различным интоксикациям, в том числе и к микробам, безвредным для человека с нормальным иммунитетом. Кроме того, резко ослабевает уничтожение Т-лимфоцитами мутантных (раковых) клеток, в связи с чем существенно возрастает вероятность возникновения злокачественных опухолей. Наиболее частыми проявлениями СПИДа являются: воспаления легких, опухоли, поражения ЦНС и гнойничковые заболевания кожи и слизистых оболочек.
Первичные и вторичные нарушения при СПИДе обусловливают пеструю картину изменения периферической крови. Наряду со значительным снижением числа лимфоцитов, в ответ на воспаление или гнойничковые поражения кожи (слизистых) может возникать нейтрофильный лейкоцитоз. При поражении системы крови появляются очаги патологического кроветворения, и в кровь будут поступать в большом количестве незрелые формы лейкоцитов. При внутренних кровотечениях и истощении больного начинает развиваться прогрессирующая анемия с уменьшением числа эритроцитов и гемоглобина в крови.
Моноциты (4–8%) являются самыми крупными клетками белой крови, которые называют макрофагами. Они обладают самой высокой фагоцитарной активностью по отношению к продуктам распада клеток и тканей, а также обезвреживают токсины, образующиеся в очагах воспаления. Считают также, что моноциты принимают участие в выработке антител. К макрофагам, наряду с моноцитами, относят ретикулярные и эндотелиальные клетки печени, селезенки, костного мозга и лимфатических узлов.
8.2.3. Функции тромбоцитов
Тромбоциты мелкие, безъядерные кровяные пластинки (бляшки Биццоцери) неправильной формы, диаметром 2–5 микрон. Несмотря на отсутствие ядра, тромбоциты обладают активным метаболизмом и являются третьими самостоятельными живыми клетками крови. Число их в периферической крови колеблется от 200 до 350 × 109/л; продолжительность жизни тромбоцитов составляет 8-12 дней.
Тромбоцитам принадлежит ведущая роль в свертывании крови. Недостаток тромбоцитов в крови – тромбопения – наблюдается при некоторых заболеваниях и выражается в повышенной кровоточивости.
8.3. Физико-химические свойства плазмы крови
Плазма крови человека представляет собой бесцветную жидкость, содержащую 90–92 % воды и 8-10 % твердых веществ, к которым относятся глюкоза, белки, жиры, различные соли, гормоны, витамины, продукты обмена веществ и др. Физико-химические свойства плазмы определяются наличием в ней органических и минеральных веществ, они относительно постоянны и характеризуются целым рядом стабильных констант.
Удельный вес плазмы равен 1,02-1,03, а удельный вес крови – 1,05-1,06; у мужчин он несколько выше (больше эритроцитов), чем у женщин.
Осмотическое давление является важнейшим свойством плазмы. Оно присуще растворам, отделенным друг от друга полупроницаемыми мембранами, и создается движением молекул растворителя (воды) через мембрану в сторону большей концентрации растворимых веществ. Сила, которая приводит в движение растворитель, обеспечивая его проникновение через полупроницаемую мембрану, называется осмотическим давлением. Основную роль в величине осмотического давления играют минеральные соли. У человека осмотическое давление крови составляет около 770 кПа (7,5–8 атм). Та часть осмотического давления, которая обусловлена белками плазмы, называется онкотической. Из общего осмотического давления на долю белков приходится примерно 1/200 часть, что составляет примерно 3,8 кПа.
Клетки крови имеют осмотическое давление, одинаковое с плазмой. Раствор, имеющий осмотическое давление, равное давлению крови, является оптимальным для форменных элементов и называется изотоническим. Растворы меньшей концентрации называются гипотоническими; вода из этих растворов поступает в эритроциты, которые набухают и могут разрываться – происходит их гемолиз. Если из плазмы крови теряется много воды и концентрация солей в ней повышается, то в силу законов осмоса вода из эритроцитов начинает поступать в плазму через их полупроницаемую мембрану, что вызывает сморщивание эритроцитов; такие растворы называют гипертоническими. Относительное постоянство осмотического давления обеспечивается осморецепторами и реализуется главным образом через органы выделения.
Кислотно-щелочное состояние представляет одну из важных констант жидкой внутренней среды организма и является ее активной реакцией, обусловленной количественным соотношением Н+ и ОН- ионов. В чистой воде содержится одинаковое количество Н+ и ОН- ионов, поэтому она нейтральна. Если число ионов Н+ в единице объема раствора превышает число ионов ОН-, раствор имеет кислую реакцию; если соотношение этих ионов обратное, раствор является щелочным. Для характеристики активной реакции крови пользуются водородным показателем, или pH, который является отрицательным десятичным логарифмом концентрации водородных ионов. В химически чистой воде при температуре +25 °C pH равен 7 (нейтральная реакция). Кислая среда (ацидоз) имеет pH ниже 7, щелочная (алкалоз) – выше 7. Кровь имеет слабощелочную реакцию: pH артериальной крови равен 7,4; pH венозной крови – 7,35, что обусловлено большим содержанием в ней углекислого газа.
Буферные системы крови обеспечивают поддержание относительного постоянства активной реакции крови, т. е. осуществляют регуляцию кислотно-щелочного состояния. Эта способность крови обусловлена особым физико-химическим составом буферных систем, нейтрализующих кислые и щелочные продукты, накапливающиеся в организме. Буферные системы состоят из смеси слабых кислот с их солями, образованными сильными основаниями. В крови имеются 4 буферных системы: 1) бикарбонатная буферная система: угольная кислота – двууглекислый натрий (Н2СО3 – NaHCO3); 2) фосфатная буферная система – одноосновный-двуосновный фосфорно-кислый натрий (NaH2PO4 – Na2HРО4); 3) гемоглобиновая буферная система – восстановленный гемоглобин – калийная соль гемоглобина (ННbКНbО2); 4) буферная система белков плазмы. В поддержании буферных свойств крови ведущая роль принадлежит гемоглобину и его солям (около 75 %), в меньшей степени – бикарбонатному, фосфатному буферам и белкам плазмы. Белки плазмы играют роль буферной системы благодаря своим амфотерным свойствам. В кислой среде они ведут себя как щелочи, связывая кислоты. В щелочной среде белки реагируют как кислоты, связывающие щелочи.
Все буферные системы создают в крови щелочной резерв, который в организме относительно постоянен. Величина его измеряется количеством миллилитров углекислого газа, которое может быть связано 100 мл крови при напряжении СО2 в плазме, равном 40 мм рт. ст. В норме она равна 50–65 объемного процента СО2. Резервная щелочность крови выступает прежде всего как резерв буферных систем против сдвига pH в кислую сторону.
Коллоидные свойства крови обеспечиваются главным образом за счет белков и в меньшей мере – углеводами и липоидами. Общее количество белков в плазме крови составляет 7–8% ее объема. В плазме находится ряд белков, отличающихся по своим свойствам и функциональному значению: альбумины (около 4,5 %), глобулины (2–3%) и фибриноген (0,2–0,4 %).
Белки плазмы крови выполняют функции регуляторов водного обмена между кровью и тканями. От количества белков зависят вязкость и буферные свойства крови; они играют важную роль в поддержании онкотического давления плазмы.
8.4. Свертывание и переливание крови
Жидкое состояние крови и замкнутость кровеносного русла являются необходимыми условиями жизнедеятельности организма. Эти условия создает система свертывания крови (система гемокоагуляции), сохраняющая циркулирующую кровь в жидком состоянии и предотвращающая ее потерю через поврежденные сосуды посредством образования кровяных тромбов; остановка кровотечения называется гемостазом.
Вместе с тем при больших кровопотерях, некоторых отравлениях и заболеваниях возникает необходимость в переливании крови, которое должно осуществляться при строгом соблюдении ее совместимости.
8.4.1. Свертывание крови
Основоположником современной ферментативной теории свертывания крови является профессор Дерптского (Тартуского) университета А.А. Шмидт (1872). В дальнейшем эта теория была значительно дополнена, и в настоящее время считают, что свертывание крови проходит три фазы: 1) образование протромбиназы; 2) образование тромбина; 3) образование фибрина.
Образование про тромбин азы (первая фаза) осуществляется под влиянием тромбопластина (тромбокиназы), представляющего собой фосфолипиды разрушающихся тромбоцитов, клеток тканей и сосудов. Тромбопластин формируется при участии ионов Са2+ и некоторых плазменных факторов свертывания крови.
Вторая фаза свертывания крови характеризуется превращением неактивного протромбина кровяных пластинок под влиянием протромбиназы в активный тромбин. Протромбин является глюкопротеидом, образуется клетками печени при участии витамина К.
В третьей фазе свертывания из растворимого фибриногена крови, активированного тромбином, образуется нерастворимый белок фибр и н, нити которого образуют основу кровяного сгустка (тромба), прекращающего дальнейшее кровотечение. Фибрин служит также структурным материалом при заживлении ран. Фибриноген представляет собой самый крупномолекулярный белок плазмы и образуется в печени.
8.4.2. Переливание крови
Основоположниками учения о группах крови и возможности ее переливания от одного человека к другому были К. Ландшгейнер (1901) и Я. Янский (1903). В нашей стране переливание крови впервые было проведено профессором Военно-медицинской академии В.Н. Шамовым в 1919 г., а в 1928 г. им было предложено переливание трупной крови больному, за что позднее он был удостоен Ленинской премии.
Я. Янский выделил четыре группы крови, встречающиеся у людей. Эта классификация не утратила своего значения и до настоящего времени. Она основана на сравнении антигенов, находящихся в эритроцитах (агглютиногенов), и антител, имеющихся в плазме (агглютининов). Выделены главные агглютиногены А и В и соответствующие агглютинины альфа и бета. Агглютиноген А и агглютинин альфа, а также В и бета называются одноименными. В крови человека не могут содержаться одноименные вещества. При встрече их возникает реакция агглютинации, т. е. склеивания эритроцитов, а в дальнейшем и разрушение (гемолиз). В этом случае говорят о несовместимости крови.
В эритроцитах крови, отнесенной к I (0) группе, не содержится агглютиногенов, в плазме же имеются агглютинины альфа и бета. В эритроцитах II (А) группы имеется агглютиноген А, а в плазме – агглютинин бета. Для III (В) группы крови характерно наличие агглютиногена В в эритроцитах и агглютинина альфа в плазме. IV (АВ) группа крови характеризуется содержанием агглютиногенов А и В и отсутствием агглютининов.
Переливание несовместимой крови вызывает гемотрансфузионный шок – тяжелое патологическое состояние, которое может закончиться гибелью человека. В табл. 2 показано, в каких случаях при переливании крови донора (человека, дающего кровь) реципиенту (человеку, принимающему кровь) возникает агглютинация (обозначена знаком плюс – «+»).
Таблица 2
Агглютинация при переливании крови людей разных групп
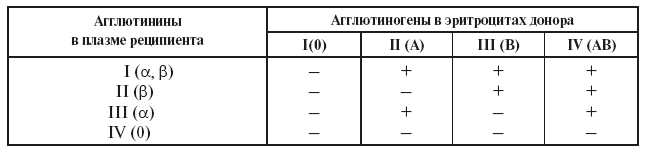
Людям первой (I) группы можно переливать кровь только этой группы, а также эту группу можно переливать людям всех других групп. Поэтому людей с I группой называют универсальными донорами. Людям IV группы можно переливать одноименную кровь, а также кровь всех остальных групп, поэтому этих людей называют универсальными реципиентами. Кровьлюдей II и III групп можно переливать людям с одноименной, а также с IV группой. Указанные закономерности отражены на рис. 17.
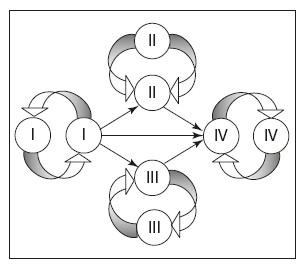
Рис. 17. Схема допустимого переливания крови
Важное значение при переливании крови имеет совместимость по резус-фактору. Впервые он был обнаружен в эритроцитах обезьян-макак породы «резус». Впоследствии оказалось, что резус-фактор содержится в эритроцитах 85 % людей (резус-положительная кровь) и лишь у 15 % людей отсутствует (резус-отрицательная кровь). При повторном переливании крови реципиенту, не совместимому по резус-фактору с донором, возникают осложнения, связанные с агглютинацией несовместимых донорских эритроцитов. Это является результатом воздействия специфических антирезус-агглютининов, вырабатываемых ретикуло-эндотелиальной системой после первого переливания.
При вступлении в брак резус-положительного мужчины с резус-отрицательной женщиной (что нередко случается) плод часто наследует резус-фактор отца.
Кровь плода проникает в организм матери, вызывая образование антирезус-агглютининов, которые приводят к гемолизу эритроцитов будущего ребенка. Однако для выраженных нарушений у первого ребенка их концентрация оказывается недостаточной и, как правило, плод рождается живым, но с гемолитической желтухой. При повторной беременности в крови матери резко возрастает концентрация антирезусных веществ, что проявляется не только гемолизом эритроцитов плода, но и внутрисосудистым свертыванием крови, нередко приводящим к его гибели и выкидышу.
8.5. Регуляция системы крови
Регуляция системы крови включает в себя поддержание постоянства объема циркулирующей крови, ее морфологического состава и физико-химических свойств плазмы. В организме существует два основных механизма регуляции системы крови – нервный и гуморальный.
Высшим подкорковым центром, осуществляющим нервную регуляцию системы крови, является гипоталамус. Кора головного мозга оказывает влияние на систему крови также через гипоталамус. Эфферентные влияния гипоталамуса включают механизмы кроветворения, кровообращения и перераспределения крови, ее депонирования и разрушения. Рецепторы костного мозга, печени, селезенки, лимфатических узлов и кровеносных сосудов воспринимают происходящие здесь изменения, афферентные импульсы от этих рецепторов служат сигналом соответствующих изменений в подкорковых центрах регуляции. Гипоталамус через симпатический отдел вегетативной нервной системы стимулирует кроветворение, усиливая эритропоэз. Парасимпатические нервные влияния тормозят эритропоэз и осуществляют перераспределение лейкоцитов: уменьшение их количества в периферических сосудах и увеличение в сосудах внутренних органов. Гипоталамус принимает также участие в регуляции осмотического давления, поддержании необходимого уровня сахара в крови и других физико-химических констант плазмы крови.
Нервная система оказывает как прямое, так и косвенное регулирующее влияние на систему крови. Прямой путь регуляции заключается в двусторонних связях нервной системы с органами кроветворения, кровераспределения и кроверазрушения. Афферентные и эфферентные импульсы идут в обоих направлениях, регулируя все процессы системы крови. Косвенная связь между нервной системой и системой крови осуществляется с помощью гуморальных посредников, которые, влияя на рецепторы кроветворных органов, стимулируют или ослабляют гемопоэз.
Среди механизмов гуморальной регуляции крови особая роль принадлежит биологически активным гликопротеидам гемопоэт и нам, синтезируемым главным образом в почках, а также в печени и селезенке. Продукция эритроцитов регулируется эритропоэтинами, лейкоцитов – лейкопоэтинами и тромбоцитов – тромбопоэтинами. Эти вещества усиливают кроветворение в костном мозге, селезенке, печени, ретикулоэндотелиальной системе. Концентрация гемопоэтинов увеличивается при снижении в крови форменных элементов, но в малых количествах они постоянно содержатся в плазме крови здоровых людей, являясь физиологическими стимуляторами кроветворения.
Стимулирующее влияние на гемопоэз оказывают гормоны гипофиза (соматотропный и адренокортикотропный гормоны), коркового слоя надпочечников (глюкокортикоиды), мужские половые гормоны (андрогены). Женские половые гормоны (эстрогены) снижают гемопоэз, поэтому содержание эритроцитов, гемоглобина и тромбоцитов в крови женщин меньше, чем у мужчин. У мальчиков и девочек (до полового созревания) различий в картине крови нет, отсутствуют они и у людей старческого возраста.
Назад: 7. Сенсорные системы
Дальше: 9. Кровообращение

