Книга: Полный курс медицинской грамотности
Назад: Глава 4 Давай потушим, товарищ, по одной… Неужели бросать курить?
Дальше: Глава 6 Пить или не пить – вот в чем вопрос. Какой алкоголь лучше для лечения и профилактики
Глава 5
Холестерин – это тоже немножко спирт. Правда и мифы о холестерине
Хотите немного заработать? Дарю прекрасную идею. Заключаете пари (на небольшую сумму, чтобы никому не обидно было), что холестерин – это спирт. Ваш собеседник, разумеется, вам не верит и готов спорить. Открываете любой серьезный справочник… И к вашей огромной радости убеждаетесь в моей (а теперь уже и своей) правоте. Выигрыш ваш.
Холестерин был выделен еще в конце XVIII века, название он получил от двух слов: «холе» – желчь и «стерин» – жирный. А вот в середине XIX века химики доказали, что по своему химическому строению он относится к классу спиртов. Поэтому в некоторых странах его называют «холестерол». Вы же помните из школьной химии, что все спирты оканчиваются на – ол: этанол, метанол и т. д.
В некоторых лабораториях используют англоязычную транскрипцию – холестерол. Холестерин и холестерол – это синонимы.
Бывает только высокий холестерин, а вот нижней границы нормы для холестерина не существует. Чем ниже холестерин, тем лучше.
Холестерин совершенно не похож на те спирты, которые вызывают опьянение и интоксикацию, однако же и его избыток для организма совсем не полезен. Впрочем, и совсем без холестерина тоже прожить невозможно. Холестерин – это строительный материал для клеточной стенки, это предшественник всех стероидных гормонов (кортизола, альдостерона, половых гормонов).
Существует распространенное убеждение, что высокий холестерин бывает только у тех людей, которые едят много жирной пищи. Ничего подобного. На 80 % холестерин вырабатывается в организме (в печени и в других тканях) и лишь 20 % холестерина поступает с пищей. А вот то количество холестерина, которое вырабатывается организмом, зависит… правильно, от генетики, т. е. от наследственности. Следовательно, у совершенно «травоядного» человека, у самого убежденного вегетарианца, который мясо видел только на картинке, может быть очень высокий холестерин. Следствие номер два: если у ваших ближайших родственников холестерин повышен, то вам нужно контролировать его чаще. Наконец, следствие номер три: только диетой снизить повышенный холестерин зачастую бывает невозможно.
Как известно, бензин не горит сам по себе. Для того чтобы он вспыхнул, нужна искра. Точно так же и холестерин сам по себе не прилипает к абсолютно здоровым сосудам. Для того чтобы началось его отложение в сосудах, нужна какая-то «спичка». Такой спичкой становятся другие факторы риска: курение, диабет, гипертония, избыточный вес, т. е. все то, что само по себе повреждает сосуды, делая их более уязвимым к развитию атеросклероза. Увы, очень многие люди носят с собой такие спички… Именно поэтому, кстати, нередко атеросклероз развивается у людей с относительно невысоким холестерином – бензина немного, а спичек целый коробок.
Вы, мой дорогой читатель, конечно слышали о «хорошем» и «плохом» холестерине. Дело в том, что сам по себе холестерин – молекула нерастворимая и просто так в ткани попасть не может. Ему нужен специальный «транспорт». В роли «извозчиков» холестерина выступают специальные белки-переносчики, причем среди них есть те, которые «подвозят» холестерин в ткани, где он будет откладываться, способствуя развитию атеросклероза, а есть белки, при помощи которых холестерин, наоборот, удаляется из организма.
☝На медицинском языке «плохой» холестерин называется «липопротеины низкой плотности» (ЛНП, ЛПНП, LDL).Пожалуйста, запомните это словосочетание. Именно этот показатель мы с вами будем искать в биохимическом анализе крови для того, чтобы определить степень риска. «Хороший» холестерин – это «липопротеиды высокой плотности» (ЛВП, ЛПВП, HDL). Чем выше их уровень, тем лучше выводится излишек холестерина из организма.
Сопутствующие факторы риска (курение, гипертония, повышение уровня сахара и т. д.) повреждают внутреннюю выстилку сосуда, эндотелий. Воспаленный, измененный эндотелий захватывает «плохой холестерин», при этом в стенке сосуда начинает образовываться атеросклеротическая бляшка. Она растет, постепенно суживая просвет сосуда. Пока сужение составляет 20–30 %, человек ничего не ощущает. Когда она перекрывает просвет на 50–60 %, оставшихся 40 % не хватает, чтобы пропустить нужное количество крови, развивается ишемия. Ишемия сердца носит название «стенокардия» – сердцу нужно больше крови, а суженный (стенозированный) сосуд ее дать не может. Если бляшка рыхлая, непрочная, воспаленная, она может разрушиться, разорваться. Повреждение бляшки организм воспринимает как травму, и на место повреждения приходят тромбоциты – клетки крови, которые отвечают за остановку кровотечения. В сосуде образуется тромб, а значит, внезапно прекращается кровоток и часть ткани сердца, головного мозга или другого органа внезапно остается без крови и погибает. Этот процесс носит название инфаркта. Если катастрофа происходит в сердце, это инфаркт миокарда, в головном мозге – инсульт, в артерии ноги – гангрена.
Для того чтобы определить обмен холестерина и оценить количество хорошего/плохого холестерина, выполняют анализ крови, который называется липидный спектр (липидный профиль, липидограмма):
♦ общий холестерин;
♦ холестерин-ЛНП («плохой»);
♦ холестерин-ЛВП («хороший»);
♦ триглицериды.
Если вы старше 35 лет, делайте анализ на холестерин раз в год, а если уровень общего холестерина превышает 5 ммоль/л, то надо исследовать липидный спектр и смотреть соотношение «плохого» и «хорошего» холестерина.
Строго говоря, у детей и подростков тоже имеет смысл хотя бы однажды посмотреть холестерин: бывают нечастые, но очень серьезные генетические заболевания (семейные гиперхолестеринемии), когда у детей уровень холестерина просто зашкаливает и соответственно повышается риск сердечно-сосудистых осложнений.
Обратите внимание, что те правильные нормы, которые указаны в таблице ниже, не имеют ничего общего с теми «нормами», которые написаны на бланке с вашими анализами. Дело в том, что все лаборатории указывают так называемые референсные значения, т. е. показатели, которые встречаются у 95 % «здоровых людей». В действительности ученые доказали, что чем ниже уровень холестерина, тем ниже риск сердечно-сосудистых катастроф, поэтому реальные показатели, к которым мы стремимся, называют целевыми значениями. Так что смело зачеркивайте «нормы» на бланке и вписывайте туда значения из этой таблицы.
Обратите внимание, что целевое значение холестерина ЛНП зависит от общего сердечно-сосудистого риска. Чем выше риск, тем ниже должен быть уровень ЛНП. Итак, определяем свою категорию риска, зная сопутствующие заболевания или ранее рассчитанный балл по шкале SCORE.
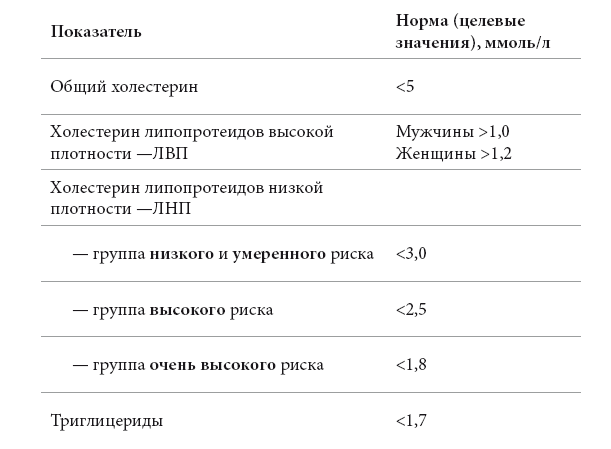
☝Категория очень высокого риска• Перенесенный инфаркт миокарда, операции на сердце и сосудах• Несколько факторов риска, при оценке по таблице SCORE суммарный риск > 10%Категория высокого риска• Ишемическая болезнь сердца, выраженный атеросклероз сонных артерий, сахарный диабет• Несколько факторов риска, при оценке по таблице SCORE суммарный риск 5–9%Категория умеренного риска• Несколько факторов риска, при оценке по таблице SCORE суммарный риск 1–4%• Семейная история ранних сердечно-сосудистых заболеваний (начало ИБС или другого сосудистого заболевания у ближайших родственников по мужской линии < 55 лет, по женской < 65 лет)Категория низкого риска• Один фактор риска, при оценке по таблице SCORE суммарный риск <1 %
После того как мы определились с целевыми значениями ЛНП, операция «Холестерин» вступает в свою завершающую фазу. Нам предстоит понять, нужно ли снижать холестерин лекарствами или же достаточно изменением питания повлиять на те самые 20 %.
Давайте посмотрим на эту таблицу. На первый взгляд, она выглядит замысловато, однако в действительности все не так сложно. По горизонтали находим свой уровень «плохого» холестерина (ЛНП), по вертикали – категорию сердечно-сосудистого риска.
Дальше все просто. Смотрим, что написано в клетке на пересечении уровня «плохого» холестерина и категории риска. Под «оздоровлением образа жизни» имеются в виду изменение питания, снижение веса и отказ от курения. Если рекомендуется «назначение лекарств», то нужно обращаться к специалисту.
Мой добрый друг, прекрасный человек и замечательный кардиолог Игорь Сергиенко строит беседу с больным таким образом:
– Какой должна быть нормальная температура?
– 36,6.
– Каким должно быть нормальное давление?
– 120/80.
– Каким должен быть нормальный уровень липопротеидов низкой плотности?
– Не знаю…
Вы можете забыть про норму температуры и давления, но вы обязаны знать свой целевой уровень «плохого» холестерина!
Что делать, если у вас высокий уровень «плохого» холестерина – липопротеидов низкой плотности (ЛНП)? Во-первых, пересмотреть свой рацион питания, ограничить животные жиры. Во-вторых, сходить к врачу и спросить, не пора ли вам принимать статины, и, если врач ответит положительно, то не паниковать и не пугаться. На сегодняшний день это единственная группа препаратов, которая не только снижают холестерин, но и доказано продлевает жизнь. Ни БАДы, ни лимон с чесноком, ни рыбий жир таким эффектом не обладают.
А теперь внимание! Если у вас уровень ЛНП («плохого» холестерина) выше 7,5 ммоль/л – это очень-очень тревожный признак. В этой ситуации надо идти не просто к терапевту, но к кардиологу, который умеет лечить нарушения липидного обмена. При таком чудовищном уровне холестерина с высокой вероятностью речь идет о семейной гиперхолестеринемии. Врач должен будет изучить семейную историю, определить холестерин у членов семьи. В качестве дополнительных обследований проводят ультразвуковое исследование сухожилий (там хорошо видны липидные отложения) и генетическое тестирование.
Кстати, при повышении уровня холестерина надо обязательно исследовать уровень тиреотропного гормона (ТТГ), который регулирует функцию щитовидной железы. Дело в том, что при гипотиреозе (снижении функции железы) закономерно повышается уровень холестерина и это становится ключом к диагностике и лечению: восстанавливаешь работу щитовидной железы, снижается и холестерин.
А что делать, если холестерин ниже нормы? Радоваться! Низкого холестерина не бывает, недаром мы с вами заменили нормы на целевые значения. Чем ниже холестерин, тем меньше риск инфаркта миокарда и других сердечно-сосудистых приключений. Конечно, как мы помним, холестерин нужен в организме, из него синтезируются стероидные гормоны, но для этих целей его нужно совсем-совсем немного.
«Хороший» холестерин (липопротеиды высокой плотности, ЛВП) выполняет в организме обратную функцию – вытаскивает излишки холестерина из сосудов. Чем ниже уровень ЛВП, тем хуже. Повышают ЛВП те же самые препараты, которые снижают уровень «плохого» холестерина, так что дополнительные препараты при низком ЛВП принимать не нужно.
Иногда в анализе указывают еще так называемый коэффициент атерогенности; считается, что чем он выше, тем выше риск осложнений. На самом деле на коэффициент атерогенности сейчас уже почти не ориентируются, смотрят в основном на уровень ЛНП.
Триглицериды – это еще одна разновидность липидов (по сути дела это и есть настоящие жиры). Они, что интересно, не столько повышают риск болезней сердца, сколько нарушают функцию печени, желчевыводящих путей, а, главное – поджелудочной железы. Опасность выраженного повышения триглицеридов заключается в развитии острого панкреатита. Повышение триглицеридов почти всегда идет рука об руку с ожирением, и это понятно – механизмы их возникновения общие. Стало быть, и лечение будет одинаковым – существенно ограничить потребление мясных и жирных продуктов и увеличить физическую активность.
В отличие от холестерина триглицериды практически не вырабатываются в организме, а в основном поступают с пищей. Поэтому я могу иногда поверить, что пациент с высоким холестерином действительно соблюдает рекомендованный режим питания, но если у него повышены триглицериды, это значит, что животных жиров он потребляет гораздо больше, чем нужно.
При очень выраженном повышении триглицеридов (>5 ммоль/л) врачи иногда назначают препараты омега-3~полиненасыщенных жирных кислот, или фенофибрат. Самостоятельно с этими лекарствами экспериментировать не надо. Если у вас уровень триглицеридов >10ммоль/л– это очень тревожный признак: вы на полшага от панкреатита. В этой ситуации проводят очистку крови специальными аппаратами (плазмаферез).
Недавно приходила пациентка, у которой ствол левой коронарной артерии (это сосуд, кровоснабжающий 2/3 сердца) закрыт на 70 %. Сын ее внезапно умер в 40 лет от сердечной недостаточности. Уровень холестерина около 10 ммоль/л. Лекарства почти не принимает.
Диагноз: семейная гиперхолестеринемия, которая повлекла за собой развитие тяжелой формы ишемической болезни сердца.
Расстояние до смерти – один шаг (закупорка ствола левой коронарной артерии в 100 % приводит к гибели пациента).
Назначена максимальная доза статинов. Пациентка направлена на коронарное шунтирование.
Если кто-то из ваших родственников преждевременно умер от заболевания сердца, обязательно расскажите об этом врачу и пройдите обследование. Существуют генетические (семейные) формы заболевания, которые на сегодняшний день можно и нужно лечить.
Итак, первый шаг на пути к снижению холестерина – это изменение характера питания. Не диета, а именно изменение пищевых привычек. Мне не очень нравится слово «диета», оно, как правило, подразумевает что-то кратковременное. Если можно «посидеть на диете», то, логично предположить, что рано или поздно придется «встать с диеты» и отправиться по привычному маршруту. Следовательно, мы говорим не о диете, а о необходимости пересмотреть свои пищевые привычки на всю жизнь. Если говорить в двух словах, то обычно я использую такую формулу: «От мяса к рыбе и неограниченное количество овощей и фруктов». Помните, как стюардесса в самолете спрашивает нас: «Что вы желаете на обед? Мясо, курица, рыба?» Правильный ответ – рыба. В крайнем случае курица.
Если обсуждать вопросы питания более подробно, то я предлагаю посмотреть на таблицу, которая разработана международными экспертами по атеросклерозу.
Впрочем, «диетотерапия» при высоком холестерине, к сожалению, далеко не всегда оказывается эффективной. Во-первых, мало кто готов полностью отказаться от привычных кулинарных деликатесов. В моей практике таких настойчивых борцов «за чистоту холодильников» не так уж и много. Во-вторых, как мы помним, поступление холестерина с пищей – это только 20 %. Следовательно, очень грустно слышать рассказы пациентов о том, как врач при двукратном повышении холестерина вместо назначения терапии произносит со вздохом: «Ну что же вы, батенька… У вас вот холестеринчик высокий… Вам бы диету надо…» И пациент кивает довольно – надо, мол, надо. И ничего дальше не делает.
Рекомендации по изменению рациона питания для снижения уровня общего холестерина и холестерина липопротеинов низкой плотности

Добрый день, Антон Владимирович! Меня очень волнуют результаты моих анализов (повышенный холестерин), на которые наши врачи не обращают внимания. Вот результат анализа крови: общий холестерин – 7,19; ЛПНП – 5,12; триглицериды – 1,22; ЛПВП – 1,26.
Мне 49 лет, крепкого телосложения (не полная), посещаю-фитнес 4 раза в неделю, жирное-жареное не ем. Повышенный уровень холестерина с 35 лет, но до такого значения он не доходил.Подскажите, пожалуйста, что мне надо делать?С уважением, Людмила.
Добрый день, Людмила! Правильно волнуют.Холестерин – один из мощнейших факторов риска атеросклероза, а следовательно, инфаркта миокарда, инсульта и других сосудистых приключений. К сожалению, уровень холестерина зависит далеко не только от питания, но в значительной степени от того, как «настроены» системы синтеза холестерина в организме.
Совершенно очевидно, что вам нужно обратиться к врачу, который понимает толк в нарушениях липидного обмена. Прежде всего нужно исключить внешние причины гиперлипидемии, например снижение функции щитовидной железы (по ТТГ). Показано назначение холестеринснижающих препаратов до достижения целевого ЛНП (при отсутствии гипертонии и диабета он должен быть <3,0 ммоль/л). Кроме того, врач расспросит вас о заболеваниях близких родственников и решит вопрос о необходимости дообследования на предмет семейной гиперхолестеринемии.
Следовательно, рано или поздно возникает вопрос, а не пора ли принимать лекарства, снижающие холестерин. И если принимать, то какие? Говорят вот, чесноком можно его…
На самом деле человечество придумало очень много препаратов для снижения холестерина. Сейчас на рынке существует четыре группы препаратов, еще около десятка групп в стадии изучения. Про БАДы, гомеопатию и т. д. уж вообще молчу. Но в 99 % случаев врачи назначают препараты одной группы – это статины. Почему? Вы еще не забыли, что написано в самой первой главе, которая называется «Хотите жить долго?». Дело в том, что статины – это единственная группа холестерин-снижающих препаратов, которая не только снижает уровень «плохого» холестерина, но и уменьшает смертность, а следовательно, увеличивает продолжительность жизни.
Приведу простую аналогию: в бассейне глубиной 3 метра тонет человек ростом 180 см. Вытащить его оттуда мы по какой-то причине не можем. И нам для того, чтобы спасти этого человека, нужно выпустить воду из бассейна до отметки метр пятьдесят. К бортику бассейна приделан поплавок, который отображает уровень воды. Мы говорим технику бассейна: «Выпусти воду, чтобы поплавок упал до отметки 1,50». А он то ли не расслышал нас, то ли ему лень было воду выпускать, и поступил проще – привязал гирю к поплавку, и тот опустился до отметки 1,50. А человек все равно утонул, потому что уровень воды как был высоким, так и остался.
Так вот, похоже, холестерин и есть этот самый поплавок. Существуют препараты, которые снижают уровень холестерина, но при этом «спускают воду из бассейна» и спасают жизнь, это статины. Есть препараты, которые работают как эта самая гиря – снижают холестерин, но не влияют на смертность.
В чем же секрет? Дело в том, что статины не только снижают холестерин, но и уменьшают воспаление (мы обсуждали уже, что воспаление и нарушение функции эндотелия – ключевые факторы в развитии атеросклероза). Статины обладают способностью стабилизировать атеросклеротическую бляшку и препятствовать ее разрыву, а следовательно, предупреждать инфаркт миокарда, инсульт и другие катастрофы.
У нас на рынке сейчас представлено три препарата – это аторвастатин (липримар), розувастатин (крестор) и почти исчезающий слабенький симвастатин (зокор). Если у вас в аптечке лежит упаковка с каким-то другим названием, то это в любом случае дженерик (копия) одного из трех перечисленных препаратов.
Удивительное дело, но статины – это группа препаратов, окруженная самым большим количеством мифов и легенд. Попробую ответить на основные возражения, которые высказывают пациенты на приеме, а также распространенные в публикациях в Интернете.
Если я начну принимать статины, то никогда с них не слезу?
Статины не вызывают привыкания в наркологическом значении этого слова. Если прекратить их прием, то холестерин поднимется до прежнего уровня, и риск осложнений снова вырастет. Действительно, статины нужно принимать пожизненно, так же как мы пожизненно чистим зубы и не жалуемся, что нас «подсадили на зубную пасту». Чистить зубы, чтобы не было кариеса, принимать статины, чтобы не было инфаркта. Все просто.
Одно лечим, другое калечим. Статины, конечно, защищают сосуды, но они увеличивают риск диабета, рака, деменции, а также заболеваний печени и мышц.
В медицине при использовании того или иного препарата всегда оценивают соотношение «польза-вред». Чтобы развился один новый случай диабета, нужно в течение 4 лет пролечить 250 пациентов. За это время без лечения 6 человек погибнет от инфаркта.
Повышение маркеров повреждения печени, ACT и АЛТ на фоне стандартных доз статинов встречается у 2 из тысячи человек, причем чаще всего клинического значения это не имеет. Гораздо сильнее печень повреждают алкоголь и жирная пища, но это, как правило, никого не тревожит.
Что касается рака и слабоумия, то эти мифы давно развенчаны в серьезных исследованиях. Напротив, онкологи все чаще отмечают небольшое противоопухолевое действие статинов.
На самом деле лекарства от холестерина – это все заговор фарммафии. Ведь на самочувствие они не влияют
Да, очень тяжело бывает принять, что есть лекарства, которые влияют на продолжительность жизни, а не на сиюминутный симптом. В современном мире в развитых странах за производителями лекарств очень серьезно следят и правительственные, и общественные организации, и конкуренты. Просто так вывести на рынок «фуфломицин» и продавать его по всему миру просто нереально. Тем, кто до сих пор сомневается, скажу, что сейчас до 50 % исследований в кардиологии завершаются с отрицательным результатом и сфальсифицировать их невозможно. Все результаты клинических исследований абсолютно прозрачны.
И все же лучше использовать природные средства, ведь они натуральные и безвредные*
Мы еще вернемся к вопросу о фитотерапии и о странной схожести в русском языке слов «трава» и «отрава». Пока лишь скажу, что ни один растительный препарат на основе чеснока или петрушки, ни один БАД в клинических исследованиях (а такие проводились!) не продемонстрировал влияния на выживаемость.
Впрочем, монополия статинов как, снижающих холестерин средств, похоже, в скором времени может завершиться. В мире уже зарегистрированы принципиально новые препараты, которые представляют собой антитела к белку-регулятору рецепторов «плохого» холестерина. Они выпускаются не в таблетках, а в инъекциях, которые нужно делать 1 или 2 раза в месяц. Пока, к сожалению, эти препараты довольно дороги, и применяют их только у пациентов с семейной гиперхолестеринемией и в редких случаях непереносимости статинов.
Факты о холестерине
✓ Холестерин на 80 % синтезируется организмом и только 20 % поступает с пищей.
✓ Курение, гипертония, сахарный диабет, ожирение провоцируют развитие атеросклероза даже при нормальном уровне холестерина.
✓ Наиболее важным фактором риска осложнений является «плохой» холестерин (ЛНП).
✓ Показатели общего холестерина и ЛНП не имеют нижней границы нормы. Чем меньше, тем лучше.
✓ Растительные масла в принципе не могут содержать холестерин.
✓ Только изменением образа питания снизить холестерин затруднительно.
✓ Эффективность БАДов, чеснока, гомеопатии в снижении холестерина не доказана.
Здесь же настало время ответить на главный вопрос всех времен и народов: а как же все-таки можно почистить сосуды?
Дорогие мои, верные мои пациенты-читатели. Сосуд – не канализационная и не водопроводная труба. У нас нет волшебной таблетки, чтобы «растворить» атеросклеротическую бляшку, если она там уже образовалась. Считайте каждого, кто пообещает вам это сделать, шарлатаном и личным врагом. Увы, ни одна из имеющихся на планете молекул (химических ли, растительных) не в состоянии повернуть процессы атеросклероза вспять, равно как и не обещаем мы омоложения и бессмертия.
Но есть хорошая новость. Мы можем остановить рост бляшки, мы можем стабилизировать ее и не дать ей разорваться, мы можем уменьшить воспаление – серьезный фактор прогрессирования атеросклероза. А вот если бляшка настолько крупная, что она мешает кровотоку (как правило, это сужение больше 50 %), тогда обсуждается вопрос о хирургическом лечении. Но на самом деле важен не столько размер бляшки, а то, в каком она сосуде находится, есть ли в этом месте окольный кровоток. Ведь что такое 50 % – это иногда 55 %, а иногда 45 %, поэтому прежде чем обсуждать вопрос об операции, важно проанализировать симптомы – насколько выражена стенокардия, ограничена физическая нагрузка, исчерпаны ли все возможности лекарственного лечения.
Существует несколько типов операций на сосудах. Очень распространено стентирование – операция, при которой зону сужения сначала раздувают баллоном, а потом в это место вставляют специальную металлическую сетку стент. Эта конструкция представляет собой жесткий каркас, который помещается внутри сосуда и не дает ему спадаться. Второй вариант лечения – шунтирование. Шунт в переводе на русский язык – это обход. Участок другой артерии или вены вшивается так, чтобы обойти пораженный участок сосуда. Третий вариант операции, который используется для лечения атеросклероза сонных артерий, – это эндартерэктомия. В этом случае сосуд надрезают и «соскребают» бляшку вместе с внутренней оболочкой артерии.
Здравствуйте, Антон Владимирович. Моему мужу 44 года, он очень много курит с 13 лет, кардиограмма и холестерин пока в норме, но у него плохая наследственность, отец умер от инфаркта, мать – от рака. Я слышала в телевизионной передаче, что курящим и кому за 40 нужно принимать статины. Я, конечно, понимаю, что нельзя заниматься самолечением, но мужа в больницу не затащишь. Можно ли пить статины без консультации врача?
Для ответа на этот вопрос нужно оценить суммарный риск по шкале SCORE. Для этого надо точно знать уровень давления и холестерина (лучше холестерина ЛНП). Скорее всего, ваш муж уже попадет в группу лиц с высоким сердечно-сосудистым риском. Так что идея с назначением статинов весьма разумна, но все же делать это должен врач. Заочно ни препарат, ни его дозировку рекомендовать нельзя.Отказ от курения в этой ситуации – важнейшее, что можно сделать в рамках сердечно-сосудистой профилактики. Если муж не бросит курить, то, увы, прогноз очень неблагоприятный.
☝Как снизить холестерин• Сделайте анализ липидного профиля.• Определите цели лечения (уровень ЛНП в зависимости от своей группы риска).• Пересмотрите свой пищевой рацион: старайтесь ограничивать животные жиры. В растительной пище холестерин не содержится вовсе.• Обсудите с врачом необходимость приема статинов.• Если статины назначены, их нужно принимать постоянно. Бросать лечение при достижении целевых значений нельзя.
Обращение к читателю
Дорогие друзья, дорогие читатели.
Дорогие пациенты!
Мы с коллегами много времени и сил тратим, чтобы со страниц книг, журналов, газет, с экранов телевизора донести до вас те знания, которые приняты в мировом врачебном сообществе. То, о чем мы рассказываем, принято во всех развитых странах. Ведущие кардиологи России изо всех сил стараются привести российскую клиническую практику в соответствие с той, что принята в Европе, США, Японии и других странах, где средняя продолжительность жизни переваливает за 80 лет. Еще раз подчеркну, что все написанное в этой книге – не личное мнение и опыт доктора Родионова, но рекомендации ведущих врачебных профессиональных сообществ мира, которым я, конечно же, следую в своей клинической практике.
Пожалуйста, не будьте легковерными! Не доверяйте мракобесам и шарлатанам. Если вы увидите на ТВ откровения какого-нибудь «заслуженного прахвессара», который будет рассказывать о пользе холестерина и вреде лечения, или прочитаете в Интернете старую байку про «кардиохирурга, который решил открыть человечеству всю правду…», не верьте им. К сожалению, за этими выступлениями стоит либо откровенный непрофессионализм, либо реклама БАДов и прочей отравы.
Несколько месяцев назад датские ученые опубликовали работу, в которой говорится, что после подобных публикаций в СМИ в стране возрастает частота инфарктов миокарда и инсультов, так как легковерные читатели массово бросают прием лекарств.
Равно как не надо верить и шарлатанской рекламе всяких чаев, браслетов и прочей дребедени, которые обещают излечить от гипертонии в два щелчка. К сожалению, в этих рекламах используют фотографии вашего покорного слуги доктора Мясникова и других наших уважаемых коллег. Повторю, мы не имеем к этим шарлатанам никакого отношения.
Не верьте в то, что земля плоская, не верьте в то, что 2 × 2 = 5, не верьте в «альтернативную историю Фоменко». Думайте и анализируйте информацию. Очень вас прошу. Это не только медицины касается…
Назад: Глава 4 Давай потушим, товарищ, по одной… Неужели бросать курить?
Дальше: Глава 6 Пить или не пить – вот в чем вопрос. Какой алкоголь лучше для лечения и профилактики

