Первая помощь
Сохранение здоровья – задача первостепенной важности для человека в чрезвычайной ситуации. Не подвергайте себя излишнему риску получить травму. Придерживайтесь разнообразной и проверенной системы питания и обязательно отдыхайте в достаточной степени.
В начальной стадии развития чрезвычайной ситуации все это может не быть возможным, но как только вы разбили лагерь, нашли источники пищи и воды, то дисциплина и порядок обеспечат вам сохранение сил и ресурсов. Вдали от людей вам не угрожают заразные инфекции, если вы не принесли их с собой. Хотя некоторые болезни переносятся насекомыми или водой, меры разумной предосторожности – особенно кипячение воды и правильное приготовление пищи – защитят вас от многих инфекций.
Экстремальные погодно-климатические условия создают свои опасности, и знание симптомов помогут лечиться самому и лечить других. Неопытность или невезение могут привести к травме, как бы ни осторожны вы были, и понимание смысла практической первой помощи – импровизируя медоборудование, когда его нет, – является базовым навыком в ситуации выживания. Такая импровизация может стать первым средством для выживания тех, кто попал в аварию, именно в то время, когда необходимы быстрые действия. В любой экспедиции должен быть по крайней мере один человек с соответствующими медицинскими знаниями – но КАЖДОМУ следует знать, что делать в случаях распространенных травм, расстройств и болезней.
ПРИОРИТЕТЫВ случае аварии, когда много раненых, вы должны знать, кому помогать в первую очередь. При множественных травмах приоритет следует отдавать дыхательным путям, реакции пострадавшего, работе сердца и обильному кровотечению. Оцените проблемы и действуйте в следующем порядке:– Эвакуация из опасной зоны– Проверка реакций пострадавшего– Освобождение дыхательных путей– Проверка дыхания– Остановка обильного кровотеченияПРИМЕЧАНИЕ: прежде чем заняться жертвой аварии, убедитесь в отсутствии при этом угрозы для вас самого и обезопасьте себя. Берегитесь электропроводов, газовых труб, падающих обломков, конструкций в опасном состоянии или обломков катастрофы. Сначала сделайте предварительный осмотр, не двигая пациента, если возможно, но – если угроза сохраняется – переместите его и перейдите сами в безопасное место.
Эвакуация из опасной зоны
В первую очередь снизьте риск дальнейшей опасности как для жертвы, так и для себя, переместившись в безопасное место. В случае дорожной аварии остановите движение. При поражении током отключите электропитание. Если не можете, то встаньте на сухой непроводящий ток материал и освободите пострадавшего от источника напряжения с помощью сухого непроводящего предмета, например палки, шеста и т. п., ДО ТОГО как оказывать ему другую помощь. Если опасность создает газ или ядовитые пары, отключите их источник и эвакуируйте жертву на чистый воздух.
Перемещение раненых с неизвестными травмами всегда является риском, но если опасность не миновала, то их необходимо эвакуировать, чтобы повысить шансы на выживание. Наибольшему риску при перемещении подвергаются те, у кого травма позвоночника, – может быть разорван спинной мозг. Единственный способ их безопасной переноски требует усилий нескольких человек (см. Перелом позвоночника).
Бессознательное состояние
Если человек без сознания и вне опасной зоны, освободите его дыхательные пути и проверьте дыхание. При отсутствии дыхания запросите – при возможности – помощь и начинайте кардиопульмональную реанимацию (КПР). Проверьте наличие наружных кровотечений и травм, стараясь определить причину обморока.
Дыхание есть, но без сознания
Если пациент дышит и не имеет признаков повреждения позвоночника, убедитесь в отсутствии посторонних предметов у него во рту, займитесь серьезными кровотечениями и поместите его в позу восстановления (см. стр. 396). Если раненый лежит на спине, вам надо осторожно повернуть его на бок, что обычно легче всего сделать, взявшись за одежду на бедре. Он займет стабильное положение, так что все жидкие субстанции и рвотные массы из желудка или слизистые выделение из носа не попадут в легкие или не блокируют их, а язык не западет назад и не перегородит дыхательные пути.
ВНИМАНИЕ!Возможно, надо будет обеспечить свободу дыхательных путей и при подозрении на травму позвоночника. Если дыхание шумное или есть вероятность рвоты, все же придется повернуть жертву в позу восстановления – очень осторожно, придерживая голову выровненной, чтобы не создать опасность для позвоночника. Устройства для искусственного дыхания удерживают язык от западания, но только интубация – процедура для квалифицированного медика – предотвратит вдыхание жидкости.
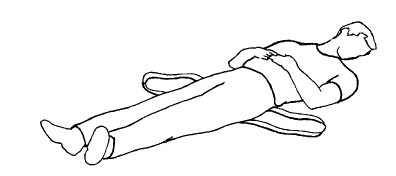
ПОЗА ВОССТАНОВЛЕНИЯ

Если на пострадавшем очки – снимите их. Встаньте перед ним на колени и выпрямите обе его ноги. Ближайшую к вам руку жертвы поверните перпендикулярно его телу, локоть согнут в сторону головы. Дальнюю руку заведите на грудь, так чтобы кисть касалась ближайшей к вам щеки пострадавшего. Другой своей рукой возьмитесь за дальнюю ногу чуть выше колена и поднимите ногу, не отрывая ступню от земли. Прижимая его кисть к щеке, тяните к себе за дальнюю ногу, поворачивая тело на бок. Теперь верхнюю ногу жертвы согните под прямым углом в бедре и в колене. Голову отклоните назад, чтобы дыхательные пути оставались открытыми. При необходимости поправьте руку под щекой, чтобы голова была наклонена и лицом вниз, чтобы жидкость вытекала изо рта. Регулярно проверяйте дыхание. Если пострадавший должен провести в этой позе более 30 минут, переверните его на другую сторону, чтобы снять нагрузку с нижней руки.
Дыхание и пульс
Нормальное дыхание бывает тихим и легким. Шумное дыхание, пена вокруг носа или губ и синева вокруг рта и ушей свидетельствуют о затрудненном дыхании или наличии помех в дыхательных путях. Постоянно следите за дыханием, внимательно прислушиваясь около носа и рта. Удалите помехи и, в случае отсутствия дыхания, сделайте искусственную вентиляцию легких. Проверьте пульс на шее или на запястье (см. стр. 406–407).
Остановка дыхания
Причинами, вызывающими серьезнейшее состояние, могут быть:
– Блокировка верхних дыхательных путей из-за травм лица и шеи или посторонними предметами.
– Утопление или поражение электрическим током.
– Удушение.
– Ожог и спазм дыхательных путей после вдыхания дыма, газов или пламени.
– Недостаток кислорода.
– Сдавление грудной клетки.
– Внезапный приступ болезни, например инсульт, сердечный приступ и т. п.
Посторонние предметы в дыхательных путях
Если дыхание остановилось, немедленно обеспечьте доступ воздуха и проведите реанимацию. Очистите дыхательные пути от посторонних предметов: водорослей, рвоты, искусственных зубов или пищи. Если похоже, что пострадавший подавился, но может дышать и кашлять, то его собственный кашель эффективнее вашей помощи. Помогите прокашляться, наклонив его корпус вперед и нанеся своей ладонью до 5 ударов ему по спине между лопаток. Если подавился очень сильно, человек не может говорить, и это угрожает жизни, то наклоните его вперед, нанесите до 5 ударов ладонью по спине, каждый раз проверяя его рот, не вышел ли посторонний предмет. Если не помогло, используйте до 5 абдоминальных толчков.
АБДОМИНАЛЬНЫЙ ТОЛЧОК
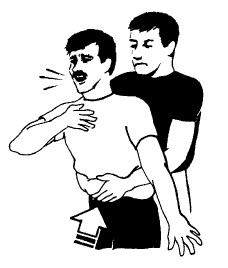
Встаньте (при необходимости на колени) сзади пострадавшего, обхватив его руками. Руки сцепите, держа одну кисть поверх другой, сжатой в кулак. Положите кулак со стороны большого пальца на область между поясом и нижним краем ребер. Прижмите руки к корпусу и до 5 раз резко надавите вверх.
ЕСЛИ ЭТО НЕ ПОМОГЛО
Нанесите до 5 резких ударов между лопаток, а затем до 5 абдоминальных толчков, если удары не помогли. Попеременно повторяйте серии ударов и толчков, пока не выйдет посторонний предмет или пострадавший не потеряет сознание. В последнем случае приступайте к КПР.
ПОВТОРЯЙТЕ процедуру, если сразу не помогло. НЕ ПРЕКРАЩАЙТЕ ЭТИ ДЕЙСТВИЯ! Будьте готовы сделать искусственное дыхание, если закупорка ликвидирована, но пациент не начал дышать. Пострадавшего без сознания уложите на спину, встаньте над ним на колени, сложите свои кисти рук одну поверх другой так, чтобы подушечки ладони оказались над пупком, и делайте резкие движения в сторону центра грудной клетки. Если похоже, что посторонний предмет не «пошел», быстро поверните пострадавшего на бок и нанесите четыре удара между лопаток. Повторяйте, сколько нужно.
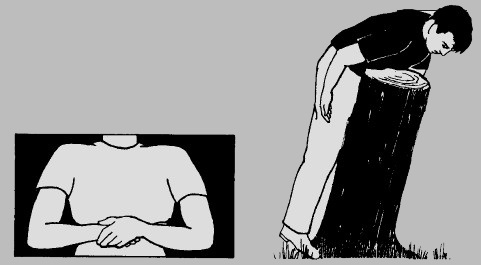
САМОПОМОЩЬ
Если вы один, используйте прием Хаймлиха, нажимая руками или прижимаясь к какому-то выступающему твердому предмету – обрыв, упавшее дерево, спинка стула.
Удушье: особые случаи
Грудные дети
Положите ребенка лицом вниз на согнутую в локте руку, так чтобы голова была ниже груди. Мягкой частью ладони другой своей руки нанесите до 5 ударов между лопатками.
Если не помогает, положите ладонь свободной руки на затылок ребенка и переверните его. Кончиками двух пальцев быстро и достаточно твердо нажмите в середину груди до 5 раз. Если не помогает, начните и ПОВТОРЯЙТЕ чередование до 5 хлопков по спине и до 5 нажимов на грудь, пока не выйдет посторонний предмет. Будьте готовы провести КПР, если ребенок не начал дышать.
ВНИМАНИЕ! Не пытайтесь удалить посторонний предмет пальцем вслепую.
Дети
Предварительно сев, положите небольшого ребенка себе на колени головой вниз. Мягкой частью ладони до 5 раз ударьте между лопаток. Если не помогает, сделайте до 5 абдоминальных толчков. Будьте готовы провести КПР, если ребенок не начал дышать.
Беременные и тучные
Прием Хаймлиха на области живота исключается. Поместите кулаки в середину грудины и действуйте аналогичным способом. (При отсутствии дыхания см. Искусственное дыхание.)
Радикальные меры
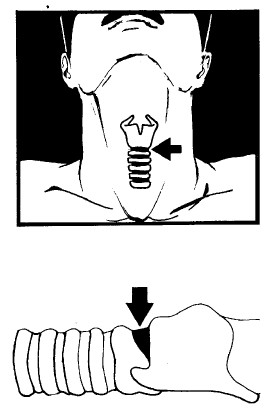
В тех редких случаях, когда несколько попыток абдоминальных толчков не могут удалить инородное тело, требуются радикальные меры: надрез гортани потерпевшего ниже постороннего предмета. Это также применяется, когда травма челюсти препятствует дыханию, – это метод только для решения вопроса жизни и смерти. Его использование рискованно для неопытного человека, но тем не менее стоит попытаться спасти жизнь в тех случаях, когда потерпевший без этого неизбежно умрет. Сильного кровотечения не будет, если применить метод коникотомии, надрез делается выше трахеотомии, непосредственно под кадыком.
Подготовка
Потребуется острое лезвие – скальпеля или перочинного, но не широкого ножа – и полая трубка (в таких случаях использовались корпус шариковой ручки, ЧИСТЫЙ отрезок автомобильного бензопровода или системы гидравлики, трубки рамы рюкзака, маленький шприц и даже полый стебель растения).
Эти предметы должны быть простерилизованы, если есть кипящая вода или открытый огонь, но не теряйте время на разведение огня или кипячение воды. ВНИМАНИЕ! Занесение в рану машинного масла или горючего из грязной автомобильной трубки может вызвать токсическую пневмонию.
1 Уложите пострадавшего на спину; приподняв плечи; голова и шея должны находиться на одной линии.
2 Проведите пальцем вниз по кадыку (похожий на кость выступ на передней части шеи, более заметен у мужчин, чем у женщин) и нащупайте второй – маленький – выступ непосредственно под кадыком. Между кадыком и этим маленьким выступом вы обнаружите углубление.
3 Сделайте здесь надрез точно в середине. Надрез делайте небольшим, но достаточно глубоким – на 1–2 см, – заранее отмерив нужное расстояние на лезвии. Вы почувствуете, как оно пойдет легче, когда войдет внутрь дыхательного горла. НЕ ВВОДИТЕ лезвие глубже.
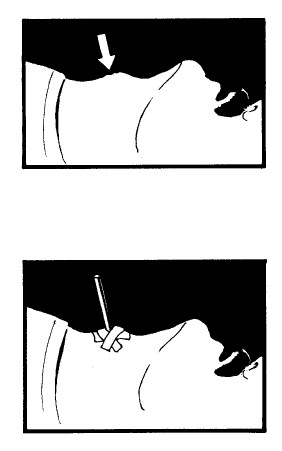
ВТОРОЙ СПОСОБ: отверстие делайте толстой иглой – это сделает кровотечение меньше (медики считают этот способ предпочтительным). Выпускается соответствующий набор для этого, и он должен входить в ваш аварийный комплект.
4 Поверните лезвие в стороны, чтобы образовать отверстие.
5 Вставьте в отверстие трубку и протолкните ее внутрь, чтобы отверстие не закрылось и воздух мог попадать в легкие. Лейкопластырем или повязкой закрепите трубку, чтобы она находилась в вертикальном положении и не выпала.
Когда доступ воздуха – естественный или искусственный – восстановлен, и если пациент все еще не дышит, необходимо сделать искусственное дыхание (КПР).
Предупреждение удушья
Сдавливание
Сдавливание грудной клетки может привести к асфиксии – удушью. Альпинисту, который, сорвавшись, висит на страховочном тросе, очень трудно дышать. Опустите вниз веревку с незатягивающейся петлей (беседочный узел, бурлацкая петля – см. Узлы в разделе Оборудование лагеря), чтобы помочь и облегчить сдавливание.
Снежная лавина или обвал грунта могут сдавить грудь и затруднить дыхание. По возможности примите согнутое положение, согнув руки и расположив локти так, чтобы защитить грудь.
Если человек попал под обломки, которые давят на грудь и слишком тяжелы, чтобы поднять и убрать их, воспользуйтесь рычагом и прочными подпорками для снятия нагрузки с груди.
Дым и газ
Для предотвращения попадания дыма в легкие в качестве фильтра закройте нос и рот тонкосетчатым материалом. Дым виден, и есть возможность попытаться избежать его. Газы обычно не видно, и считать себя в безопасности можно только на свежем воздухе с той стороны от источника, с какой дует ветер, или в противогазе. Пострадавшие должны получить доступ к свежему чистому воздуху.
Недостаток кислорода
В укрытии с недостаточной или засорившейся снегом или мусором вентиляцией весь кислород может оказаться использованным. Это представляет опасность в иглу, особенно когда избавляются от сквозняков. Если горит очаг или костер, то не только расходуется кислород, но, что еще опаснее, образуется окись углерода. Пострадавшие должны получить доступ к свежему чистому воздуху.
Отравление окисью углерода
Этот газ СМЕРТЕЛЕН в ограниченных пространствах, но находящиеся в нем редко замечают его присутствие. Симптомы отравления окисью углерода напоминают сильное опьянение: ослаблены память и рассудок, резко повышаются самонадеянность и пренебрежение опасностью.
Всегда следите за состоянием вентиляции, особенно при использовании очагов. Делайте так, чтобы пламя было желтого цвета. Зажгите в укрытии свечу. Если пламя становится длиннее и выше – или в исключительных случаях вспыхивает до потолка, – это означает недостаток кислорода, и пришло время проветрить помещение. И тоже – пострадавшие должны получить доступ к свежему чистому воздуху.
Нет дыхания и пульса
Утопление
Симптомы: может произойти из-за закупорки дыхательных путей жидкими субстанциями, но обычно пострадавший находился в воде или его лицо было опущено в жидкость. Лицо, особенно губы и уши, багрово-синюшного цвета и гиперемированы (наполнены кровью). Может быть небольшая пена около рта и ноздрей – она блокирует проход воздуха.
Не пытайтесь удалить жидкость из легких – вы не сможете. Следуйте первично оценке состояния: Опасность, Реакции, Дыхательные пути и Дыхание. Если есть автоматический внешний/наружный дефибриллятор (АВД), подсоедините его и следуйте инструкциям. Начинайте искусственное дыхание как можно быстрее. Если вы все еще в воде, поддерживайте тело на плаву и после быстрого удаления изо рта водорослей, искусственных зубов или других инородных предметов сразу начинайте делать искусственное дыхание изо рта в рот. На суше следует применить КПР в полном объеме.
Поражение электрическим током
Симптомы: причина обычно бывает очевидна. Удар током может вызвать остановку сердца, а мышечные спазмы могут отбросить жертву на некоторое расстояние. Ожоги электрическим током бывают более глубокими, чем выглядят.
Не касайтесь жертвы, пока не выключено напряжение или не прекращен контакт с источником электричества. Но берегитесь любых жидкостей, которые проводят ток, – у жертв могла отойти моча. Если жертва не дышит (и это безопасно), подсоедините, при наличии, АВД и следуйте инструкциям. При необходимости проведите КПР, прежде чем обрабатывать ожоги. НЕ НАДО РИСКОВАТЬ.
Поражение молнией
Симптомы: форма поражения электротоком. Жертва обычно оглушается и лишается сознания. Может загореться одежда, и пострадавший может получить и электрические ожоги, которые будут наиболее серьезными в местах ношения наручных часов, ювелирных украшений, пряжек и других металлических предметов.
Если дыхания нет, подсоедините, при наличии, АВД и следуйте инструкциям. При необходимости проведите КПР. Обработайте ожоги. Может потребоваться длительная реанимация (оживление). Восстановление часто затягивается.
Отравление
Симптомы: яды, попадающие в легкие или действующие на нервную систему, могут вызывать удушье.
Сердечный приступ
Симптомы: сильные боли в области груди, затрудненное короткое дыхание, головокружение, возможно падение и часто тревожное состояние. Обильный пот, аритмичный пульс, синюшность губ или кожи. При остановке дыхания подсоедините, при наличии, АВД и следуйте инструкциям. Проведите КПР.
Искусственное дыхание
Как проверить реакции
Прежде чем начать действия медицинского характера, необходимо обеспечить безопасность пострадавшего, окружающих и самого себя. Затем проверьте его реакции и громко спросите: «Ты в порядке?». Если он отвечает, оставьте его в том положении, в котором он обнаружен (если нет дальнейшей опасности). Постарайтесь выяснить, что с ним и обратитесь за помощью. Регулярно проверяйте его состояние.
Если он не отвечает, зовите на помощь. Поверните его на спину и откройте его дыхательные пути, запрокинув ему голову и придерживая подбородок:
ОТКРОЙТЕ ДЫХАТЕЛЬНЫЕ ПУТИ
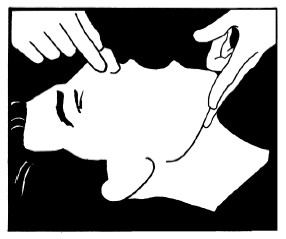
– Положите ладонь ему на лоб и осторожно запрокиньте его голову.
– Кончиками пальцев приподнимите кончик подбородка, чтобы открыть дыхательные пути.
Сохраняя дыхательные пути открытыми, с помощью зрения, слуха и ощущений проверьте состояние дыхания жертвы:
– Посмотрите на движение груди.
– Послушайте около рта звуки дыхания.
– Попробуйте щекой ощутить движение воздуха.
– В первые минуты после остановки сердца жертва слабо дышит или изредка с шумом «хватает воздух». Это может быть агональное дыхание – его нельзя путать с нормальным дыханием.
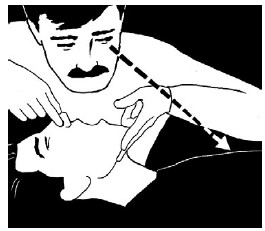
Используйте зрение, слух и ощущения в течение не более 10 секунд, чтобы обнаружить нормальное дыхание. Если есть сомнения, нормальное ли оно, действуйте, как если бы оно не было нормальным.
Если дыхание нормальное:
– Поверните пострадавшего в позу восстановления.
– Вызовите «Скорую» по мобильному телефону; если это невозможно, пошлите кого-то. Оставляйте пострадавшего, только если нельзя вызвать помощь по-другому.
– Продолжайте следить за дыханием. При сомнениях в его нормальности начинайте КПР.
НЕ ОСТАНАВЛИВАЙТЕСЬ!При любом способе реанимации первые пять минут, вероятно, самые критические, но, если дыхание не восстановилось, продолжайте КПР, по меньшей мере, в течение часа. Если вас несколько, делайте его по очереди.
Непрямой массаж сердца
Если пострадавший не дышит нормально, попросите кого-то вызвать «Скорую» и принести, если возможно, АВД. Если вы один, вызовите «Скорую» по мобильному телефону. Оставляйте пострадавшего одного, только если нет другого варианта вызвать помощь. Делайте непрямой массаж сердца так:
– Встаньте на колени сбоку от пострадавшего.
– Положите подушечки ладони одной руки на центр груди пострадавшего.
– Подушечки ладони второй руки поместите поверх первой.
– Переплетите пальцы рук и убедитесь, что давление не придется на ребра. Не нажимайте на солнечное сплетение или на нижний край грудной кости.
– Расположите свой корпус вертикально над грудью жертвы и прямыми в локтях руками надавите на грудину на глубину 5–6 см.
– После каждого нажатия полностью снимайте давление, но не отрывайте руки от груди.
– Повторите нажим 30 раз с частотой 100–120 раз в минуту.
– Длительность нажатия и его отсутствия должны быть равны.
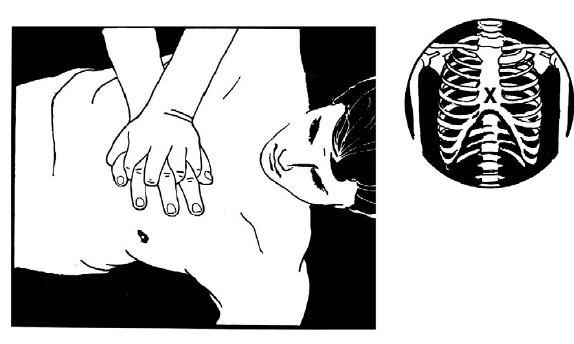
Комбинируйте непрямой массаж сердца с искусственным дыханием
После 30 нажатий откройте дыхательные пути запрокидыванием головы и подъемом подбородка.
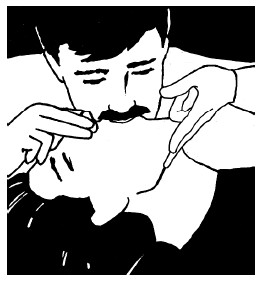
– Зажмите нос пострадавшего большим и указательным пальцами вашей руки, лежащей ладонью на его лбу.
– Дайте рту открыться, но держите подбородок приподнятым.
– Сделайте вдох и герметично обхватите его рот своими губами.
– Уверенно выдохните в рот пострадавшего, следя за подъемом его грудной клетки.
Подъем груди должен занимать 1 секунду
– так искусственное дыхание будет эффективным.
– Держа голову отклоненной и подбородок приподнятым, снимите свой рот с губ пострадавшего и следите за опусканием его груди по мере выхода воздуха.
– Сделайте еще один вдох и снова выдуйте воздух в рот жертвы, так чтобы получилось два цикла искусственного дыхания. Они должны занять не более 5 секунд. Затем снова сделайте 30 нажатий непрямого массажа сердца.
– Продолжайте нажимы и искусственное дыхание в соотношении 30:2*. Остановитесь, только если он проявит признаки прихода в сознание – кашель, открывание глаз, речь или сознательные движения – И ПРИ ЭТОМ начинает нормально дышать. В других случаях не прерывайте реанимацию.
ВАЖНО!Непрямой массаж сердца (см. стр. 404) – важнейший элемент КПР. Если процесс искусственного дыхания затруднен, сосредоточьтесь на массаже сердца. Помните – нажимы не должны прекращаться более чем на 5 секунд.
Оценка результатов
Если первичные выдохи искусственного дыхания в каждой серии не приводят к подъему груди как при нормальном дыхании, то перед следующей попыткой:
– Осмотрите рот пострадавшего и уберите все видимые посторонние предметы.
– Еще раз проверьте, правильно ли запрокинута голова и приподнят подбородок.
– Не делайте больше двух вдуваний подряд между сериями нажатий массажа сердца.
Если реанимирующих больше одного, то следует меняться через 1–2 минуты, чтобы не было переутомления. Задержка на смену должна быть минимальной, и не прекращайте непрямой массаж сердца.
Для ребенка:
В отличие от взрослых сначала сделайте 5 вдуваний. Вдувания должны быть осторожными, а нажатия на грудину делайте одной рукой на не менее чем треть глубины груди. Сделайте 30 нажатий, а затем продолжайте обычную последовательность из 2 вдуваний и 30 нажатий.
Отечественные рекомендации: 4-10 надавливаний (в зависимости от количества реанимирующих – двое или один) на 2 вдувания; рекомендуемая глубина надавливаний – 2–6 см. – Прим, перев.
Для грудного ребенка:
Сделайте сначала 5 очень осторожных вдуваний. Каждый раз следите за подъемом и опусканием груди, двумя пальцами сделайте 30 нажатий на треть глубины грудной клетки с частотой 100–120 нажатий в минуту, и затем повторяйте последовательность 30 нажатий и двух вдуваний.
Искусственное дыхание изо рта в нос
Используйте, если нельзя губами плотно обхватить торс пострадавшего, при этом держите его рот закрытым. У грудных детей обхватите губами и рот, и нос.
Не сдавайтесь!
Реанимация спасала жизни пострадавших от утопления, переохлаждения и поражения электротоком с трехчасовым отсутствием самостоятельного дыхания.
Если дыхание восстановлено
Уложите пострадавшего в позу восстановления (на случай рвоты) – в процессе переворачивания будьте предельно осторожными при подозрении на травму позвоночника.
НЕСКОЛЬКО РЕАНИМИРУЮЩИХПри правильном выполнении КПР весьма утомительна. При возможности меняйтесь каждые 2 минуты.
Проверка пульса
Дыхание и частота пульса
Взрослый в расслабленном состоянии дышит с частотой 12–16 вдохов в минуту. Частота дыхания грудных и маленьких детей составляет 20–30 раз в минуту. Нормальный пульс взрослого – 60–80 ударов в минуту, частота пульса у детей и физически развитых взрослых выше.
Не теряйте времени – подсчитайте удары за 30 секунд и умножьте на два. Для замера частоты пульса (количества ударов) используйте секундную стрелку наручных часов или секундомера/таймера в мобильном телефоне, контролируйте силу (сильные или слабые удары) и ритм (ритмичный или нет). У грудничка пульс можно проверять на внутренней поверхности руки между локтем и плечом (брахиальный пульс).
Если пульса нет
Если пульс не прощупывается, и зрачки сильно увеличены, начинайте непрямой массаж сердца, продолжая КПР.
ПРОВЕРКА ПУЛЬСА НА ЗАПЯСТЬЕ
Положите пальцы (не большой) на лучевую артерию на нижней части предплечья в передней области запястья – примерно в 1 см от большого пальца.
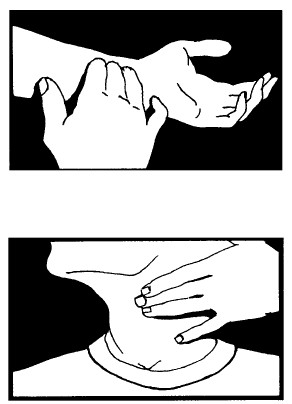
ПРОВЕРКА ПУЛЬСА НА ШЕЕ
Положите подушечки пальцев в углубление между большой шейной мышцей и кадыком потерпевшего.
Опасные кровотечения
Обильное кровотечение – потенциальная угроза жизни, и оно должно быть срочно остановлено. Откройте и осмотрите рану на предмет наличия в ней постороннего предмета. Пусть пострадавший своей рукой закроет рану, чтобы остановить вытекание крови, а если рана на конечности, то надо ее поднять, чтобы сократить приток крови к ране.
Положите пострадавшего, чтобы снизить сердечный ритм, и, если ноги не сломаны, то поднимите их на какую-то опору, чтобы обеспечить больший приток крови к жизненно важным органам в туловище и голове. Только после этого открывайте стерильный перевязочный пакет и накладывайте тугую повязку, но так чтобы не остановить кровообращение в конечности.
Венозное и капиллярное кровотечение можно остановить простым зажатием кровоточащего места как с повязкой, так и без нее. Небольшое артериальное кровотечение также можно остановить местным зажатием. Серьезные раны следует расположить выше сердца, сохраняя их зажатие.
Для остановки кровотечения можно использовать все что угодно – руку, носовой платок, рубашку, – но выбирайте самое чистое средство и накладывайте его быстро и плотно. Возможна инфекция от нестерильного материала, но если кровотечение смертельно опасно, об этом пока беспокоиться не стоит. Здесь смерть более вероятна от потери крови.
Обеспечьте зажатие раны на протяжении 5-10 минут, и кровотечение остановится. Не поддавайтесь искушению открыть рану и взглянуть на результат. Если кровь сочится сквозь тампон, повязку – наложите сверху дополнительный материал. Большие тампоны из гигроскопичной ваты идеальны для остановки кровотечения. Включите их в свою аптечку. Закрепите прилагаемым перевязочным материалом, а затем эластичным бинтом, который обеспечит необходимое постоянное давление.
Артериальное кровотечение
Кровотечение из артерии можно узнать по мощному пульсирующему выходу крови из раны быстрыми толчками в ритме с пульсом. Его можно временно остановить, прижав артерию к близко расположенной кости или в удобных для этого местах. Если возможно, необходимо принять меры для предотвращения распространения таких болезней, как СПИД (ВИЧ-инфекция), но понятно, что в чрезвычайной ситуации вряд ли можно рассчитывать на наличие стерильных медицинских перчаток и т. п.
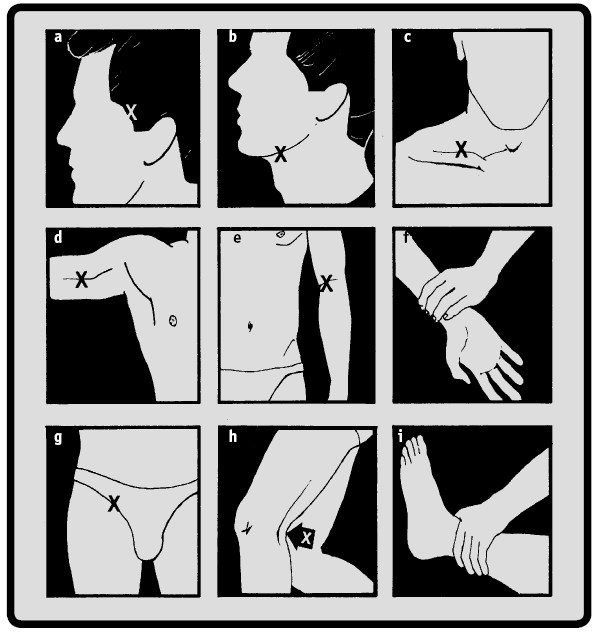
МЕСТА ПРИЖАТИЯУ человека есть места, где артерии проходят близко к поверхности тела и расположены рядом с костью, к которой их можно прижать, перекрыв поток крови. Каждое из них эффективно для ликвидации потери крови из определенной области тела. Следите за раной. Если кровотечение немедленно резко не уменьшилось, перемещайте пальцы, пока истечение крови не остановится.– Висок или верхняя часть черепа: спереди/над ухом (а)– Лицевая область под глазами: бок нижней челюсти (b)– Плечо или плечевая часть руки: выше ключицы (с)– Локоть: внутренняя область плечевой части руки (d)– Кисть: передняя область запястья (f)– Бедро: середина между промежностью и боком бедра (g)– Голень: верх коленного сгиба (h)– Стопа: передняя область щиколотки (і)
Перекрытие артерий
В случае крупных ран, на которые не может быть наложена давящая повязка, там, где ограничен доступ или конечность частично ампутирована, найдите кровоточащую артерию и перекройте ее.
Для неопытного человека это может представлять опасность – артерии часто находятся рядом с нервами, и их зажатие может вызвать необратимое нарушение функций конечности.
Для остановки кровотечения наложите временный кровоостанавливающий жгут – но, возможно, придется выпустить часть крови, чтобы найти артерию. Стерилизуйте отрезок рыболовной лесы, бечевки или тонкой веревки с помощью кипячения или погружения в алкоголь. Содержимое вашей фляжки или пузырька с парфюмерией убьет микробов. Чистота имеет большое значение. Прокипятите все перевязочные материалы. Тщательно вымойте руки кипяченой водой, если возможно – с мылом.
Стерилизованной (кипяченой) водой промойте рану и осторожно ощупайте ее чистым пальцем, чтобы найти поврежденную артерию. Перевяжите ее стерилизованной нитью. Это единственный раз, когда приходится касаться открытой раны.
Если артерия полностью перерезана, концы могут втянуться, что затруднит их обнаружение. Если вы уверены, что поврежденный сосуд находится в данной области тканей, то можно зашить весь участок с помощью большой иглы.
Для проверки своей работы, как только станет возможно, осторожно ослабляйте жгут. Убедитесь, что не повреждены другие сосуды. Если кровотечение не останавливается, сразу затяните жгут снова и попробуйте еще раз. Другие, более мелкие сосуды обеспечат необходимую подачу крови, чтобы поддержать жизнедеятельность конечности.
НЕ ОСТАВЛЯЙТЕ жгут надолго.
Жгуты и турникеты
Есть только два места, где можно наложить жгут или турникет (жгут с рычагом): на плечевой области руки непосредственно ниже подмышки и вокруг верхней области бедра. Желательно использовать полосу ткани шириной по крайней мере 5 см. Если приходится применять нечто более узкое (провод или веревку), НЕОБХОДИМО делать это поверх нескольких слоев ткани, чтобы уменьшить негативный эффект и избежать повреждения нервов или мягких тканей.
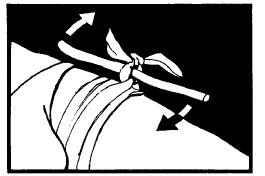
Сделайте три оборота вокруг конечности, завяжите полуузел, положите на него палку (рычаг) и завяжите поверх нее двойной узел. Поворачивайте рычаг так, чтобы лента затягивалась, пока не остановится кровь.
Турникет должен быть достаточно тугим, чтобы остановить кровотечение, но его надо часто ослаблять, поэтому после наложения ДЕЙСТВУЙТЕ БЫСТРО.
Когда дело сделано, ПОЛНОСТЬЮ снимите турникет.
ВНИМАНИЕ!Турникет перекрывает кровоток, и если его оставить надолго, это может привести к тяжелым последствиям – включая потерю конечности.– Используйте турникет ТОЛЬКО на конечности и НИ В КОЕМ СЛУЧАЕ не на голове, шее или корпусе.– НИ В КОЕМ СЛУЧАЕ не закрывайте чем-либо турникет. Если вы должны покинуть пациента со жгутом/турникетом, то, фломастером или губной помадой напишите у него на лбу слово ЖГУТ и время наложения.
Проверка циркуляции крови
После перевязки конечности часто проверяйте, что пальцы ног и рук не посинели, не замерзли и не онемели. Если же это происходит, то ослабьте повязку. Если этого не сделать, МОЖЕТ РАЗВИТЬСЯ ГАНГРЕНА, возможно, с потерей конечности.
По этой же причине не используйте турникет (за исключением времени, необходимого на перевязывание артерии). Применяйте зажимание раны и места прижатия сосудов, и если рана очень тяжелая, то обязательно все время держите ее приподнятой.
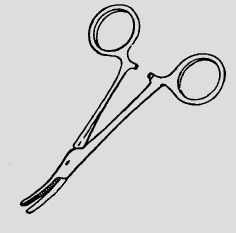
РЕКОМЕНДУЕМОЕ СНАРЯЖЕНИЕКРОВООСТАНАВЛИВАЮЩИЙ ЗАЖИМЭтот инструмент, похожий на щипцы, может быть зажат на кровеносном сосуде, что остановит кровь и облегчит перевязывание сосуда. Зажимы имеют много применений, и их стоит включить в вашу аптечку. Ими очень хорошо держать иглу при шитье – можно прокалывать даже толстую кожу. НЕ ПЕРЕЖИМАЙТЕ НЕРВЫ зажимом.
Менее опасные кровотечения
Венозное кровотечение
Кровотечение из вены не так опасно, как артериальное. Есть достаточно времени на поиск наиболее подходящего перевязочного материала. Если кровь, льющаяся из глубокой раны, затрудняет определение конкретного источника, используйте большой тампон и приложите давление на как можно большей площади. Через 10 минут, вероятно, его можно будет зафиксировать на месте с помощью, например, галстука, полос из ткани одежды – чем шире материал, тем лучше, чтобы повязка не врезалась в ткани пострадавшего.
Капиллярное кровотечение
Капилляры – это мелкие кровеносные сосуды, которые перестают кровоточить сами по себе. Не тратьте время на капиллярное кровотечение, оно не бывает серьезным. В первую очередь занимайтесь жизненно важными вещами, а перевязывайте после.
Внутреннее кровотечение
Это опасное состояние обычно бывает после сильного удара по телу, переломов костей или глубоких проникающих ранений. Вначале может не быть очевидных признаков, возможно, небольшой ушиб или кровоизлияние под кожей. Пострадавший чувствует головокружение, беспокойство и слабость, выглядит бледным, его кожа холодеет и становится влажной на ощупь, пульс слабый, но очень частый.
Кровотечение в ткани (кровоизлияние) происходит при всех переломах и ушибах, и перелом бедра может привести к потере более полулитра крови в месте перелома.
Симптомы
Более поздние симптомы внутреннего кровотечения, которые также указывают на источник кровотечения:
– Из почек или мочевого пузыря: красный или темно-красный цвет мочи.
– Из нижнего участка кишечника: кровь в кале.
– Из верхнего участка кишечника: полупереваренная кровь придает калу черный смолистый оттенок.
– Из желудка: кровь в рвотных массах или рвота кровью. Если ярко-красного цвета, то кровотечение недавнее. Если коричневого, цвета молотого кофе, то кровь пробыла в желудке некоторое время.
– Из легких: кашель с кровью, часто в виде красной пены.
Первая помощь
Положите пациента на ровную поверхность, ноги приподнимите, чтобы сердцу было легче направлять кровь к голове. Держите его в умеренном тепле, но не перегревайте – это приведет к перенаправлению крови к коже. Серьезное внутреннее кровотечение может произойти, когда поврежден такой внутренний орган, как почка, печень или селезенка. Единственный способ первой помощи – квалифицированный уход за пострадавшим. И надежда на скорую эвакуацию.
КРОВОТЕЧЕНИЕ ИЗ НОСАУсадите пострадавшего со слегка наклоненной головой и зажмите мягкие части ноздрей на пять минут. Пусть пациент подышит ртом. Нельзя шмыгать носом. Ослабьте плотную одежду.
Раны и перевязка ран
Раны всегда опасны из-за угрозы микробной инфекции. Наиболее опасными из микробов являются Tetanus bacillus, которые вызывают столбняк. Прививка против столбняка – разумная предосторожность для каждого и весьма важна для всех экстремалов и путешественников.
При первой медицинской помощи застрявшие в ранах посторонние предметы следует оставить на месте. При обильном кровотечении для его остановки обеспечьте давление вокруг них с помощью бинтования, чтобы поддерживать этот нажим. Все инородные тела необходимо извлекать. Обычно это оставляют квалифицированным медикам – но в чрезвычайной ситуации это должно быть сделано. Стерилизованный зажим или пинцет лучше всего подходят для решения этой задачи. Рана, которая имела контакт с землей или грязной одеждой, ДОЛЖНА быть подвергнута обработке: очищена, промыта, из нее должны быть уделены ВСЕ омертвевшие ткани.
Обрежьте одежду вокруг места поражения и промойте рану, чтобы удалить всю грязь. Промывайте ее от центра наружу, но НЕ от краев внутрь. Осушите и наложите чистую повязку. Зафиксируйте рану в удобном положении.
Повязку следует поменять, если она намокла, издает неприятный запах или в ране усиливается боль, которая становится пульсирующей, что свидетельствует о начале инфицирования.
Местную инфекцию можно обработать вымачиванием в горячей соленой воде или горячей примочкой (припарка). Припарка вытягивает образующийся при инфекции гной и помогает уменьшить опухание. Все, из чего можно сделать мягкую массу, можно использовать для припарки: рис, картофель, корнеплоды, измельченную кору деревьев и подходящие семена или зерна. Можно использовать и глину. Прокипятите материал для припарки и заверните его в ткань. Поместите на пораженное инфекцией место при такой температуре, которую уже можно выдерживать, – не создавайте опасности ожога. Человек обладает огромной сопротивляемостью инфекции, если обеспечить должный покой и питание.
Обогрев также помогает заживлению раны. Для этого можно использовать нагретый камень, завернутый в ткань.
МЫЛО ОБЛАДАЕТ АНТИСЕПТИЧЕСКИМИ СВОЙСТВАМИМыло является отличным антисептиком и хорошо подходит для промывания ран. Перед промывкой ран вымойте руки кипяченой водой. Промывайте рану кипяченой водой – если таковой нет, используйте мочу. Моча обладает стерилизующим свойством и не занесет инфекцию. Она также оказывает некоторый положительный эффект из-за мочевой кислоты, которая помогает очистить рану.
Наложение швов
Небольшие раны можно закрыть с помощью наложения швов, если нет медиков, которые могли бы это сделать. (Здесь опять будет полезен зажим.) Эта процедура рекомендуется, когда надо обработать ровный порез ножом или лицевые раны, которые мешают дышать или есть.
Вначале рану тщательно промойте, а затем накладывайте швы или используйте липкие накладки (из вашей походной аптечки), применение которых не требует специальных навыков. Некоторые племена используют в этих целях огненных муравьев (Solenopsis invicta), заставляя их наносить укус поперек раны и затем отрывая им головы, так чтобы их челюсти фиксировали края раны.
ШВЫ
Стерилизованными иголкой и ниткой или жилой делайте отдельные (они называются узловые) швы, начиная с середины раны.
Стяните края раны и завяжите узел. Продолжайте к краям раны.

СТЯГИВАЮЩИЙ ПЛАСТЫРЬ ДЛЯ РАН
Используйте готовые накладки для стяжки ран или вырежьте из лейкопластыря такие накладки в форме гантели или бабочки. Стяните края раны. Наложите пластырь на одну сторону раны, тщательно совместите ее края и прижмите второй конец накладки.
Если рана воспалилась – покраснение, опухоль, натяжение кожи, – снимите часть или все швы, чтобы выпустить гной. Дайте подсохнуть.
Перевязка
Перевязка – наложение повязки без наложения швов – единственный безопасный способ обработки ран, помимо упомянутых выше. Если нет возможности провести тщательную обработку раны, то ее следует оставить открытой, чтобы организм лечил ее изнутри. В ней образуются сопротивляющиеся инфекции ткани, которые можно узнать по влажной гранулярной поверхности красного цвета – признак излечивания любой раны.
Несмотря на все предосторожности, всегда бывает некоторое инфекционное воспаление. Глубокие раны могут требовать осушения, дренажа, и иногда может принести пользу вскрытие нарыва (скопления гноя) с последующим введением в рану стерильного неплотного тампона из перевязочных средств или ленты ткани. Оставьте выступающий «хвостик», желательно с заколотой в его кончик англий-ской (безопасной) булавкой. Оставьте этот дренаж в ране на несколько дней. При вскрытии раны стерилизуйте лезвие скальпеля или ножа, чтобы предупредить занесение новых бактерий. Тампон закрывает рану, но позволяет ей подсыхать в процессе затягивания изнутри. По мере залечивания раны уменьшайте размеры тампона, пока не станет возможным совсем его удалить и наложить повязку.
Ранение груди: одной из главных опасностей при ранениях груди, если это ранение проникающее, является попадание воздуха при дыхании пострадавшего не в легкие, а в область грудной клетки вокруг легких. Отверстие раны необходимо закрыть, чтобы жертва могла дышать должным образом. На рану можно наложить – чистой стороной – герметичную обертку индивидуального перевязочного пакета (или пленки с сигаретной коробки либо алюминиевой фольги, желательно со слоем вазелина) и закрепить лейкопластырем Пластырь клеится сверху и по бокам, а низ накладки остается не прикрепленным. Это предупредит всасывание воздуха и позволит ранее попавшему в грудную клетку воздуху выходить при выдохе пострадавшего.
Ранения живота: такие ранения являются серьезными из-за опасности повреждения внутренних органов и внутренних кровотечений. Нельзя есть и пить. Жажду можно утолять только смачиванием губ и языка пострадавшего влажной тканью. Если кишки оказались снаружи, их надо накрыть и содержать в увлажненном состоянии. Не пытайтесь переместить их назад – внутрь брюшной полости. (Это создаст трудности для хирурга после спасения.) Если внутренние органы не оказались снаружи, то обработайте рану и наложите тугую повязку.
Ранения головы: ранения головы создают возможность повреждения головного мозга, и раны в этой области могут затруднять дыхание и прием пищи. Обеспечьте свободу дыхательных путей и следите, чтобы не было западения языка, перекрывающего горло. Удалите выбитые и искусственные зубы. Следите за кровотечением. Пострадавшего, находящегося в сознании, можно посадить, но при бессознательном состоянии его необходимо поместить в позу восстановления, если нет повреждений шеи или позвоночника. (См. Повреждения черепа.)
Ампутация: если зажата конечность пострадавшего, находящегося в огне или в аналогичных ситуациях, могут потребоваться радикальные действия для его освобождения. Возможно, придется пожертвовать конечностью, чтобы спасти жизнь, иначе человек может погибнуть в огне, например.
Время играет решающее значение, когда вы действуете под давлением возрастающей опасности как для вас, так и для пострадавшего со стороны огня или другой угрозы. Но тем не менее необходимо быть максимально внимательным и аккуратным.
Если конечность не освобождается, ампутируйте ее как можно ближе к месту ранения – что, возможно, будет означать перерезание кости. Потребуется пила или что-то, способное ее заменить. Гибкая пила из вашего аварийного комплекта изначально была хирургическим инструментом, поэтому она выполнит эту задачу. Если нет никакой пилы или ампутация производится из-за гангрены, то действуйте в месте ближайшего сустава.
Сначала наложите турникет и приготовьтесь к перевязыванию артерий по мере их появления в поле зрения, либо воспользуйтесь зажимом, если таковой / таковые имеются.
Разрежьте кожу и находящиеся под ней ткани. Дайте коже разойтись, затем режьте мышцы. Они также разойдутся и освободят кость или сустав. Пилите кость или режьте ткани по суставу. Перевяжите артерии, если еще не перевязали их, но оставьте культю открытой для дренажа. Для защиты культи наложите легкую повязку.
Травматическая ампутация
Если в результате несчастного случая конечность оказалась оторвана, кровотечение бывает несильным. Спазм поврежденных мышц в стенках артерий перекрывает эти сосуды. Вы будете иметь возможность осмотреть рану и перевязать открытые сосуды.
Ожоги
ПРИМЕНЕНИЕ АНТИСЕПТИКОВЕсли есть антисептик, используйте его при порезах и ссадинах. НЕ ПРИМЕНЯЙТЕ антисептики на глубоких ранах. Они вызывают дальнейшее осушение тканей. Обработайте антисептиком место вокруг раны, но саму рану промывайте кипяченой водой.
Ожоги – типичны при авиакатастрофах – вызывают сильную боль и потерю жидкости. Жертвы ОЧЕНЬ восприимчивы к шоку и инфекции.
Пораженный участок может дать возможность оценить последствия. Ожоги более 50 % поверхности тела обычно несовместимы с жизнью, если нет возможностей интенсивного медицинского лечения. Для примерной оценки общей пораженной площади используйте следующие данные:
Голова = 9%
Руки = 9 % каждая
Передняя часть корпуса = 18 %
Задняя часть корпуса = 18%
Пах = 1%
Передняя область ног = 9 % каждая
Задняя область ног = 9 % каждая
Гашение горящей одежды
Гасить горящую одежду нужно так, чтобы при этом не раздувать пламя. Большинство инстинктивно убегают от опасности, но если это сделать, то пламя будет раздуваться создающимся движением воздуха относительно бегущего.
Положите объятую пламенем жертву на землю, если возможно, накройте его одеялом, пончо или спальником. При необходимости накройте пострадавшего своим телом, чтобы погасить пламя (вот когда узнаете, кто ваш настоящий друг!).
Снимите с пострадавшего тлеющую одежду и все стягивающие ее детали, ювелирные украшения и т. п. – все то, что может стать еще туже, если появится опухоль. Важно быстро избавиться от тлеющей одежды, так как она не только сохраняет жар, но может быть горячее самого огня.
Охлаждение
Намочите обожженные ткани водой, чтобы охладить их. Лучше всего погрузить их в медленный поток холодной воды не меньше чем на 10 минут.
НИ В КОЕМ СЛУЧАЕ не пытайтесь чем-нибудь «облегчить» боль от ожога. Нельзя применять ни антисептик, ни масло, ни жир, ни сало, ни лосьон от солнечных ожогов, ни вазелин, ни что-либо аналогичное. Не поддавайтесь искушению! Охлаждение должно продолжаться до тех пор, пока оно не перестанет улучшать состояние и пока удаление обожженного места из воды не будет вызывать усиления боли.
После первого охлаждения ожогов оставьте их в покое, за исключением повязки, максимально сухой и стерильной, для сопротивления инфекции. При перевязке обожженных пальцев на руке или ноге предварительно проложите между ними перевязочный материал, чтобы они не слиплись.
Позднее можно прокипятить кору таких лиственных деревьев, как дуб или бук, содержащую танин. После остывания кору можно прикладывать к больным местам для облегчения боли.
Обильное питье
Для возмещения утраченной жидкости следует давать пострадавшему пить. Давайте пить часто, небольшими порциями холодную воду. Если возможно, добавляйте по половине чайной ложки соли – а еще лучше по щепотке питьевой соды – примерно на пол-литра воды. Если соли нет, давайте пациенту пить небольшие количества вскипяченной крови животных.
Виды ожогов
Глубокие ожоги имеют обуглившийся вид или белый цвет поверхности, возможно с обнажившимися тканями или костями. Благодаря милосердию природы такие ожоги не причиняют боли, поскольку нервные окончания уничтожены. Поверхностные же ожоги весьма болезненны, и если занимают большую поверхность, то потери организмом жидкости могут представлять еще большую опасность, чем глубокие ожоги. Кожа покрывается волдырями, но эти волдыри НИ В КОЕМ СЛУЧАЕ не следует прокалывать намеренно. Если обожжены лицо и шея, обеспечьте свободу дыхательных путей.
Обваривания
Это ожоги горячими жидкостями – водой, паром, маслом или даже припаркой, обрабатывайте как «сухие» ожоги.
Ожоги рта и горла
Могут происходить при вдыхании пламени или горячих газов, при питье из очень горячего сосуда либо очень горячей жидкости или едких веществ. Для охлаждения делайте маленькие глотки холодной воды. Опухоль в горле может создавать проблемы для дыхания, и возникнет потребность в искусственном дыхании.
Ожоги глаз
Брызги раскаленного жира или едких жидкостей могут привести к ожогам глаз. Не закрывайте веки и промойте глаза большим количеством воды. Голову наклоняйте так, чтобы при промывке глаза едкие жидкости не попадали в рот или нос или другой глаз, если поражен только один из них.
Химические ожоги
Растворяйте и смывайте химикаты большими количествами воды. Удалите одежду, которая может содержать остатки едких жидкостей. Не пытайтесь нейтрализовать кислоту щелочью или наоборот – химическая реакция даст еще больше тепла. Продолжайте обработку как при тепловом ожоге.
Ожоги при поражении электричеством и молнией
Проверьте дыхание. Обрабатывайте как тепловые ожоги. Не рискуйте, если напряжение не отключено.
ОЖОГИ И ШОКВсе ожоги, за исключением незначительных или поверхностных либо при поражении электричеством, вызывают шок, степень которого зависит от потерь плазмы. Большое количество холодной воды может усиливать шок, но это следует сопоставлять с тем, что такая процедура значительно снижает степень повреждения тканей. Продолжайте охлаждение в течение по крайней мере 10 минут.
Переломы
Несчастные случаи могут приводить к растяжениям и синякам, переломам рук и ног и компрессионным переломам позвоночника. Сломанные кости следует обследовать сразу же, до того как опухание затруднит это. Всегда сначала осмотрите травмированного, прежде чем трогать и поворачивать его. Но сначала займитесь удушьем и кровотечением и не тратьте время на вправление костей в экстренной ситуации, когда есть другие раненые с более серьезными травмами. Перед перемещением пострадавшего сделайте иммобилизацию перелома, если это возможно, а заканчивайте лечение позднее.
Существует два типа переломов: открытые и закрытые. При открытом переломе кость может выходить из кожи или имеется рана, ведущая к месту перелома. В этих случаях инфекция может иметь прямой доступ к кости, и к таким переломам следует относиться весьма серьезно. Если конечность сильно деформирована, перед наложением шины ее необходимо выправить. Это болезненная процедура. Если пострадавший без сознания, сделайте это немедленно.
Переломы, которые не повредили кожный покров или не имеют открытых костей, называются закрытыми.
Симптомы
– Боль, обычно сильная, усиливающаяся при попытках двигать поврежденными частями тела.
– Чувствительность, даже при легком касании.
– Опухоль (вызванная кровотечением в ткани), с последующим обесцвечиванием кожи или появлением синяка.
– Деформация: явное укорочение конечности, как видимые, так и прощупывающиеся неровности, неестественные движения, слабость движений и дрожь – сравните подозреваемое место с его неповрежденным аналогом с другой стороны тела.
– Хруст при движении конечности (НЕ ДВИГАЙТЕ конечностями специально, чтобы проверить это).
Сравните поврежденную конечность с нормальной с другой стороны тела.
Вправление
Если ожидается профессиональная медицинская помощь, зафиксируйте закрытые переломы и оставьте их до появления специалистов. Однако если помощи ждать не приходится, «вправьте», то есть совместите сломанные кости, исправьте их положение как можно скорее после несчастного случая, чтобы успеть до того, как произойдет мышечный спазм.
Проведите тракцию – медленное сильное вытяжение, но не рывок, – так чтобы сломанная кость выпрямилась. Проверьте правильность по второй конечности. Затем наложите шину и зафиксируйте это место, не ослабляя «натяжение», чтобы повреждение не восстановилось. Теперь понадобится шина, которую можно сделать из различного материала, – лыжных палок, веток, элементов обшивки судна, обломков крушения, плавника или топляка, скрученных газет и т. д.
ПРИМЕЧАНИЕ: между кожей и любым жестким материалом сделайте мягкую прокладку – здесь может быть полезен мох, – иначе может развиться пролежень.
Иммобилизация
Фиксируйте конечность по всей длине. Для иммобилизации согнутых конечностей применяйте шины. Если нет подходящих дощечек или для того, чтобы придать дополнительную неподвижность, привяжите поврежденную конечность к целой или к телу. Во все естественные углубления положите подложку, чтобы эффективно фиксировать конечность в нужном положении. Надежно зафиксируйте ее выше и ниже перелома, а также ниже ближайших суставов. Привяжите любым доступным мягким материалом. Все узлы делайте с одной стороны, так чтобы к ним был легкий доступ, и используйте прямой (рифовый) узел или прямой узел, завязанный «на бантик».
ПЕРИОДИЧЕСКИ ПРОВЕРЯЙТЕ КРОВООБРАЩЕНИЕ.
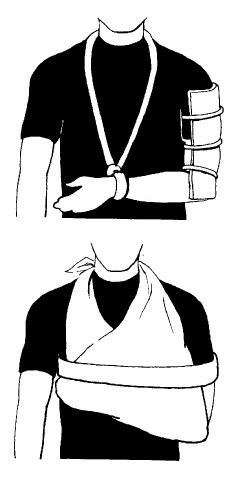
Материалы для иммобилизации
Для иммобилизации отлично подходят косыночные повязки (см. Повязки) – но иммобилизующие повязки можно сделать из частей одежды, ремней и т. п., как показано на этих иллюстрациях. НЕ ПРИВЯЗЫВАЙТЕ шину непосредственно на травму или так, чтобы узлы прижимались к конечности. СЛЕДИТЕ ЗА КРОВООБРАЩЕНИЕМ.
– ПЕРЕЛОМ РУКИ НИЖЕ ЛОКТЯ
– ПЕРЕЛОМ КИСТИ ИЛИ ПАЛЬЦЕВ
Поместите повязку (в данном случае это кофта с длинным рукавом) между рукой и телом. Зафиксируйте руку от локтя до середины пальцев шиной с подкладкой. Один рукав кофты проведите за головой и свяжите с другим рукавом с другой стороны от травмы. Сделайте под локтем узел, чтобы повязка не съезжала.
Рука приподнята, чтобы предотвратить сильное опухание.
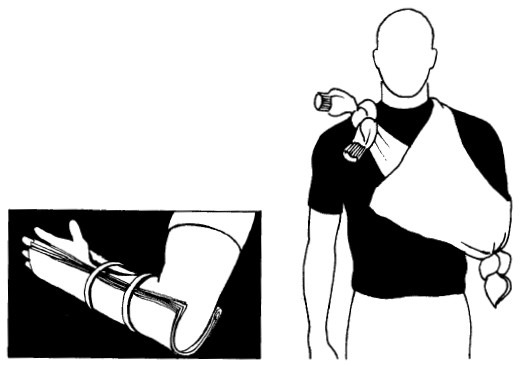
ПЕРЕЛОМ ЛОКТЯ
Согнутый локоть: фиксируйте узкой повязкой. Привяжите предплечье к груди, чтобы ограничить движение. Проверьте пульс; чтобы артерия не оказалась перекрыта. Если пульса нет, попробуйте немного распрямить конечность и проверьте, не появился ли он. Если нет, то необходима срочная помощь медика.
Выпрямленный локоть: не сгибайте его. Положите подкладку под мышку и привяжите руку к телу или наложите шины с подкладками по обе стороны конечности.
ПЕРЕЛОМ ПЛЕЧА
Положите под мышку подкладку. Наложите шину от плеча до локтя с внешней стороны руки.
На запястье – узкая повязка. Привяжите руку к груди.
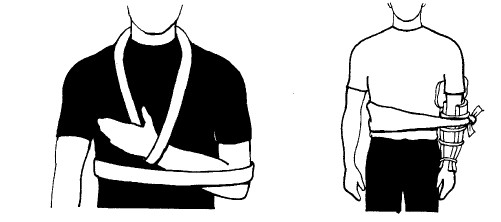
– ПЕРЕЛОМ ЛОПАТКИ
– ПЕРЕЛОМ КЛЮЧИЦЫ
Сделайте повязку, чтобы снять вес с травмированного органа.
Наложите иммобилизующую повязку через грудь и руку.
ВНИМАНИЕ!Периодически ПРОВЕРЯЙТЕ кровообращение. Посиневшие или сероватые пальцы рук или ног являются признаком опасности того, что повязки слишком тугие.
При переломах бедра или голени следует накладывать восьмиобразную повязку, связывая стопы и щиколотки обеих ног вместе. Это фиксирует вращение и предупреждает укорочение.
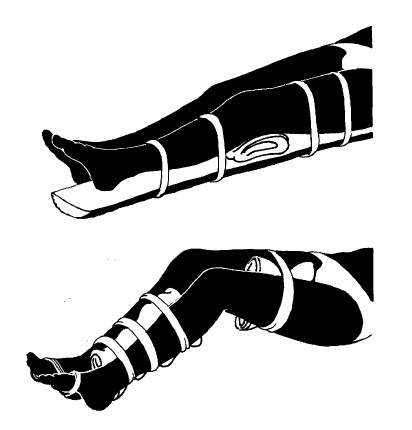
ПЕРЕЛОМ ШЕЙКИ БЕДРА ИЛИ БЕДРА
Наложите одну шину на внутреннюю область ноги, а вторую от щиколотки до подмышки. С помощью палки проталкивайте перевязочные материалы через углубления очертаний раненой ноги.
Если нога согнута и ее нельзя выпрямить, сведите ноги вместе, сделайте отдельные прокладки между бедрами и икрами и свяжите ноги в этих местах.
Все это является лишь временной мерой до оказания квалифицированной медицинской помощи. Если таковой ожидать не приходится, то ногу необходимо выпрямить насколько возможно.
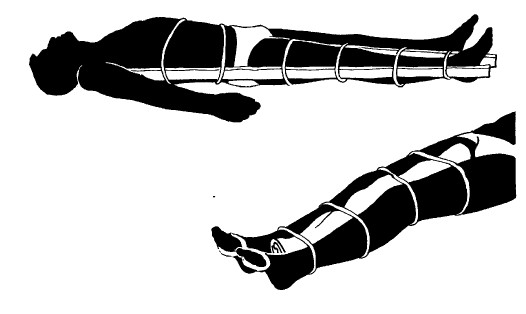
ПЕРЕЛОМ ГОЛЕНИ
Наложите шину от места повыше колена и вниз дальше пятки или сделайте прокладку между ног и свяжите их вместе (см. Перелом бедра,).
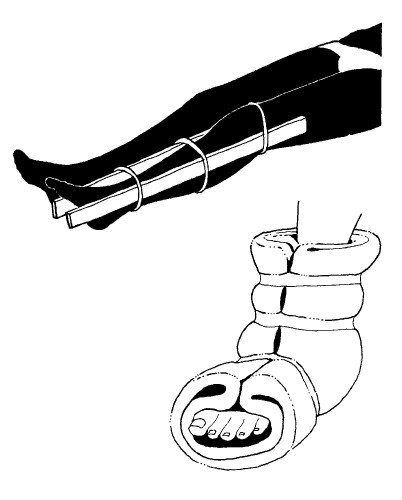
ПЕРЕЛОМ ЩИКОЛОТКИ ИЛИ СТУПНИ
Шина обычно не накладывается. Приподнимите ногу; чтобы уменьшить опухание. Иммобилизуйте с помощью подушки или одеяла, обернув ими щиколотку и ступню снизу. Дважды перевяжите на щиколотке и один раз вокруг ступни. В качестве альтернативы: если раны нет, оставьте на ноге туфлю или ботинок, чтобы обеспечить стабильность. НЕ ДОПУСКАЙТЕ переноса веса на травмированную ногу.
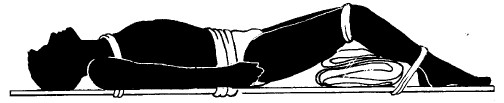
ПЕРЕЛОМ КОСТЕЙ ТАЗА
Симптомами являются боли в паху или нижней части живота. Сделайте прокладку между бедрами. Свяжите колени и щиколотки. Подложите подушку под полусогнутые ноги и привяжите пострадавшего к ровной опоре (дверь, столешница, носилки) в области плеч, поясницы и щиколоток.
ИЛИ
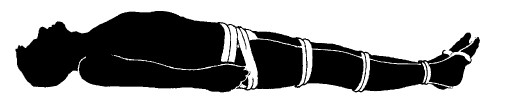
Сделайте между ног прокладку. Свяжите ноги в области ступней, щиколоток, коленей и наложите две перекрывающиеся повязки вокруг тазобедренной области.
Перелом костей черепа
Вытекающая из уха или носа кровь либо жидкость желто-соломенного цвета может свидетельствовать о переломе костей черепа. Поместите пострадавшего в позу восстановления, так чтобы место истечения оказалось внизу. Пусть жидкость вытекает – повязка или тампоны могут вызвать ее скопление в черепной коробке и давление на мозг.
Внимательно следите за дыханием пострадавшего. Обеспечьте полную неподвижность и удобное положение.
Перелом позвоночника
Необходимо всегда подозревать это, если пострадавший жалуется на боли в шее или спине с возможной потерей чувствительности в нижних конечностях. Проверьте чувствительность аккуратными прикосновениями к конечности. Попросите пострадавшего подвигать пальцами рук и ног. Предупредите его о необходимости лежать спокойно. Если ожидается профессиональная медпомощь и окружающая обстановка не представляет опасности, иммобилизуйте пострадавшего, положив мягкие, но плотные предметы, например багаж или камни, с мягкой прокладкой, так, чтобы они не позволяли ему двигать головой или телом.

Перелом шеи
Если есть подозрение на перелом шеи, НЕОБХОДИМО обеспечить ее неподвижность с помощью корсета для фиксации шейных позвонков или приложить с каждой стороны шеи мешки с землей либо что-то подобное, чтобы обеспечить ее неподвижность.
ШЕЙНЫЙ КОРСЕТ

Делайте его из свернутой газеты, сложенного полотенца, автомобильного коврика и т. п. Сложите до ширины 10–14 см – расстояние от верха грудины до челюсти. Кромки заверните так чтобы сзади корсет был уже, чем спереди. Оберните вокруг шеи. Закрепите на месте ремнем или галстуком.
Фиксируя плечи и таз пациента, положите прокладки из какого-либо материала между бедрами, коленями и щиколотками. Щиколотки и ступни свяжите вместе восьмиобразной повязкой. На коленях и бедрах сделайте широкие повязки. Обеспечьте полную неподвижность и надейтесь на быструю помощь.
Растяжения / вывихи
Растяжения
Растяжение бывает в области суставов и вызывается выкручиванием или отрывом тканей, соединенных с суставом. Симптомы: боль, опухоль и позднее образование синяка. Если вы не уверены, растяжение это или перелом – обрабатывайте как перелом.
Растяжения лучше всего разрабатывать движениями с полной амплитудой, но БЕЗ сильных болевых ощущений, что может привести к постоянному повреждению. Для уменьшения опухоли используйте холодную воду. Укрепите поврежденное место повязкой – эластичной, если возможно (она не должна ограничивать движения). Приподнимите поврежденную конечность и дайте полный покой.
Если «потянули» колено, но должны продолжать идти, идите в обуви. Если ее снять, то опухоль не позволит потом вновь надеть ее. Обувь будет играть роль шины.
Вывихи
Вывихи, как правило, происходят при падении, ударе или в результате резкого воздействия на сустав, которое рассоединяет его. Чувствуется боль, очевидна деформация – часто оконечность кости четко прощупывается под кожей. Хруста нет, так как обычно концы кости не повреждаются. Мышечные спазмы «фиксируют» кости сустава, что делает очень трудным их возвращение в нормальное положение. Особенно подвержены вывихам плечевые суставы.
Вывих плеча: снимите обувь и поставьте стопу под мышку пострадавшего. Потяните за руку.
Альтернативный, но более рискованный метод: под прямым углом сгибается локоть, который используется как рычаг.
Подвесьте руку на перевязь и прибинтуйте к груди. Полностью отдохните.
Вывих пальца: вправляйте, потянув за палец, а затем плавно отпуская его, так чтобы сустав встал на место. Хорошо, чтобы кто-то подержал руку за запястье.
С большим пальцем попробуйте этот же способ, но более осторожно. Если с первого раза не получится, не продолжайте – причините больший вред.
Вывих челюсти: обычно происходит по причине удара – но иногда и при зевании!
Положите на нижние зубы с каждой стороны подушечку из сложенной ткани. Положив голову пациента на прочную опору, нажмите большими пальцами вниз на эти подушечки, одновременно поворачивая другими пальцами руки вывихнутую сторону челюсти назад и вверх. Она должна встать на место. Сделайте повязку вокруг головы и под челюстью и оставьте ее на две недели. Питаться можно мягкой пищей.
Шок
Шок может убить. Его предупреждение и лечение являются основной целью первой помощи.
Признаки шока:
– Состояние коллапса.
– Сильная бледность.
– Холодная, влажная от пота кожа.
– Слабый, но быстрый пульс.
– Возбужденность и чувство тревоги.
Нервная система: это первое проявление шока приводит к резкому снижению ритма работы сердца и падению кровяного давления. При тяжелых травмах вследствие шока может произойти остановка сердца. Главными причинами являются боль и чрезмерное раздражение нервной системы.
Шок от потери крови: может возникнуть отсроченный шок, причем как через несколько минут, так и через много часов после травмы. Он вызывается потерей крови, ожогами, травмами брюшной полости и серьезной потерей жидкости из-за рвоты или диареи. Отравление крови и инфекция вызывают еще один вид шока.
Первая помощь
Уложите пострадавшего навзничь и приподнимите ему ноги. Освободите тугую одежду вокруг шеи, груди и пояса. Обеспечьте покой и успокойте.
НЕ ДАВАЙТЕ пить. Сохраняйте тепло тела, но не грейте – повышение температуры поверхности тела будет оттягивать кровь от внутренних органов, которым она нужна больше.
Ваше поведение и действия имеют большое значение при лечении шока. Если вы выглядите спокойным и контролирующим положение, пациент почувствует заботу, и его организм отреагирует соответствующим образом. Оставайтесь с ранеными, если есть возможность, не оставляйте жертв шока в одиночестве. Чтобы успокоить пациента и добавить ему уверенности, подержите его за руку; часто помогает, если время от времени протирать ему лоб влажной тканью.
Если прекратилось дыхание или остановилось сердце, сделайте пострадавшему искусственное дыхание и непрямой массаж сердца. Если есть возможность, обработайте все травмы и снимите боль с помощью соответствующих медикаментов. Может потребоваться длительное время, чтобы шок прошел. НЕ ПЕРЕМЕЩАЙТЕ пострадавшего без нужды и давайте ему побольше отдыха.
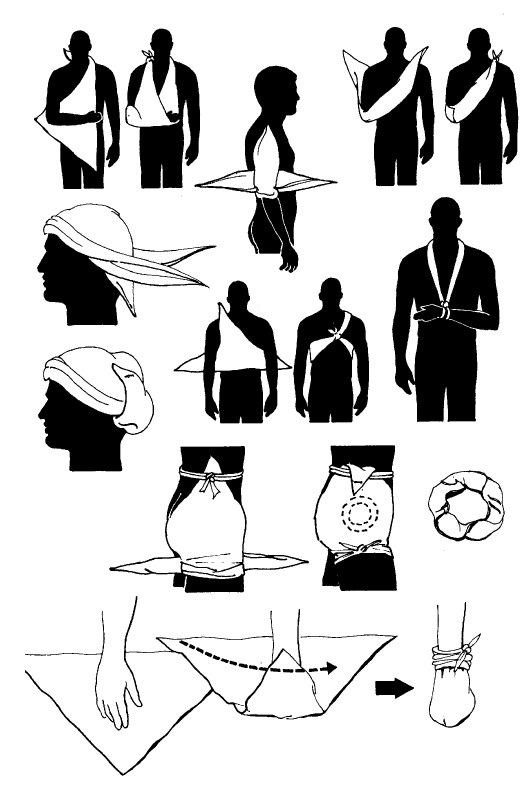
Повязки
Косыночная повязка
Перевязочное средство треугольной формы с длиной короткой стороны не менее 1 м является универсальной повязкой. Можно использовать целиком для поддерживающей перевязи, а также складывать, чтобы получить различные виды повязок и перевязей.
Готовые и импровизированные перевязочные материалы и средства
Готовые перевязочные материалы и средства обычно делаются из редкой сеткообразной ткани – марли, но бинты из «гофрированного» материала (который может упруго растягиваться) легче накладывать, они менее подвержены ослаблению в повязке и более равномерно распределяют свое давление на орган. Лейкопластырь удобен там, где трудно закрепить перевязочный материал в виде повязки. У некоторых встречается аллергия на лейкопластырь – тогда используйте его для скрепления элементов перевязочного материала между собой.
Любые ткани, в том числе одежда, могут применяться в качестве импровизированных перевязочных и фиксирующих материалов, но повязка ни в коем случае не должна давить сильнее, чем требуется, или врезаться в тело.
Перевязочные средства
Перевязочные средства обычно состоят из ватной подушечки, покрытой марлей и прикрепленной к бинту или лейкопластырю, и все это находится в стерильной упаковке. Применяйте, не касаясь подушечки, накладываемой непосредственно на рану. Можно изготовить самодельную повязку с использованием максимально чистого из имеющихся материалов. Не накладывайте вату непосредственно на рану. Она будет прилипать к ней. По мере промокания повязки меняйте ее; появление неприятного запаха или пульсирующего ощущения в травмированном месте свидетельствует об инфекции.
Простая повязка
Повязки следует накладывать так, чтобы они были достаточно плотными и не «съезжали» с нужного места, но при этом НЕ мешали кровообращению и НЕ вызывали болезненных ощущений. Даже используя импровизированные перевязочные средства, делать это будет проще, если предварительно скатать их в рулон. Постепенное разматывание рулона при наложении повязки поможет делать это равномерно и предотвратить образование складок.
Всегда первый виток накладывайте плотно и под определенным углом, чтобы материал закрепился на месте. Каждый последующий виток должен на две трети перекрывать предыдущий так, чтобы их края были параллельны. Подсуньте конец бинта под последний виток и закрепите его английской булавкой или лейкопластырем; либо разорвите, либо разрежьте окончание бинта вдоль, разведите в разных направлениях и завяжите вокруг органа прямым (рифовым) узлом по другую сторону от раны.
– Кисть: начинайте с запястья. Ведите бинт по тыльной стороне ладони, вокруг пальцев (чуть ниже ногтей), через ладонь и вокруг запястья. Повторяйте бинтование, пока рука не будет полностью закрыта и повязка не будет надежно держаться на своем месте.
– Стопа: чтобы повязка не сползала, начинайте от колена. Действуйте как при бинтовании кисти.
– Предплечье или голень: начинайте в нижней точке. Бинтуйте вверх.
– Локоть или колено: начинайте с витка вокруг сустава, а затем попеременно бинтуйте сверху и снизу от него.
– Плечо или бедро: накладывайте восьмиобразной спиралью. Если повязка начинается сверху колена или локтя, просто продолжайте ее вверх таким образом.
ЗАПОМНИТЕ– Не соединяйте бинты узлом. При необходимости использования нескольких отрезков накладывайте следующий на уже наложенный бинт так, чтобы фиксировать его на месте.– Завершающий узел всегда завязывайте по другую сторону от раны, чтобы не причинять неудобств пострадавшему.– Завязывайте прямым (рифовым) узлом или таким узлом «на бантик», которые легко развязываются. Старайтесь закреплять повязку с наружной стороны, чтобы иметь удобный доступ при смене или снятии повязки.– Постоянно следите за тем, чтобы повязки не были слишком тугими. Наблюдайте за появлением посинения на оконечностях органов, которое является признаком затруднений с кровообращением.– При наложении повязки пропускайте бинт под пострадавшим, используя естественные неровности и впадины тела: в области шеи, поясницы, паха, коленей.
Менее серьезные проблемы
В ситуации выживания даже самые легкие недомогания НЕ СЛЕДУЕТ игнорировать. Маленькие проблемы перерастают в большие, если своевременно ими не заняться. Все, что дает дополнительную нагрузку на организм, делает его менее способным сопротивляться другим проблемам с состоянием здоровья и нагрузкам.
НЕ ПОДДАВАЙТЕСЬ искушению бороться с мозолями путем их сдирания или срезания. Вы рискуете занести инфекцию, которая станет много опаснее мозоли.
Водяные мозоли
Обычно образуются на ногах, но могут появляться и на кистях рук, не привыкших к инструментам и выполнению работ, необходимых в чрезвычайной ситуации. Снизьте риск, надев перчатки или обмотав руки при выполнении непривычных работ. Тщательно выбирайте рукоятки инструментов и, конечно, такую обувь, которая сидит на ноге безупречно! Неудобная обувь может натирать ноги и сдирать кожу. При разнашивании намочите в воде, вотрите в нее масло, чтобы придать повышенную эластичность.
Одной из основных причин мозолей на ногах являются сползающие носки и образование морщин и складок. Часто такое бывает после хождения по воде.
Подтяните носки и, при необходимости, привяжите к верху ботинок. Желательно надевать две пары носков – нижнюю, ближе к коже, из нейлона и верхнюю из шерсти. Это будет препятствовать сползанию носков вниз. Лечение: промойте место образования волдырей. Стерилизуйте иголку. Проткните волдырь рядом с краем. Осторожно выдавите жидкость. Накройте тканью и приклейте ее лейкопластырем или прибинтуйте.
Инородное тело в глазу
Сначала осмотрите глазное яблоко и нижнее веко, оттянув его книзу, так чтобы увидеть внутреннюю поверхность (попросите подопечного посмотреть вверх). Удаляйте инородное тело из глаза влажным кончиком ткани.
Если там ничего нет, то проблема может оказаться под верхним веком, и тогда существует возможность решить ее, натянув верхнее веко на ресницы нижнего века, которые «выметут» соринку. Если это не даст результата, то возьмитесь большим и указательным пальцами за верхние ресницы и поднимите веко вверх. Если вы делаете это кому-то другому, то лучше положить на веко спичку или тоненький прутик и завернуть веко на него. Пусть пациент смотрит при этом вниз. Осмотрите и сам глаз, и внутреннюю поверхность века. Удаляйте соринку влажным уголком ткани, чистой кисточкой для акварельных красок или даже пером. Если делаете это сами себе, лучше смотреть в зеркало, чем пытаться сделать это на ощупь.
Боль в ухе
Если это не инфекция, то обычно ухо болит из-за давления ушной серы на барабанную перепонку – и это может быть совершенно непереносимым. Подогрейте несколько капель любого пищевого масла, закапайте в ухо и заткните его ватой. Даже просто тепло окажет успокаивающее действие, а масло размягчит ушную серу, которая представляет собой воскообразное вещество.
Зубная боль и потеря зуба
Обычно вызвана наличием дупла в зубе – полости, образовавшейся в результате кариеса или выпадения пломбы, когда обнажается нерв. Зубная боль – это та проблема, которой лучше не иметь в чрезвычайной ситуации.
Заткните полость, чтобы закрыть нерв, и боль стихнет. Смола сосны или аналогичного дерева в этом поможет. Надрежьте его ствол, и начнет вытекать смолистый сок. Смочите в нем маленький кусочек ваты и заткните им дупло в зубе.
Если в результате несчастного случая зуб оказывается выбитым, положите во впадину от него тряпичный тампон и прикусите его, чтобы давление остановило кровотечение.
Берегите ваши зубы. Чистите их с помощью расщепленных палочек из древесины мягких пород и размочаленных растений. Вытяните из сердцевины парашютного стропа нить и используйте ее в качестве нити для чистки зубов.
Обезболивающие средства
Морфин
Морфин, или морфий, является стандартным болеутоляющим в аптечках воздушных и морских судов, а также в армии. Очень сильное болеутоляющее средство, обычно вводится инъекцией и великолепно подходит для помощи жертвам с сильными болями, минимизирует шоковые явления, но имеет ряд побочных эффектов.
Подавляет дыхание и фактически может остановить его полностью. Вызывает головокружение и тошноту. Следовательно, НЕ ДОЛЖНО применяться в отношении тех, кто уже имеет такие симптомы.
Морфин расфасован в шприцах-ампулах по 10–15 мг. С помощью уже имеющейся иглы можно ввести самому себе. Выбирайте крупнейшую из тех мышц, в которую при данных обстоятельствах можно делать инъекцию. При самолечении подойдет верхняя область бедра. При оказании помощи другому – верхняя внешняя четверть ягодицы.
ПОКАЗАНИЯ К ИСПОЛЬЗОВАНИЮ МОРФИНА
– Переломы.
– Ампутации.
– Тяжелые ожоги.
– Травмы живота или проникающие ранения брюшной полости.
ПРОТИВОПОКАЗАНИЯ К ИСПОЛЬЗОВАНИЮ МОРФИНА
– Проблемы с дыханием, как при ранениях головы и груди.
– Укусы змей (змеиный яд воздействует на систему дыхания).
– Дети и беременные.
– Большая кровопотеря.
– Травмы сдавливания с подозрениями на повреждение внутренних органов.
ВНИМАНИЕ!МОРФИН МОЖЕТ ВЫЗВАТЬ СМЕРТЬПередозировка морфина убивает. НЕ ПОВТОРЯЙТЕ применение морфина по крайней мере в течение трех часов. Запишите время его инъекции и дозу, желательно на лбу пострадавшего, и приколите к воротнику пустой шприц-тюбик.
Бупренорфин (Temgesic)
Эти таблетки являются альтернативой морфину. Они действуют медленнее, но могут использоваться в тех случаях, когда морфин противопоказан, например при ранениях живота. Таблетки кладут под язык, не жуя и не глотая. При умеренной боли – 1 таблетка, при сильной – 2; не более 4 раз в день. Могут возникать сонливость и галлюцинации. НЕ ДАВАЙТЕ детям и беременным.
Лекарства против небольшой боли
Аспирин и парацетамол являются лучшими болеутоляющими общего назначения. Аспирин, кроме того, понижает температуру при «простудных» заболеваниях типа гриппа. НЕ ДАВАЙТЕ аспирин тем, у кого проблемы с кишечником, желудком, а также язва и т. п. – может вызывать раздражение и кровотечение из слизистой внутренних органов пищеварения.
Перемещение раненых
Всех, кто имеет травмы позвоночника или нижних конечностей, следует переносить, если это возможно, на носилках.
Можно изготовить самодельные носилки, пропустив два шеста, жерди сквозь мешок, прочный пластиковый пакет больших размеров или соответствующие предметы одежды – кофты, застегнутые пиджаки, пальто, рубашки и т. п. Можно также сложить одеяло вокруг одного шеста, а затем края одеяла обернуть снизу и сверху второго шеста. Либо можно использовать двери и столешницы. Если нет подходящих шестов, закатайте края одеяла и используйте эти скатки для улучшения захвата при переноске. Обязательно опробуйте самодельные носилки на здоровом человеке, прежде чем переносить раненого.
УХОД ИЗ ОПАСНОЙ ЗОНЫВозможно, вам придется транспортировать даже раненых с травмами позвоночника, если в этом месте продолжает сохраняться опасность. Если есть три-четыре человека, перетащите пациента на носилки – не сгибайте и не «перекручивайте» его тело. Один человек должен исключительно следить за неподвижностью головы и шеи. Второй держит плечи. Если нет носилок или плоского предмета, переместите раненого на одеяло или пальто. Надежно удерживайте голову и корпус в стабильном положении, даже если ноги не поместились на носилки.Если вы действуете в одиночку, не пытайтесь перевернуть раненого. Если он лежит лицом вниз, тяните за плечи, если лицом вверх – то за щиколотки в направлении, в котором лежит тело. Не поворачивайте его, а на неровном грунте или ступенях тащите, держа корпус сзади за плечи и положив голову жертвы на свое предплечье.
Укладка на носилки
Если пациент лежит на одеяле или его можно туда переместить, подвернув края одеяла, вы обеспечите более надежный захват. Способы подъема без одеяла зависят от количества участников. Работая в команде, сначала согласуйте сигналы для синхронизации действий.
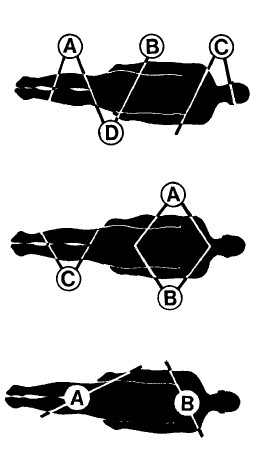
ЧЕТВЕРО УЧАСТНИКОВ
Трое поднимают с одной стороны, С поддерживает голову и плечи. D сплетает пальцы с соответствующими руками В и Си помогает подъему. А, В и С приподнимают и держат, a D пододвигает на место носилки. D также помогает опустить пострадавшего на носилки.
ТРОЕ УЧАСТНИКОВ
Положите носилки около головы пострадавшего. С поднимает за колени. А и В располагаются лицом друг к другу и сплетают пальцы под плечами и бедрами. Перемещайте пациента на носилки со стороны их «ног».
ДВОЕ УЧАСТНИКОВ
Оба встают, расставив ноги над пострадавшим. В соединяет свои руки под плечами. А одной рукой поднимает под бедрами, второй – под коленями. Оба перемещаются над носилками. Используйте этот способ в узких местах, даже когда могут помочь и другие.
Действия в одиночку
Если есть возможность помощи, НЕ ПЫТАЙТЕСЬ перемещать раненого в одиночку. Если же такой возможности нет, то выбирайте способ в соответствии с весом и состоянием пострадавшего и расстоянием, на которое его придется перемещать. Не выбирайте способ, который вы не сможете осилить. Если вы уроните пациента, то это не только может нанести другие травмы, это снизит доверие пострадавшего к вам. Если пациент слишком тяжел, чтобы его поднять, тащите его на одеяле или пальто, пиджаке и т. п.
«На ручках»: подходит для маленьких детей или очень легких пострадавших. Одной рукой поднимайте под коленями, а второй за плечи. Некоторых будет удобнее держать в сидячем положении.
Поддержка: положите руку пострадавшего (не раненую) себе вокруг шеи. Своей рукой возьмите его за талию. Дополнительно держите за одежду в области бедер.
На спине: пригнитесь или присядьте, чтобы пострадавший обнял руками вас за шею. Ноги держите по бокам. Пострадавший должен быть в сознании, а его травмы должны позволять ему держаться за ваши плечи или шею.
Способ пожарных
Не подходит для тяжелого пострадавшего. Если он в сознании, то поднимите его в вертикальное положение. Если сидит на стуле, то пусть наклонится вперед, так чтобы лечь поперек ваших плеч. В других случаях действуйте как с человеком без сознания.
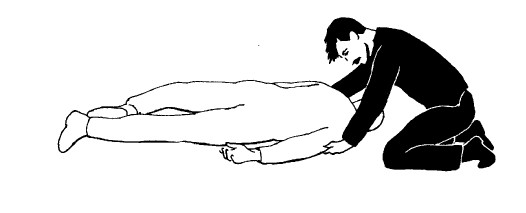
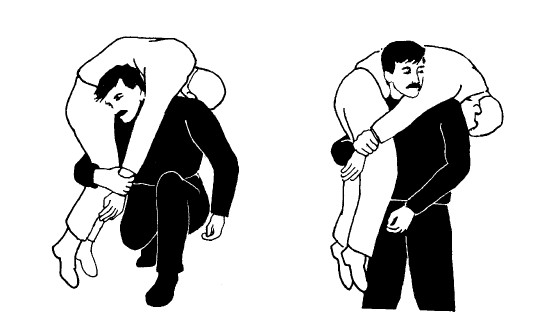
Пострадавший без сознания: положите его лицом вниз. Станьте на колени около его головы. Подведите руки под мышки.
Поднимите пострадавшего за подмышки сначала на колени, затем в стоячее положение. Поднимите его правую руку своей левой рукой.
Альтернативный вариант: если пострадавший лежит на спине, то поднимайте сзади. Встаньте над ним лицом в сторону головы (ноги по обе стороны его тела). Поднимите за подмышки в сидячее положение. Затем оттащите назад, так чтобы выпрямились ноги. Перемещайте вперед и вверх – в стоячее положение. Поднимите правую руку пострадавшего и быстро «поднырните» под нее, затем отпустите руку – вы должны оказаться лицом к лицу с пострадавшим, по-прежнему поддерживая его. Поднимите его правую руку (своей левой рукой).
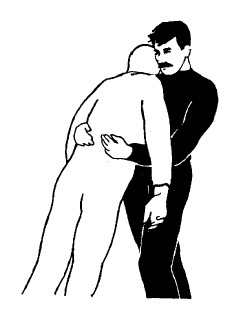
Пострадавший в сознании
Наклонитесь так, чтобы подсунуть голову под руку пострадавшего (одновременно поднимая ее над своей головой). Наклонитесь дальше, подставив свое правое плечо вровень с низом живота пострадавшего.
Опуститесь на правое колено, если так будет вам удобнее. Пусть вес пострадавшего ляжет вам на плечи и спину. Свою правую руку пропустите вокруг или между ног пострадавшего.
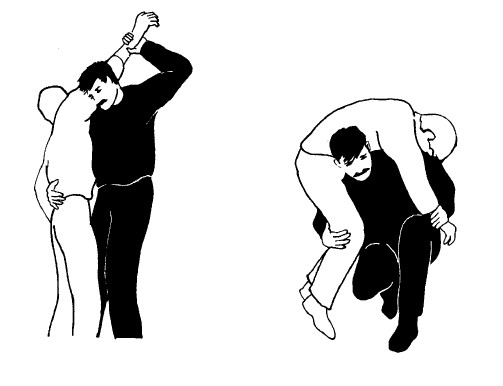
Переведите правую кисть пострадавшего к своей правой руке и поднимайте, принимая вес на правое плечо. Упирайтесь левой рукой в свое левое колено, чтобы помочь себе подняться.
Это довольно удобное положение, при котором вес распределен на плечах. Но голова пострадавшего свисает вниз – это плохо как для головы вообще, так и при травмах лица.
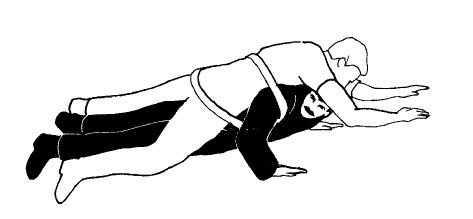
Использование лямки
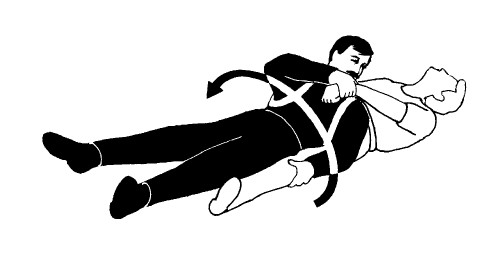
Еще один способ подъема пострадавшего, который находится в бессознательном состоянии, – и наилучший при необходимости транспортировки его на большие расстояния в одиночку. Требуется лямка, или перевязь, достаточно широкая, чтобы не врезаться в тело, и достаточно длинная, чтобы быть накинутой на ваши плечи и дважды пройти по спине пострадавшего. Две косыночные повязки и ружейный ремень, широкие поясные ремни и тканые ремни для паковки багажа – можно использовать любые подручные средства. Если применяется веревка, то необходимо использовать прокладки, чтобы она не врезалась в тело и не натирала кожу.
СДЕЛАЙТЕ ЛЯМКУ
Сделайте перевязь в виде замкнутой петли и положите ее под бедра и нижнюю часть спины пострадавшего.
ЛЯГТЕ МЕЖДУ НОГ ПОСТРАДАВШЕГО
Вставьте руки в петли по бокам. Затяните слабину лямки. Возьмитесь за кисть пострадавшего и за штаны или ногу со стороны с повреждением. Поворачивайтесь от поврежденной стороны, перекатившись так, чтобы пострадавший оказался лежащим сверху.
ПОПРАВЬТЕ ЛЯМКУ, чтобы тело пострадавшего удобно лежало у вас на спине.
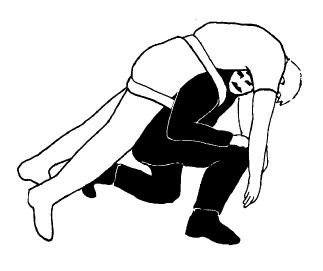
ПОДНИМИТЕСЬ НА КОЛЕНО
Лямка поднимет пострадавшего вам на спину. Если она кажется вам излишне свободной или пострадавший не чувствует себя в безопасности, вернитесь в предыдущее положение и отрегулируйте лямку. При подъеме помогайте себе, отталкиваясь рукой от поднятого колена.
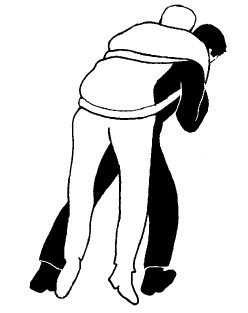
ПЕРЕНОСКА ПОСТРАДАВШЕГО
Теперь вес лежит у вас на спине. Можно держать пострадавшего за запястья для стабилизации нагрузки, но следует быть готовым передвигаться так, чтобы обе ваши руки были свободны.
Сиденье из рук двух человек
Если пострадавший может использовать свои руки, чтобы обхватить плечи помощников, то два человека могут сложить из своих четырех рук сиденье. Возьмитесь руками, как показано на рисунке: правая рука на левом запястье, левая – на правой руке партнера.
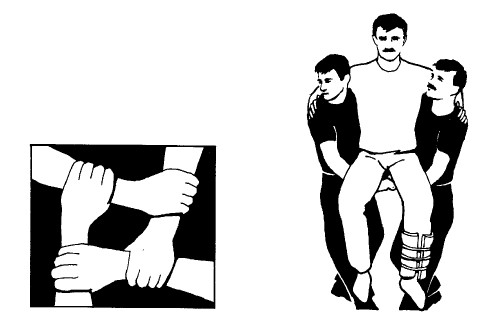
Пострадавшего, руки которого не работоспособны, можно взять на руки, наклонившись позади него и подведя руки ниже его спины, а если возможно, то и захватив его одежду. «Передние» руки подводятся под бедра и берутся хватом «в замок», положив между пальцами прокладку.
Экстренные роды
Стрессовая ситуация иногда может ускорить роды. Симптомами этого являются боли в нижней части спины, периодические сокращения в нижней части живота, слизистые выделения с кровью и иногда даже «отход вод».
Стерилизуйте ножницы или нож и три 20-сантиметровых отрезка веревки, шнурка, бечевки и т. п. Подготовьте удобное и чистое место для роженицы и большое количество горячей воды.
Помощники должны тщательно вымыть руки с мылом, среди них не должно быть никого с малейшими признаками простуды или инфекции либо с болячками на руках.
Первая стадия раскрытия шейки матки
Матка сокращается с интервалами 10–20 минут. Увеличение количества слизистых выделений с кровью. Интервал между схваткообразными болями, длящимися до минуты, становится все короче. Эта стадия может длиться несколько часов.
Вторая стадия
Сразу изливается пол-литра или больше околоплодных вод – как говорят: «Воды отходят». Роженица должна лежать на спине. Во время схваток ей следует подтянуть вверх колени и обхватить их кистями рук, наклонив к ним голову и задерживая дыхание. Между схватками следует отдыхать.
Когда появляется бугор, это означает близость изгнания плода. Роженице следует принять соответствующую позу: либо лежа на боку с подтянутыми коленями, поместив ягодицы рядом с краем кровати, стола и т. п., либо наклонившись вперед (что часто бывает более удобной позой, если роженица имеет достаточно сил.)
Изгнание плода
Роженица НЕ ДОЛЖНА задерживать дыхание и тужиться во время схваток. Дышать следует ртом, короткими вдохами. Это облегчит плоду медленный равномерный выход. Если произойдет дефекация (очищение кишечника), вытирайте спереди назад.
– Первой появляется головка плода – как правило, но не всегда.
– Удалите пленку, если она будет закрывать лицо ребенка.
– Если пуповина расположена вокруг шеи, освободите ее через голову или переместите петлей на плечо.
– Головку плода поддерживайте своими ладонями. Когда появятся плечи, поддерживайте тельце под мышки и приподнимайте в сторону живота роженицы. Будьте готовы к тому, что ребенок будет очень скользким.
– Не натягивая пуповину, положите ребенка рядом с ногами роженицы (или если она лежит не на боку, а на спине – между ее ногами) так, чтобы головка была ниже туловища.
– Если ребенок выходит не головкой вперед или роды продолжаются дольше трех минут после появления плеч, то можно очень мягко тянуть ребенка наружу.
После родов
Обвяжите тканью щиколотки новорожденного. Зацепите ее снизу одним или двумя пальцами, чтобы держать ребенка головкой вниз, и дайте жидкости вытечь из его рта и носа. Голову держите слегка отклоненной назад, а рот открытым. Сотрите слизь или кровь. Когда новорожденный закричит, положите его рядом с грудью матери.
Если ребенок не кричит и не обнаруживает признаков дыхания в течение двух минут после родов, очень осторожно начинайте искусственное дыхание изо рта в рот.
Теперь женщине лучше лечь на спину, раскинув ноги, чтобы вышел послед – обычно спустя 10 минут. После выхода плаценты или после того, как пуповина перестанет пульсировать, кровь должна вытечь из пуповины в тело ребенка, и пуповина меняет цвет с синего на белый.
Плотно перевяжите пуповину стерилизованной веревкой в 15 см от пупка ребенка. Затем вторым отрезком перевяжите в 20 сантиметрах. Убедитесь, что первая перевязь абсолютно надежна, – иначе ребенок может потерять кровь. Стерильными ножницами или ножом перережьте пуповину между двумя перевязями. На обрезанный конец наложите стерильную повязку. Оставьте в покое на 10 минут, затем убедитесь в том, что кровотечение остановилось. Перевяжите пуповину еще раз в 10 см от пупка ребенка.
Вымойте роженицу, дайте ей горячее питье, и пусть она поспит.
Укусы
Укусы млекопитающих
Укусы животных в основном опасны инфекцией, которая может возникнуть в ране из-за бактерий во рту животного. Бешенство, наиболее серьезная из них, почти всегда приводит к летальному исходу, если разовьется до симптомов тревоги и повышенной раздражительности, фотофобии (неприязнь к яркому свету), гидрофобии, или водобоязни (сильное отвращение к воде), и параличу. В чрезвычайной ситуации, в отсутствие вакцины, вылечить эту болезнь надежды нет. Необходимо принять все возможные меры, чтобы она не передалась другим. Переносчиками бешенства могут быть представители семейств кошачьих, псовых и человекообразных обезьян, есть даже форма бешенства, которую переносят летучие мыши.
Если вы оказались укушены, находясь в чрезвычайной ситуации, даже если рана затянулась и все, казалось бы, хорошо, вы ДОЛЖНЫ сообщить об укусе после того, как вас спасут. Следует также подвергнуться медицинскому обследованию.
Любой укус может также стать причиной заболевания столбняком. Прививки против столбняка целесообразно сделать всем, а вакцинацию против бешенства – тем, кто собирается в районы, где можно его встретить.
Тщательно промывайте все места укусов животных в течение не менее 10 минут, чтобы удалить и слюну, и инфекцию. Затем займитесь кровотечением, обработкой и перевязкой раны.
Укусы змей
Редкий укус змеи будет фатальным, если есть противозмеиная сыворотка. Когда жертва доставлена в больницу в первый час или два, то укушенному обычно успевают помочь, если известен вид змеи, чтобы приготовить правильное противоядие. В условиях чрезвычайной ситуации доступ к противоядию маловероятен, и жертве может не повезти. К счастью, только небольшая часть всех змей относится к ядовитым.
Ядовитые зубы, которые впрыскивают яд, у многих змей расположены в передней части верхней челюсти и оставляют отчетливые следы уколов, характерные для укуса (укус королевского аспида из Америки может быть незаметен).
Неядовитые змеи тоже могут наносить жестокие укусы. Если вы не знаете либо есть сомнения в том, какая – ядовитая или нет – змея вас укусила, относитесь к укусу как к ядовитому (хотя пострадавшему для его спокойствия можно сказать, что змея была неядовитая).
ЛЕЧЕНИЕ: цель первой помощи – предупредить распространение яда по организму. Успокойте пациента. Расположите его так, чтобы укушенное место находилось ниже уровня сердца. Смойте яд с поверхности кожи, если возможно, с мылом. Наложите тугую повязку – НЕ ЖГУТ И НЕ ТУРНИКЕТ – поверх укуса и при этом бинтуйте «вниз к нему». Например, если укус на щиколотке, то начинайте бинтовать от колена. Такая повязка предотвратит быстрое распространение токсина и его разнесение по телу лимфатической системой.
Поместите рану в холодную воду – например в ручей. Если есть возможность, примените лед, чтобы сделать охлаждение максимальным.
Пострадавшему почти наверняка потребуется противошоковая помощь и, возможно, искусственное дыхание, следите за его дыханием.
Ни в коем случае не разрезайте место укуса и не пытайтесь высасывать яд из раны.
Ядовитые и опасные животные
Для идентификации см. цветные иллюстрации в разделе Опасные животные на суше.
Укусы пауков
Укусы пауков следует обрабатывать так же, как змеиные укусы. Холодный компресс (как примочка, только холодная – лучше всего, если имеется завернутый в ткань лед) поможет облегчить боль.
Укусы жалящих членистоногих и насекомых
Скорпионы могут вводить сильный яд. Укус пчелы, шершня и осы может вызвать у некоторых сильную аллергическую реакцию. Многочисленные укусы очень опасны – как количество токсина, так и вызванное им воспаление могут негативно подействовать на дыхание.
Жало пчелы остается в коже и должно быть аккуратно удалено. Не давите жалящее насекомое, а то будет впрыснуто еще больше яда. Чтобы вытащить жало, водите по нему боковой стороной иголки в сторону извлечения – НЕ тыкайте кончиком.
Лечение такое же, как против змеиного укуса.
Блохи, клещи, москиты, комары
Укусы большинства мелких насекомых являются скорее фактором дискомфорта, чем опасности, но некоторые из них могут переносить заболевания. (См. Заболевания жаркого климата в этом разделе и Тропические зоны в разделе Климат и местность.)
Общие отравления
Самый быстрый способ вывести проглоченный яд – вызвать рвоту, но это ОПАСНО в случае едких химикатов и маслянистых субстанций, так как они могут вызвать дополнительные повреждения на «обратном пути». В случаях подозрения на отравление растениями всегда вызывайте рвоту, просунув палец далеко в горло.
В обычных домашних, так же как и чрезвычайных условиях, контейнеры для пищи и питья могут неправильно использоваться для хранения токсичных веществ (несмотря на то, что это запрещено, например, в Великобритании). Всегда проверяйте, что в них действительно содержится то, что написано на упаковке, и будьте особенно внимательны к тому, чтобы страдающие от голода или жажды дети не начали без спроса пить из бутылки из-под пепси-колы, в которой на самом деле находится жидкость для разжигания лагерного костра или хлорный отбеливатель.
«Универсальный» антидот (противоядие), который поможет впитать ядовитую жидкость, можно изготовить из чая (дубильная кислота) и древесного угля – с равным количеством гидроокиси магния, если она имеется, – или просто использовать древесный уголь. Принцип действия – поглощение яда, так чтобы вывести его из организма вместе с углем.
Контактные яды
Некоторые растения, такие как сумах, могут вызывать сильное раздражение кожи. У некоторых есть иммунитет, но он не обязательно сохраняется навсегда. У других может быть слабая или сильная аллергическая реакция при прикосновении к каким-то другим растениям. Все участки кожи, которые имели контакт с таким растением, следует тщательно промыть водой с мылом. Исключительно важно снять и выстирать всю «зараженную» одежду, поскольку, когда раздражающее вещество попало на одежду, с нее оно может переноситься на другие части тела.
После этого можно использовать алкоголь для нейтрализации остатков, вызвавших раздражение масел на коже и одежде.
Серьезные случаи могут потребовать противошоковой помощи.
ВНИМАНИЕ!Если коснулись растения, которое вызвало у вас сильную реакцию, НЕ ТРОГАЙТЕ РУКАМИ ЛИЦО – ОСОБЕННО ГЛАЗА ИЛИ РОТ – ИЛИ ГЕНИТАЛИИ, пока тщательно не вымоете руки. На этих чувствительных местах могут возникнуть такие опухоли и раздражение, которые могут нарушить дыхание или вызвать трудности с мочеиспусканием.
Химические яды
Химические яды следует смывать с кожи водой. Если кожа повреждена, обрабатывайте как ожоги (см. также Ожоги).
ВНИМАНИЕ!Смывание водой может усилить действие некоторых химикатов. Вы ДОЛЖНЫ знать свойства химикатов, которые вас окружают, и соответствующие действия, которые следует предпринять при несчастном случае.
Общие расстройства и заболевания
При тех потрясениях организма, которые могут выпасть на долю жертвы катастрофы, не должны быть неожиданными такие расстройства, как запор или понос. Трудности с испражнениями или мочеиспусканием достаточно обычны среди пострадавших в кораблекрушении. Процесс привыкания к новой и, возможно, сначала невкусной пище также может вызывать чувство тошноты.
Небольшие расстройства пищеварения в общем-то не страшны на фоне чрезвычайной ситуации в целом, но не следует игнорировать симптомы, которые могут относиться к более серьезным вещам.
Недостаток пищи сам по себе будет нагружать организм, а стресс может вызывать головные боли и другие нарушения здоровья. В тяжелых условиях выживания у женщин могут приостанавливаться месячные.
Однако если пища имеется в достаточном количестве, то лучший способ бороться с расстройством пищеварения заключается в том, чтобы день не есть и хорошо отдохнуть, хотя в жарком климате следует пить.
Жар
Лечите отдыхом и аспирином и выясните причину повышения температуры.
Пневмония
Характеризуется быстрым возрастанием температуры, часто бывают боли в груди, мокрота с кровью, головная боль, слабость и позже расстройство сознания, бред. У пневмонии (воспаления легких) может быть много причин – чаще всего это бактерии, которые поражают легочные доли. В отсутствие антибиотиков внимательный уход – единственное, что можно предложить.
Заставляйте пациента ходить и делать дыхательные упражнения. Содержите его в тепле и часто давайте пить горячее питье маленькими глотками. Оставайтесь с ним как можно больше, поддерживайте словами.
Болезни
Есть три основные причины инфекционных заболеваний: бактерии, вирусы и риккетсии. Кроме того, бывают проблемы, связанные с крупными паразитами, – такими как черви-паразиты, чесоточные клещи (зудни) и тропические личинки бычьего овода, а также чигу (песчаные блохи).
К болезням, вызываемым бактериями, относятся дизентерия, холера, туберкулез и дифтерия.
Вирусы являются причиной того, что мы называем простудой (острое вирусное респираторное заболевание – ОРВИ), гриппа, кори и полиомиелита.
Риккетсии – микроорганизмы, которые не являются ни бактериями, ни вирусами, – приводят к заболеванию тифом, лихорадкой цуцугамуши, или акамуши (тиф джунглей), пятнистой лихорадкой Скалистых гор.
Большинство распространенных вирусных заболеваний, хорошо известных всем с детства, лечатся простым хорошим уходом. Ими заражаются от других людей.
Если их нет в вашей группе (или у тех людей, с которыми вы вступаете в контакт), то они, так же как и другие передаваемые от человека к человеку, в том числе и половым путем, болезни, имеют мало шансов появиться в вашей группе. Некоторые человеческие паразиты, такие как чесоточный клещ, вызывающий чесотку, не могут долго жить вне контакта с телом человека, поэтому они также могут представлять проблему, только если уже присутствовали у членов вашей группы.
ЦИНГАЭтот вид авитаминоза, возникающего из-за недостатка витамина С, когда-то был бичом моряков в дальних плаваниях. Если есть возможность потребления свежих фруктов и овощей, то риск этого заболевания сводится к нулю. Выживающие в пустыне или в море скорее погибнут от жажды или голода задолго до серьезного обострения этой проблемы.Полагаясь только на охоту и рыбалку, можно столкнуться с таким заболеванием, особенно в полярных регионах, если нет таблеток с витамином С.Всегда стремитесь к сбалансированной диете во избежание подобных осложнений.
Предосторожности
Разносчики заболеваний, которыми наиболее вероятно заразиться, особенно в тропиках, содержатся в воде, на насекомых и в животной пище.
Поскольку симптомы тропических заболеваний большинству попадающих в чрезвычайную ситуацию незнакомы, то самые распространенные будут рассмотрены более детально, чтобы можно было их определить. Когда нет медикаментов, то лечение болезни во многом будет ограничиваться лечением симптомов и предоставлением пациенту максимально возможного комфорта. Можно приготовить некоторые лекарства из натуральных средств.
Однако предупреждение лучше, чем лечение. В способы профилактики заболеваний следует включить все соответствующие прививки перед отправкой в путешествие (особенно в тропики), а после этого уделять самое серьезное внимание следующим профилактическим мерам.
– Очистка питьевой воды.
– Мытье рук при готовке и употреблении пищи.
– Мытье и очистка фруктов от кожуры.
– Стерилизация кухонной и столовой утвари.
– Ношение одежды как средство предупреждения укусов насекомых.
– Стирка одежды и выдерживание ее в дыму в случае появления вшей.
– Мытье тела (при мытье и купании или плавании не глотайте воду, которая может быть опасна для здоровья).
– Захоронение испражнений.
– Защита еды и питья от мух и паразитов.
Уход / изоляция
Если все же появилось инфекционное заболевание, важно предупредить его распространение. Контакт заболевшего с другими членами группы должен быть сведен к минимуму. Вся утварь, используемая больным, должна кипятиться. Порезы и ссадины следует плотно закрывать, чтобы они не были открыты для инфекции. После ухода за больным руки необходимо тщательно мыть.
При кашле или чихании больного избегайте разбрызгивания слизи, которая может содержать микробы. При захоронении испражнений больного особое внимание уделяйте тому, чтобы занимающийся этим помощник не заразился, а сами они были закопаны так, чтобы их не могли потревожить люди или животные.
БОЛЕЗНИ, ПЕРЕНОСИМЫЕ ВОДОЙ БОЛЕЗНИ, ПЕРЕНОСИМЫЕ ЭКСКРЕМЕНТАМИПростейшее правило для предупреждения распространения таких заболеваний заключается в КИПЯЧЕНИИ ВСЕЙ ВОДЫ – избегайте даже просто чистить зубы или полоскать рот водой, которая может быть заражена или загрязнена. Закрывайте порезы и ссадины, не находитесь без необходимости в воде в тех районах, где это может быть рискованным. Соблюдайте строгие меры гигиены и санитарии, особенно в отношении приготовления пищи и кухонной и столовой утвари.
Болезни теплого климата
Помимо упоминавшихся заболеваний описанные далее преобладают в теплом и тропическом климате – хотя могут встречаться везде, где есть переносчики инфекции. (См. также предупреждения о животных, которые могут быть переносчиками паразитов и пищевых инфекций, таких как сальмонелла, в разделе Пища.)
Болезни, передаваемые через воду
ШИСТ0С0М03 – Заболевание кишечника или мочевого пузыря, вызываемое микроскопическими трематодами (класс плоских червей), которые проводят часть своего жизненного цикла в водных моллюсках, а часть – в печени человека. В некоторых районах Африки, Арабского Востока, Китая, Японии и Южной Америки носит характер эндемии. Проникает в организм или с питьевой водой, или через поврежденную кожу.
Основной симптом: раздражение мочеполового канала.
Возможное лечение: ниридазол в предписанных дозах.
АНКИЛОСТОМОЗ – Еще одно заболевание, вызываемое паразитом, который может попадать в организм с питьевой водой или через оголенную кожу, обычно на стопах. Личинка перемещается в кровотоке к легким, где может стать причиной пневмонии, выбрасывается с кашлем и проглатывается, после чего в кишечнике превращается в червя длиной примерно 1,25 см, и при этом развивается анемия и общая заторможенность. Широко распространен во многих странах с теплым климатом, включая юг Соединенных Штатов. Не снимайте обувь!
Возможное лечение: препараты нафтамон (алкпар) и минтезол (тиабендазол) в предписанных дозах. Экстракт или отвар мужского папоротника (щитовник мужской) также является сильным противоглистным средством.
ДИЗЕНТЕРИЯ АМЕБНАЯ – Передается через зараженную воду и плохо приготовленную пищу, эта форма дизентерии распространена в основном в тропиках и субтропиках, иногда встречается в Средиземноморье.
Симптомы: температура повышается не всегда, но постоянно ощущается утомленность и апатия. Стул может быть твердым, но содержит кровь и слизь, похожую на красное желе.
Лечение: обильное питье, максимальный покой и требуемая доза флагила.
Болезни, переносимые насекомыми
Денге, малярия и желтая лихорадка переносятся комарами. Курс соответствующего препарата в таблетках, начатый до попадания в опасную зону, может предупредить заболевание малярией.
Против других защиты нет, кроме того, чтобы закрывать кожу одеждой с длинным рукавом и брюками, особенно ночью, спать, если возможно, под противомоскитной сеткой и пользоваться репеллентами – средствами для отпугивания насекомых.
Запомните: НЕ ПОВЫШАЙТЕ риск заболевания: не разбивайте лагерь около застойных водоемов и болот.
МАЛЯРИЯ – Не ограничена исключительно тропиками, хотя, вероятно, это первая болезнь, которая приходит на ум при упоминании тропиков. Она может встречаться везде, где живет малярийный комар анофелес, и когда-то была широко распространена в Южной Италии и других районах Европы. Передается со слюной женских особей.
Симптомы: периодически повторяющиеся приступы лихорадки, жара (повышение температуры). Хотя пациент покрывается потом, его сильно знобит, трясет, он чувствует сильный холод и сильно дрожит. Существует четыре вида инфекции. При первом высокая температура держится почти постоянно, два других дают жар каждые 48 часов, а четвертый – каждые 72 часа.
Хинин – традиционное лекарство, но теперь есть и другие противомалярийные препараты, например бигумаль, хингамин. Защиту можно обеспечить, начав курс приема препарата до выезда в эндемический по малярии район. Это делается для того, чтобы организм смог привыкнуть к таблеткам, и если их побочное действие окажется слишком сильным, то найти альтернативу.
Рекомендуется продолжать прием бигумаля по 2 таблетки в день и хингамина по 1 таблетке в неделю, которые идут в комплекте. Тем не менее проконсультируйтесь у своего доктора. Их прием необходимо продолжать даже после возвращения. Строго придерживайтесь рекомендаций производителя.
Однако в некоторых регионах мира традиционные противомалярийные средства, например бигумаль, в настоящее время неэффективны. Различные виды комаров приобрели против них иммунитет. В частности, это относится к Африке и Дальнему Востоку. Уточните в вашем турбюро новейшую информацию в этом плане.
В настоящее время полную защиту обеспечивает лариам, но он имеет очень неприятные побочные действия. Это и тошнота, и рвота, и диарея, и боли в животе, и головокружение, и расстройство равновесия, и чувство тревоги, и галлюцинации, и проблемы с бессонницей. Доза – 1 таблетка в неделю; прием следует начинать за 2–3 недели до отправления в путь.
Есть еще один способ применения лариама, который используют многие иностранные рабочие. Они ничего заранее не принимают, так что симптомы малярии ничем не маскируются. При первых признаках малярии они немедленно начинают курс приема лариама, который действительно лечит. Его следует продолжать принимать в течение еще 4 недель после возвращения.
Сейчас появляется еще один препарат, который называется маларон (малярон), со стопроцентной эффективностью и меньшим количеством побочных эффектов.
ДЕНГЕ (ЛИХОРАДКА КОСТОЛОМНАЯ) – Лихорадка денге продолжается примерно неделю, сопровождается головными болями и болями в суставах, сыпью. В отличие от малярии первое заболевание этой болезнью обычно формирует иммунитет. Вид комара, переносчика денге, кусает как днем, так и ночью. Препаратов для лечения от денге нет.
ЛИХОРАДКА ЖЕЛТАЯ (ЛИХОРАДКА АМАРИЛЛЬНАЯ, ТИФ АМАЛИЛЛЬНЫЙ) – Распространена в Африке и Южной Америке. Сначала появляется головная боль, боли в суставах и повышение температуры. Рот кажется «распухшим», в рвоте может содержаться кровь, глаза налиты кровью. Через три или четыре дня температура снижается, но появляется запор, боли в почках, количество выходящей мочи становится все меньше. Интенсифицируется рвота, а кожа приобретает желтоватый оттенок перед выздоровлением.
Лечение: покой и уход.
ЛИХОРАДКА МОСКИТНАЯ (ЛИХОРАДКА ПАППАТАЧИ) – Это в основном болезнь субтропиков и средиземноморского климата. Укус маленького москита («песчаной мухи»), обычно в лодыжку, запястье или шею, вызывает зуд, который усугубляется расчесыванием и может привести к болячкам, превращающимся в место проникновения дополнительной инфекции. Могут появляться головная боль, налитые кровью глаза и «гриппозные» симптомы. Лихорадка обычно держится около трех дней, затем температура спадает.
Лечение: покой и обильное питье.
ЦУЦУГАМУШИ (АКАМУШИ) – Заболевание известно также как клещевая лихорадка, широко распространена в Восточной Азии и Австралии. Переносится крас-нотелковыми клещами, чьи личинки живут на грызунах. Клещи переносят заразу кусая жертву – часто в пах или шею. Укус, как правило, проходит незамеченным, а через несколько дней в этом месте появляется раздражение. В течение 10 дней появляются сильные головные боли, озноб и высокая температура.
Это заболевание схоже с другими формами тифа – сыпь появляется примерно через неделю – и лечится аналогично. Инфекция наиболее вероятна в районах с густой сухой растительностью. Избегайте таких мест, устраивайте постель не менее чем в 30 см от земли и пользуйтесь репеллентами, с тем чтобы предупредить заболевание этой болезнью.
ТИФ – Существует две формы. Тиф возвратный эпидемический разносится вошью платяной, которая и передает его человеку. Тиф блошиный эндемический (или сыпной) передается крысиными блохами. Обе формы связаны с грязными перенаселенными условиями и скорее являются болезнями «последствий катастроф», чем болезнью в ситуации выживания в отдаленных малонаселенных районах.
Симптомы: при обеих формах появляются головные боли, тошнота и примерно через четыре дня сыпь, которая распространяется от подмышек в сторону груди, живота и бедер. Жертвы могут выздороветь через 12 дней либо впасть в бред, кому или умереть.
Лечение: антибиотики. Существует вакцина против тифа.
ПЯТНИСТАЯ ЛИХОРАДКА СКАЛИСТЫХ ГОР – Известна в Бразилии под названием «лихорадка Сан-Паулу». Представляет собой еще один вид тифа, который переносится клещами. Из названия ясно, что встречается также и на западе Соединенных Штатов. Симптомы и лечение: то же, что и в случае тифа, но сыпь имеет тенденцию быть более интенсивной на запястьях и лодыжках.
Под кожу проникают мелкие паразиты, такие как каплевидные щетинистые личинки овода или чигу, которые оставляют похожие на булавочный укол красные отметины, там, куда они откладывают личинки. Их следует извлечь, пока они не открыли путь для распространения инфекции.
Опасности теплого климата
ПОТНИЦАПотница, или тропический лишай, может возникнуть, когда человек еще не акклиматизировался в жарких условиях. Натирающая кожу одежда на фоне обильного потоотделения может приводить к закупорке потовых желез и неприятному раздражению. Большие физические нагрузки могут способствовать появлению потницы, которая усугубляется солнечным ожогом и экземой. Очень восприимчивы дети.Избыточный пот не может испаряться достаточно быстро, железы оказываются закрытыми, и охлаждающий эффект потоотделения пропадает. Потребление большего количества жидкости, особенно горячей, может усилить выделение пота и ухудшить ситуацию. Снимите одежду, вымойте тело холодной водой и наденьте сухую одежду. Небольшое количество тигрового бальзама, нанесенного на верхнюю губу, может отвлекать внимание от зуда, а антигистаминные препараты уменьшают дискомфорт.
СУДОРОГИ – Они обычно бывают первым признаком перегрузки сердца и происходят в наиболее нагружаемых мышцах – ног и живота. Обычно связаны с недостатком соли в организме (из-за сильного потения, особенно если соль не потребляется с пищей).
Симптомы: затруднения дыхания, рвота, головокружение.
Лечение: переместитесь в тень. Отдохните. Пейте воду с небольшим добавлением соли – щепотка на пол-литра.
ПЕРЕГРЕВ ОРГАНИЗМА – Пребывание в жарких и влажных условиях на фоне потери организмом жидкости через потоотделение приводит к перегреву. Это может происходить и без нахождения под прямыми солнечными лучами – например если человек лежит на горячей земле без должной вентиляции.
Симптомы: побледнение лица, холодная, покрытая потом кожа, слабый пульс. Сопровождается головокружением, слабостью и, возможно, судорогами. Пострадавший может испытывать помутнение сознания или впасть в беспамятство. Лечение: как при судорогах.
ТЕПЛОВОЙ ИЛИ СОЛНЕЧНЫЙ УДАР – Наиболее серьезное следствие слишком большого пребывания или напряжения в жарких условиях или под прямыми солнечными лучами.
Симптомы: горячая сухая кожа, раскрасневшееся горячее лицо – но потоотделение прекращается. Поднимается температура, пульс становится быстрым и сильным. Сильная головная боль, часто до рвоты. Может наступить потеря сознания. Лечение: лежать в тени, голова и плечи слегка приподняты. Снимите верхнюю одежду. Охлаждайте тело, увлажняя нижнее белье ТЕПЛОВАТОЙ водой (холодная вода поднимет внутреннюю температуру тела). НЕ ПОГРУЖАЙТЕ пациента в воду полностью – обрызгивайте его. Затем уложите во влажное углубление, но с хорошим притоком воздуха. Когда сознание возвратится, дайте питье. После того как температура станет нормальной, поменяйте одежду, обеспечьте тепло, чтобы пациент не мерз.
Погружение в холодную воду очень опасно, но в исключительных случаях, когда риск смерти или повреждения головного мозга перевешивает риск шока от погружения, его можно использовать ПОСЛЕ того, как первичное охлаждение начнет действовать. Медленно погрузите тело в воду, сначала ноги, массируя конечности, чтобы активизировать приток к ним крови и помогать отводу тепла изнутри организма, снижая тем самым его внутреннюю температуру. Покинуть воду следует, как только спадет температура, – будьте готовы одеть пациента, если она упадет слишком резко. Возможно, придется охлаждать и согревать пациента несколько раз, прежде чем температура стабилизируется.
СОЛНЕЧНЫЙ ОЖОГ – Настоящий ожог, с волдырями (не просто первая стадия загара), – это серьезная опасность, особенно при бледной и чувствительной коже. Если солнечный ожог покрывает более двух третей поверхности тела, он может оказаться смертельным.
Лечение: избегайте дальнейшего пребывания на солнце – держитесь в тени. При необходимости примите болеутоляющие средства. Все волдыри закройте повязками, но НЕ ПРОКАЛЫВАЙТЕ их.
РАЗДРАЖЕНИЕ ГЛАЗ – Раздражение глаз может быть вызвано ярким светом, блеском – особенно на море, в пустыне или в заснеженной местности (см. ниже Снежная слепота) – либо при слишком долгом пребывании на солнце или из-за пыли. Лечение: Покой в тени, удалить инородные тела, промыть глаза теплой водой и закрыть их для отдыха. Используйте маску и затемнение кожи под глазами углем, чтобы не было рецидива (повторения).
ОБЕЗВОЖИВАНИЕ ОРГАНИЗМАОбезвоживание (дегидратация, эксикоз) становится более заметным по мере увеличения потерь жидкости организмом. Вода составляет 75 % веса тела – это составляет примерно 50 литров для среднего человека. Если утрачено более одной пятой, то выживание вряд ли возможно. Потеря 1–5% жидкости: жажда, небольшой дискомфорт, потеря аппетита, покраснение кожи, раздражительность, сонливость, тошнота.Потеря 6-10 % жидкости: головокружение, головная боль, затрудненное дыхание, отсутствие слюны, неразборчивая речь, неспособность идти.Потеря 11–20 % жидкости: помрачение сознания, распухший язык, неспособность глотать, расплывчатость зрения, онемение и высыхание кожи.На последней стадии: сильная слабость мышц, нарушение умственной деятельности – необходимо заготовить план действий в такой ситуации заранее, пока вы можете ясно мыслить, и строго придерживаться его.
Опасности холодного климата
Низкие температуры представляют угрозу не только в полярных зонах. Длительное пребывание на холоде опасно везде. Примите меры предосторожности против всех подобных условий.
ГИПОТЕРМИЯ – Это техническое слово относится к такому состоянию, когда тело не может вырабатывать тепло быстрее, чем теряет его, и температура его падает ниже нормальной. Данное состояние возникает под воздействием ветра, дождя и низких температур, а также вызывается:
– Истощением.
– Неадекватной одеждой.
– Неадекватным укрытием.
– Неадекватным питанием.
– Неадекватными знаниями и подготовкой.
Условия, которые способствуют переохлаждению организма – гипотермии, идеально соответствуют условиям полярных регионов – хотя переохлаждение может произойти при любых достаточно низких температурах, особенно в результате охлаждения ветром. Это обычная проблема при любом похолодании, особенно для бедных и пожилых. Это смертельная опасность, и решать эту проблему необходимо сразу же, как только она проявилась.
Предупреждайте гипотермию переходом в укрытие при ухудшении внешних условий и сохранением сухости. Избегайте переутомления, а если вас несколько человек, применяйте «метод близнецов».
Если один получил переохлаждение, то и остальные члены группы могут быть близки к этому. Следите за проявлением симптомов у каждого.
Признаки и симптомы: иррациональное поведение с типичными для этого внезапными переходами от возбужденного состояния к апатии. Реакция замедляется, отсутствие реакции на вопросы и указания. Внезапные неконтролируемые приступы дрожи. Потеря координации, человек спотыкается и падает. Головные боли, нерезкость зрения, боли в животе. Коллапс, ступор или потеря сознания. Усугубляющие факторы: мокрая одежда при сильном ветре. Укройте пациента от ветра и погодных условий. Смените одежду на сухую. Сразу полностью НЕ РАЗДЕВАЙТЕ, снимайте один предмет одежды и заменяйте его сухим. Изолируйте его от земли и согревайте (телами других, нагретыми камнями). Давайте теплое питье и фрукты с содержанием сахара – но если пациент в сознании.
Если переохлаждение зашло далеко, организм начинает согревать себя за счет траты своей энергии. Однако ему требуется возмещение тепла изнутри, поскольку согревание поверхности тела будет гнать холодную кровь внутрь, тем самым усугубляя ситуацию. Прикладывайте тепло к следующим частям тела: подложечная область, поясница, подмышки, задняя область шеи, запястья, область между бедер. В этих местах кровь проходит ближе всего к поверхности и будет переносить тепло к другим частям тела.
Не применяйте алкоголь ни наружным, ни внутренним способом. Он расширяет кровеносные сосуды у поверхности тела, что ускорит потерю тепла. Когда температура тела станет нормальной, это еще НЕ ОЗНАЧАЕТ, что пациент полностью оправился. Необходимо восстановить резервы организма так, чтобы вернулась его способность генерировать тепло изнутри.
Покрытие из фольги будет отражать тепло и поможет ухаживать за пострадавшим при температурах ниже нуля.
ПОТЕРЯ ТЕПЛА: ОСНОВНОЕ ПРАВИЛОЕсли тепло теряется быстро – согревайте быстро.Если тепло теряется медленно – согревайте медленно.
ОТМОРОЖЕНИЕ – Отморожение (синоним: обморожение) происходит, когда кожа и тело замерзают – когда температура опускается до -1 °C. Отморожению подвергаются все открытые части тела и области, наиболее далекие от сердца, в которых циркуляция крови наиболее слабая: кисти рук, стопы ног, нос, уши и лицо. Отморожение может быть легким или тяжелым, в зависимости от длительности пребывания на холоде.
Первыми признаками часто бывает покалывание кожи, когда она начинает замерзать. Затем на ней появляются белые, как воск, пятна, которые теряют чувствительность, а позднее твердеют и становятся шершавыми, возникают сильные болевые ощущения, опухание, покраснение и, наконец, образуются волдыри перед омертвением и отторжением тканей, что является заключительной стадией процесса.
Легкая степень отморожения: поражает только кожу. Для лечения согрейте пораженную область. Положите кисти рук под мышки или между ног. Поместите стопы на живот товарища (возможно, дружба после этого быстро закончится!). Процесс согревания отмороженного места будет болезненным.
ЗАПОМНИТЕПостоянно следите за появлением отмороженных участков как у себя, так и у партнеров. Начинайте действовать при первых же признаках побеления кожи. Разминайте мышцы лица с помощью «гримасничанья», чтобы сопротивляться воздействию холода.
Глубокое отморожение: гораздо более серьезная проблема. Защитите пораженную область от дальнейшего повреждения. НЕ РАСТИРАЙТЕ снегом. НЕ СОГРЕВАЙТЕ у открытого огня. Лучший способ – медленно обогревать пораженное место теплой водой при температуре примерно 28–28,5 °C – это та температура, которую комфортно может переносить ваш локоть. Если вода слишком горяча, остудите ее до нужного уровня и применяйте на пораженных областях тела.
Углубленное отморожение: могут образовываться волдыри, которые инфицируются и превращаются в язвы. Отмороженные ткани сереют, затем чернеют, отмирают и в конце концов отторгаются. НЕ ВСКРЫВАЙТЕ волдыри и НИ В КОЕМ СЛУЧАЕ не растирайте пораженную область. Сильная боль свидетельствует о слишком быстром процессе обогревания. Используйте только «живое тепло».
СНЕЖНАЯ СЛЕПОТА – Временная форма слепоты, вызванная высокой интенсивностью и концентрацией солнечных лучей, которые отражаются от покрытой снегом или ледяной поверхности (а также от ледяных кристаллов в облаках). Она чаще всего поражает при высоком положении солнца, но это может случиться и без прямых солнечных лучей – при облачной погоде в полярных и горных районах в светлое время суток.
Симптомы: сначала глаза становятся слишком чувствительными к блеску, затем начинают моргать и косить. Наружная оболочка глаз приобретает розовый оттенок и постепенно краснеет. Если в это время не принять мер, то появляется ощущение «песка в глазах».
Лечение: переместитесь в темное место и сделайте повязку на глаза. Тепло усиливает боль, поэтому положите на лоб успокаивающую прохладную увлажненную ткань. Со временем состояние исправляется самостоятельно. В дальнейшем защитите глаза противосолнечными очками и закрасьте углем кожу под глазами, чтобы уменьшить яркость попадающего в глаза света (см. Климат и местность).
ОТРАВЛЕНИЕ ОКИСЬЮ УГЛЕРОДА – Эта опасность является следствием неполного сгорания топлива в плохо вентилируемом помещении – что может оказаться результатом слишком активной борьбы со сквозняками. Все виды костров и очагов представляют собой потенциальный источник этой угрозы, когда используются в ограниченном пространстве без адекватного доступа свежего воздуха. Накапливающаяся окись углерода – угарный газ – не имеет цвета и запаха, поэтому трудно обнаруживается. Может вызывать слабую головную боль, головокружение, сонливость, тошноту или даже рвоту – но этого может и не быть, а сразу наступит потеря сознания. Если отравление вовремя не обнаружить, может наступить смерть.
Лечение: очень простое – а предупреждение еще проще – СВЕЖИЙ ВОЗДУХ И ВЕНТИЛЯЦИЯ. Если вы один, то лечить вас некому, поэтому обеспечьте невозможность возникновения условий для накопления угарного газа. Перенесите пострадавшего на свежий воздух и заставьте дышать ровно и размеренно. Если он без сознания и не дышит, делайте искусственное дыхание. Обеспечьте пациенту тепло и проветрите укрытие.
ТРАНШЕЙНАЯ СТОПА – Это случается, если ноги долгое время находятся в воде или в замерзшем и сыром состоянии. Тесная обувь ускоряет процесс. Это серьезное состояние, и оно начинается быстрее при истощении, холоде и недостатке пищи, питья или сна.
Возникновение траншейной стопы предупреждайте сохранением ног в сухости. Носите обувь своего размера, упражняйте стопы и пальцы ног, а также регулярно осматривайте ноги.
Симптомы: ноги как будто колют иголки. Наступает онемение, перемежающееся острыми болями. При осмотре обнаруживается покраснение с опуханием и волдырями.
Лечение: высушите ноги, но не растирайте их и не повредите волдыри. Стопы приподнимите и укройте, чтобы обеспечить тепло, – но устройте какой-то каркас или клетку, чтобы не нагружать ноги весом покрывала. НЕ ПРИМЕНЯЙТЕ искусственное тепло. НЕ МАССИРУЙТЕ. Лекарством являются покой и тепло.
ПРИМЕР СИТУАЦИИ ВЫЖИВАНИЯМоя медицинская подготовка приходилась кстати во многих случаях, особенно в отдаленных регионах. Каждый должен знать основы первой помощи, так чтобы при необходимости суметь помочь.В самом начале кампании на Борнео, для того чтобы расположить к себе местное население, мы проводили мероприятие «Гуманитарная помощь». В нее входило и медобслуживание, что быстро помогло наладить связи с местными племенами, люди из которых приходили к нам за много километров с разнообразными болезнями; воспалениями и травмами.Однажды к нам принесли рыбака, левая ступня которого была закрыта каким-то тряпьем. Его сопровождал усиливавшийся по мере приближения запах, а когда ногу размотали, то мне пришлось задержать дыхание. Ступня была ужасно раздута и сочилась гноем. Его била лихорадка, и он что-то сбивчиво бормотал о том, что попал под винт моторной лодки. После удаления сгнивших тканей и курса пенициллина он ошеломляюще быстро пошел на поправку. Он, несомненно, умер бы от заражения крови, однако после семи дней лечения он снова мог ходить.Аборигены были удивительно восприимчивы к современным лекарствам, поэтому при назначении надо быть очень осторожным, поскольку у местных выработался естественный и наследственный иммунитет к таким болезням, как тропические лихорадки, что может быть уничтожено одной таблеткой. Всего одна противомалярийная пилюля, например, может в секунды загубить создававшийся тысячелетиями природный иммунитет и оставить организм без защиты перед этой болезнью.Росла наша слава, росла и очередь к нам. В большинстве случаев мы лечили порезы, переломы и тому подобные вещи. По мере роста доверия к нам росла и сложность проблем, с которыми они обращались. Аборигены предпочитали помогать родам старыми проверенными методами, пока не пошло что-то не так – тогда они обратились ко мне. И здесь вставал, да и всегда встает, тонкий выбор – браться или не браться? Если я берусь, но не смогу помочь, то я теряю лицо, что, прежде всего, противоречит общей задаче нашего присутствия здесь. А если я не берусь, я все равно теряю лицо – но еще и доверие, которое нам удалось заработать. Все зависит от подготовки и количества знаний, которыми вы обладаете. Мне достаточно повезло в том случае – трудные роды прошли удачно.
Назад: 8. Здоровье
Дальше: Природная медицина

