Книга: Инсульт: до и после
Назад: Факторы риска
Дальше: «Смертельный квартет» – комбинированный фак тор риска инсульта
Опасности, которых можно избежать
Артериальная гипертония
ЧТО ТАКОЕ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ, ОТ ЧЕГО ОНО ЗАВИСИТ
Артериальное давление – это давление крови в артериях, создаваемое работой сердца
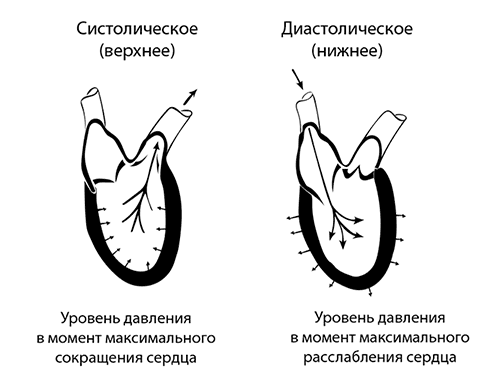
Различают два показателя артериального давления: Систолическое (верхнее) – это уровень давления в момент максимального сокращения сердца, и диастолическое (нижнее) – уровень давления в момент максимального расслабления сердца.
Артериальное давление измеряется в миллиметрах ртутного стол с помощью прибора тонометра. При определении давления эти показатели записываются через дробь. Типичное значение артериального кровяного давления здорового человека 120/80 мм рт. ст.
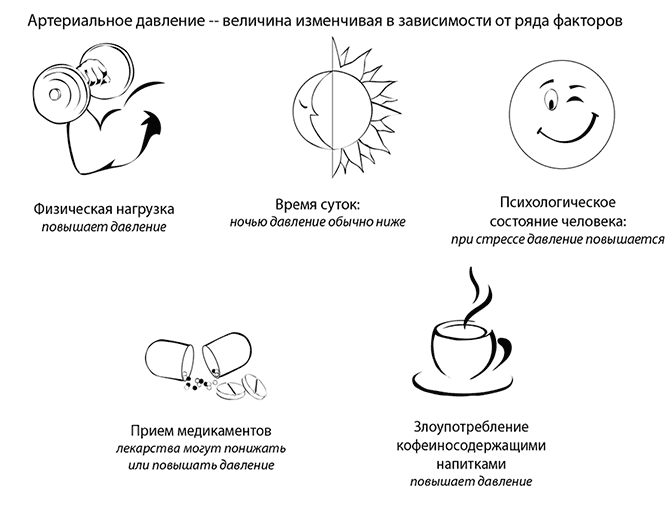
Артериальное давление – величина изменчивая в зависимости от ряда факторов:
♦ Физическая нагрузка повышает давление
♦ Время суток. Ночью давление обычно ниже
♦ Психологическое состояние человека. При стрессе давление повышается.
♦ Прием медикаментов. Они могут понижать или повышать давление.
♦ Злоупотребление кофеинсодержащими напитками. Они повышают давление.
Самостоятельный контроль артериального давления
Мы уже не раз отметили, что артериальная гипертония является серьезным фактором риска развития инсульта.
В свое время капитан Врунгель заметил, что каждая селедка – рыба, но не каждая рыба – селедка. Точно также при плохом самочувствии может повышаться артериальное давление, но не каждое его повышение будет сопровождаться плохим самочувствием.
У многих людей подъемы артериального давления (АД) происходят бессимптомно – ни головной боли, ни головокружения, ни других симптомов… И поэтому гипертонию иногда называют немым убийцей. Ведь если нет симптомов, если самочувствие остается неизменным, то артериальная гипертония остается незамеченной, а риск ее грозных осложнений возрастает.
Чтобы не пропустить бессимптомных подъемов АД, а также при появлении симптомов, которые могут быть признаками артериальной гипертонии, надо научиться самостоятельно измерять АД и делать это в следующих случаях:
регулярно: при перенесенном инсульте или инфаркте; при сахарном диабете; при ожирении; если вы курите; если вам больше 40 лет;
эпизодически: при возникновении головной боли, головокружения, тошноты, общей слабости, носового кровотечения, болях в области сердца, учащенного сердцебиения, перебоях в работе сердца.
Самостоятельное измерение АД является столь же важным навыком для человека с артериальной гипертонией или риском ее развития, как, например, навык самостоятельного измерения уровня глюкозы крови для человека с сахарным диабетом. В качестве домашнего тонометра лучше приобрести устройство-автомат, работающее как от сети, так и от батареек.
Следует отдать предпочтение тонометру с манжеткой, накладываемой на плечо. Чтобы получить достоверные результаты, важно соблюдать определенные правила измерения АД.
Как часто вам следует контролировать АД, скажет ваш лечащий врач. Как правило, для регулярного измерения АД рекомендуется проводить контроль утром и вечером, а также – при любом внезапном ухудшении самочувствия. Надо помнить, что повышение АД возможно без всяких субъективных ощущений. Поэтому не пропускайте измерение АД даже при хорошем самочувствии.
Правила измерения АД:
♦ Перед измерением АД надо отдохнуть, спокойно посидеть в течение пяти минут.
♦ Во время измерения не следует разговаривать.
♦ АД обычно измеряется в положении сидя, но иногда приходится делать это в положении лежа.
♦ Предплечье руки, на которой измеряется АД, и аппарат должны находиться на уровне сердца.
♦ Нижний край манжетки располагают примерно на 2 см выше локтевого сгиба.
♦ Незаполненная воздухом манжетка не должна сдавливать подлежащие ткани.
♦ Шнур от манжетки должен проходить над серединой локтевой ямки.
♦ Поза должна быть удобной, ноги не напряжены.
♦ После первого измерения следует сделать паузу 2–3 минуты, не снимая манжетку с руки, и повторить измерение.
♦ Второй результат, как правило, более точно отражает реальный уровень АД.
Артериальная гипертония – это очень коварное заболевание.
Порой бывает так, что повышение артериального давления долго остается единственным симптомом – самочувствие хорошее, нет никаких внешних признаков нездоровья.
Повышение артериального давления может возникнуть и в молодом возрасте. К сожалению, сейчас не получится сказать: «Мне еще мало лет, и ничего страшного со мной не может случиться». Нередки случаи, когда заболевают в возрасте чуть старше 30 лет, а иногда и моложе.
Если заболевание возникло в молодом возрасте, это означает, что со временем, если легкомысленно относиться к своему здоровью, почти неминуемо разовьются осложнения – инсульт или другая сосудистая катастрофа. Пациентам более старшего возраста тоже важно внимательно относиться к гипертонической болезни.
До сих пор почему-то есть люди, которые считают, что повышение артериального давления – это не очень серьезно, пройдет… А ведь эта болезнь порой вызывает осложнения, поражающие жизненно важные органы и приводящие к инвалидизации или к летальному исходу… Увы, эта болезнь не прощает несерьезности.
Так что же делать? Можно посоветовать уже с молодого возраста, когда человек чувствует себя здоровым и полным сил, не увиливать от диспансеризации.
Именно на профилактическом осмотре можно выявить ту или иную начинающуюся проблему со здоровьем. Лучше пойти и убедиться, что все в порядке, чем не пойти, а потом горько сожалеть об упущенном времени.
Если диагноз уже поставлен, то особенно важно держать под контролем артериальное давление. Обязательно нужно регулярно принимать назначенные врачом препараты. Конечно, если цифры артериального давления очень высоки, то назначается экстренное лечение, но лучше этого не допускать. Чтобы снизить риск возникновения острого нарушения мозгового кровообращения, нужно не допускать повышения артериального давления.

Полезно помнить простую истину – гипотензивные препараты для постоянного приема назначаются не для того, чтобы снизить артериальное давление, а для того, чтобы оно не повышалось. Досадная ошибка – использовать лекарства только тогда, когда давление уже повысилось.
Для контроля за артериальным давлением есть очень простой, бесплатный способ – заполнение специального дневника. Есть несколько шаблонов – ниже приведен один из них.
Над основной таблицей хорошо написать те препараты, которые пациент принимает, тогда и врачу, и пациенту с первого взгляда видна общая картина заболевания, может быть, станут видны закономерности изменения давления в течение суток и то, как реагируют показатели на проводимое лечение.
Ваши лекарства, с указанием дозы и кратности приема
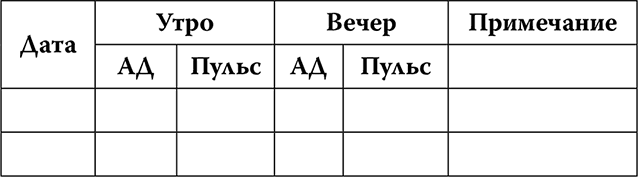
В графе «Примечание» можно написать все, что вы считаете важным. Например: «Всю ночь орали кошки под окном, не могла заснуть», или «С друзьями таскали на даче мешки с цементом», или «Сильно понервничала». Такие пометки помогут выявить факторы, способствующие повышению давления.
Заполнять такой дневник очень просто, но простые действия могут помочь предотвратить серьезные беды.
Снижение систолического артериального давления на каждые 10 мм рт. ст. снижает риск инсульта практически на треть.
Нарушения сердечного ритма
Нарушения сердечного ритма – еще один важный фактор риска, который можно держать под контролем.
Неспроста в нашем дневнике и утром, и вечером есть графа «пульс». Следует отмечать как частоту сердечных сокращений, так и нарушения ритма сердца, если они есть.
Нарушения ритма сердца могут быть самостоятельной причиной снижения мозгового кровотока и приводить к дополнительному ухудшению кровоснабжения головного мозга, а также усугублять течение сопутствующей патологии сердца, когда инсульт уже произошел.
Кроме прочего, желудочковые аритмии и транзиторная ишемия миокарда у больных с атеросклерозом коронарных артерий могут приводить к декомпенсации сердечной деятельности вплоть до развития острого инфаркта миокарда и внезапной сердечной смерти.
У каждого шестого пациента, перенесшего инсульт, ранее выявлялись нарушения сердечного ритма – фибрилляция и трепетание предсердий.
При сбоях в работе сердца возникает замедление скорости кровотока, могут формироваться тромбы, которые могут отрываться и перемещаться с током крови в различные части тела. Самой частой мишенью тромба становится головной мозг, вследствие чего и возникает инсульт.
Схемы лечения нарушений сердечного ритма в настоящее время достаточно успешно разработаны.
При фибрилляции предсердий, как и при наличии искусственного клапана сердца, показано использование антикоагулянтов, то есть препаратов, уменьшающих свертываемость крови. На протяжении многих лет стандартом служит препарат варфарин, однако он имеет большой недостаток – необходим индивидуальный подбор схемы приема под контролем МНО (международное нормализованное отношение). В последнее время в России зарегистрированы три антикоагулянта, при применении которых нет необходимости контролировать свертываемость крови – дабигатран (прадакса), ривароксабан (ксарелто) и апиксабан (эликвис). Прием этих препаратов более комфортен, однако они противопоказаны при митральном стенозе и наличии протезированного клапана сердца, в этом случае используется только варфарин.
Снова и снова напомним о важности регулярного приема назначенных специалистом антиаритмических лекарственных препаратов.
О нарушениях сердечного ритма уже велся подробный разговор в предыдущих книгах серии, например, в книге «О чем расскажет ЭКГ». Напомню еще раз, что в настоящее время за редким исключением для профилактики тромбообразования при фибрилляции предсердий не применяют аспирин. Показано, что он во много раз слабее антикоагулянтов, а риск кровотечений почти одинаков.
Холтеровское мониторирование – надежный метод исследования, позволяющий контролировать эффективность лечения.
Курение
Ну а кто не слышал о том, что курить вредно? И все равно кажется, что беда придет к кому-то другому, но не ко мне…
«О вреде курения написано так много, что я твердо решил бросить читать…» (встречено на просторах Интернета, почти народная мудрость).
Показано, что курение – один из важнейших факторов возникновения сердечнососудистых заболеваний. Если учесть, что заболевания сердца и сосудов играют ведущую роль в заболеваемости и смертности населения, то станет понятно, что у курящих людей возрастает риск возникновения опасного для жизни состояния.
Под воздействием никотина возникают значительное сужение сосудов, повышение артериального давления, может нарушаться ритм сердечных сокращений.
Некоторые вещества, поступающие с табачным дымом в организм, способствуют повышению уровня холестерина и ускоряют развитие атеросклероза сосудов. Никотин способен повысить уровень сахара в крови.
Обратите внимание, одно лишь курение вызывает сразу комплекс факторов риска возникновения инсульта. Причем вредоносное влияние не зависит от количества выкуренных сигарет. Даже одна сигарета вызывает полноценный спазм сосудов.
Не нужно тешить себя надеждой, что так называемые «легкие» сигареты по-другому влияют на организм: в них содержится достаточное количество вредных веществ, чтобы запустить в организме все неблагоприятные процессы.
К сведению курящих: если говорить об инсульте, то знайте, что курение повышает риск его возникновения больше, чем в два раза.
А вот был случай
Порой на приеме пациенты жалуются о том, что очень трудно отказаться от вредных привычек. При современной доступности информации снова и снова рассказывать о вреде курения даже как-то странно. И в некоторых случаях получается действовать от противного. Начинаю советовать максимально увеличить количество сигарет, есть как можно больше жирной пищи и не стесняться в употреблении алкоголя. Пациент, ожидающий очередную нотацию или лекцию в стиле политинформации, не готов к такому повороту событий, возникает искреннее удивление, он озадачен и пытается разобраться в чем подвох… Однако я тут же поясняю, что пока возраст не так велик, то есть некоторая надежда, что восстановление после инсульта (или других не менее серьезных катастроф) пройдет более успешно, а вопрос о вредных привычках отпадет сам собой.
Ожирение
Ожирение не случайно относят к факторам риска сердечнососудистых катастроф. Жировая ткань представляет собой не просто отложение запасов жира в специальных клетках (адипоцитах). Жировая ткань – это самостоятельный эндокринный орган, вырабатывающий большое количество биологически активных веществ, влияющих на все органы и ткани специфическим образом.
Влияние избыточной жировой ткани на организм:
♦ повышение количества факторов атеросклероза (атерогенных липопротеидов и триглицеридов);
♦ изменение механизмов свертывания крови;
♦ повышение риска тромбозов;
♦ повышение риска развития сахарного диабета 2-го типа;
♦ провоцирование некоторых злокачественных опухолей.
Все эти эффекты, производимые избыточной жировой тканью, дают основания считать ожирение болезнью.
Для выявления и оценки степени ожирения во всем мире используется показатель индекс массы тела (ИМТ). Он используется только для взрослых (от 18 лет и старше) и рассчитывается по простой формуле:
ИМТ = масса (кг) / (рост (м))2
и, соответственно, измеряется в кг/м².
Так, если масса человека 83 кг, а рост 168 см, то индекс массы тела в этом случае равен: ИМТ = 83: (1,68 × 1,68) = 29,4 кг/м2.
Нормой считается ИМТ 18–25 кг/м2, показатель до 30 кг/м2 говорит об изыточной массе тела, а если он еще больше, то речь идет уже об ожирении.
Анализ данных, полученных при проведении 25 клинических исследований и наблюдений у 2,3 млн пациентов, показал, что риск развития инсульта возрастает с увеличением веса.
У людей с ожирением (ИМТ 30 кг/м2 и более) отмечается повышение риска ишемического инсульта на 64 %. У людей с избыточной массой тела (ИМТ от 25 до 29,9 кг/м2) риск развития инсульта увеличивается на 22 % по сравнению с людьми, имеющими нормальный ИМТ. ФАКТ!
В последние десятилетия отмечается прогрессивный рост ожирения не только у взрослых. Все чаще это заболевание регистрируется у детей и подростков.
Исследователи показали, что во многих случаях причина избыточной массы тела скрыта в особенностях стиля жизни и питания. Стала привычной высококалорийная пища с преобладанием в рационе жиров в сочетании с недостатком ежедневной физической активности. Немалую роль играет нарушение суточного ритма питания.
Ожирение – болезнь «рукотворная», по сути – расплата за переедание. Есть несколько вариантов ожирения. В медицине даже укоренились термины: ожирение по мужскому типу, оно же андроидное, или ожирение по типу «яблоко», когда резко увеличивается окружность талии, растет живот, и фигура начинает по форме напоминать яблоко, и ожирение по женскому типу, гиноидное, по типу «груша», когда окружность талии увеличивается постепенно, но преимущественно жировая ткань откладывается в области бедер, ягодиц, придавая фигуре форму груши.
Ожирение по типу «яблоко» считается особенно опасным для здоровья и, как правило, сопровождается артериальной гипертонией, быстро прогрессирующими процессами атеросклероза и нарушениями углеводного обмена вплоть до развития сахарного диабета второго типа. Именно при этом типе ожирения повышен риск сердечнососудистых катастроф – инфарктов и инсультов.
Очень часто ожирение воспринимается как косметический дефект, и поэтому борьбе с ним уделяется недостаточное внимание. А между тем ожирение ассоциировано с целым комплексом осложнений. Ожирение требует к себе пристального постоянного внимания не только для того, чтобы улучшить качество жизни, но прежде всего для того, чтобы снизить риск заболеваний и увеличить продолжительность жизни.
В подавляющем большинстве ситуаций ожирение является результатом постоянного переедания. Пациентам следует принять тот факт, что за своим весом нужно следить всегда. Стоит только расслабиться – и вес вернется к исходному состоянию.
Главное в успехе лечения ожирения – не просто снижение избыточной массы тела, а удержание достигнутого результата.
Сахарный диабет 2-го типа
Многочисленные клинические исследования показали, что у людей с сахарным диабетом вероятность развития инсульта значительно выше по сравнению с людьми без диабета, независимо от имеющихся у них других факторов риска инсульта.
Этот факт заслуживает особого внимания, так как сегодня в мире существует фактически пандемия сахарного диабета 2-го типа, охватывающая от 5 до 10 % взрослого населения разных стран. При этом половина больных диабетом еще не знают о своем заболевании.
Сахарный диабет 2-го типа повышает риск развития сердечнососудистых катастроф (включая инсульт) в 2,5 раза. Некоторые исследования демонстрируют, что женщины с сахарным диабетом 2-го типа подвержены риску инсульта больше, чем мужчины, особенно в возрастной группе старше 55 лет.
Мишенью для сахарного диабета 2-го типа становятся крупные артерии, в том числе магистральные артерии головы, где на фоне нарушенного углеводного обмена стремительно прогрессирует атеросклероз.
Одновременно при сахарном диабете нарушается состояние свертывающей системы крови – повышается склонность к тромбообразованию.
Крупномасштабные исследования, включившие более 300 тыс. больных сахарным диабетом 2-го типа, позволили доказать, что сам по себе сахарный диабет является мощным независимым фактором риска развития нарушений ритма сердца (фибрилляции предсердий). При фибрилляции предсердий, как известно, риск инсульта резко возрастает.
Помимо достоверного повышения риска развития инсульта сахарный диабет, точнее, повышенный уровень глюкозы крови, оказывает самостоятельное неблагоприятное воздействие на течение инсульта, увеличивая риск неблагоприятного прогноза и тяжелых осложнений.
Можно ли каким-то образом уменьшить риск инсульта, ассоциированный с сахарным диабетом?
– Да, можно. Для этого прежде всего следует «знать врага в лицо», то есть своевременно выявить бессимптомно протекающий сахарный диабет 2-го типа. Поскольку этот тип диабета характерен для лиц среднего и пожилого возраста, рекомендуется после 30 лет ежегодно контролировать уровень глюкозы крови, что позволит своевременно обнаружить нарушения углеводного обмена.
В норме уровень глюкозы крови натощак не должен превышать 5,5 ммоль/л, а в течение дня (после еды) – 7,7 ммоль/л.
Если сахарный диабет или преддиабетические нарушения углеводного обмена обнаружены, следует по назначению врача получать весь комплекс лечебных мероприятий, позволяющих компенсировать сахарный диабет. Компенсация диабета резко снижает все риски его осложнений.
Более подробно о сахарном диабете и о том, как им управлять пойдет речь в следующей книге этой серии.

