Книга: Основы медицинских знаний
Назад: Тема 6. Открытые повреждения. Раны
Дальше: Тема 8. Кровотечение
Тема 7. Особенности оказания помощи при некоторых видах повреждений
7.1. Повреждения головы и головного мозга
К группе закрытых повреждений головы и головного мозга относятся сотрясение, ушиб, сдавливание мозга, переломы костей свода и основания черепа.
Реакция мозга на черепно-мозговую травму состоит в появлении его отека, набухании и повышении внутричерепного давления. Последнее приводит к расстройствам функций мозга и развитию общемозговых симптомов (потеря сознания на разное время в зависимости от тяжести травмы; головная боль распирающего характера, головокружение; тошнота и рвота; брадикардия; выпадение памяти на непосредственно предшествовавшие травме события – ретроградная амнезия).
Сотрясение головного мозга. Считается относительно легкой травмой.
Симптомы: оглушение; потеря сознания от нескольких минут до суток, иногда более. Головная боль, головокружение, тошнота, звон и шум в ушах, прилив крови к лицу, потливость, кратковременная тахи– или брадикардия, возможна ретроградная амнезия. Степень их выраженности зависит от тяжести самой травмы. Чем тяжелее сотрясение мозга, тем больше выражены указанные симптомы.
Первая медицинская помощь: показать пострадавшего врачу; в течение 5—6 ч соблюдать строгий постельный режим, не вставать. Во время рвоты поворачивать голову пострадавшего набок. Больной должен находиться под постоянным наблюдением.
Ушиб головного мозга. При ушибе мозга в результате удара или противоудара о внутреннюю стенку черепа повреждается мозговое вещество в определенных его участках. При этой травме наряду с общемозговыми симптомами, характерными для сотрясения, отмечаются и очаговые симптомы, которые зависят от того, какой участок мозга повреждается. Возможны парезы и параличи конечностей, расстройства речи, нарушения слуха, судорожные припадки и др. Ввиду анатомического перекреста проводящих нервных путей нередко очаговые симптомы наблюдаются на стороне, противоположной области удара головы.
Выделяют три степени травмы:
• при ушибе головного мозга легкой степени наступает потеря сознания на 2—3 ч, затем в течение нескольких дней сохраняется состояние оглушения;
• при ушибе средней степени тяжести бессознательное состояние длится до двух суток;
• при тяжелой степени ушиба головного мозга пострадавший находится в бессознательном состоянии от двух суток до двух недель, возможно и дольше.
Сдавливание головного мозга. Сдавливание головного мозга относится к наиболее опасным формам закрытых повреждений. Основными причинами его развития являются внутричерепные кровоизлияния с образованием гематом, острый посттравматический отек мозга, вдавливание костных отломков внутрь черепа и др. При сдавливании головного мозга сразу после травмы появляются признаки сотрясения или ушиба мозга. Затем наступает период некоторого улучшения, так называемый светлый промежуток. Через некоторое время (часы, дни, иногда – недели) состояние резко ухудшается, появляется сильная головная боль, потеря сознания, судороги, выраженная брадикардия, нарушение дыхания, сердечной деятельности с последующей остановкой дыхания и сердца.
Первая медицинская помощь. При закрытых травмах черепа и головного мозга необходимо:
• срочно вызвать скорую помощь или врача;
• обеспечить пострадавшему максимальный покой; запретить ходить, вставать;
• постоянно следить за дыханием, так как возможна асфиксия вследствие попадания рвотных масс в дыхательные пути или западения языка;
• для предупреждения асфиксии пострадавшего необходимо положить на спину с повернутой набок головой либо на бок;
• положить холод на голову;
• если прибытие скорой помощи не ожидается, бережно транспортировать пострадавшего в лечебное учреждение, обеспечив контроль дыхания и иммобилизацию головы с помощью ватно-марлевого кольца или валика из одежды.
При ушибе или сдавливании головного мозга пострадавшему необходимо обеспечить специализированную медицинскую помощь.
Ранения головы и головного мозга. Черепно-мозговые ранения могут быть непроникающими и проникающими. Их основное отличие – это сохранение целостности твердой мозговой оболочки при непроникающих ранениях и ее повреждение – при проникающих.
Проникающие ранения относятся к категории крайне тяжелых. При них нередко повреждается не только твердая мозговая оболочка, но и вещество мозга. Такие раненые практически всегда находятся в бессознательном состоянии, из раны может выделяться мозговая жидкость, а в ряде случаев – и разрушенная мозговая ткань (рис. 14.2и).
Одно из мероприятий первой помощи при черепно-мозговых ранениях – наложение на область головы стерильной бинтовой повязки типа «чепец» (рис. 14.2и на стр. 126). Если в рану выпячивается мозговая ткань, ее надо ограничить ватно-марлевым кольцом, предварительно прикрыв стерильной салфеткой. Кольцо должно быть выше ткани мозга. После этого на голову накладывается бинтовая повязка. Все остальные мероприятия – такие же, как при закрытых повреждениях головы.
Челюстно-лицевые ранения. При открытых челюстно-лицевых повреждениях отмечается наличие раны, выделение из нее крови и слюны, боль, припухлость, асимметрия лица; могут быть нарушены голосовая, глотательная, речевая и дыхательная функции.
Основные осложнения: кровотечение и асфиксия в результате западения языка, закрытия дыхательных путей сгустками крови, слизи, рвотными массами, инородными телами и т.п.
Переломы челюстей, прежде всего нижней, занимают особое место среди травм лицевого отдела черепа. Перелом, нередко двусторонний, может сопровождаться тяжелыми осложнениями, требующими оказания неотложной помощи: западением языка, остановкой дыхания.
Вид и характер перелома нижней челюсти зависят от механизма травмы (падение, удар, сдавливание), места приложения травмирующей силы, ее направления и мощности. Основные симптомы: боль в месте перелома при ощупывании и во время открывания и закрывания рта, отсутствие ровного и полного соприкосновения зубов верхней и нижней челюстей; нарушение контура челюсти и подвижность отломков. Переломы нижней челюсти в пределах зубного ряда чаще всего бывают открытыми.
Переломы верхней челюсти сопровождаются кровотечением из носа и рта; кровоизлиянием в область глазниц; подвижностью отломков костей; выраженным болевым синдромом; часто сочетаются с сотрясением и ушибом головного мозга, с переломом костей черепа. Поэтому, если состояние больного с переломом верхней челюсти – средней тяжести или тяжелое, следует оказывать ему такую же помощь, как при черепно-мозговой травме.
Доврачебная помощь при челюстно-лицевых ранениях:
• остановить кровотечение, наложить на рану асептическую повязку так, чтобы она не вызывала удушья (можно пращевидную);
• при переломах верхней и нижней челюстей накладывается бинтовая повязка «уздечка» (рис. 14к на стр. 126);
• при отсутствии признаков повреждения головного мозга ввести обезболивающее средство;
• во избежание асфиксии положить пострадавшего на бок либо лицом вниз с повернутой в сторону головой;
• вызвать скорую помощь либо бережно и срочно эвакуировать пострадавшего в лечебное учреждение: при сохраненном сознании – в положении на спине с фиксированной головой, находящихся в бессознательном состоянии – в положении на животе с повернутой набок головой.
7.2. Повреждения грудной клетки
Ушиб грудной клетки. Причинами ушиба грудной клетки могут быть сильный удар непосредственно по грудной клетке, падение на твердый предмет.
Симптомы: в основном это – обычные симптомы ушиба, независимые от его локализации, кроме того, возможны затруднение дыхания, а также перелом ребер.
Оказание неотложной помощи: покой, местно – холод, анальгетики. В неясных случаях требуется консультация хирурга для решения вопроса о наличии или отсутствии перелома ребер.
Переломы ребер. При неосложненных переломах ребер органы грудной полости не повреждаются, при осложненных – смещение реберных отломков может привести к травме органов: плевры, легких, трахеи и др.
Признаки неосложненных переломов ребер: боль в соответствующем месте и половине грудной клетки, усиливающаяся при дыхании, особенно при глубоком вдохе, и движениях; припухлость, болезненность при пальпации, возможно появление кровоподтека; деформация различной выраженности в области грудной клетки; при пальпации возможен хруст реберных отломков от их трения друг о друга, но во избежание дополнительных осложнений наличие этого симптома лучше не проверять.
Для осложненных переломов характерны те же признаки, что и для неосложненных. Кроме того, могут отмечаться кашель с выделением кровянистой мокроты, одышка; бледность лица, некоторая синюшность губ; учащение пульса, снижение артериального давления; подкожная эмфизема (скопление воздуха) в области грудной клетки с возможным распространением ее на шею; пневмоторакс (скопление воздуха в плевральной полости) и гемоторакс (скопление крови в плевральной полости).
Первая помощь при переломах ребер включает в себя подкожное, внутримышечное введение или дачу внутрь обезболивающего средства; временную иммобилизацию реберных отломков путем наложения на грудную клетку на выдохе тугой повязки, например из полотенца; осторожную доставку пострадавшего в лечебное учреждение, если не была вызвана скорая помощь.
Если пострадавший не предъявляет жалобы на боль в месте перелома, обезболивание и наложение повязки не требуется. Вопрос о необходимости ее наложения будет решен после рентгенографии грудной клетки и осмотра пострадавшего хирургом.
При транспортировке необходимо учитывать тяжесть травмы и общее состояние пострадавшего. В случаях легкой и средней тяжести повреждений и при удовлетворительном состоянии пострадавшего оптимальным является сидячее или полусидячее положение с опорой рук о края сиденья. Если травма и общее состояние тяжелые, пострадавшего транспортируют в лежачем положении на травмированном боку.
Перелом ключицы. Клиническая картина перелома ключицы достаточно отчетлива: здоровой рукой больной поддерживает травмированные локоть и предплечье и прижимает их к телу; голова его наклонена в поврежденную сторону, мышцы шеи расслаблены; движения в плечевом суставе на стороне повреждения резко ограничены; сустав расположен ниже обычного и кпереди, а плечо повернуто внутрь, причем оно кажется длиннее, а надплечье укорочено; надключичная ямка сглажена, имеет припухлость, в ней прощупывается центральный отломок ключицы.
Первая помощь при переломах ключицы включает в себя введение или дачу внутрь обезболивающего средства; временную иммобилизацию ключицы мягкими повязками (в том числе повязкой Дезо), кольцами по Ситенко, косынками; транспортировку пострадавшего в положении сидя в лечебное учреждение.
Перелом грудины. При переломе грудины больной жалуется на резкую боль в области грудины и за грудиной, которая усиливается при вдохе и пальпации; нередко отмечается затруднение дыхания, одышка, посинение губ. При пальпации грудины определяется припухлость, деформация в виде ступеньки. При неполных переломах грудины деформации в месте перелома может и не быть, так как нет смещения отломков грудины – они удерживаются в соприкосновении неразорванной плотной перепонкой.
Первая помощь при переломе грудины включает введение или дачу внутрь обезболивающего средства; пузырь со льдом на область грудины; временную иммобилизацию отломков грудины наложением плотной бинтовой повязки на грудь «с портупеей» и небольшим ватно-марлевым валиком под повязку в области спины вдоль позвоночника для создания небольшого переразгибания в грудном отделе.
Транспортировка пострадавшего в лечебное учреждение проводится в положении на спине на жестких носилках.
Перелом лопатки встречается сравнительно редко. При прямой травме происходят переломы тела, углов, плечевого и клювовидного отростков лопатки. В результате непрямой травмы (падение на плечо, локоть, вытянутую прямую руку с упором на кисть) ломаются шейка и суставная впадина.
Симптомы перелома лопатки обусловлены видом перелома, смещением отломков: болезненность, припухлость в области перелома; некоторое ограничение движений верхней конечности из-за боли; деформация и патологическая подвижность; кровоизлияние в окружающие ткани.
Первая помощь при переломе лопатки включает в себя введение или дачу внутрь обезболивающего средства; временную иммобилизацию перелома. При этом плечо отводится в сторону, в подмышечную впадину вкладывается ватно-марлевая подушечка; затем рука подвешивается с помощью косыночной повязки к шее или фиксируется бинтом к туловищу (повязка Дезо). Затем пострадавшего транспортируют в лечебное учреждение в положении сидя.
Ранения грудной клетки могут быть непроникающими (без повреждения плевры) и проникающими (с повреждением плевры).
Проникающие ранения грудной клетки относятся к тяжелым, в этих случаях может повреждаться не только пристеночная плевра, но и органы грудной полости. Основные признаки проникающих ранений: тяжелое общее состояние; бледность кожи и слизистых оболочек; кашель; кровохарканье или легочное кровотечение; одышка, частый пульс слабого наполнения, падение артериального давления; засасывание с шумом воздуха в рану при вдохе, выделение из нее пенистой крови при выдохе.
Осложнения при проникающих ранениях грудной клетки: шок, кровохарканье или легочное кровотечение, наличие воздуха под кожей (похрустывание под пальцами при ощупывании), а также воздуха и крови в плевральной полости.
Первая помощь при ранениях грудной клетки включает в себя наложение на рану асептической повязки, а при подозрении на проникающее ранение – окклюзионной повязки, восстанавливающей герметичность плевральной полости; дачу внутрь или инъекцию обезболивающего средства; срочную транспортировку пострадавшего в лечебное учреждение.
Пострадавших с проникающими ранениями грудной клетки транспортируют либо в полусидячем положении с опорой руками о сиденье (если позволяет общее состояние раненого, характер пульса, уровень артериального давления и т.д.), либо, чаще, в положении лежа на боку на стороне повреждения.
7.3. Повреждения живота
При закрытых травмах живота без повреждения внутренних органов отмечаются общая слабость, рвота, боль в животе, припухлость и кровоподтек в области ушиба, возможна потеря сознания. Язык обычно влажный, явления раздражения брюшины отсутствуют, и данных, подтверждающих наличие синдрома острого живота, нет.
В случае закрытых травм живота с повреждением внутренних органов (печени, селезенки и др.) отмечаются как симптомы острого живота, так и симптомы внутреннего кровотечения.
Закрытые травмы живота, особенно если они сопровождаются повреждением внутренних органов, относятся к категории тяжелых и могут представлять угрозу для жизни пострадавшего.
Первая помощь при этих травмах состоит в следующем:
• пострадавшего укладывают горизонтально на ровную поверхность;
• срочно вызывают скорую помощь или врача, даже при кажущемся слабом ушибе;
• пострадавшему обеспечивают физический и психический покой;
• категорически запрещают пить и есть;
• на область живота кладут холод прерывистым методом: холод на 15—20 мин, затем перерыв на 5 мин, затем опять холод на 15—20 мин и так в течение 2 ч (при необходимости – более);
• применение тепла и медикаментов противопоказано.
Если боль не исчезла в течение 30 мин после ушиба или после исчезновения возникла вновь через один-два часа, пострадавшего беспокоят слабость, головокружение, вздутие живота, задержка стула и газов, появились холодный пот, бледность, наблюдается кратковременная потеря сознания, необходимо вызвать скорую помощь или вызвать повторно, если до этого уже была вызвана.
Ранения живота бывают непроникающими и проникающими. При непроникающих ранениях сохраняется целостность пристеночного (наружного) листка брюшины и рана не проникает в брюшную полость. Такие ранения чаще всего для пострадавшего не опасны: общее состояние удовлетворительное, пульс и артериальное давление нормальные. В области живота имеется рана с большим или меньшим кровотечением. Язык обычно влажный, живот вокруг раны мягкий. Симптомов раздражения брюшины нет.
В случае проникающих ранений нарушается целостность пристеночной брюшины (наружного листка), рана проникает в брюшную полость, при этом нередко повреждаются ее органы. Проникающие ранения живота относятся к крайне тяжелым: общее состояние пострадавшего тяжелое; отмечаются симптомы наружного и внутреннего кровотечения, симптомы раздражения брюшины (острого живота). Кроме того, в рану могут выступать внутренние органы (участок кишки, часть желудка и др.).
Первая помощь при ранениях живота состоит в следующем:
• срочно вызвать скорую помощь;
• запретить пострадавшему принимать пищу и пить (можно только смачивать губы);
• ввести обезболивающее средство: в данной ситуации прием лекарственных препаратов (в том числе противоболевых) не противопоказан, так как при проникающих ранениях живота обязательна операция чревосечения и ревизия его органов;
• наложить стерильную повязку на рану (рис. 7.1);
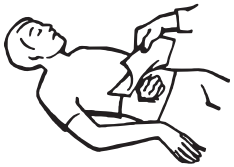
Рис. 7.1. Наложение повязки при ранении живота
• выпавшие органы обернуть стерильной развернутой подушечкой или двумя подушечками индивидуального перевязочного пакета, сверху положить большой ватно-марлевый круг так, чтобы выпавшие органы были внутри круга и не выстояли над ним, затем наложить бинтовую повязку, не сдавливая выпавшие органы;
• при наложении повязки нельзя допускать, чтобы пострадавший приподнимался, напрягал живот;
• на живот положить холод прерывистым методом (как описано выше).
При выпадении органов живота на брюшную стенку вправлять их в брюшную полость запрещается.
7.4. Переломы позвоночника
Переломы позвоночника бывают неосложненными, при которых спинной мозг не повреждается, и осложненными, т.е. с повреждением спинного мозга.
Для неосложненных закрытых переломов характерны боль в соответствующем отделе позвоночника; деформация (западение или небольшой горбик), припухлость, иногда кровоподтек; болезненность при пальпации области предполагаемого перелома, а также при осевой нагрузке на позвоночник (давление на голову или надплечья); нарушение двигательной функции позвоночника.
При осложненных переломах позвоночника отмечаются все признаки неосложненных, а также параличи конечностей; нарушение функции тазовых органов (вначале невозможность самостоятельно мочиться и испражняться, а затем непроизвольное, неконтролируемое мочеиспускание и дефекация); снижение или исчезновение кожной чувствительности, движений и рефлексов ниже места перелома. Чем выше уровень перелома, тем он опаснее и тем больше нарушений функций органов. Особенно опасными и тяжелыми являются осложненные переломы в шейном отделе позвоночника.
Первая помощь при подозрении на перелом позвоночника:
• срочно вызвать скорую помощь;
• применить обезболивающее средство;
• при наличии раны наложить асептическую повязку;
• при переломе в шейном отделе – осторожно фиксировать шею ватно-марлевым или картонно-марлевым воротником Шанца (рис. 7.2);

Рис. 7.2. Иммобилизация при повреждении шейных позвонков (с помощью ватно-марлевого воротника)

Рис. 7.3. Транспортная иммобилизация при переломах поясничного или грудного отделов позвоночника
• уложить пострадавшего спиной (позвоночник внизу) на жесткую поверхность (деревянный щит, толстая фанера, широкая доска и др.) (рис. 7.3);
• следить за тем, чтобы повязки не затрудняли дыхание;
• при рвоте голову повернуть набок, а после прекращения рвоты очистить полость рта и вернуть голову в исходное положение;
• при тяжелых травмах, когда у больного западает язык и затрудняется дыхание, ему необходимо открыть рот, захватить кончик языка салфеткой или платком и удерживать в таком положении;
• при отсутствии деревянных щитов бережно уложить на обычные носилки животом вниз («позвоночник вверху») для меньшего смещения позвонков;
• транспортировка в лечебное учреждение – только если нет врача;
• для иммобилизации грудного и поясничного отделов позвоночника, если нет стандартных шин, нередко используют подручные средства – деревянные рейки, палки, доски, лыжи и др.
Это важно: без крайней необходимости пострадавшего не перемещать.
7.5. Переломы костей таза
При переломах костей таза может отмечаться: изменение формы таза, наличие кровоизлияний в этой области, вынужденное положение пострадавшего (лежит на спине, бедра разведены в стороны, ноги полусогнуты в коленных и тазобедренных суставах). При небольшом сдавливании крыльев таза боль резко усиливается. В случае тяжелых переломов может отмечаться симптом «прилипшей пятки» (пострадавший не может поднять ногу, а лишь волочит ее по плоскости, не отрывая пятку). При осложненных переломах с повреждением мочевого пузыря, мочеиспускательного канала и других органов в моче появляется кровь.
Первая помощь при переломах костей таза состоит в следующем:
• срочно вызвать скорую помощь;
• ввести или дать внутрь обезболивающее;
• на рану наложить стерильную повязку;
• если мочевой пузырь не поврежден, пострадавшего бережно уложить на деревянный щит в позе лягушки (бедра развести в стороны, ноги согнуть в коленных и тазобедренных суставах, под коленные суставы подложить большой плотный валик) (рис. 7.4);
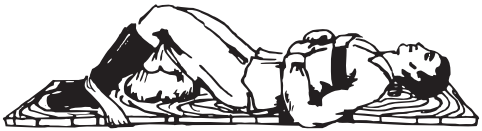
Рис. 7.4. Транспортная иммобилизация при переломах костей таза (поза лягушки)
• на живот положить холод;
• при сопутствующем повреждении мочевого пузыря пострадавшего уложить на щите на живот, чтобы моча не затекала внутрь, а впитывалась в повязку.
Вопросы для самоконтроля
1. Каковы симптомы сотрясения, ушиба и сдавливания головного мозга?
2. Как оказать помощь пострадавшему с сотрясением головного мозга?
3. Какова ПМП при ушибе головного мозга?
4. Каковы правила оказания ПМП при ранениях головы и головного мозга?
5. Каковы симптомы травм ребер, ключицы, грудины, лопатки?
6. Как оказать ПМП при повреждениях грудной клетки?
7. Какими симптомами характеризуются открытые и закрытые повреждения живота?
8. Как оказать ПМП при повреждениях живота?
9. Какие бывают переломы позвоночника, их причины, симптомы?
10. В чем состоят общие принципы оказания помощи при подозрении на травму позвоночника?
11. Какие бывают переломы костей таза, их причины, симптомы, оказание ПМП?
Тест
1. Составьте фразу из фрагментов:
а) …воздуха, изоляции раны воздухонепроницаемыми…
б) …обезболивающего средства, придания пострадавшему полусидячего положения…
в) …груди состоит в освобождении тела пострадавшего от…
г) …повязками, принятии пострадавшим доступного…
д) …стягивающей одежды, обеспечения доступа свежего…
е) …первая медицинская помощь при травмах…
2. Составьте фразу из фрагментов:
а) …валик из одежды), в приеме пострадавшим…
б) …асептической повязки и…
в) …помощь состоит в том, что пострадавшего укладывают…
г) …обезболивающего средства, в наложении на рану…
д) …при травмах тазовой области первая медицинская…
е) …на спину с разведенными ногами, согнутыми в…
ж) …охлаждении раны льдом, снегом и др. (в полиэтиленовом пакете, который кладут на повязку, закрывающую рану)…
з) …тазобедренных и коленных суставах (под коленные суставы кладется…
3. При оказании первой помощи пострадавшему с сотрясением головного мозга следует:
а) срочно вызвать врача, обеспечить полный покой;
б) приложить холод к голове;
в) дать крепкий чай или кофе и сопроводить в медицинское учреждение;
г) дать обезболивающее и успокаивающее средства, затем доставить в лечебное учреждение.
4. Для сотрясения головного мозга характерно сочетание следующих признаков:
а) кратковременная потеря сознания, появление очаговых симптомов в виде нарушения чувствительности и неполного паралича;
б) кратковременная потеря сознания, тошнота, рвота, неустойчивость в позе Ромберга, подергивание глаз при взгляде в сторону;
в) кратковременная потеря сознания, тошнота, рвота, генерализованные судороги;
г) спутанность сознания, нарушение кровообращения и дыхания.
5. При проникающем ранении грудной клетки слева с кровотечением в первую очередь необходимо:
а) наложить жгут;
б) дать под язык нитроглицерин;
в) ввести обезболивающее средство;
г) наложить окклюзионную повязку.
6. Тактика доврачебной помощи при проникающем ранении живота предусматривает:
а) вправление внутренних органов в случае их выпадения, наложение асептической повязки и транспортировку;
б) вправление внутренних органов в случае их выпадения, наложение асептической повязки, введение анальгетиков, транспортировку;
в) наложение асептической повязки на рану (или выпавшие внутренние органы без их вправления), введение анальгетиков, транспортировку;
г) наложение асептической повязки на рану (или выпавшие внутренние органы без их вправления); отказ от введения анальгетиков, транспортировку.
7. Тактика доврачебной помощи при неосложненном проникающем ранении грудной клетки предусматривает:
а) наложение асептической повязки, обезболивание, транспортировку;
б) обезболивание, наложение на выдохе тугой повязки, транспортировку;
в) наложение асептической повязки, отказ от введения анальгетиков, транспортировку;
г) обезболивание, наложение окклюзионной повязки, транспортировку.
8. Составьте фразу из фрагментов:
а) …снег (в полиэтиленовых пакетах); если нет…
б) …пострадавшего укладывают на спину, при этом голову…
в) …деятельности, то проводят непрямой массаж сердца и ИВЛ…
г) …при черепно-мозговой травме первая…
д) …дыхания и сердечной…
е) …поворачивают набок; на голову кладут лед или…
ж) …медицинская помощь состоит в том, что на голову пострадавшего накладывают асептические повязки; затем…
9. Закончите фразу.
Скопление крови в плевральной полости называется … .
10. Закончите фразу.
Явление, возникающее при проникающих ранениях грудной клетки, называется … .
11. Транспортировка на животе на обычных носилках допускается при переломах … отдела (отделов) позвоночника:
а) грудного и поясничного;
б) только поясничного;
в) только грудного;
г) шейного.
12. Пострадавших с черепно-мозговой травмой при сохранении сознания рекомендуется транспортировать в положении:
а) лежа на боку;
б) сидя;
в) лежа на спине;
г) стоя.
13. Пострадавшего с переломом грудных позвонков при отсутствии жестких носилок следует перевозить в положении:
а) лежа на спине с ватно-марлевым калачом под головой;
б) в позе лягушки;
в) на животе с валиком под грудью;
г) на боку.
14. Раненого с черепно-мозговой травмой при отсутствии сознания следует перевозить в положении:
а) на боку;
б) на спине;
в) на животе;
г) сидя.
15. Иммобилизация необходима:
а) при переломе одного ребра с одной стороны;
б) двойном переломе одного ребра;
в) ушибе грудной клетки с отсутствием жалоб;
г) переломе по одному ребру с двух сторон.
Назад: Тема 6. Открытые повреждения. Раны
Дальше: Тема 8. Кровотечение

